El diagnóstico de las úlceras genitales en niños reviste particular importancia, ya que podría indicar tanto patologías no infecciosas (enfermedad de Behçet, enfermedad inflamatoria intestinal, reacciones adversas a fármacos o úlceras de Lipschütz), como causas infecciosas, pudiendo algunas estar relacionadas con abuso sexual. Destacan las infecciones por virus herpes simplex, citomegalovirus y virus de Epstein-Barr. Entre las bacterianas se incluyen infecciones estreptocócicas y estafilocócicas, bacterias gramnegativas y el ectima gangrenoso por Pseudomonas aeruginosa1.
Actinotignum schaalii (A. schaalii) es un bacilo grampositivo, anaerobio facultativo, residente en el epitelio cutáneomucoso urogenital2. Su verdadero significado clínico ha permanecido, probablemente, infraestimado y está condicionado por la dificultad para su aislamiento en cultivos habituales3. Se han descrito, hasta la fecha, solo siete casos previos de infección pediátrica, principalmente infecciones urinarias y, menos frecuentemente, genitales4, aunque nunca úlceras. Presentamos el primer caso descrito en la literatura de úlceras genitales asociadas con el aislamiento de este microorganismo.
Se trata de un paciente de siete años que acude tras consulta telefónica durante el período de confinamiento por COVID-19. Refiere úlceras en glande y región balanoprepucial de 24 horas de evolución, sin fiebre, antecedente traumático o consumo reciente de nuevos medicamentos. El paciente estaba diagnosticado previamente de enuresis nocturna primaria y escapes de orina diurnos, en aumento durante las semanas previas, coincidiendo con una mayor ansiedad debido a la situación de confinamiento domiciliario. Este paciente asocia, además, encopresis y síndrome de Gilles de la Tourette. No existía evidencia de agresión/abuso sexual.
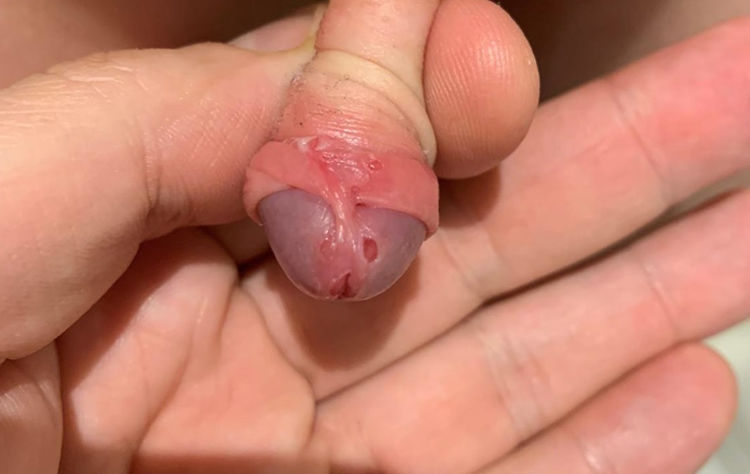
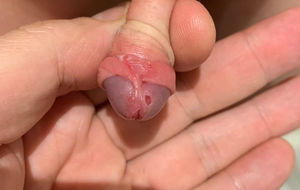
Durante la exploración, se objetiva úlcera en glande de 4 mm (fig. 1) y otra de similar tamaño y menor profundidad, en la imagen especular lateral con la primera, así como otras subyacentes a nivel del frenillo balanoprepucial, el cual se encontraba eritematoso. No presentaba lesiones orofaríngeas y el resto de la exploración física era normal. Se realizó una toma de exudado de las úlceras para llevar a cabo un estudio microbiológico. La analítica básica era normal, incluyendo PCR < 0,2 mg/L, hemograma: 11.890 leucocitos/mm3 (31% PMN, 54% linfocitos, 7% monocitos, 7% eosinófilos).
En el estudio microbiológico, tras 48 horas de incubación en CO2, crecieron abundantes colonias, muy pequeñas (< 1 mm), en cultivo puro, no hemolíticas, citocromo-oxidasa y catalasa negativas en medio de agar sangre de cordero (BD, España), que correspondieron a bacilos grampositivos, de morfología ligeramente curvada, con rasgos de corinebacterias, y de crecimiento lento. Se identificaron correctamente mediante la espectometría de masas MALDI-TOF (Bruker Biotyper, Billerica, MA, USA) como A. schaali (con un score máximo de 2,212). El estudio de sensibilidad antibiótica, en medio de agar sangre en CO2, mostró los siguientes valores de CMI (mg/L) (que se interpretaron a las 48 horas, según los criterios para anaerobios grampositivos del EUCAST y anaerobios del CLSI 2020 para tetraciclina): ampicilina (0,064), clindamicina (0,023) y tetraciclina (0,5) (sensibles), y metronidazol (> 256) (resistente). Posterior al aislamiento de la úlcera, se realizó un cultivo de orina con búsqueda especifica de A. schaalii que fue negativa.
La serología para Chlamydophila pneumoniae, Mycoplasma pneumoniae, sífilis, Toxoplasma gondii, virus de la hepatitis C (VHC), virus de la hepatitis B (VHB) y virus de la inmunodeficiencia humana (VIH) fue negativa. Solo se detectó IgG anti-citomegalovirus y antivirus Eptein-Barr. La determinación de anticuerpos antinucleares mostró un patrón moteado (1/160). Se realizó un tratamiento oral con amoxicilina (50 mg/kg/día, siete días) y ácido fusídico tópico, además de medidas higiénicas, siendo la evolución favorable, con desaparición de las lesiones a los siete días.
Aunque, globalmente, la causa más frecuente de lesiones genitales es la infección por virus del herpes simplex, en niños y adolescentes no sexualmente activos, deben considerarse otras etiologías no infecciosas o infecciosas5. La importancia de detectar alguno de estos procesos, y de descartar la transmisión sexual, hace necesario un diagnóstico etiológico preciso. A. schaalii es un microorganismo aislado, en ocasiones, en pacientes ancianos con patología genitourinaria de base, pudiendo ser responsable de infecciones invasivas en inmunodeprimidos1,2,6. De los casos pediátricos previamente comunicados, cinco correspondieron a infección urinaria, un caso de absceso intradural y otro de balanopostitis4. Al igual que en los pacientes adultos, existía la asociación con antecedentes de patología urogenital, presente en cinco de siete casos. Las condiciones de humedad prolongada en la zona genital y anaerobiosis favorecen su crecimiento. Este hecho se asoció en cuatro de siete pacientes (enuresis, uso prolongado de pañales o de trajes de baño). De manera equivalente, nuestro paciente sufría de enuresis primaria, con empeoramiento del cuadro en el contexto de confinamiento prolongado por la pandemia de COVID-19. La familia describe el aumento de escapes diurnos asociados con la situación de estrés, por lo que podría considerarse un efecto adverso del confinamiento domiciliario.
El caso presentado constituye, a nuestro conocimiento, el primer aislamiento de A. schaalii en úlceras genitales, tanto en niños como en adultos. A pesar de que se ha demostrado la presencia de este género en la microbiota urogenital de pacientes asintomáticos2, la especie A. schaalii es la que ha mostrado un mayor potencial patogénico. Durante la atención inicial del paciente en el servicio de urgencias pediátricas, no se contempló enviar alguna muestra de orina para realizar un cultivo; el análisis de la orina mediante una tira reactiva fue normal, y el paciente no presentaba síntomas ni signos clínicos compatibles con la infección urinaria diferentes a su enuresis de base, ni tampoco mostraba alguna alteración de parámetros infecciosos en el control analítico. No obstante, posteriormente a la identificación del microorganismo, en la revisión del paciente, se solicitó dicho estudio microbiológico de orina con búsqueda específica de este microorganismo, la cual fue negativa. Aunque en este caso se descartaron plausiblemente otras causas de úlceras genitales, ya que el paciente no mostraba otros síntomas y presentó una adecuada respuesta al tratamiento antibiótico, se hace necesaria una mayor casuística que permita dilucidar sólidamente esta nueva asociación. Para el tratamiento de las infecciones producidas por A. schaalii, se recomienda amoxicilina o cefalosporinas, siendo generalmente resistente a fluoroquinolonas y cotrimoxazol4.
Una limitación de este trabajo es que no se realizó la identificación con un método molecular, aunque se ha descrito previamente la correcta identificación de esta especie mediante MALDI-TOF7.
Como conclusión, es necesario tener presente a los microorganismos oportunistas, como A. schaalii, en el diagnóstico diferencial de las úlceras genitales en pacientes con patología urológica y, particularmente, cuando exista exposición a humedad prolongada en la zona genital.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.