Es bien conocido que desde la segunda mitad del siglo xx y coincidiendo con la drástica disminución de las enfermedades transmisibles, fruto del progreso socioeconómico y de los avances en la atención sanitaria (políticas de salud pública e instauración de los Servicios Nacionales de Salud)1, se ha observado en el denominado «mundo occidental» un aumento en la incidencia de las enfermedades crónicas no transmisibles2. Estas enfermedades que, en general, son actualmente de alta morbilidad y baja mortalidad (no lo eran hace algunos años), hacen que el número de casos prevalentes de las mismas aumente de manera progresiva, no sabemos si de modo lineal o geométrico. A ello hay que añadir que, afortunadamente y gracias al esfuerzo investigador y a los avances biotecnológicos, algunas enfermedades que hasta hace pocos años se consideraban mortales (cáncer, sida), se han transformado en «enfermedades crónicas». Algunas de estas enfermedades crónicas tienden a asociarse (polipatologías) y a aparecer y evolucionar de manera simultánea, o no. El número de pacientes que las sufren se incrementa, además, a causa del notable aumento de la esperanza de vida de la población en los países desarrollados (dato del que debemos sentirnos satisfechos), como consecuencia del progreso socioeconómico y de las políticas sanitarias antes señaladas3. Así pues, no es difícil asumir que el número de personas afectas de enfermedades crónicas o «cronificadas» únicas o con polipatologías, en un amplísimo rango de edades, ha alcanzado grandes cifras.
No es pues de extrañar que la atención que requieren estas personas se haya transformado en uno de los grandes problemas sanitarios, económicos y sociales, en el más amplio sentido de los términos.
Las enfermedades inflamatorias intestinales crónicas (EIIC) son uno de los ejemplos paradigmáticos de lo que acabamos de exponer. Son de complejidad fisiopatológica y clínica; pueden asociarse con otras enfermedades de base inmune y evolucionar «espontáneamente» hacia enfermedades «malignas»; y pueden complicarse con «enfermedades inducidas» por «acción» (tratamientos) u «omisión» (indecisiones o ignorancia terapéuticas o patogénicas). Su complejidad fisiopatológica es tal que, como manifestación de nuestra ignorancia, tendemos a simplificar los mecanismos que las producen y a agrupar el número indeterminado de entidades que conducen a la inflamación y ulceración crónica «no específica» del intestino en 2 o 3 entidades con un número limitado de fenotipos. Nada más lejos de lo que la realidad nos presenta cada día. La variabilidad clínica y de la respuesta terapéutica tanto interfenotípica como intrafenotípica es tal, que nuestra actividad como médicos ante estos pacientes ha sido durante muchos años la individualización de los cuidados que les procurábamos a la luz, no tanto de los conocimientos fisiopatológicos que poseíamos, sino de las observaciones de «ensayo-error» que durante años hemos practicado en su atención.
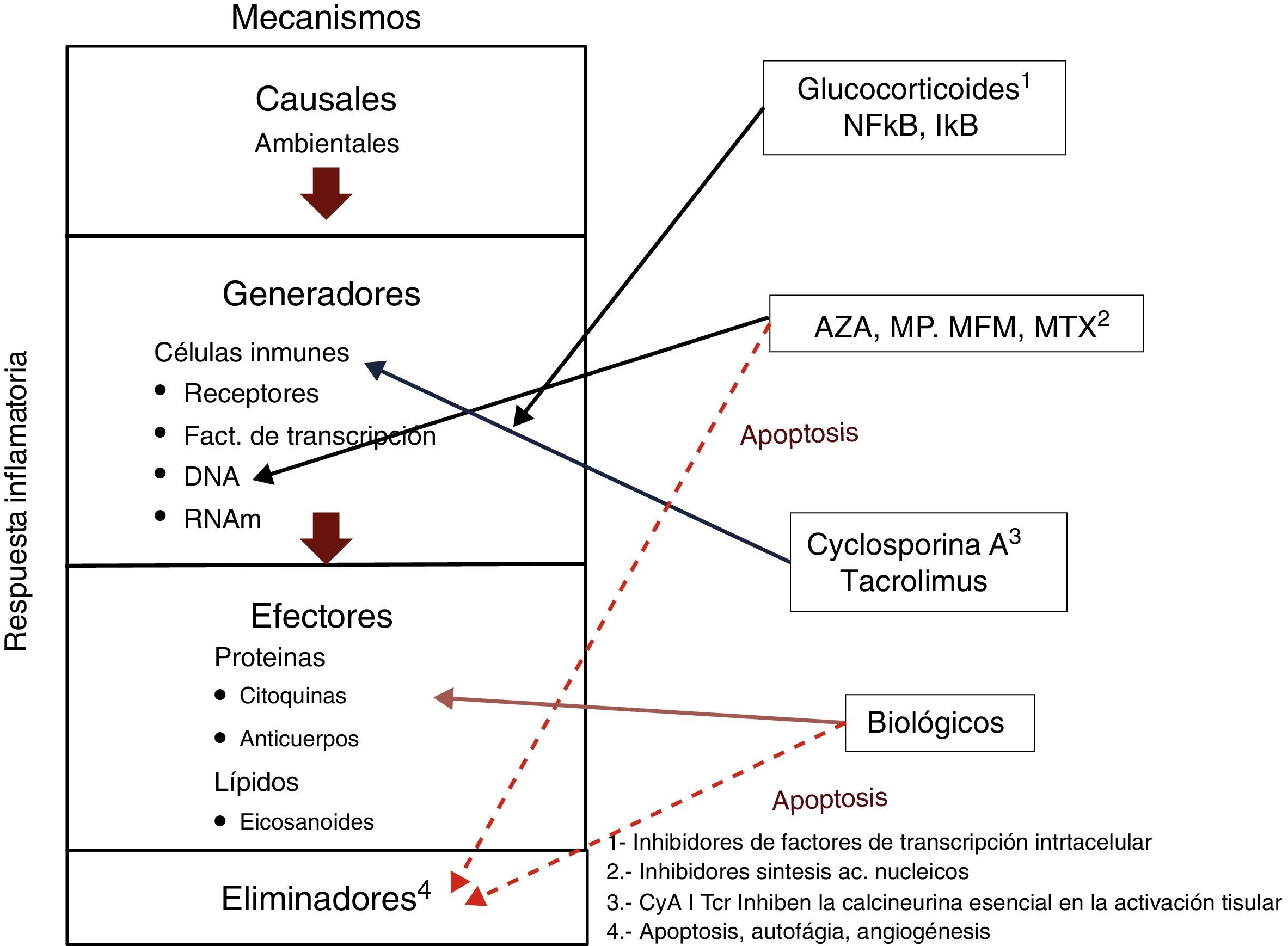
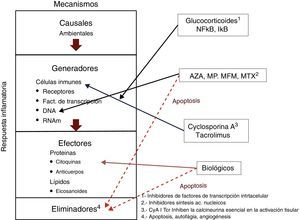
Hasta el momento, el enfoque terapéutico de las EIIC se ha basado en interferir la respuesta inflamatoria «efectora» a nivel de los mecanismos «generadores» de la respuesta inmune a nivel celular, o de sus mecanismos «efectores» a nivel transcripcional (fig. 1). Algunos de los fármacos utilizados inhiben los factores de transcripción y, por tanto, la señal intracelular al gen promotor de la respuesta (glucocorticoides); otros inhiben la síntesis de ácidos nucleicos (azatioprina, mercaptopurina, metrotrexato, micofenolato de mofetil), mientras que un tercer grupo inhibe la activación tisular (ciclosporina, tacrolimus). Finalmente un grupo de fármacos, de aparición más reciente, inhiben las moléculas involucradas en los mecanismos de inflamación o en los de reclutamiento celular (homing) a nivel postranscripcional (ác. monoclonales). Algunos de ellos pueden también, como alguno de los fármacos más tradicionales, inducir la apoptosis de las células generadoras de la respuesta inflamatoria, que también es un mecanismo antiinflamatorio. Los grupos de fármacos descritos se hallan lejos de obtener el cien por cien de efectividad.
La última generación de fármacos introducidos en el tratamiento de la EIIC, los denominados fármacos biológicos, han representado una importante contribución terapéutica a las enfermedades inflamatorias de base inmune. Como «mérito» adicional a su acción terapéutica, han contribuido a la «culturización fisiopatológica» de los médicos responsables de tratar a estos pacientes y a la «exigencia» en la respuesta terapéutica. Así, se ha evolucionado desde la mejoría sintomática a la «curación» endoscópica o a la curación profunda (deep remission), sea lo que sea lo que este concepto signifique. Esto no quiere decir que la curación endoscópica o «profunda» solo se alcance mediante el uso de medicamentos biológicos. No siempre se consigue con ellos; ni los otros fármacos la conseguían. Sin embargo, la «curación endoscópica» se consigue también con los esteroides (18% en el estudio pivotal de Landi et al.)4, con azatioprina5-9y la nutrición enteral10,11, entre otros tratamientos.
Por otro lado, la utilización de terapia postranscripcional «monomolecular» no va a ser determinante en inducir la remisión clínica y endoscópica en la totalidad de casos, ni en la fase aguda ni de manera permanente. Los mecanismos involucrados en el proceso inflamatorio son muy variados, están regulados simultáneamente por genes distintos, son redundantes y utilizan numerosas vías, simultánea o alternativamente, para «burlar» los bloqueos monomoleculares «efectores» (fármacos biológicos) o incluso los multimecanismos «generadores» de la respuesta inflamatoria (fig. 1), o también para inducir la dependencia de estos de manera «constante». Esta dependencia puede ser la solución en muchos casos, siempre que no condicione efectos secundarios que sobrepasen los beneficios obtenidos, lo cual se considera negativo en el caso de los esteroides, pero es desconocido en el caso de algunos de los nuevos tratamientos «monomoleculares».
La irrupción de la terapéutica monomolecular en las EIIC ha inducido la modificación de esquemas terapéuticos, ya que un número significativo de casos que no responden a los tratamientos más comúnmente empleados lo hacen a los nuevos. Esta circunstancia es bien conocida, ya que en muchas ocasiones debemos adaptar los tratamientos a las circunstancias requeridas en cada caso, ya sea mediante el cambio o asociación de fármacos, sugiriendo normas nutricionales, etc. No es infrecuente que un paciente obtenga una mejor respuesta asociando fármacos que actúan por distintos mecanismos. Sin embargo, existen pocos datos que evidencien objetivamente estas actuaciones, debido a la heterogeneidad de los fenotipos y de la respuesta terapéutica que presenta cada caso. La obtención de estas evidencias requiere estudios con grandes grupos de pacientes y el interés de las industrias que los producen. La falta de estos datos y el que se hayan generado numerosos estudios con la utilización de los nuevos fármacos biológicos, promovidos por la industria que los ha desarrollado y comercializa, puede favorecer el uso excesivo de estos (sobretratamiento) en casos en que pueden no estar estrictamente indicados.
Sería el deber de los gobiernos, que deben afrontar los efectos socioeconómicos de estas enfermedades, la promoción de estudios destinados a aproximar al máximo los tratamientos más adecuados a las distintas variantes fenotípicas (no entro aquí a valorar la edad como rasgo diferencial), no solo en busca de la mayor eficiencia fármaco-económica, sino del mejor coste-beneficio, entendiendo como beneficio, además de la remisión clínica y endoscópica de la enfermedad, la mejor calidad de vida, familiar, social, económica (en términos de income), laboral, escolar, etc. Dado que los gobiernos nunca planifican más allá de su mandato, y estamos hablando de un proceso de política sanitaria dinámico a «término indefinido» (porque la «verdad conceptual» varía con la dinámica del conocimiento adquirido), las sociedades científicas tienen el deber de invertir en la renovación constante de estos conceptos, especialmente si poseen bases con datos clínicos, de biomarcadores, epidemiológicos, genéticos, evolutivos y tisulares para intentar, en lo posible, optimizar los tratamientos en función del riesgo/beneficio, según los conceptos antes mencionados.
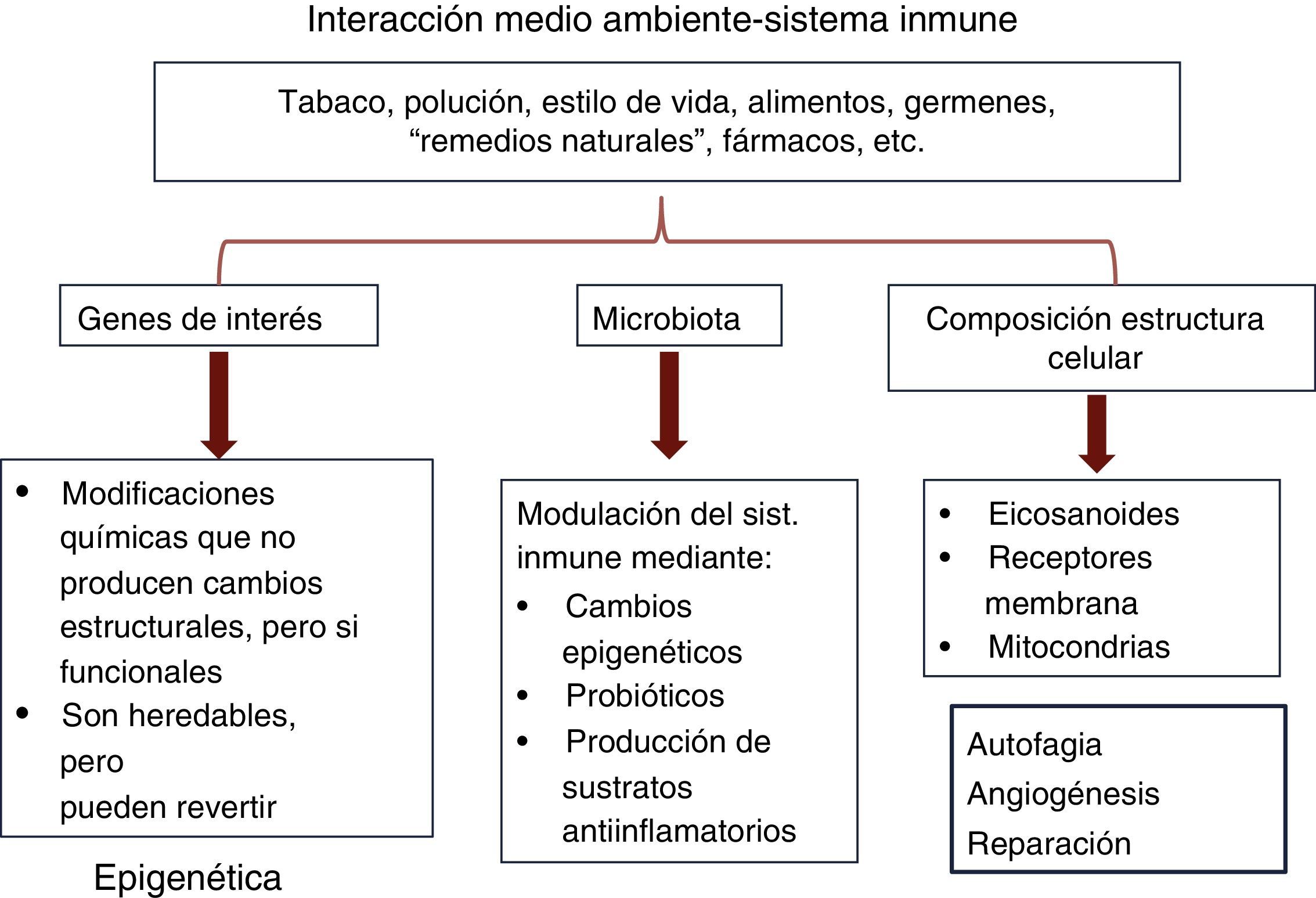
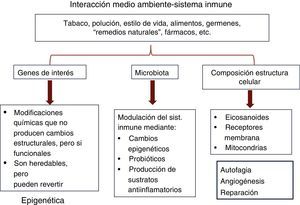
Aunque se están desarrollando ideas para la intervención terapéutica en los mecanismos fisiopatológicos relacionados con la eliminación (scavenging) de las células inflamatorias (apoptosis, autofagia y angiogénesis), quiero llamar la atención sobre la falta de desarrollo de potenciales tratamientos que puedan ejercer su acción en los mecanismos «causales». Tal es el caso de las modificaciones potencialmente ejercidas a nivel de la luz y la superficie de la mucosa intestinal (contenido), las reparativas sobre el epitelio superficial, en donde se encuentran mecanismos de reconocimiento antigénico y receptores bacterianos, o la modificación funcional de las proteínas reguladoras de la permeabilidad intestinal, puerta de entrada de los antígenos ambientales. Así mismo, se ha pasado por alto el impacto que el medio ambiente ejerce sobre las estructuras y funciones del hospedador, que no solo se circunscribe a la acción del medio ambiente sobre los genes de interés (epigenética) o la microbiota intestinal, sino que también se ejerce sobre la composición de la estructura celular, lo que, sin duda influirá también en la respuesta inflamatoria (fig. 2).
Estas reflexiones se han centrado fundamentalmente en las dificultades que afrontamos los que debemos tratar enfermedades crónicas tan complejas como las incluidas en el grupo de las EIIC. El ser conscientes de esta complejidad ha llevado a que las sociedades científicas hayan hecho un gran esfuerzo en publicar guías clínicas para evitar la caída en errores de «acción» u «omisión». Los statements de las guías clínicas se toman como una referencia a la hora de adoptar decisiones terapéuticas. Admitiendo su enorme utilidad, debe tenerse en cuenta que la mayoría de las «evidencias» que contienen son débiles, dado que la mayoría de los ensayos con suficiente número de pacientes son ensayos no independientes, con objetivos no siempre relevantes y que un importante número de «evidencias útiles» se deben a datos post-hoc o a estudios independientes con un número insuficiente de pacientes, o a meritorias revisiones sistemáticas que intentan paliar la insuficiencia de datos homogeneizando estudios distintos, a menudo con evidencia insuficiente, para obtener una «conclusión» que oriente nuestra actuación.
La presión asistencial a que se ve sometido el médico, el incremento de las enfermedades crónicas, la polipatología asociada (que puede dificultar el manejo de las guías) y el seguimiento que debe realizarse de ellas pueden conducirnos a ser meros seguidores/ejecutores de las guías clínicas en un intento de alcanzar los objetivos «señalados» por ellas (o por los gestores), olvidándonos de que el sujeto de estudio y tratamiento no es la enfermedad, sino el enfermo.
Por otro lado, la coincidencia de los objetivos terapéuticos a alcanzar por parte del médico y por parte del paciente, así como el papel de este en las decisiones terapéuticas, puede ser objeto de otra amplia reflexión, que no tiene cabida en el espacio asignado al presente escrito.