Calcular la prevalencia de la resistencia a la insulina mediante índice HOMA (homeostatic model assessment) e insulinemia basal, y estudiar su asociación con estados de sobrepeso según índice de masa corporal (IMC) y perímetro de cintura (PC) en población adulta joven de un centro de salud.
Pacientes y métodosSe estudió una serie de 118 jóvenes de 18 y 19 años, no diabéticos, pertenecientes a un centro de salud de atención primaria, con los que se contactó telefónicamente y en los que se determinaron el IMC, PC, HOMA e insulinemia entre otros parámetros.
ResultadosUn 9,3% de la muestra presentaba cifras de HOMA ≥ al P90 (HOMA≥ 3,15), 50% en el grupo de obesidad. Un 11% presentaron cifras de insulinemia ≥ al P90 (16,9). Según IMC, presentan sobrepeso un 17,8% (26,5% hombres y 11,6% mujeres) y obesidad un 6,8% (6,1% hombres y 7,2% de mujeres). Las cifras de obesidad según PC fueron de 5,71% si se consideraba cintura a nivel de punto medio y 15,38% si se consideraba a nivel de cresta ilíaca. Existía una correlación significativa del HOMA con aumento de peso, IMC, PC, tensión arterial sistólica, triglicéridos y glucemia, mientras que sólo la había entre insulinemia y aumento de PC y disminución de cifras de fracción de colesterol unido a proteínas de alta densidad (HDL).
ConclusiónEn estaserie de jóvenes adultos, el aumento de IMC y de PC se asocia con aumento de la resistencia a insulina. La frecuencia de HOMA elevado en personas obesas fue del 50%.
To estimate the prevalence of insulin resistance using both the Homeostatic Model Assessment (HOMA) index and basal insulinemia, and to analyze its relationship to overweight, as measured by body mass index (BMI) and waist circumference (WC).
Patients and methodsA series of 118 non-diabetic young adults aged 18 and 19 years attending a primary care health center were studied. They were contacted by telephone, and their BMI, WC, HOMA and basal insulinemia were measured, among other parameters.
ResultsHOMA values ≥ P90 (HOMA ≥3.15) were found in 9.3% of the sample (50% in the obesity group). Insulinemia ≥ P90 (16,9) was found in 11%. Based on BMI, 17.8% were overweight (26.5% of men, 11.6% of women), and 6.8% were obese (6.1% of men, 7.2% of women). Based on WC, 5.71% were obese when waist was measured at the midpoint and 15.38%, when measured at the iliac crest. HOMA was found to be significantly correlated to weight increase, BMI, WC, systolic blood pressure, triglycerides, and blood glucose, while correlation was only found between insulinemia and increased WC and decreased high lipoprotein cholesterol (HDL) levels.
ConclusionIn this young adult sample, increased BMI and WC were associated to increased insulin resistance. High HOMA values were found in 9.3% of subjects.
La diabetes melitus tipo 2 es uno de los diagnósticos más frecuentes en todo el mundo y la Organización Mundial de la Salud (OMS) pronostica un aumento de la mortalidad por esta causa en los próximos años1. Uno de los defectos patogenéticos de la diabetes tipo 2 es la incapacidad del organismo para utilizar eficazmente la insulina, lo que a menudo es consecuencia del exceso de peso o la inactividad física, y probablemente su aumento esté en relación con otro de los más importantes problemas de salud actuales, la obesidad2. Esta situación afecta no sólo a adultos sino también a niños y adolescentes obesos, de forma que de un 25 a un 45% de ellos3,4 presenta disminución de la tolerancia a la glucosa y, según datos de la American Diabetes Association (ADA), en Estados Unidos entre el 8 y el 45% de niños diagnosticados de diabetes están afectados de diabetes no autoinmune5.
Aún en ausencia de hiperglucemia existen estados de resistencia a la insulina (RI) definidos por la disminución de la capacidad de la insulina para ejercer sus acciones biológicas en tejidos diana típicos, como el músculo esquelético, el hígado o el tejido adiposo6. Para detectar su existencia se valoran distintos parámetros. El patrón oro es el denominado clamp euglucémico hiperinsulinémico que resulta poco práctico para su determinación en la práctica clínica diaria y queda reservado para estudios de investigación. La determinación de las concentraciones de insulina y glucosa en ayunas así como el índice HOMA (homeostatic model assessment=insulinemia (μU/mL) x glucemia (mmol/L)/22.5) podrían ser las más sencillas y útiles al no precisar más que de una sola extracción.
En los últimos años, hay estudios que muestran cómo la alteración de las cifras de HOMA persiste hasta la edad adulta y predice la evolución a prediabetes y diabetes tipo 27. Su aumento en la edad adulta presenta en población general una asociación significativa con la aparición de eventos cardiovasculares, coronarios y cerebrovasculares de forma independiente a otros factores de riesgo cardiovascular8–10; tiene un valor pronóstico en la prevención del síndrome coronario agudo11 e incluso se asocia, en sujetos no diabéticos y con índice de masa corporal (IMC)<de 25, con mortalidad por todas las causas excepto cáncer12.
Respecto a las cifras de estos parámetros que se considerarían como indicativas de un estado de RI, se manejan diversos puntos de corte propuestos por distintos autores, teniendo en cuenta además, que sus valores cambian con la edad, el sexo, la etnia, el estado puberal, la distribución de grasa, etc13
El objetivo de este trabajo fue investigar la prevalencia de RI en una muestra de jóvenes adultos no diabéticos, mediante la determinación de la insulinemia basal y el índice HOMA, y estudiar su relación con el estado ponderal según IMC y perímetro de cintura (PC). Es importante resaltar que se aportan datos en una franja de edad para la que existen pocos datos en la bibliografía.
Pacientes y métodosSe trata de un estudio observacional, transversal, realizado en una cohorte de 277 sujetos nacidos en 1989, pertenecientes al Centro de Salud de Cuzco en Fuenlabrada, Madrid. Se consideraron criterios de exclusión la existencia de embarazo y la detección de hipotiroidismo no controlado en el momento del estudio. Se valoró de forma individual la existencia de trastornos del comportamiento alimentario.
De la cohorte inicial de 277 sujetos seleccionados como población para el estudio, no se pudo contactar o rechazaron su participación en el estudio 154 y 5 fueron excluidos, 3 por embarazo, uno por trastorno del comportamiento alimentario y otro por hipotiroidismo. La muestra final quedó constituida por 118 sujetos.
Las variables recogidas fueron: edad (años cumplidos), sexo, peso y talla, medidos con báscula SECA con tallímetro incorporado; e IMC (peso/talla2) y PC medido a nivel de dos puntos anatómicos: crestas ilíacas (PCCI), y punto medio entre última costilla y cresta ilíaca (PCM), medido en bipedestación y con los pies juntos, brazos caídos a lo largo del cuerpo y expresando el resultado en cm. Se consideró obesidad según IMC, un IMC igual o mayor a 30 y sobrepeso un IMC mayor o igual a 25 y menor de 30; según el PC se clasificaron también tres grupos: un primer grupo con PC menor de 94 en varón y de 80 en mujeres, un segundo grupo con PC ≥ 94 y <102 en varón y PC ≥ 80 y<88 en mujeres, y un tercer grupo con PC ≥ 102 en varones y ≥ 88 en mujeres. Para medir la RI se determinaron insulina e índice HOMA en una sola determinación analítica y se consideraron como elevadas cifras mayores o iguales al percentil 90 (P90) de los valores de la serie. También se determinaron tensión arterial en mmHg, medida con esfingomanómetro homologado en las condiciones especificadas en el Programa del adulto del Área 9 del Servicio Madrileño de Salud; concentraciones de glucemia, triglicéridos, colesterol total y fracción unida a lipoproteínas de alta densidad (HDL) y tirotropina (TSH). Se consideró diabetes una cifra de glucosa obtenida aleatoriamente mayor o igual a 200mg/dL con síntomas adicionales ó 2 cifras de glucosa en ayunas igual o mayores a 126 en 2 lecturas en días diferentes. Las concentraciones de glucosa entre 100 y 125mg/dl se clasificaron como un trastorno de tolerancia a la glucosa. Se consideró como hipertensión arterial cifras mayor o iguales a 140-90mmHg; se consideró hipercolesterolemia a una cifra de colesterol superior a 250mg/dl y cifras límite entre 200 y 250mg/dl; la hipertrigliceridemia se definió como cifras mayores o iguales a 150mg/dl; y colesterol HDL disminuido a valores inferiores a 40mg/dL en varones e inferiores a 50mg/dL en mujeres. Los parámetros antropométricos y bioquímicos se recogieron en el centro de salud por miembros del equipo investigador. La extracción de las muestras de sangre se realizó tras ayuno de 12 horas, y las muestras se analizaron en el laboratorio de referencia del Hospital Severo Ochoa.
Todos los participantes fueron interrogados sobre la toma de medicamentos y ninguno de los ellos consumía medicación que pudiera afectar a parámetros metabólicos
Se contactó por teléfono con los sujetos, se les proporcionó información escrita y debieron firmar un consentimiento informado para su inclusión en el estudio. El proyecto contó con la aprobación y autorización de la Comisión de Investigación y del Comité Ético del Área 9 del Servicio Madrileño de Salud. El trabajo se desarrolló a lo largo de 2008.
Para el análisis estadístico se utilizó el programa SPSS 15.0. Se realizó una estadística descriptiva de todos los datos, utilizando medidas centrales y de dispersión habituales con un intervalo de confianza del 95%. En cuanto a las pruebas de asociación estadística se utilizó la prueba de diferencia de medias (t de Student) y la prueba Anova de un solo factor en el caso de variables con más de dos categorías. La correlación entre dos variables se estudió con la prueba de Pearson (correlaciones bivariadas de Pearson).
ResultadosDe la muestra final de 118 sujetos, 49 eran hombres y 69 mujeres. Todos habían cumplido cumplido 18 años y algunos 19 en el momento del estudio.
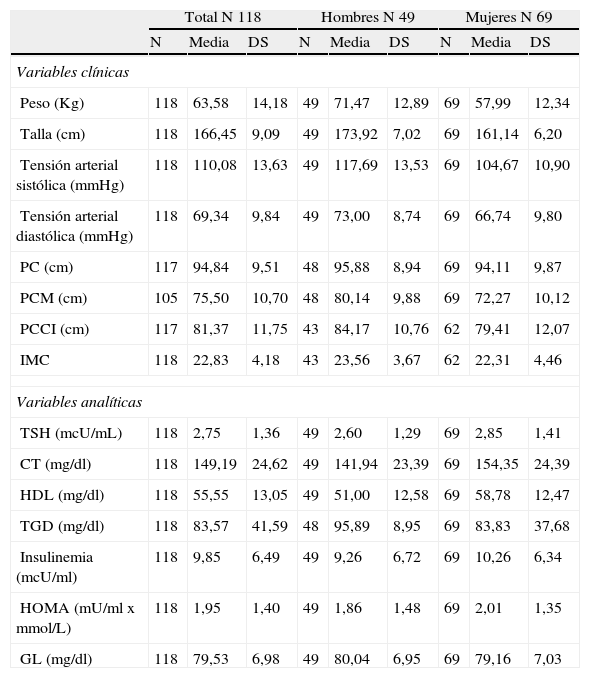
En la tabla 1 figuran los valores de la muestra correspondientes a la media y desviación típica de todas las variables antropométricas y analíticas para la totalidad de la muestra y para ambos sexos.
Estadística descriptiva de las variables del estudio
| Total N 118 | Hombres N 49 | Mujeres N 69 | |||||||
| N | Media | DS | N | Media | DS | N | Media | DS | |
| Variables clínicas | |||||||||
| Peso (Kg) | 118 | 63,58 | 14,18 | 49 | 71,47 | 12,89 | 69 | 57,99 | 12,34 |
| Talla (cm) | 118 | 166,45 | 9,09 | 49 | 173,92 | 7,02 | 69 | 161,14 | 6,20 |
| Tensión arterial sistólica (mmHg) | 118 | 110,08 | 13,63 | 49 | 117,69 | 13,53 | 69 | 104,67 | 10,90 |
| Tensión arterial diastólica (mmHg) | 118 | 69,34 | 9,84 | 49 | 73,00 | 8,74 | 69 | 66,74 | 9,80 |
| PC (cm) | 117 | 94,84 | 9,51 | 48 | 95,88 | 8,94 | 69 | 94,11 | 9,87 |
| PCM (cm) | 105 | 75,50 | 10,70 | 48 | 80,14 | 9,88 | 69 | 72,27 | 10,12 |
| PCCI (cm) | 117 | 81,37 | 11,75 | 43 | 84,17 | 10,76 | 62 | 79,41 | 12,07 |
| IMC | 118 | 22,83 | 4,18 | 43 | 23,56 | 3,67 | 62 | 22,31 | 4,46 |
| Variables analíticas | |||||||||
| TSH (mcU/mL) | 118 | 2,75 | 1,36 | 49 | 2,60 | 1,29 | 69 | 2,85 | 1,41 |
| CT (mg/dl) | 118 | 149,19 | 24,62 | 49 | 141,94 | 23,39 | 69 | 154,35 | 24,39 |
| HDL (mg/dl) | 118 | 55,55 | 13,05 | 49 | 51,00 | 12,58 | 69 | 58,78 | 12,47 |
| TGD (mg/dl) | 118 | 83,57 | 41,59 | 48 | 95,89 | 8,95 | 69 | 83,83 | 37,68 |
| Insulinemia (mcU/ml) | 118 | 9,85 | 6,49 | 49 | 9,26 | 6,72 | 69 | 10,26 | 6,34 |
| HOMA (mU/ml x mmol/L) | 118 | 1,95 | 1,40 | 49 | 1,86 | 1,48 | 69 | 2,01 | 1,35 |
| GL (mg/dl) | 118 | 79,53 | 6,98 | 49 | 80,04 | 6,95 | 69 | 79,16 | 7,03 |
CT: colesterol total; DS: desviación estándar; GL: glucemia; HDL: colesterol unido a lipoproteínas de alta densidad; HOMA: «Homeostatic model assessment»; IMC: índice de masa corporal; N: tamaño muestral; PC: perímetro cadera; PCCI: perímetro de cintura a nivel de crestas iliacas; PCM: perímetro de cintura en el punto medio entre última costilla y cresta ilíaca; TA: tensión arterial; TGD: triglicéridos; TSH: tirotropina.
No se encontró ningún sujeto con cifras elevadas de glucemia. Los valores del P90 de la muestra para insulina y HOMA fueron, respectivamente 16,90 y 3,15 (15,70 y 3,15 en hombres, y 16,90 y 3,18 en mujeres, respectivamente) y 13 personas, 11% del total de la muestra, presentaron cifras de insulina ≥ al P90 y 11 personas, 9,3% del total de la muestra, cifras de HOMA ≥ al P90. No se encontraron diferencias significativas entre sexos en cuanto a la frecuencia de insulinresistencia por HOMA e insulinemia.
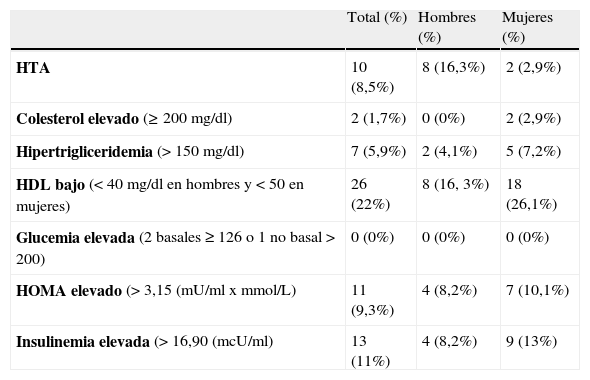
En la tabla 2 figura la frecuencia de alteraciones en las variables analíticas y de tensión arterial en la totalidad de la muestra y por sexos.
Alteraciones analíticas y de tensión arterial en la población de estudio (49 hombres y 69 mujeres)
| Total (%) | Hombres (%) | Mujeres (%) | |
| HTA | 10 (8,5%) | 8 (16,3%) | 2 (2,9%) |
| Colesterol elevado (≥200mg/dl) | 2 (1,7%) | 0 (0%) | 2 (2,9%) |
| Hipertrigliceridemia (>150mg/dl) | 7 (5,9%) | 2 (4,1%) | 5 (7,2%) |
| HDL bajo (<40mg/dl en hombres y <50 en mujeres) | 26 (22%) | 8 (16, 3%) | 18 (26,1%) |
| Glucemia elevada (2 basales≥126 o 1 no basal>200) | 0 (0%) | 0 (0%) | 0 (0%) |
| HOMA elevado (>3,15 (mU/ml x mmol/L) | 11 (9,3%) | 4 (8,2%) | 7 (10,1%) |
| Insulinemia elevada (>16,90 (mcU/ml) | 13 (11%) | 4 (8,2%) | 9 (13%) |
N: tamaño muestral; H: hombres; M: mujeres; HTA: hipertensión arterial; HDL: colesterol unido a lipoproteínas de alta densidad; HOMA: «Homeostatic model assessment».
Según los valores de IMC, presentaban sobrepeso 21 personas (17,8% del total), 13 hombres (26,5%) y 8 mujeres (11,6%) y obesidad, 8 personas (6,8% del total), 3 hombres (6,1%) y 5 mujeres (7,2%). En total un 24,6% de la muestra presentaban un IMC mayor o igual a 25. Las cifras de obesidad según perímetro de cintura fueron de 5,71% si se consideraba cintura a nivel de punto medio y 15,38% si se consideraba a nivel de cresta ilíaca.
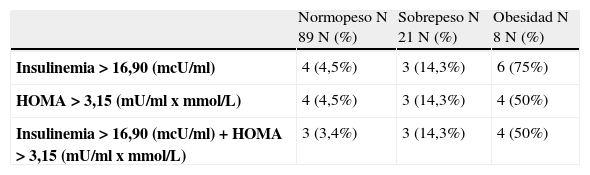
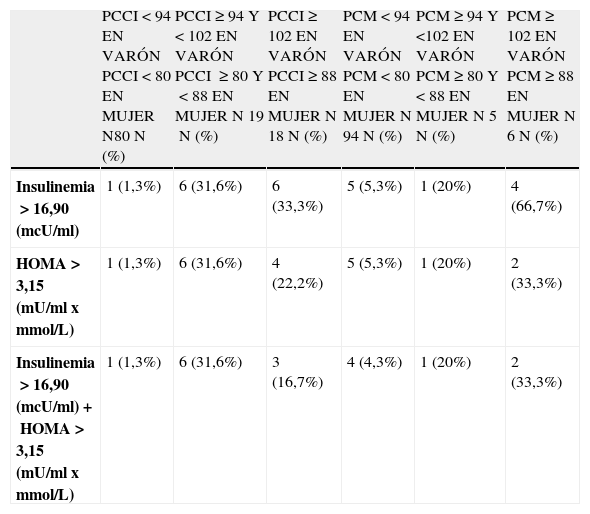
En las tablas 3 y 4 figura el número de personas que presentaron valores de insulina y HOMA mayor o iguales al P90 al clasificar la muestra según grupos por IMC y perímetro de cintura. Así mismo se muestran la media y desviación estándar de estos parámetros en los distintos grupos. Existía asociación estadísticamente significativa entre cifras elevadas tanto de HOMA como de insulinemia basal y estado ponderal según IMC y PC (p<0,0001 y p<0,0001).
Aumento de insulinemia y/o HOMA, y estadística descriptiva de estas variables por grupos de peso según índice de masa corporal
| Normopeso N 89N (%) | Sobrepeso N 21N (%) | Obesidad N 8N (%) | |
| Insulinemia>16,90 (mcU/ml) | 4 (4,5%) | 3 (14,3%) | 6 (75%) |
| HOMA>3,15 (mU/ml x mmol/L) | 4 (4,5%) | 3 (14,3%) | 4 (50%) |
| Insulinemia>16,90 (mcU/ml)+HOMA>3,15 (mU/ml x mmol/L) | 3 (3,4%) | 3 (14,3%) | 4 (50%) |
| X (DS) | X (DS) | X (DS) | |
| Insulinemia | 8,57 (5,57) | 11,52 (6,33) | 19,61 (7,79) |
| HOMA | 1,69 (1,22) | 2,29 (1,32) | 3,86 (2,02) |
N: Tamaño muestral; HOMA: «Homeostatic model assessment»; DS: desviación estándar; x: media.
Aumento de insulinemia y/o HOMA y estadística descriptiva de estas variables por grupos de peso según perímetro de cintura
| PCCI<94 EN VARÓN PCCI<80 EN MUJER N80N (%) | PCCI≥94 Y<102 EN VARÓN PCCI ≥80 Y<88 EN MUJER N 19N (%) | PCCI≥102 EN VARÓN PCCI ≥ 88 EN MUJER N 18N (%) | PCM<94 EN VARÓN PCM<80 EN MUJER N 94N (%) | PCM ≥ 94 Y <102 EN VARÓN PCM ≥ 80 Y<88 EN MUJER N 5N (%) | PCM ≥ 102 EN VARÓN PCM ≥ 88 EN MUJER N 6N (%) | |
| Insulinemia>16,90 (mcU/ml) | 1 (1,3%) | 6 (31,6%) | 6 (33,3%) | 5 (5,3%) | 1 (20%) | 4 (66,7%) |
| HOMA>3,15 (mU/ml x mmol/L) | 1 (1,3%) | 6 (31,6%) | 4 (22,2%) | 5 (5,3%) | 1 (20%) | 2 (33,3%) |
| Insulinemia>16,90 (mcU/ml)+HOMA>3,15 (mU/ml x mmol/L) | 1 (1,3%) | 6 (31,6%) | 3 (16,7%) | 4 (4,3%) | 1 (20%) | 2 (33,3%) |
| X (DS) | X (DS) | X (DS) | X (DS) | X (DS) | X (DS) | |
| Insulinemia (mcU/ml) | 7,48 (3,04) | 16,06 (11,29) | 13,91 (4,99) | 8,91 (6,16) | 14,68 (6,36) | 15,91 (2,14) |
| HOMA (mU/ml x mmol/L) | 1,47 (0,67) | 3,31 (2,54) | 2,64 (0,99) | 1,77 (1,37) | 2,90 (1,37) | 2,89 (0,34) |
PCCI: perímetro de cintura a nivel de crestas ilíacas; PCM: perímetro de cintura en el punto medio entre última costilla y cresta ilíaca; HOMA: «Homeostatic model assessment»; DS: desviación estándar; x: media.
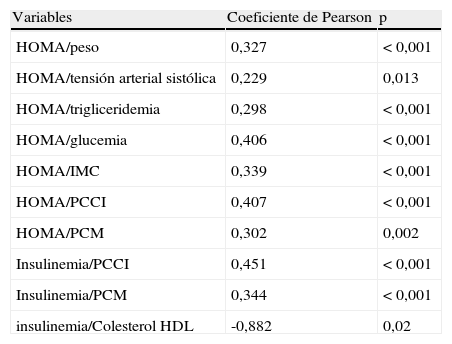
Entre las variables consideradas existía una correlación significativa del HOMA con peso, IMC, perímetros de cintura, tensión arterial sistólica, triglicéridos y glucemia, mientras que para insulinemia sólo se encontró correlación con perímetros de cintura y colesterol HDL (tabla 5).
Correlaciones significativas entre HOMA e insulinemia y las variables antropométricas y analíticas
| Variables | Coeficiente de Pearson | p |
| HOMA/peso | 0,327 | <0,001 |
| HOMA/tensión arterial sistólica | 0,229 | 0,013 |
| HOMA/trigliceridemia | 0,298 | <0,001 |
| HOMA/glucemia | 0,406 | <0,001 |
| HOMA/IMC | 0,339 | <0,001 |
| HOMA/PCCI | 0,407 | <0,001 |
| HOMA/PCM | 0,302 | 0,002 |
| Insulinemia/PCCI | 0,451 | <0,001 |
| Insulinemia/PCM | 0,344 | <0,001 |
| insulinemia/Colesterol HDL | -0,882 | 0,02 |
HDL: colesterol unido a lipoproteínas de alta densidad; HOMA: «Homeostatic model assessment»; IMC: índice de masa corporal; PCCI: perímetro de cintura a nivel de crestas ilíacas; PCM: perímetro de cintura en el punto medio entre última costilla y cresta ilíaca.
En los últimos años se refiere en la literatura un aumento muy importante de prevalencia de diabetes tipo 2 en todas las edades, paralelo al aumento en la prevalencia de obesidad y en relación con el estado de RI que en ella existe2. Para determinar la RI se han barajado distintos parámetros; para este estudio, decidimos utilizar insulinemia e índice HOMA en ayunas, cuya determinación es más sencilla y asequible. El síndrome metabólico, que se refiere a la agrupación de una serie de factores de riesgo para desarrollar enfermedad cardiovascular y diabetes tipo 2, puede iniciarse en la infancia y la RI y la obesidad pueden ser sus primeras manifestaciones14, aumentando ambas el riesgo de evolucionar a DM tipo 2. Por tanto, la importancia de detectar estados de RI previo a la existencia de intolerancia a glucosa, hiperglucemia y diabetes reside en la posibilidad de instaurar un tratamiento precoz que pudiera prevenir la aparición de las complicaciones, fundamentalmente cardiovasculares, asociadas.
Distintos autores consideran diferentes puntos de corte para HOMA e insulinemia como predictores de evolución a alteraciones cardiovasculares, diabetes tipo 2 o hipertensión arterial tras el seguimiento de diversas poblaciones8–10,15–18. Los valores de corte de HOMA varían de 2,8 a 4,6 según estos trabajos y los de insulinemia de 16 a 16,7. Un estudio español de 2007 aporta valores de referencia de insulina, péptido C, índice HOMA y QUICKI (quantitative insulin sensitivity check index) para población infantojuvenil con normopeso y según el estadio puberal19. Sitúa el valor del percentil 90 del índice HOMA en 3,43, y el valor del percentil 90 de insulinemia en 15,05 mcU/mL en chicos no obesos, con IMC normal, entre 1 y 18 años, con valores más altos en los sujetos de más edad y de sexo femenino. Nosotros hemos considerado como cifras elevadas para ambos parámetros las que eran mayores o iguales al P90 de la serie.
Dada la diversidad de puntos de corte para las cifras de insulinemia y HOMA y las características propias de cada población en cada estudio, es difícil establecer comparaciones entre las distintas frecuencias de RI publicadas. Además, y con respecto a los datos obtenidos en el presente estudio, no hay muchos trabajos cuya población esté constituída por jóvenes adultos de esta edad y no seleccionados por su estado ponderal. Hay trabajos con niños y adolescentes, algunos de los cuales incluyen hasta los 18-19 años pero con edades medias más bajas, algunos aportan datos correspondientes al estado de desarrollo puberal, que en nuestra serie era completo (estadíos de Tanner IV-V) y los trabajos de adultos; en caso de incluir sujetos desde 18 años, estos suelen ser una minoría dentro del grupo total y no suelen especificar los datos correspondientes a este colectivo.
Los integrantes de nuestra serie eran jóvenes adultos, no diabéticos, con desarrollo puberal completo y no fueron seleccionados por criterios de normo, sobrepeso u obesidad. Respecto a su estado ponderal según IMC, presentaban sobrepeso un 17,8% y obesidad 6,8% del total. Globalmente, un 24,6% de la muestra presentó un IMC mayor o igual a 25, y esta cifra es muy similar al 26,9% que refiere el estudio EnKid20 para el grupo de edad de 18 a 24 años, aunque en él con una distribución prácticamente similar entre sobrepeso y obesidad. Son también semejantes a los que muestra la Encuesta Europea de Salud 200921, publicada en noviembre de 2010, para jóvenes españoles entre 18 y 24 años: sobrepeso 18,53% (23,15% en hombres y 13,81% en mujeres) y obesidad 5,16% (5,87% en hombres y 4,43% en mujeres). Con estos datos podemos considerar que, a pesar del número limitado de casos, la población del estudio presenta una distribución ponderal comparable a la población española de esta edad.
Entre los participantes del estudio no había ninguno que presentase una glucemia elevada, dato comprensible dada la edad de los pacientes y la frecuencia de diabetes a esta edad, siendo similar a lo hallado por otros autores que no observaron ningún caso en el grupo de 15-24 años o una frecuencia muy baja22,23, mientras que la frecuencia va aumentando en series de más edad24,25. Sin embargo, la presencia de RI en la población estudiada es del 9,3%, si tenemos en cuenta el índice HOMA y del 11% si tenemos es cuenta la insulinemia.
Al igual que otros factores de riesgo cardiovascular, la presencia de RI es mayor en los grupos de obesos que en los de normopeso26. En nuestra serie (tablas 3 y 4), también se observa un aumento de las cifras medias tanto de insulinemia como de HOMA en el grupo de sobrepeso y más aún en el de obesidad, así como de la frecuencia de RI, que pasa de ser 4,5% en los sujetos con normopeso a 14,3% en el de sobrepeso y 50% en el de obesidad, alcanzando estas diferencias significación estadística.
De acuerdo a lo referido en la literatura el PC se asocia con RI de forma independiente a la edad y el estadio de Tanner en niños y adolescentes, hombres jóvenes y adultos de ambos sexos, sirviendo como predictor de estados de RI27–30. También en la presente serie, si se considera obesidad según PC, las cifras de HOMA e insulinemia y la prevalencia de RI son superiores en el grupo de cintura mayor o igual a 102 en hombres y a 88 en mujeres, con respecto al grupo de PC normal. Sin embargo, no se encontró diferencias significativas entre el grupo de PC de valores intermedios y el de cintura mayor. Por último, señalar que tanto el índice HOMA como la insulinemia se correlacionan con el perímetro de cintura, y que el índice HOMA también se correlaciona con peso e IMC en nuestra serie, La limitación más importante de este estudio es el número de casos que conforma la muestra, y que se explica por el escaso contacto, incluso resistencia al mismo, de este grupo de edad con el sistema de salud. También cabe preguntarse si alguno de los que rechazaron participar lo haría por no querer afrontar la existencia de un problema relacionado con el peso y en ese caso la muestra presentaría un sesgo. Sin embargo, hay que destacar que eran todos los sujetos de la misma edad y se trata de un grupo del que no es frecuente encontrar muchos datos en la bibliografía. Además, los datos de frecuencia de obesidad y sobrepeso son similares a los de la Encuenta Europea de salud 2009, como señalábamos anteriormente.
Concluimos que en esta serie de jóvenes adultos el aumento de IMC y de PC se asocia con aumento de la resistencia a insulina aún en ausencia de hiperglucemia. Dada la relación de estos estados con desarrollo de síndrome metabólico, enfermedad cardiovascular y diabetes, y con el objetivo de instaurar un tratamiento precoz que evitara el desarrollo de los mismos, creemos de interés determinar HOMA e insulina en jóvenes adultos con sobrepeso u obesidad, definidas tanto por IMC como por PC. Por último, creemos necesario destacar que, dada la dificultad de la extrapolación de los datos obtenidos a una muestra más amplia, sería bueno disponer de valores de referencia específicos en cuanto a índice HOMA e insulinemia, para la población española de jóvenes adultos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.