Las complicaciones hemorrágicas graves asociadas al embarazo suelen ocurrir en el tercer trimestre del mismo y se relacionan frecuentemente con situaciones de preeclampsia y síndrome HELLP.
El síndrome HELLP solo incide en el 0,5-0,9% de las gestaciones, pero su elevada morbimortalidad maternofetal nos obliga a tener en cuenta su diagnóstico en sus diversas formas de presentación clínica.
Aunque la gran mayoría de las alteraciones hepáticas que ocurren en el embarazo tienen relación con las escasas hepatopatías inherentes al mismo, la duda diagnóstica ocurre con cierta frecuencia.
Presentamos un caso de síndrome HELLP incompleto (variante ELLP) tratado efectivamente mediante actitud quirúrgica conservadora y cuyas peculiaridades inciden en diversos aspectos de esta entidad.
Severe hemorrhagic complications associated with pregnancy usually occur within the third trimester and are frequently linked to preeclampsia and HELLP syndrome.
HELLP syndrome affects only 0.5-0.9% of pregnancies but, because it causes high maternal-fetal mortality, a correct diagnosis of the various forms of presentation of this syndrome is essential.
Although most of the liver alterations observed during pregnancy are related to pregnancy itself, diagnostic doubts are not infrequent.
We present a case of incomplete HELLP syndrome (ELLP variant) associated with a subcapsular liver hematoma, which was successfully treated with a conservative surgical approach.
El síndrome HELLP (SH) es un trastorno del embarazo, parto y puerperio que incide en el 0,5-0,9% de todas las gestaciones1 aunque los informes de centros de referencia perinatal suelen superar ese porcentaje2. En el contexto de las formas graves de preeclampsia (5-10% de los embarazos) la incidencia de SH es de 4-14%3, sin embargo, algunas características clínicas y recientes estudios moleculares de tejido placentario4 sugieren que ambos procesos pueden ser entidades independientes y no precisamente partes de un síndrome. Su denominación anglosajona se corresponde con H de hemolysis, EL de elevated liver enzymes y LP de low platelets count5 y su etiopatogenia aún resulta poco conocida. Su presentación clínica puede ser variable, faltando en ocasiones algunos de sus síntomas y signos patognomónicos. Sibai considera la existencia de un SH completo y otro parcial en el que puede faltar alguno de los criterios, generalmente la hemólisis (síndrome ELLP)6. Martin considera SH de clase 1,2 y 3 según el grado de plaquetopenia y sugiere, basado en ello, diferencias en la evolución clínica7.
Caso clínicoMujer de 34 años y 37 semanas de gestación, de curso normal. Normotensa.
Analítica gestacionalNormal, excepto discreta elevación de la bilirrubina días antes del parto. Acude por trabajo de parto, objetivándose al ingreso la presencia de distrés fetal, por lo que se indica cesárea urgente. Durante la misma se consulta al Servicio de Cirugía General por el hallazgo de líquido hemático intraabdominal (500 cc) y hematoma hepático subcabsular de 6cm. Se realiza exploración hepática y drenaje subhepático y pélvico sin apertura del hematoma.
Analítica preoperatoriaHemoglobina 9g/dl, plaquetas 131.000 y coagulación normal.
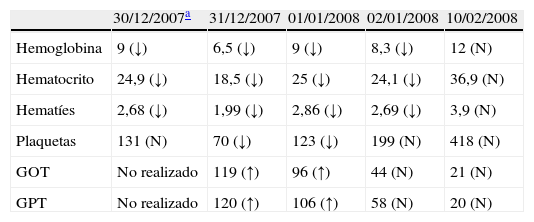
Analítica pospartoHemoglobina 6,5g/dl, plaquetas 70.000 y coagulación normal; GOT 119 y GPT 120 UI/l¸ bilirrubina total 1,52mg/dl (tabla 1).
Evolución de los principales datos analíticos de la paciente. La normalización completa se verificó al 12.° día del proceso
| 30/12/2007a | 31/12/2007 | 01/01/2008 | 02/01/2008 | 10/02/2008 | |
| Hemoglobina | 9 (↓) | 6,5 (↓) | 9 (↓) | 8,3 (↓) | 12 (N) |
| Hematocrito | 24,9 (↓) | 18,5 (↓) | 25 (↓) | 24,1 (↓) | 36,9 (N) |
| Hematíes | 2,68 (↓) | 1,99 (↓) | 2,86 (↓) | 2,69 (↓) | 3,9 (N) |
| Plaquetas | 131 (N) | 70 (↓) | 123 (↓) | 199 (N) | 418 (N) |
| GOT | No realizado | 119 (↑) | 96 (↑) | 44 (N) | 21 (N) |
| GPT | No realizado | 120 (↑) | 106 (↑) | 58 (N) | 20 (N) |
(↓): Disminuido; (↑): Aumentado; (N): Normales.
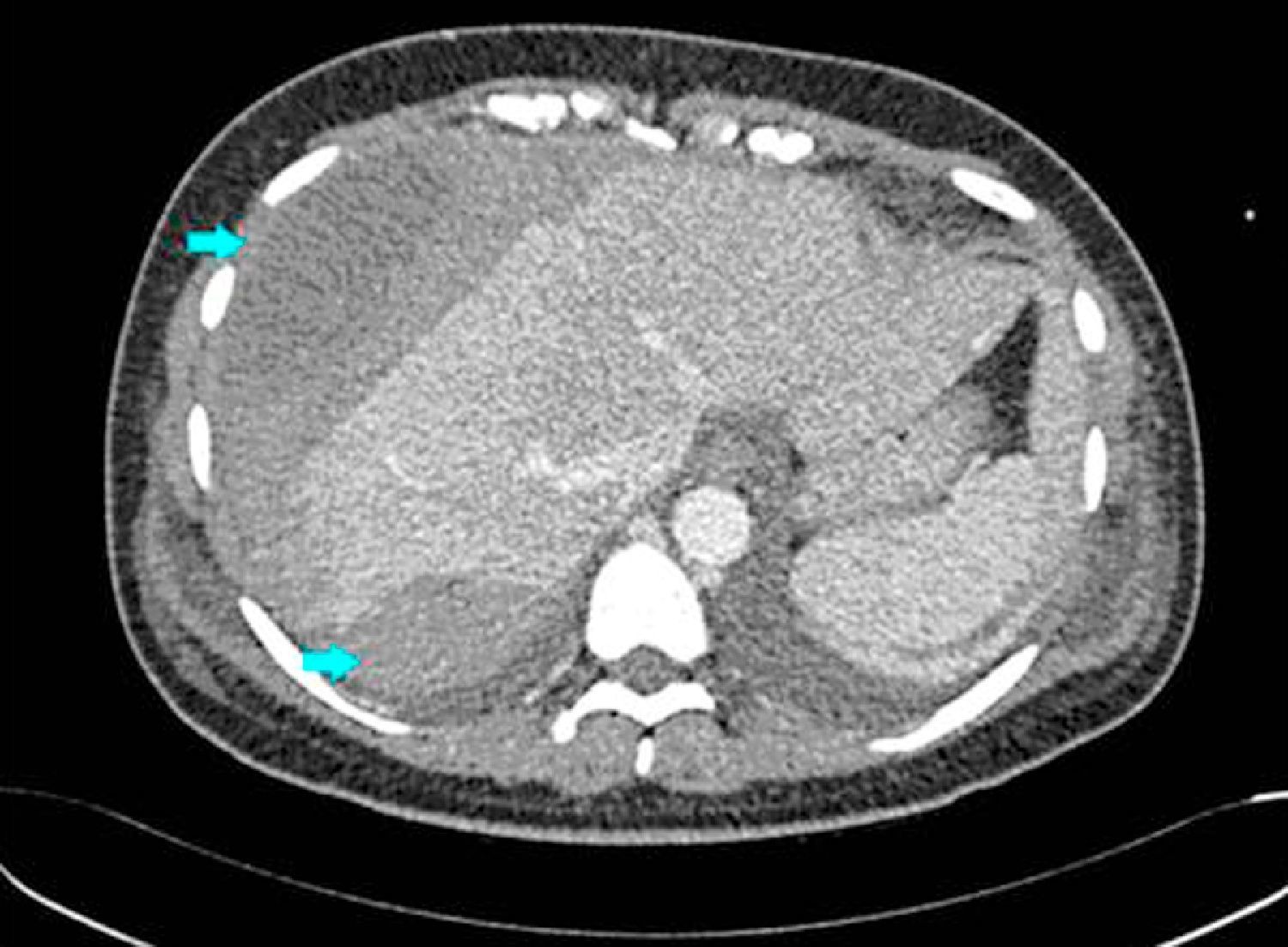
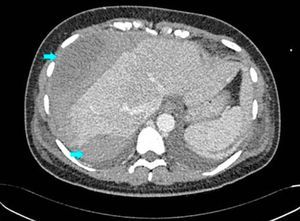
Hematoma subcapsular hepático de 18cm con fractura subcapsular en hemihígado derecho (fig. 1); derrame pleural bilateral y atelectasia de LID.
TAC con contraste i.v. al inicio del cuadro (2/01/2008). Presencia de gran hematoma hepático subcapsular que cubre toda la superficie hepática anterior y otro hematoma posterior (flechas). A pesar de la evidencia clínica de sangrado hepático en días posteriores, el hematoma no modificó de forma importante este volumen.
Con el diagnóstico de síndrome de HELLP (ELLP) complicado con hematoma hepático subcapsular, se ingresa en UCI hasta su estabilización. Tras el rápido crecimiento inicial del hematoma, este presentó un volumen estable hasta el 27.° día posparto, luego comenzó a decrecer muy lentamente; la plaquetopenia progresó hasta 70.000 en el 3.er día, mejorando progresivamente desde entonces; el drenaje fue de tipo hemático-seroso decreciente durante 14 días. Solo presentó inestabilidad hemodinámica importante los 2 primeros días posparto, requiriendo un total de 7 concentrados de hematíes, una aféresis de plaquetas y 700 cc de PFC durante su estancia en UCI. Tras su traslado al Servicio de Cirugía presenta una lenta involución del hematoma y cuadro de ansiedad que prolonga su estancia hospitalaria. Es alta a los 37 días de su ingreso.
DiscusiónEl hematoma subcapsular hepático es una complicación infrecuente del embarazo (1:40.000 a 1:250.000 embarazos) con una mortalidad maternofetal elevada8.
El hecho de que nuestra prevalencia de trastornos hipertensivos del embarazo sea inferior a la reportada por otros centros de referencia (2% de las gestaciones) ha resaltado la excepcionalidad del caso.
Su baja incidencia y la frecuente ausencia de datos de sospecha explica la infrecuencia del diagnóstico precoz y las presentaciones abruptas, cuya urgencia puede conllevar el estudio deficiente de algunos parámetros específicos analíticos y/o de imagen. La confirmación de la hemólisis (no siempre factible) podría sustentarse en un aumento de bilirrubina indirecta, LDH 1 y 2, la alteración morfológica de los hematíes y la disminución de la hemoglobina y haptoglobina. En nuestro caso, la presencia de trombopenia, el daño funcional y orgánico del hígado y la ausencia de datos analíticos evidentes de hemólisis nos conduce al diagnóstico de la variante ELLP del SH. Por lo demás, las características clínicas concuerdan con las descritas habitualmente en la literatura. La ausencia de hipertensión arterial no es un dato excluyente, pues se ha observado que el 14,5% de los pacientes con diagnóstico de SH presentan una tensión arterial diastólica≤90mmHg9.
Dado que la mayoría de los SH ocurren en el preparto, son la analítica y la ecografía lo que pueden facilitar el diagnóstico y la actitud sobre el feto y la madre. En el posparto, el estudio y control pueden beneficiarse de otras técnicas de imagen más resolutivas.
La mortalidad materna asociada al SH oscila entre 0 y 24% y la perinatal hasta 40% dependiendo de circunstancias específicas10. De particular gravedad en el SH es el desarrollo de hemorragia secundaria al daño hepatocelular originado por la microangiopatía trombótica y la deposición de fibrina en los sinusoides hepáticos. Su representación suele ser el hematoma subcapsular con o sin rotura espontánea del mismo, aunque también se describe el hematoma parenquimatoso, la rotura parenquimatosa y el sangrado abierto. Solo ocurre en el 2% de los SH pero lleva implícito un aumento de la mortalidad de hasta el 39%2.
Tanto el SH como las diversas formas de daño hepático y sangrado no se asocian a ninguna fase específica del periparto. De hecho, 2/3 ocurren antes del parto y 1/3 en el puerperio; una proporción mínima, como en nuestro caso, es diagnosticada en el propio parto11. Creemos que esta última circunstancia puede ocurrir en gestantes con SH de mejor evolución que, de alguna manera, pueden llegar al momento del parto en mejores condiciones, favoreciendo actitudes más conservadoras y un parto a término. Tanto en los casos de finalización programada como urgente del embarazo resulta necesaria la participación del cirujano, tanto en la evaluación del estado del hígado como en la decisión de la adecuada actitud terapéutica.
Resulta llamativo que las alteraciones clínicas y analíticas del SH suelan normalizarse a partir del 3.°-4.° día del posparto10 aunque las alteraciones del parénquima hepático puedan desarrollar un curso catastrófico. En el presente caso, la mejoría analítica se verificó al 4.° día, pero la evolución del hematoma fue, lógicamente, más lenta. Tras el término de una gestación asociada con SH es recomendable un seguimiento de 6 semanas, incluso en ausencia de lesiones hepáticas evidentes10.
Aunque la morbimortalidad sigue siendo importante, el mejor control de las gestantes de riesgo, los avances en medicina intensiva, imagen y neonatología han logrado mejorar el índice de supervivencia de la madre y del recién nacido. En caso de cirugía, destacan las aportaciones derivadas de la aplicación del empaquetamiento hepático («packing»), el trasplante hepático y los nuevos materiales hemostáticos de aplicación directa.
El tratamiento materno varía desde el control evolutivo en UCI hasta el trasplante hepático. En cualquier caso, el manejo del SH debe ser multidisciplinario.
Los especialistas implicados decidirán el mantenimiento del manejo conservador o la cirugía, la cual debiera ser realizada por cirujanos con experiencia en cirugía hepática. Shames et al.12 proponen criterios para el manejo conservador, quirúrgico no trasplantador y trasplantador, destacando la delimitación de estas 2 últimas indicaciones por el grado de necrosis hepática identificable mediante el seguimiento clínico o en la propia laparotomía.
La información del proceso a la paciente es fundamental, ya que se reconoce que el riesgo de sufrir un nuevo episodio de SH en el siguiente embarazo es de un 2-27% si bien no hemos encontrado referencias en la literatura de rotura hepática recurrente en un segundo embarazo.
Una situación debatible es la información que debemos dar a las pacientes en las que, por diversos motivos, el diagnóstico de SH es sugestivo pero no concluyente. Es nuestra opinión que tal información de sospecha debiera transmitirse a la paciente, por cuanto el riesgo de una complicación grave parece claramente más relevante que la preocupación que le podamos originar.
Como conclusión, la prevalencia del SH es de 0,5-0,9% de los embarazos, siendo aún más infrecuente la presentación como hemorragia hepática grave. La sospecha clínica es de gran valor en el diagnóstico definitivo y el manejo diagnóstico y terapéutico, multidisciplinario.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.