Valorar el tratamiento de pacientes con dolor pélvico crónico mediante terapia neuroadaptativa.
Material y métodosSe presenta un estudio observacional, longitudinal y retrospectivo de 18 pacientes que presentaban dolor pélvico crónico refractario a tratamientos convencionales con analgesia y terapia física, y que fueron tratadas mediante terapia neuroadaptativa.
ResultadosSe objetivaron antecedentes relacionables con el dolor en 15 casos: en siete (38,88%) pacientes, existió un parto reciente; en cinco (27,77%) pacientes, había una histerectomía reciente; en un (5,58%) caso, una fractura pélvica y en dos (11,16%) pacientes, protusiones discales. Se obtuvo una curación o respuesta completa en 15 (83,32%) pacientes, con una desaparición total de los síntomas tras tres (2-4) sesiones de tratamiento. En dos (11,16%) pacientes se obtuvo una respuesta parcial. La satisfacción obtenida en estos dos casos fue muy elevada, 10 (8-10), y la puntuación EVA bajó de 10 (9-10) a 3 (2-5), p < 0,01. Se consideró como fracaso un (5,58%) paciente, que no tuvo ninguna mejoría tras dos sesiones de tratamiento. Durante un seguimiento de 10 (6-13,50) meses, las dos pacientes con respuesta parcial mantuvieron su mejoría pero precisaron sesiones de recuerdo. De las 15 pacientes restantes, 12 (80%) pacientes permanecían sin dolor. Las tres pacientes restantes presentaron una recidiva parcial a los 13, 6 y 3 meses cada una. Se realizaron sesiones de rescate, obteniendo de nuevo una respuesta completa. No se objetivaron complicaciones.
ConclusiónCon las limitaciones propias de unos resultados preliminares, la terapia neuroadaptativa parece ser un procedimiento eficaz para el tratamiento del dolor pélvico crónico de origen musculoesquelético.
To evaluate a neuroadaptive therapy in patients with chronic pelvic pain.
Material and methodsA retrospective observational study including 18 patients with chronic pelvic pain that were managed using neuroadaptive therapy after they had failed a conventional approach with physiotherapy and analgesia.
ResultsData associated with previous chronic pelvic pain were seen in 15 patients. These included 7 (38.88%) cases of recent labour and 5 (27.77%) cases with a previous hysterectomy. There was also 1 (5.58%) cases with a pelvic fracture and disc herniations in 2 (11.16%) cases. Complete response was achieved in 15 (83.32%) patients after 3 (2-4) treatment sessions. A partial response was seen in 2 (11.16%) cases. In these 2 patients’ satisfaction with the procedure was high, 10 (8-10) and pain evaluation using a VAS lower, down from 10 (9-10) to 3 (2-5), p < 0.01. No response was achieved in 1 (5.58%) patient after 2 treatment sessions. In the mean 10-month (6-13.50) follow-up there was a continuing partial response in 2 patients after reinforced sessions, and complete response in 12 (80%) patients. Partial relapses, at 12. 6 and 3 months follow up, were seen in 3 patients with a complete response. These 3 patients were treated again with neuroadaptive therapeuty sessions, and a new complete response was achieved in all 3 cases. No complications were seen.
ConclusionThough there is limited experience, neuroadaptive therapy seems to be a feasible procedure to manage chronic pelvic pain.
Se considera Dolor Pélvico Crónico (DPC) aquel que se mantiene de forma persistente o recurrente durante al menos seis meses. También debe considerarse como tal cualquier hipersensibilidad o molestia asociadas a la defecación, la micción o la actividad sexual en ausencia de una causa orgánica que lo justifique1.
El dolor pélvico puede tener un origen variado y multifactorial en el que se pueden ver imbricadas causas urológicas, ginecológicas, gastrointestinales, neurológicas, musculoesqueléticas y psicosociales, entre otras. La Asociación Internacional para el Estudio del Dolor (IASP) elaboró, en 1994, una primera clasificación taxonómica2. Más recientemente, en 2013, la Asociación Europea de Urología (EUA) complementó esta clasificación3 y, por último, en 2017, la Sociedad Internacional de Continencia elaboró un estándar sobre el Síndrome de Dolor Pélvico Crónico en un intento de unificar la terminología, los procedimientos diagnósticos y el tratamiento de pacientes con dolor pélvico crónico4.
Uno de los dominios de dicho estándar es la afectación musculoesquelética. A este nivel, el dolor puede originarse en los músculos del suelo pélvico y sus fascias o en ligamentos, articulaciones o estructuras óseas relacionados.
El componente musculoesquelético del suelo pélvico tiene una función de soporte, de contracción y de relajación. Una hiperactividad muscular puede asociarse a trastornos en el vaciado vesical yen la defecación, y generar dispareunia5. Las causas de esta hiperactividad pueden ser viscerales, musculoesqueléticas o psicológicas, entre otras.
La hipercontractilidad o un tono muscular elevado de los músculos del suelo pélvico es un factor dominante en la génesis del dolor pélvico. El proceso fisiopatológico comienza con un aumento de la tensión muscular, en respuesta o no a una causa orgánica o psicológica detectable, dando lugar a una sintomatología dolorosa que, por su cronicidad, es frecuente que produzca ansiedad y estrés físico y psíquico. Esto contribuirá a agravar y perpetuar los síntomas3. El manejo de estas pacientes, además del tratamiento causal, incluye la analgesia, las infiltraciones de puntos gatillo y la radiofrecuencia, entre otros. También se puede obtener mejoría con reeducación del suelo pélvico mediante técnicas de biofeedback o relajación y apoyo psicológico.
En este trabajo presentamos una revisión de pacientes diagnosticadas de DPC que fueron tratadas mediante terapia neuroadaptativa y que habían fracasado previamente a los procedimientos habituales entre los que se incluyeron la analgesia sistémica, la infiltración de puntos gatillo, la reeducación y el biofeedback.
Material y métodosPresentamos un estudio descriptivo, longitudinal y retrospectivo desarrollado en la Unidad de Suelo Pélvico del Servicio de Ginecología del Hospital Universitario Príncipe de Asturias de Alcalá de Henares y en el consultorio médico Obsgyn, S. L. en Madrid, España, para valoración de la terapia neuroadaptativa en el tratamiento del dolor pélvico crónico. Entre noviembre de 2017 y diciembre de 2018 se incluyeron 18 pacientes, mayores de 18 años y menores de 70 años, que presentaban dolor pélvico crónico con un componente principal musculoesquelético y que producía limitaciones funcionales para una actividad física normal, incluida la actividad sexual. Todas las pacientes habían sido previamente tratadas mediante analgesia sistémica, reeducación y/o infiltración de puntos gatillo, a pesar de lo cual la respuesta clínica había sido limitada o nula.
Los criterios de exclusión fueron: pacientes embarazadas, pacientes con marcapasos, endometriosis y patología visceral objetivable que pudiera justificar el dolor.
El estudio recibió la aprobación del comité de ética y ensayos clínicos de nuestro centro y todas las pacientes fueron tratadas de acuerdo a las normas de práctica clínica de nuestro centro, procediéndose a realizar una información completa del procedimiento y a la obtención del consentimiento informado pertinente.
Descripción de la terapia y dispositivo empleadoLa denominación de terapia neuroadaptativa se basa en la propiedad de estimular vías aferentes desde la superficie cutánea mediante un tipo de estímulo neurosimilar, capaz de producir nuevas respuestas eferentes en el circuito nervioso vinculado a la dolencia con la mediación del sistema nervioso autónomo como base de la neuroadaptación. La estimulación neuromoduladora en zonas y puntos aferentes específicos de la piel tendría por objeto producir una nueva respuesta eferente y cascada neuroadaptativa que corrija la contracción muscular y la percepción nociceptiva de estímulos propioceptivos.
Este tipo de estimulación se realiza mediante una tecnología de electroestimulación, muy específica para regulación neurovegetativa y analgesia, que se conoce con el nombre SCENAR (Self-Controlled-Energo-Neuro-Adaptative-Regulator), (Ritm OKB ZAO, Taganrog, Rusia). Este dispositivo es capaz de realizar una neuroestimulación biocontrolada que resulta en un neurofeedback del proceso nociceptivo y vegetativo implicado en la dolencia. Empleamos el modelo SCENAR 1NT-01.C, con marcado CE como dispositivo médico clase IIa, e indicación en el tratamiento del dolor.
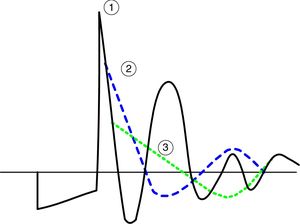
El tipo de estímulo eléctrico generado por el dispositivo requiere del contacto con la piel para convertirse en el tipo de onda oscilatoria que se asemeja a la señal del impulso nervioso. La estimulación provoca un campo electromagnético en el entorno de los electrodos al que se atribuyen un efecto dipolo de conducción, un efecto sobre la polarización de la membrana y la electroporación celular6. El tipo de impulso que se forma en contacto con la piel forma una onda de inicio cuadrático negativo denominada pre-pump phase, seguida de una onda positiva oscilatoria que se denomina reaction phase (fig. 1).
El dispositivo en contacto con la superficie de la piel envía un estímulo en forma de dosis de impulsos eléctricos bipolares. La forma de la onda va cambiando en función del tiempo y de los cambios de impedancia cutánea que va midiendo el dispositivo. De este modo se evita el fenómeno de acomodación del sistema nervioso.
El dispositivo combina dos modos operativos: el modo continuo y el modo autodosificado. El modo continuo funciona como un estimulador constante, que se aplica sobre áreas elegidas en modo dinámico, deslizando el electrodo, o en modo estático sobre un punto concreto. El modo autodosificado funciona como un proceso donde el dispositivo funciona midiendo la impedancia de puntos en la piel, lo cual nos permite seleccionar el lugar idóneo de aplicación. A continuación, valora la respuesta eferente en esos lugares y administra dosis de estímulos en función de los cambios hasta que la respuesta del punto es modificada y resulta modulada. Por ello se define como neurofeedback6.
Descripción de la terapiaLa estimulación neuromoduladora consiste en la aplicación de estímulos neurosimilares desde zonas y puntos específicos de la piel, capaces de generar nuevos impulsos nerviosos aferentes que produzcan una nueva respuesta eferente y promover una cascada neuroadaptativa que corrija la contracción muscular y la percepción nociceptiva de estímulos propioceptivos. El tipo de estímulo eléctrico generado por el dispositivo requiere del contacto con la piel para convertirse en el tipo de onda oscilatoria que se asemeja a la señal del impulso nervioso. Requiere del componente de capacitancia epidérmica para generar el efecto bobina y posterior oscilación, que se vincula con el efecto condensador de las membranas celulares. La estimulación provoca un campo electromagnético en el entorno de los electrodos al que se atribuye un efecto dipolo de conducción, un efecto sobre la polarización de la membrana y la electroporación celular6.
La estimulación cutánea se aplica en modo continuo o en modo autodosificado. El modo continuo es un modo de electroestimulación que se realiza sobre áreas elegidas en modo dinámico, deslizando el electrodo, o en modo estático sobre un punto concreto. El modo autodosificado se basa en la capacidad del dispositivo de realizar mediciones de impedancia en la piel para poder determinar los puntos convenientes de tratamiento, y suministrar una dosis de impulsos de forma automática sobre puntos seleccionados por su impedancia. Este proceso permite valorar la respuesta eferente del sistema nervioso a la estimulación en esos puntos. Y finalmente, se realiza una tercera etapa de estimulación hasta que queda modulada la respuesta del punto o puntos seleccionados como prioritarios6.
Procedimiento clínicoTodas las pacientes fueron evaluadas ginecológicamente mediante exploración ginecológica, buscando puntos gatillo, principalmente en el músculo elevador del ano y en el músculo obturador interno, así como la existencia de zonas con tono muscular elevado o signos de la cuerda, realizándose un mapeo de los puntos gatillo y de las zonas de hiperalgesia o alodinia. Como complemento a la exploración ginecológica, se hizo una evaluación de la columna vertebral buscando alteraciones de la estática, tales como escoliosis e hiperlordosis, que pudieran justificar dolores musculoesqueléticos, así como la existencia, también a este nivel, de puntos gatillo o zonas de hiperalgesia, alodinia o dolores reflejos.
Se recogieron datos clínicos generales, edad, IMC, antecedentes quirúrgicos o médicos y patología intercurrente que pudieran tener relación con el dolor pélvico.
Las pacientes fueron programadas para una sesión de terapia semanal y evaluadas en función de la respuesta clínica y de los hallazgos en la exploración clínica. En cada sesión, se comenzó con una evaluación del dolor provocado por la exploración mediante una escala de valoración analógica del dolor (EVA), donde «0» representa la ausencia de dolor y «10» representa un dolor máximo. El siguiente paso consistió en la aplicación de la terapia neuroadaptativa a nivel de columna vertebral, con especial hincapié en columna lumbar. Una vez finalizada la terapia a nivel de la columna vertebral, se procedió a reevaluar el dolor provocado por la exploración ginecológica, observando si existían cambios en la puntuación de la EVA. En un segundo tiempo, se aplicó la terapia a nivel pélvico mediante la colocación de electrodos en vulva y región sacra. Para finalizar, se volvió a explorar a la paciente para reevaluar el dolor provocado en la exploración ginecológica mediante la EVA y la desaparición o no del signo de la cuerda o de las zonas con hipercontractilidad muscular. Asimismo, se solicitó, en una escala de 0 a 10, donde «0» representa una nula satisfacción y «10» la máxima posible, el grado de satisfacción de las pacientes con la terapia realizada.
Se consideró fracaso cuando no se obtuvo ninguna respuesta tras dos sesiones de tratamiento. Se consideró respuesta parcial cuando se obtuvo un descenso superior al 50% de la puntuación entre sesiones de la EVA pretratamiento y se consideró como respuesta completa la desaparición de toda la sintomatología que motivó el tratamiento. Por último, se estableció un programa de seguimiento a los 3, 6 y 12 meses.
Todos los datos fueron recogidos en una base de datos diseñada al efecto. Se utilizó el paquete estadístico SPSS 15.0. Los valores descriptivos de expresan en porcentaje o en mediana y rango intercuartílico. Se emplearon pruebas no paramétricas para el estudio de significación estadística que se estableció en p < 0,05.
ResultadosLa mediana de edad de las pacientes estudiadas fue 43 (36-52,25) años y la de su IMC, 22,82 (20,94-24,18) kg/m2. El motivo de consulta en todos los casos fue un dolor pélvico con dificultad para permanecer sentada y/o deambulación, frecuentemente asociado a dispareunia y que no había respondido a infiltraciones, terapia física y/o tratamiento analgésico sistémico.
Por lo que respecta a los antecedentes personales, siete (38,88%) pacientes tenían un parto reciente, cinco de ellas vía vaginal y dos mediante cesárea. Un caso de los descritos fue un parto vaginal extraclínica, que se complicó con un hematoma y lesión quirúrgica del nervio pudendo izquierdo. En cinco (27,77%) casos existía el antecedente de una histerectomía reciente. En un (5,58%) caso, había un antecedente de una fractura de pelvis por un accidente de tránsito. En dos (11,16%) casos, existía el diagnóstico previo de protusiones discales. En los tres (16,74%) casos restantes no se objetivó ningún antecedente destacable que pudiera relacionarse temporal o causalmente con el dolor.
En la exploración clínica se objetivaron alteraciones de la estática de la columna vertebral (hiperlordosis, escoliosis o cifosis) en cinco (27,77%) pacientes. En todas las pacientes fue posible identificar una contractura dolorosa y/o puntos gatillo en el elevador del ano, fundamentalmente en los fascículos isquiococcígeo e iliococcígeo. El signo de la cuerda, contractura definida y local de algunas fibras que a la exploración asemejan el tacto de una cuerda en tensión, fue evidente en 14 (77,77%) pacientes. La cuantificación del dolor mediante la escala EVA antes de iniciar el tratamiento fue 10 (9-10).
Se consideró como fracaso un (5,58%) paciente que no obtuvo ninguna respuesta tras dos sesiones de tratamiento. Esta paciente había sido operada de una histerectomía abdominal hacia 18 meses y presentaba hernias discales sintomáticas pendientes de cirugía por traumatología.
Para obtener una respuesta parcial fue necesaria una(1-2) sesión. La satisfacción obtenida en estos casos fue muy elevada, 10 (8-10), y la puntuación EVA bajó a 3 (2-5) p < 0,01. En dos (11,16%) pacientes, la respuesta parcial fue el resultado máximo obtenido tras finalizar ocho y seis sesiones de tratamiento cada una. Sin embargo, en las 15 (83,32%) pacientes restantes se obtuvo una respuesta completa, con una desaparición total de los síntomas y EVA 0 (0-0). Para obtener esta respuesta completa se realizaron tres (2-4) sesiones, y la satisfacción obtenida fue la máxima, 10 (10-10).
Por lo que respecta a la valoración de la secuencia de tratamiento, el inicio de aplicación de la terapia neuroadaptativa a nivel de la columna vertebral produjo mejoría en el 80% de las pacientes. La valoración con EVA en cada sesión, antes del tratamiento y después de tratar solo la columna vertebral, mostró un descenso evidente hasta seis (4-7), que se incrementó al completar la sesión de tratamiento con la aplicación de la terapia neuroadaptativa directamente a nivel pélvico.
Se realizó un seguimiento clínico de las pacientes para valorar la eficacia a largo plazo del procedimiento. El tiempo de seguimiento fue de diez (6-13,50) meses. Durante este período, las dos pacientes con respuesta parcial mantuvieron su mejoría, si bien en el caso de la paciente con lesión quirúrgica del nervio pudendo fue necesario realizar periódicamente sesiones de refuerzo, como complemento al tratamiento de la unidad de dolor. La paciente consiguió sentarse con normalidad y reincorporarse a su trabajo administrativo, en el que llevaba de baja desde el parto. La otra paciente con respuesta parcial presentaba una hernia discal y estaba pendiente de cirugía. También en este caso se realizaron sesiones de recuerdo en espera de la cirugía prevista.
De las 15 pacientes restantes, 12 (80%) pacientes permanecían sin dolor. Las tres pacientes restantes presentaron una recidiva parcial, una a los 13 meses, otra a los seis meses y otra a los tres meses. En los tres casos, se realizaron nuevas sesiones de tratamiento y, en la actualidad, siguen en remisión completa. La primera de ellas tenía como antecedente un parto dos años antes de iniciar el tratamiento; la segunda era una paciente que había sido intervenida 15 años antes de una hernia discal y la tercera era la paciente con una fractura de pelvis por accidente de tránsito.
No existieron complicaciones en ninguna paciente ni durante el tratamiento ni durante el seguimiento realizado.
Los resultados globales de la terapia neuroadaptativa en dolor pélvico, quedan reflejados en la tabla 1.
DiscusiónEl dolor pélvico constituye un motivo frecuente de consulta. La causa más frecuente es de origen miofascial7,8. Su infravaloración en las consultas de ginecología es habitual y muy frecuentemente es poco identificado, ya que muchos ginecólogos no están entrenados en la valoración del dolor miofascial y suelen realizar una valoración del dolor basada en parámetros puramente ginecológicos9. Las unidades de suelo pélvico han contribuido a hacer más visible este tipo de patologías. Las repercusiones de dichos dolores sobre la calidad de vida pueden ser muy importantes8.
Frecuentemente es difícil establecer un agente causal claro10, aunque sí suele ser posible identificar antecedentes que pudieran estar en la génesis del dolor pélvico. En nuestra serie, casi en el 85% de los casos existían antecedentes, parto o intervención pélvica reciente, que podrían estar relacionados. Sin embargo, en nuestra muestra existe un sesgo de selección al excluir aquella patología visceral, como la endometriosis, que se sabe es causante de dolor pélvico crónico.
Desde el punto de vista fisiopatológico, se sabe que la activación mantenida de receptores nociceptivos produce un estímulo aferente de información del dolor sobre los cordones posteriores de la médula espinal11. Este estímulo deletéreo mantenido produce cambios neuronales estructurales y funcionales que pueden llegar a afectar estructuras medulares más ventrales que, en formas avanzadas y prolongadas, podrían llevar a producir sensibilización central, dando lugar a respuestas exageradas a estímulos periféricos12. Estas alteraciones de los circuitos centrales pueden amplificar y perpetuar la percepción dolorosa, incluso después de desaparecer la causa que la produjo12. La información nociceptiva repetida puede sensibilizar múltiples áreas de la médula espinal, dando lugar a alodinia (dolor producido por un estímulo no doloroso), hiperalgesia (dolor excesivo a un estímulo doloroso) o dolor reflejo (dolor percibido en un área distinta del estímulo doloroso)13.
Las terapias neuromoduladoras, a nivel pélvico, suelen emplear electrodos invasivos aplicados sobre los forámenes sacros o en el nervio tibial posterior. En nuestro estudio hemos empleado un modo de neuromodulación llamado terapia neuroadaptativa, cuyo mecanismo de acción se basa en actuar directamente sobre el funcionamiento neuronal alterado y que se aplica directamente sobre la piel, sin emplear electrodos invasivos. El objetivo de esta terapia es revertir los cambios sinápticos y neuronales producidos por un estímulo doloroso mantenido, y evitar así la una respuesta anormal a estímulos que se traduce en una cronicidad del dolor. El tipo de estímulo eléctrico generado por el dispositivo actúa directamente sobre la piel, obteniendo una onda oscilatoria que se asemeja a la señal del impulso nervioso. Requiere del componente de capacitancia epidérmica para generar el efecto bobina y posterior oscilación que se vincula con el efecto condensador de las membranas celulares. La estimulación provoca un campo electromagnético en el entorno de los electrodos al que se atribuyen un efecto dipolo de conducción, un efecto sobre la polarización de la membrana y la electroporación celular6.
En muchos casos de dolor pélvico crónico es difícil proporcionar un tratamiento curativo. Entre las opciones disponibles y referidas al dolor de origen miofascial, están la analgesia, bien sea sistémica o mediante infiltraciones, la terapia física, la toxina botulínica y la neuromodulación. Sin embargo, la evidencia científica al respecto es limitada9,10. En nuestro estudio se obtiene una tasa de respuesta global o curación muy elevada (83,32%), a pesar de tratarse de un grupo de pacientes que ya había sido tratado con procedimientos habituales como la terapia física y la analgesia. Además, esta alta tasa de respuestas se consigue de forma muy precoz, necesitando un número muy limitado de sesiones, lo que facilitaría la generalización del tratamiento.
Otro dato relevante de nuestro trabajo es el hallazgo de un compromiso musculoesquelético más alto, en columna vertebral, en casi un tercio de las pacientes. El tratamiento con terapia neuroadaptativa de las anomalías a nivel de la columna, produjo mejoría en todas las pacientes, lo que apoya la idea de un tratamiento integral de columna y pelvis para solucionar esta patología. Por ello, la valoración pélvica por parte del ginecólogo debería incluir un estudio de alteraciones a nivel de la columna vertebral en especial de la columna lumbosacra.
La obtención de una respuesta completa tan importante en pacientes que ya habían sido tratadas mediante terapia física, analgesia y/o infiltraciones, apoya la idea de que el mecanismo de acción de la terapia neuroadaptativa se realiza directamente a nivel neuronal, corrigiendo las disfunciones existentes a este nivel. Estas pueden ser debidas a un hecho puntual (cirugía, parto, etc.) o a alteraciones crónicas musculoesqueléticas o viscerales que provocarían un funcionamiento anormal propio de la neurona.
La terapia neuroadaptativa ha sido también efectiva en los casos de recidiva parcial y, por ello, apunta a la posibilidad de repetir el tratamiento en las pacientes con recidiva y en aquellas en las que busquemos una mejoría previa al tratamiento etiológico, cuando este pudiera ser identificado, más aún cuando el tratamiento no parece tener ninguna complicación a la vista de nuestros datos.
Los resultados obtenidos en nuestro estudio están sujetos a las limitaciones propias de un tamaño muestral pequeño y de un seguimiento limitado. Esperamos poder ratificar estos resultados en un nuevo diseño prospectivo que hemos iniciado.
ConclusiónCon las limitaciones propias de unos resultados preliminares, la terapia neuroadaptativa parece ser un procedimiento eficaz para el tratamiento del dolor pélvico crónico de origen musculoesquelético.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesAlvaro Zapico, Lorena González, Julia Ercilla, Leticia Delgado y Vicente Pérez declaran no tener ningún conflicto de intereses.