Analizar las citologías cervicovaginales de prostitutas de la ciudad de Valencia (España) con el fin de detectar infecciones vaginales y lesiones cervicales precancerosas y de cáncer cervical para su correcto tratamiento.
Diseño y métodoDurante 6 años (2002–2007) analizamos 756 citologías de prostitutas referidas a nuestro laboratorio a partir de las tomas de muestras en el centro de Medicus Mundi, según el proceso técnico habitual de Papanicolaou. Se comparan con un grupo control de 880 citologías del año 2007 en mujeres de 15 a 43 años.
ResultadosEntre 12 y 60 años, la edad media de las prostitutas fue de 30,74 años. La mayoría eran extranjeras (99%). En 170 casos (22,46%) se encontró una infección vaginal. Las más frecuentes fueron la vaginosis bacteriana (VB) en 84 casos (11,11%) y los hongos en 54 casos (7,14%). En 32 casos hubo LSIL (lesiones escamosas intraepiteliales de bajo grado) (4,23%) y en 8 casos hubo HSIL (lesiones escamosas intraepiteliales de alto grado) (1,05%). Sólo hubo un caso (0,13%) de cáncer infiltrante y 5 casos (0,66%) de coilocitosis.
ConclusionesHay mayor prevalencia de: a) infecciones vaginales, VB, tricomonas (p<0,001) y cándidas (p<0,05) en las prostitutas que en la población normal, y b) lesiones cervicales: atipias de significado incierto y LSIL (p<0,001) y HSIL (p<0,01). No hubo diferencias significativas en el cáncer cervical entre ambos grupos.
To analyze the cervicovaginal cytologies of prostitutes in the city of Valencia (Spain), and to detect vaginal infections, precancerous cervical lesions and cancerous lesions in order to provide correct treatment.
Design and methodDuring a 6-year period (2002–2007) we analyzed 756 cytologies from prostitutes, sent to our laboratory from samples taken by the Medicus Mundi center (Papinicolaou technique). These cytologies were compared with a control group of 880 cytologies taken in 2007 from women aged 15–43 years old.
ResultsThe mean age of the prostitutes was 30.74 years (range 12–60 years). Most (99%) were foreigners. Vaginal infection was found in 170 women (22.46%). The most frequent were bacterial vaginosis in 84 women (11.11%) and yeasts in 54 (7.14%). Low-grade squamous intraepithelial lesions (LSIL) were found in 32 women (4.23%) and high-grade squamous intraepithelial lesions (HSIL) in eight (1.05%). Infiltrating cancer was found in only one patient (0.13%). Koilocytosis was found in five patients (0.66%).
ConclusionsThe prevalence of vaginal infections, bacterial vaginosis and Trichomonas (P<0.001) and Cándidas (P<0.05) is higher in prostitutes than in non-prostitutes. Cervical lesions [atypical squamous cells of undetermined significance (ASCUS) and LSIL (P<0.001) and HSIL (P<0.01)] were also more frequent in prostitutes than in non-prostitutes. No significant differences were found in cervical cancer in the two groups.
Hoy en día, el mayor peligro con las infecciones de transmisión sexual (ITS) se debe al virus de la inmunodeficiencia humana (VIH) y al virus del papiloma humano (VPH). Todo se centra en su prevención, detección y tratamiento1–6.
Las ITS son un problema de salud pública porque causan enfermedades crónicas de alta morbilidad, con un coste elevado para la sociedad. Entre las poblaciones de riesgo se encuentran las prostitutas, que sufren de ITS múltiples. El cáncer de cérvix se considera una enfermedad de transmisión sexual (ETS) por su relación con el VPH. La citología cervicovaginal sirve de screening para las ITS y para la detección precoz del cáncer cervical7.
Desarrollando este guión podemos ver que:
- 1)
Las prostitutas y sus clientes son de alto riesgo para VIH. Con menos utilización de condón tienen más clientes, trabajan más y más días por semana. El esfuerzo de prevención hay que hacerlo en las prostitutas latinoamericanas (39%), que usan menos condón, y en clientes emigrantes a los Países Bajos.
- 2)
Con VIH positivo hay más morbilidad de ETS y desórdenes ginecológicos. Hay aumento de riesgo para herpes genital y condilomas, relación causal con el VIH. Se necesitan cuidados médicos para las prostitutas, y más si son adictas a drogas por vía parenteral (ADVP).
- 3)
El VIH-1 y el VIH-2 se asocian a VPH. El VIH-2 se asocia a SIL (lesiones intraepiteliales escamosas). El VIH y cáncer de cérvix tienen las mismas poblaciones de riesgo, por la conducta sexual de alto riesgo o por las parejas de alto riesgo.
- 4)
Los factores para la infección por VPH son: mujer joven, single, con bajos ingresos, multíparas, con historia de condilomas, con citología anormal y fumadora. Con VIH positivo y linfocitos CD4 inferior a 200 x 106/l hay alto riesgo de VPH (p<0,0001).
- 5)
Las prostitutas son reservorio de VPH oncogénico. El riesgo de cáncer de cérvix y VPH oncogénico en mujeres monógamas depende de si su marido va con prostitutas. La prevalencia de VPH es alta en prostitutas. La persistencia de la infección por VPH se produce por cambios en la inmunidad. También aumenta con factores hormonales como el embarazo o con los anticonceptivos hormonales orales. Las HSIL (lesiones escamosas intraepiteliales de alto grado) están en relación con los tipos oncogénicos de VPH.
- 6)
Los condilomas vulvovaginales y perianales se dan en el 6% con VIH positivo frente al 1% con VIH negativo (p<0,0001). El riesgo relativo es de 16. Los factores de riesgo son: infección por VIH, infección por VPH, bajo recuento de linfocitos CD4 y uso de drogas. Con VIH positivo aumenta el riesgo de cáncer de vulva invasor. Hay que hacer inspección vulvar y de la región perianal, y colposcopia y biopsia, si procede.
En nuestro trabajo7, con la citología se hizo el diagnóstico de infección vaginal, en el 43,47% de candidiasis y en el 26,08% de infecciones mixtas. En el 5,16% se detectaron atipias citológicas, que en el 51,7% de los casos estaban asociadas a infecciones. La sensibilidad y especificidad fueron del 44 y del 90%, respectivamente. Los valores predictivos positivos y negativos fueron del 36 y del 96%, respectivamente.
Con la citología hay alto grado de exactitud para detectar cándidas, tricomonas, herpes y LSIL (lesiones escamosas intraepiteliales de bajo grado)8. Pero es menos precisa para reparación, HSIL, adenocarcinoma y cáncer de células escamosas, por el bajo grado de reproductibilidad.
En este trabajo, en una serie de prostitutas, analizamos sus citologías para el diagnóstico de ITS y de lesiones cervicales. Y las comparamos con un grupo control.
Material y métodosUno de nosotros (Terradez J.J.) fue presidente de Medicus Mundi en Valencia. La organización disponía de una consulta médica y de una unidad móvil. Desde el punto de vista ginecológico atendió a las prostitutas callejeras de la ciudad de Valencia, sitas en las zonas de Nazaret, el puerto de Valencia y en la ciudad, en el barrio chino, zona de Velluters, con la ayuda de ginecólogos voluntarios. Las citologías que se tomaban a las prostitutas se remitían al Servicio de Anatomía Patológica del Hospital Arnau de Vilanova de Valencia, por vía preferente. Se procesaban de forma idéntica al resto de las citologías, por el método de Papanicolaou. En caso de patología, se remitían a la propia consulta para su tratamiento o en su defecto a la consulta de Patología Cervical del hospital.
Durante los 6 años (2002–2007) hemos recogido 756 citologías de prostitutas, individuales, no repetidas. Se comparan con un grupo control de citologías del hospital en mujeres de 15 a 43 años, correspondientes a las fechas, desde el primero de junio de 2007 hasta el 3 de julio de 2007, en total 880 casos. Excluimos los casos con VIH positivo y VPH positivo, ya estudiados anteriormente9.
Por otro lado, las comparamos también con otros grupos control de trabajos anteriores López-Olmos et al. Uno, en el que comparábamos la infección por VIH y otras ETS en la consulta de Patología Cervical9, y otro, en el que veíamos la prevalencia de ETS en el personal sanitario femenino (PSF) que acudía a la consulta de Ginecología y Patología Cervical10. En el primer caso, el grupo control era de 240 casos, recogidos por tabla de números aleatorios, correspondía a 6 años (1990–1995) y, en el segundo caso, el grupo estudio era de 338 casos y correspondía a 8 años (1990–1997).
En el estudio estadístico se expresan los datos cuantitativos como rango, media y desviación estándar, los datos cualitativos se expresan en porcentajes. Para la comparación de medias se utiliza el test de la t de Student. Para la comparación de datos cualitativos se utiliza el test de Pearson de la χ2, siempre con un intervalo de confianza del 95%; p<0,05.
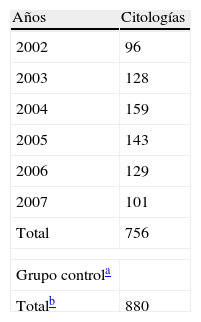
ResultadosEn la tabla 1, se presenta el número de citologías practicadas a prostitutas y su distribución por años. Entre los años 2002 y 2007 fueron 756 casos. El grupo control fueron 880 casos de citologías desde el primero de junio de 2007 hasta el 3 julio de 2007, y con edad de 15 a 43 años.
En la tabla 2, se comparan las edades de ambos grupos. En el grupo P, prostitutas, la media fue de 30,74 años (entre 12 y 60 años). Hubo diferencias significativas, p<0,001 (en el grupo C, control, la edad media fue de 32,34 años). Se indican también por orden alfabético los países de procedencia de las prostitutas.
Edad
| P (n=756) | C (n=880) | SE* | |
| Rango | 12–60 | 16–43 | |
| Media | 30,74 | 32,34 | t=12,30 |
| DE | 8,5 | 6,96 | |
| Países de procedencia (por orden alfabético) | |||
| Albania | |||
| Argentina | |||
| Bolivia | |||
| Brasil | |||
| Bulgaria | |||
| Colombia | |||
| República Checa | |||
| República Dominicana | |||
| Ecuador | |||
| España | |||
| Ghana | |||
| Guinea Ecuatorial | |||
| Honduras | |||
| Lituania | |||
| Marruecos | |||
| Nigeria | |||
| Rumanía | |||
| Rusia | |||
| Sierra Leona | |||
| Ucrania | |||
| Venezuela | |||
C: grupo control; DE: desviación estándar; P: prostitutas; SE: significación estadística.
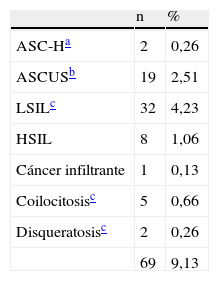
En la tabla 3, en el grupo P se indican las lesiones cervicales. Destacan: LSIL en 32 casos (4,23%), atipias en 21 casos (2,77%) y HSIL en 8 casos (1,05%). Hay un caso de cáncer infiltrante (0,13%) en una mujer de raza negra de Guinea Ecuatorial. Coilocitosis en 5 casos (0,66%). En total se indicaron 69 casos (9,12%).
Prostitutas: lesiones cervicales (n=756)
| n | % | |
| ASC-Ha | 2 | 0,26 |
| ASCUSb | 19 | 2,51 |
| LSILc | 32 | 4,23 |
| HSIL | 8 | 1,06 |
| Cáncer infiltrante | 1 | 0,13 |
| Coilocitosisc | 5 | 0,66 |
| Disqueratosisc | 2 | 0,26 |
| 69 | 9,13 |
ASC-H: atipias sugestivas de lesión de alto grado; ASCUS: atipias de significado incierto; HSIL: lesiones escamosas intraepiteliales de alto grado; LSIL: lesiones escamosas intraepiteliales de bajo grado; VB: vaginosis bacteriana.
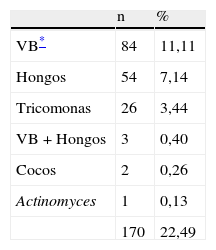
En la tabla 4, en el grupo P se indican las infecciones vaginales. Destacan: vaginosis bacteriana (VB) en 84 casos (11,11%), hongos en 54 casos (7,14%) y tricomonas en 26 casos (3,43%). En total 170 casos (22,48%).
Prostitutas: infecciones (n=756)
| n | % | |
| VB* | 84 | 11,11 |
| Hongos | 54 | 7,14 |
| Tricomonas | 26 | 3,44 |
| VB + Hongos | 3 | 0,40 |
| Cocos | 2 | 0,26 |
| Actinomyces | 1 | 0,13 |
| 170 | 22,49 |
VB: vaginosis bacteriana.
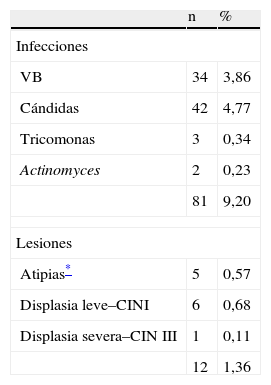
En la tabla 5, en el grupo C se indican las lesiones cervicales y las infecciones. Hay atipias en 5 casos (0,56%), displasia leve–CIN I en 6 casos (0,68%) y displasia severa–CIN III en un caso (0,11%). No hay casos de cáncer infiltrante. En total 12 casos (1,36%). Las infecciones fueron por cándidas en 42 casos (4,77%), VB en 34 casos (3,86%) y tricomonas vaginalis en 3 casos (0,34%).
Grupo control: lesiones cervicales e infecciones (n=880)
| n | % | |
| Infecciones | ||
| VB | 34 | 3,86 |
| Cándidas | 42 | 4,77 |
| Tricomonas | 3 | 0,34 |
| Actinomyces | 2 | 0,23 |
| 81 | 9,20 | |
| Lesiones | ||
| Atipias* | 5 | 0,57 |
| Displasia leve–CINI | 6 | 0,68 |
| Displasia severa–CIN III | 1 | 0,11 |
| 12 | 1,36 | |
CIN I: neoplasia intravercival leve; CIN III: neoplasia intravercival grave; VB:vaginosis bacteriana.
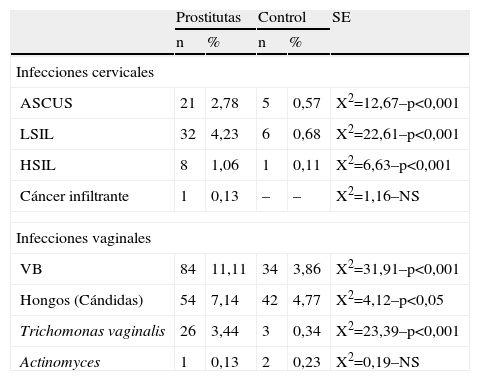
En la tabla 6 se comparan las lesiones e infecciones entre ambos grupos. Hubo diferencias significativas, p<0,001 en ASCUS (atipias de significado incierto) y LSIL, y p<0,01 en HSIL. En cáncer infiltrante no hubo diferencias significativas, pero sí más lesiones en el grupo P, un caso frente a cero. En las infecciones, hay diferencias significativas en el grupo P en VB y tricomonas (p<0,001) y en hongos (p<0,05).
Comparativa de infecciones y lesiones
| Prostitutas | Control | SE | |||
| n | % | n | % | ||
| Infecciones cervicales | |||||
| ASCUS | 21 | 2,78 | 5 | 0,57 | X2=12,67–p<0,001 |
| LSIL | 32 | 4,23 | 6 | 0,68 | X2=22,61–p<0,001 |
| HSIL | 8 | 1,06 | 1 | 0,11 | X2=6,63–p<0,001 |
| Cáncer infiltrante | 1 | 0,13 | – | – | X2=1,16–NS |
| Infecciones vaginales | |||||
| VB | 84 | 11,11 | 34 | 3,86 | X2=31,91–p<0,001 |
| Hongos (Cándidas) | 54 | 7,14 | 42 | 4,77 | X2=4,12–p<0,05 |
| Trichomonas vaginalis | 26 | 3,44 | 3 | 0,34 | X2=23,39–p<0,001 |
| Actinomyces | 1 | 0,13 | 2 | 0,23 | X2=0,19–NS |
ASCUS: atipias de significado incierto; HSIL: lesiones escamosas intraepiteliales de alto grado; LSIL lesiones escamosas intraepiteliales de bajo grado; VB: vaginosis bacteriana.
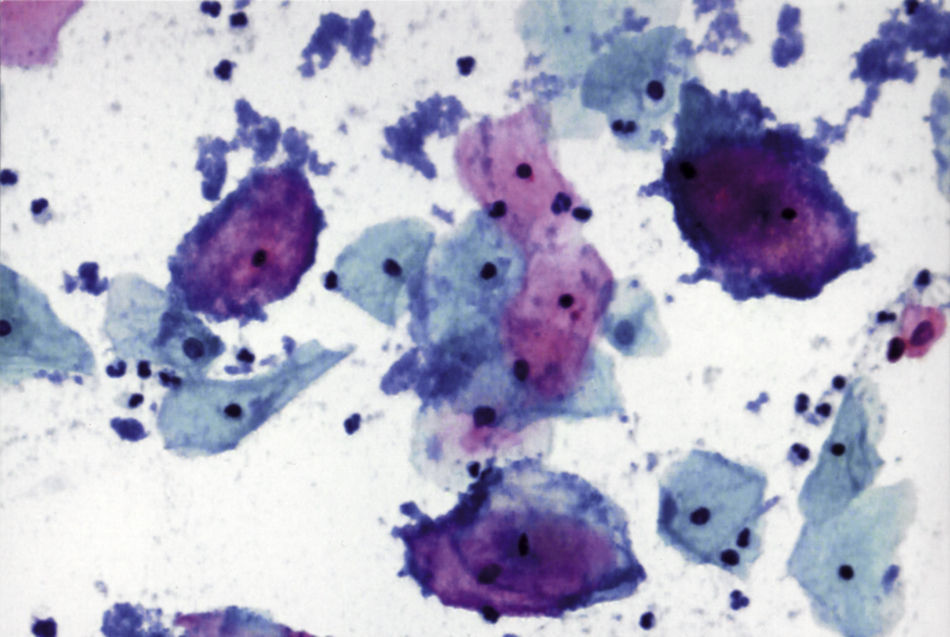
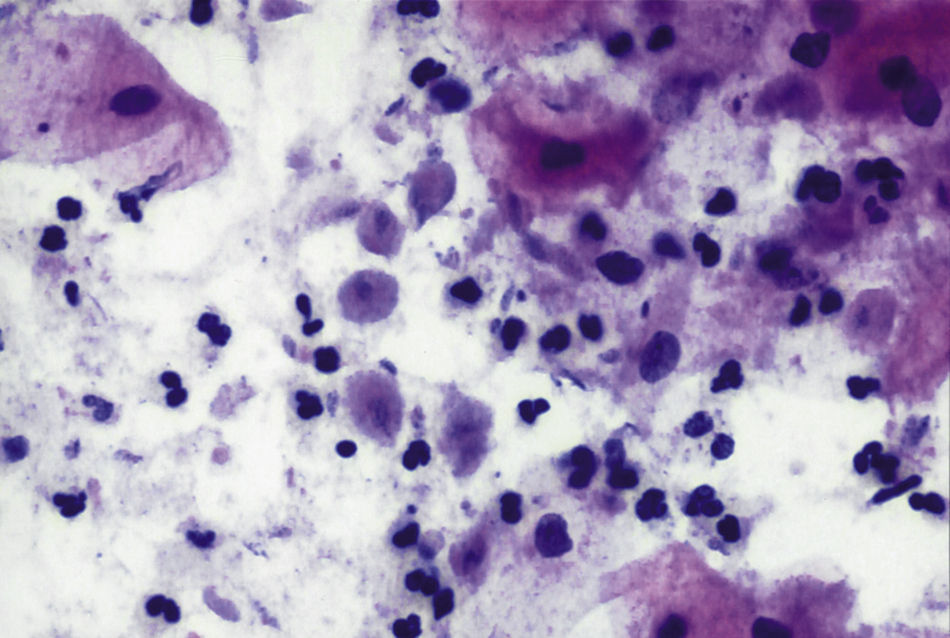
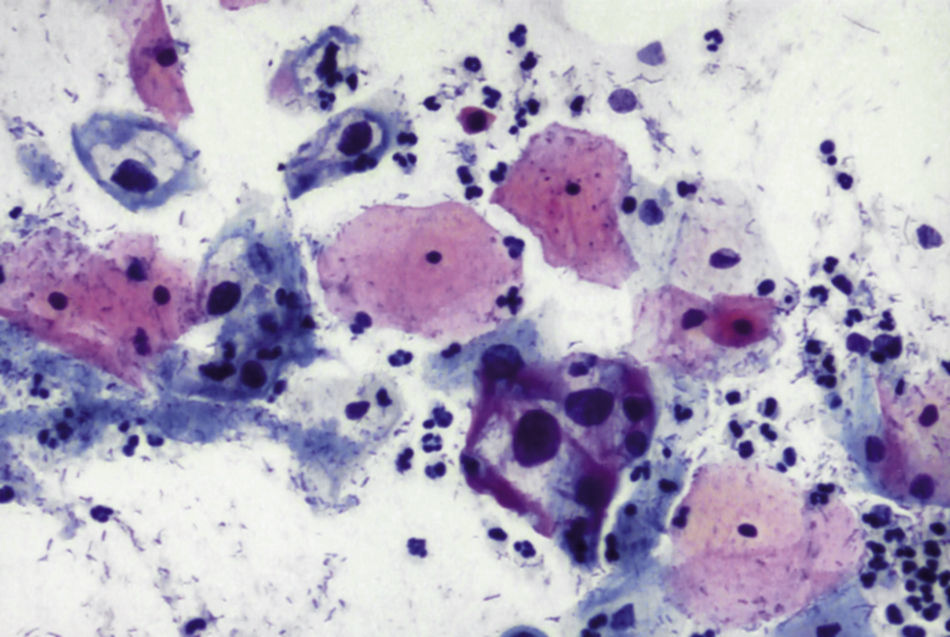
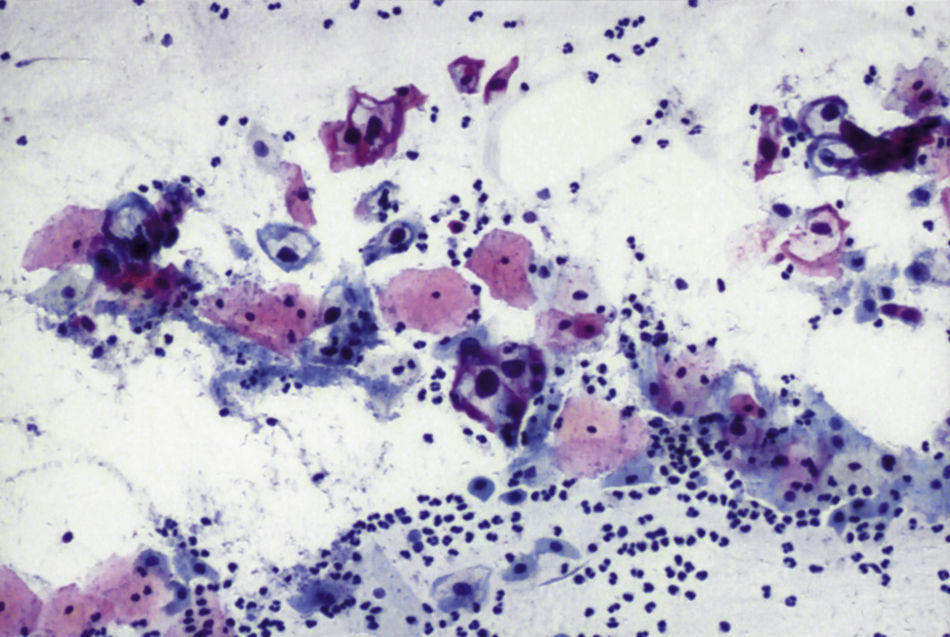
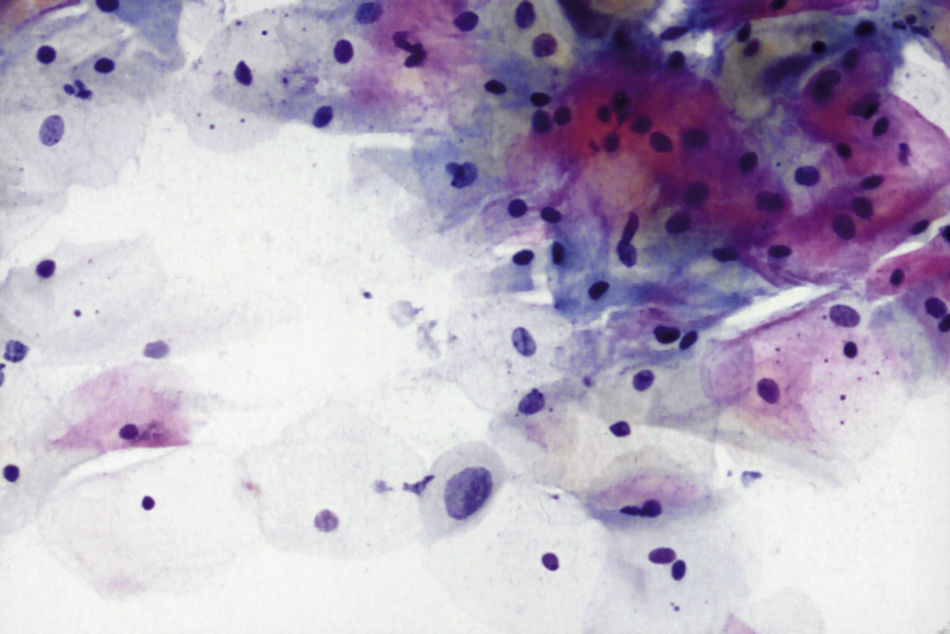
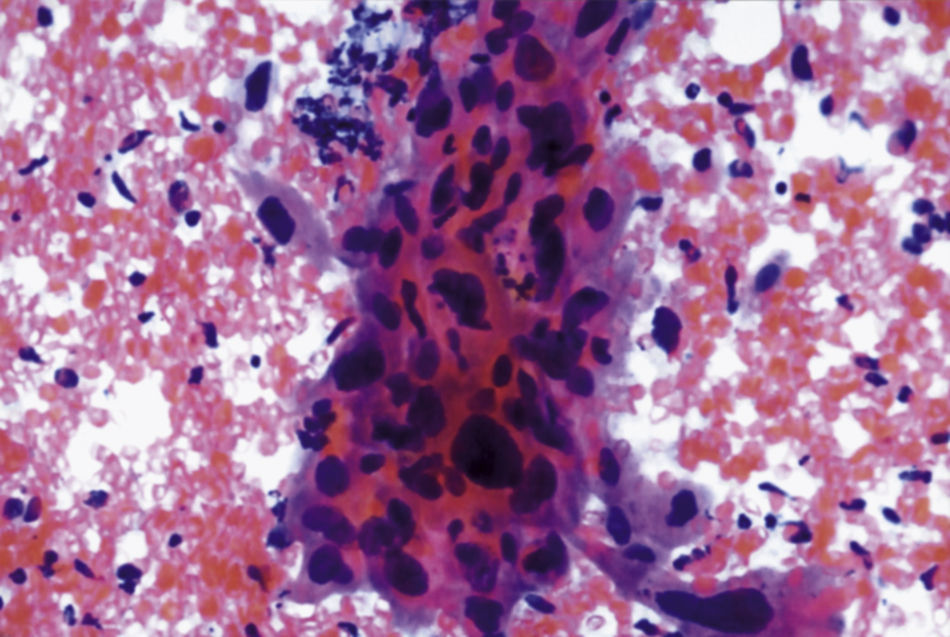
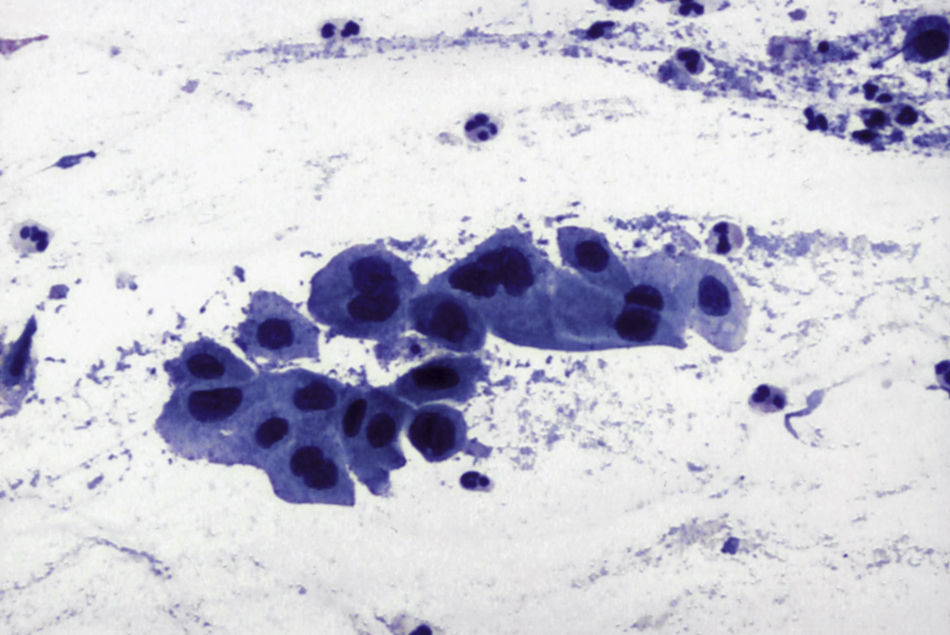
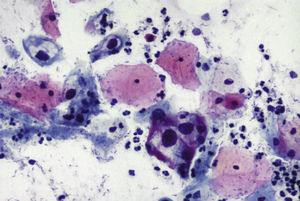
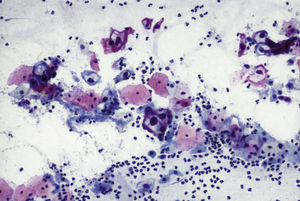
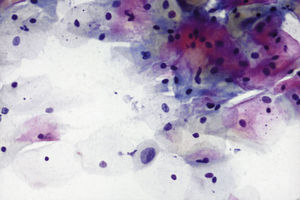
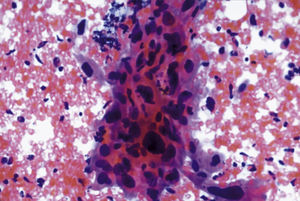
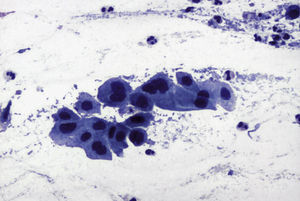
En las figuras 1–7 presentamos ejemplos de cada patología.
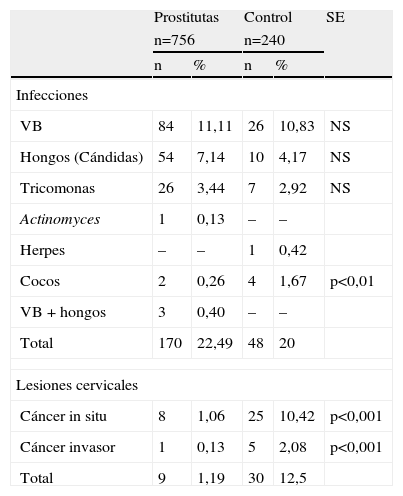
En la tabla 7 se comparan las infecciones y las lesiones entre el grupo P y un grupo control de ETS en Patología Cervical. Hubo diferencias significativas únicamente en presencia de cocos, p<0,01, en el grupo control. En cuanto a las lesiones, hay diferencias significativas en el grupo control, p<0,001, tanto en cáncer in situ como en cáncer invasor, debido a que es el grupo con patología de la consulta.
Comparativa de infecciones y lesiones: grupo de prostitutas y grupo control de enfermedad de transmisión sexual en Patología Cervical
| Prostitutas | Control | SE | |||
| n=756 | n=240 | ||||
| n | % | n | % | ||
| Infecciones | |||||
| VB | 84 | 11,11 | 26 | 10,83 | NS |
| Hongos (Cándidas) | 54 | 7,14 | 10 | 4,17 | NS |
| Tricomonas | 26 | 3,44 | 7 | 2,92 | NS |
| Actinomyces | 1 | 0,13 | – | – | |
| Herpes | – | – | 1 | 0,42 | |
| Cocos | 2 | 0,26 | 4 | 1,67 | p<0,01 |
| VB + hongos | 3 | 0,40 | – | – | |
| Total | 170 | 22,49 | 48 | 20 | |
| Lesiones cervicales | |||||
| Cáncer in situ | 8 | 1,06 | 25 | 10,42 | p<0,001 |
| Cáncer invasor | 1 | 0,13 | 5 | 2,08 | p<0,001 |
| Total | 9 | 1,19 | 30 | 12,5 | |
NS: no significativo; VB: vaginosis bacteriana.
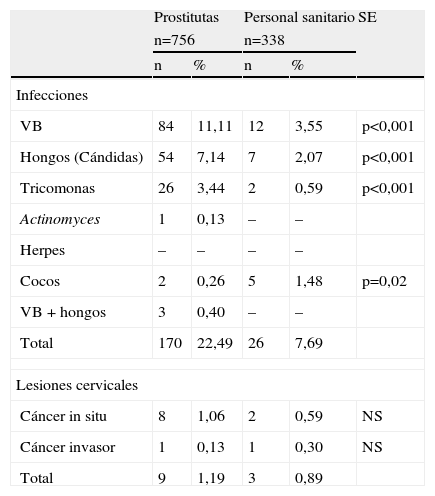
En la tabla 8 se comparan las infecciones y las lesiones entre el grupo P y el grupo del PSF que consultó en Patología Cervical. Hubo diferencias significativas en las infecciones, p<0,001 en VB y hongos, a favor del grupo P; p<0,01 en tricomonas, a favor del grupo P, y p = 0,02 en cocos, a favor del grupo del PSF. En cuanto a las lesiones cervicales, no hubo diferencias significativas entre ambos grupos porque la afectación fue escasa: 8 frente a 2 casos, el grupo P frente al grupo del PSF, de cáncer in situ, y un caso frente a un caso de cáncer invasor en el grupo P frente al grupo del PSF.
Comparativa de infecciones y lesiones: prostitutas y personal sanitario femenino consulta en Patología Cervical
| Prostitutas | Personal sanitario | SE | |||
| n=756 | n=338 | ||||
| n | % | n | % | ||
| Infecciones | |||||
| VB | 84 | 11,11 | 12 | 3,55 | p<0,001 |
| Hongos (Cándidas) | 54 | 7,14 | 7 | 2,07 | p<0,001 |
| Tricomonas | 26 | 3,44 | 2 | 0,59 | p<0,001 |
| Actinomyces | 1 | 0,13 | – | – | |
| Herpes | – | – | – | – | |
| Cocos | 2 | 0,26 | 5 | 1,48 | p=0,02 |
| VB + hongos | 3 | 0,40 | – | – | |
| Total | 170 | 22,49 | 26 | 7,69 | |
| Lesiones cervicales | |||||
| Cáncer in situ | 8 | 1,06 | 2 | 0,59 | NS |
| Cáncer invasor | 1 | 0,13 | 1 | 0,30 | NS |
| Total | 9 | 1,19 | 3 | 0,89 | |
NS: no significativo; VB: vaginosis bacteriana.
Las conclusiones de los resultados son las siguientes:
- 1)
Diferencias significativas, p<0,001 en ASCUS y LSIL en el grupo P; p<0,01 en HSIL.
- 2)
Diferencias significativas, p<0,001 en infecciones por VB y tricomonas; p<0,05 por hongos en el grupo P.
- 3)
Las prostitutas tienen más infecciones vaginales y más lesiones cervicales.
- 4)
Esto se confirma comparando con otros grupos, como el grupo del PSF, con diferencias significativas, p<0,001 en VB y hongos; p<0,01 en tricomonas, y p=0,02 en cocos. No hubo diferencias significativas en lesiones cervicales de cáncer in situ o en cáncer invasor.
- 5)
En cambio, comparando con el grupo control de ETS en Patología Cervical, hubo diferencias significativas en cocos, p<0,001 y p<0,001 en cáncer in situ y en cáncer invasor, a favor de este grupo, precisamente al ser el grupo de patología de la consulta.
En otro trabajo López-Olmos et al ya estudiamos las ETS en mujeres VIH positivas y controles de la consulta de Patología Cervical9. Las mujeres VIH positivas tienen más ITS que las mujeres controles y mayor variedad de microorganismos. Hay diferencias significativas para herpes (p<0,001) y para VPH (p<0,05). La afectación de las lesiones es más amplia significativamente en la afectación vulvar y vaginal (p<0,001). Pero no hubo diferencias en el cáncer de cérvix entre ambos grupos.
Y estudiamos las ITS en el PSF que acudía a la consulta de Patología Cervical, comparándolas con el grupo control de la consulta10. Hubo diferencias significativas, en general, en el tipo de microorganismos detectados, y en particular, en cocos, Gardnerella vaginalis y Candida albicans, todas p<0,001, en el grupo del PSF. No hubo diferencias en el diagnóstico de cáncer de cérvix entre ambos grupos. Y la conclusión final fue que el PSF estudiado no tiene mayor higiene sexual que la población general de la consulta.
Tras estos antecedentes podemos revisar los resultados actuales. En este trabajo sobre citologías de 756 prostitutas comparadas con un grupo control de 880 citologías encontramos diferencias significativas, p<0,001 en ASCUS y LSIL y p<0,01 en HSIL en el grupo de prostitutas. No hubo diferencias en cáncer de cérvix. Pero siempre en el grupo de prostitutas hubo más lesiones. Aquí sólo hay un caso, en una mujer de 34 años de raza negra de Guinea Ecuatorial, de cáncer de cérvix infiltrante. Y en las infecciones también hubo diferencias significativas, en VB y en tricomonas (p<0,001) y en hongos (p<0,05). Nuestros datos coinciden con los observados en la literatura.
La sintomatología es lo menos importante para el diagnóstico de infección vaginal, es mal predictor de infección vaginal al haber tantas asintomáticas. La VB es prevalente y recurrente en prostitutas11. Las prostitutas se quejan menos de las molestias vaginales (p<0,01) pero tienen más leucorrea (p<0,001). Lo más frecuente es la VB, en el 32% (p<0,05), seguido de candidiasis (21%) y tricomonas (13%).
La prostitución tiene un gran mercado para los servicios y no ha cambiado en la era del sida. Intentar eliminarla lleva a su existencia clandestina. Por posible diseminación del VIH interesa su prevención. En el estudio de Green et al12, en Glasgow, las prostitutas trabajan una media de 5,5 tardes por semana1–7 y trabajan todos los fines de semana con una media de 6,4 clientes por día. En el 79% usan condón con el cliente, pero su pareja no quiere usar condón para no sentirse como un cliente. A menudo tienen riesgo de violencia física y abuso sexual. La prostituta típica tiene 25 años, sin empleo, es ADVP, está en la prostitución desde 4 años antes, conoce el riesgo de VIH/sida y usa condón siempre. La prostitución es una parte de la economía negra y está en relación con el abuso de drogas. Algunas prostitutas costean también la adicción de la pareja.
En Occidente, la transmisión del VIH/sida era por la homosexualidad y por ADVP. Pero en África es por transmisión heterosexual, la tendencia que ahora está aumentando en todo el mundo. Las parejas sexuales múltiples es el factor de riesgo para las ITS, ulceraciones y sida13. La prevención es mediante el sexo seguro y el uso de condón en prostitutas y clientes. Los cambios en la conducta sexual son difíciles. Las prostitutas tienen alto uso del condón con los clientes, pero bajo con sus parejas privadas. Los homosexuales no tienen cambios prácticamente, sí acaso disminuir el número de parejas. Los heterosexuales siempre deben usar condón con parejas múltiples.
Comparando 978 prostitutas registradas y 5.493 mujeres normales14 hubo alta incidencia en prostitutas y prevalencia de displasia, 4,3 veces más, citologías positivas, el 6,13 frente al 1,43% (p<0,0001). Hubo 4 casos de cáncer frente a cero en el grupo control (en nuestro trabajo, 1/0). Hay que hacer citologías 2 veces al año, en las prostitutas.
Porque las neoplasias de cérvix son 4,9 veces más frecuentes en mujeres VIH positivas; y con lesiones progresivas hay que pensar rápidamente en descartar el VIH15.
En 280 prostitutas de Londres sólo hubo 2 casos de VIH con el test (0,9%) y ambas eran ADVP. El condón lo utiliza un 98% de los casos con el cliente, pero en sólo el 12% con la pareja de no–pago. Hay baja prevalencia de VIH y alto nivel de uso del condón en el sexo comercial, pero por el no uso del condón con la pareja de no–pago aumentan las ITS. La intervención aquí debe ser para que use el condón con ambos16.
Los compañeros de las prostitutas no asumen el riesgo del VIH, además tienen más riesgo por contactos homosexuales o porque son ADVP. El peligro para las prostitutas es que tienen más riesgo por sus compañeros que por ellas mismas17. Hay que prodigar más cuidados de salud a las prostitutas, evitar que sean ADVP, que usen más el condón, pero sobre todo estudiar y concienciar a las parejas de pago y de no–pago18.
En 374 prostitutas españolas, en un estudio en 11 provincias19, el factor de riesgo para VIH fue ser ADVP, el 60 frente al 3% en no usuarias; p<0,05 (odds ratio de 47,6). El uso de preservativo era bajo, el 49% en coito vaginal con el cliente, el 36% en el coito anal y el 22% en sexo oral o vaginal. Tenían una media de 4,2 coitos por día (0-50) y una media de 76,7 clientes por mes. El condón lo utilizaban un 50% de los casos con el cliente, pero con su pareja estable nunca. Otros factores de riesgo para VIH eran: ser mujer joven, de menor edad, tener hepatitis B, estancia en la cárcel y ser prostituta callejera.
En otro estudio20, de 579 prostitutas españolas durante 2 años (1999–2000), ven la prevalencia de ITS en mujeres inmigrantes en Madrid, todas eran no ADVP. El uso del condón está generalizado, pero hay alta frecuencia de roturas. La prevalencia de VIH, VHB y VHC es baja, pero la prevalencia de otras ITS es alta. Hubo VIH positivo en un caso (0,17%); VHC positivo en 5 casos (0,93%); VHB positivo en 3 casos (0,52%); para sífilis, RPR positivo, el 2,1 y el 27,3% para VB y candidiasis. Hay que hacer vacunación para VHB. Cuando hay infecciones, se debe realizar el estudio de la pareja. La prostituta tiene más riesgo cuando trabaja en la calle que cuando lo hace en un centro.
La VB es 2,2 veces más común con HSIL que con citología normal21. Al comparar 110 mujeres con LSIL y 110 mujeres control, hubo un 18% de VB frente al 12%. En cambio, con HSIL hubo un 33% con VB frente al 12% (no significativo). Los cofactores para el cáncer de cérvix son el estado inmunológico, fumar y ETS, como la VB. Las nitrosaminas son carcinógenos, estimulan las citoquinas, como la interleuquina 1B. En nuestra serie, la VB fue la ITS más frecuente (11,11%) y se asoció a 2 casos de ASCUS y a 2 casos de LSIL.
Con los hongos, la importancia de la infección es por factores inmunológicos y resistencia del huésped, más que por la infección exógena22. La promiscuidad no es un factor predisponente para la colonización por hongos. En las citologías de 197 prostitutas, en 42 de éstas (21%) hubo infección en el cultivo y en el 93% era por C. albicans. La prevalencia de hongos es más alta en prostitutas menores de 30 años (30%) que en prostitutas mayores de 30 años (10%); p<0,002. Con C. albicans, la mujer está asintomática en el 10 al 50%. El coito frecuente no tiene importancia para la infección por levaduras en la mujer joven. En nuestra serie la infección por hongos fue del 7,14%.
Las ASCUS son un grupo de alto riesgo. Su manejo debe ser como con SIL23. Las ASCUS se definen como aumento del núcleo celular (2,5 a 3 veces) en las células intermedias, hipercromasia del núcleo, perfil del núcleo liso con variación en el tamaño y forma del núcleo o 2 criterios citológicos de VPH: aumento del núcleo e irregularidad, aclaración del citoplasma o límite externo grueso del citoplasma. En 668 casos de citología se dio en el 4,5%. Nosotros tenemos ASCUS en el 2,77%.
A veces hay estrías nucleares o arrugas en las células intermedias escamosas. En un estudio24 se vio si eran neoplásicas o inflamatorias. La inflamación no tiene impacto en la frecuencia de estrías nucleares. No aumentó la frecuencia de estrías nucleares en LSIL. Pero en HSIL aumentó la frecuencia de estrías nucleares (p<0,001), aunque no se sabe por qué.
Con sangrado poscoital hay que hacer citología y colposcopia25. En 45 casos, hubo 12 con citologías negativas, pero en el 8,33% se indicó anomalía histológica (7 casos). Y en 33 casos sin citología hubo 24,24% de anomalías histológicas. Las anomalías histológicas fueron 7 casos de CIN (5 casos de CIN I, un caso de CIN II y un caso de CIN III). Pero también puede haber cáncer cervical o vaginal. La biopsia dirigida por colposcopia es 2 veces mejor que la citología para detectar anomalías.
Los factores etiológicos en la carcinogénesis de cérvix son: edad, paridad, lesiones cervicales, síntomas ginecológicos, edad precoz al primer coito y múltiples parejas sexuales. Aparte de la infección por VPH. En 35 años de screening (1971–2005) sobre 33.678 citologías, hubo 571 casos de citología con HSIL (1,6%)26. Los factores encontrados fueron alta paridad y los relacionados al aumento de edad. Y la leucorrea persistente. Hay que hacer tratamiento para evitar la progresión de las displasias.
En las mujeres jóvenes activas sexualmente el VPH es prevalente. En un estudio27 con 608 jóvenes vistas cada 6 meses durante 3 años (con citología anual por lavado para VPH-ADN, con técnicas de reacción en cadena de la polimerasa e hibridación in situ), al inicio de éste la infección era positiva en el 26%, pero la infección acumulada a los 36 meses fue del 43% (36–49). El aumento de riesgo para VPH fue con edad joven, hispánica o negra, aumento de compañeros con sexo vaginal superior a 4 en 6 meses, frecuencia aumentada de sexo vaginal y consumo de alcohol, sexo anal y características de la pareja, que sea promiscuo. El VPH en las jóvenes tiene alta incidencia, habría respuesta inmune deficiente al VPH y por eso es una infección persistente. Por la corta duración de muchas infecciones por VPH el manejo de la displasia debe ser conservador.
Pero en ocasiones las displasias son lesiones multicéntricas del tracto genital bajo, CIN, VAIN y/o VIN, neoplasias intraepiteliales cervical, vaginal o vulvar, respectivamente. En el 53,3% son lesiones concomitantes28. Las displasias multicéntricas se asocian a la alta tasa de lesión residual y de recurrencias. El manejo debe ser con seguimiento a largo plazo. El tratamiento quirúrgico es el de mejor resultado.
Finalmente, de nuestro trabajo concluimos que las prostitutas tienen significativamente más ASCUS y LSIL (p<0,001), HSIL (p<0,01) y cáncer (1/0). Más infecciones por VB, tricomonas (p<0,001) y hongos (p<0,05).
Pero las mujeres normales también tienen infecciones y lesiones cervicales. La clave del problema está en la educación, a toda mujer hay que darle educación sexual, completa y real, haciendo hincapié en el tema de las ITS, en la prevención del VIH, del VPH y los factores de riesgo: no tener prisa, sexo seguro, elegir bien la pareja y el uso del condón.
Y en las prostitutas: uso del preservativo con el cliente y con su pareja privada, evitar ser ADVP y que realicen controles de salud y screening de ITS y de lesiones cervicales.