Este artículo intenta hacer una breve revisión de la literatura, evaluando distintos métodos quirúrgicos que han sido utilizados para preservar la fertilidad en pacientes que han requerido radioterapia y/o cirugía en el área pélvica. Por años, se han recomendado técnicas de reproducción asistida como criopreservación de embriones, donación de ovocitos y criopreservación de ovocitos para mujeres que necesitan tratamiento contra el cáncer pero que desean preservar la fertilidad. A pesar de esta tecnología, muchas no logran el embarazo ya que esta alternativa es dependiente del útero, el cual sufre daño también; dejándolas solo con la opción del vientre sustituto, la gestación subrogada o la maternidad subrogada.
The aim of this article is to briefly review different surgical techniques available to patients requiring pelvic cancer multimodality treatment. For many years, several assisted reproductive technologies, such as oocyte and embryo cryopreservation, have been recommended in patients requiring radiotherapy or chemotherapy to the pelvis. Despite this, radiotherapy damage to pelvic tissues, including the uterus, severely diminished fertility and pregnancy rates in this group of patients. For many patients, the only reproductive alternative is surrogate services and egg donation.
La Sociedad Española de Oncología Médica recoge los datos de incidencia, mortalidad, supervivencia y prevalencia de cáncer en España. Los cánceres más frecuentemente diagnosticados en este país en el 2020 son los de colon y recto (44.231 nuevos casos), de próstata (35.126), de mama (32.953), de pulmón (29.638) y de vejiga urinaria (22.350). A mucha distancia, los siguientes más recurrentes son los linfomas no hodgkinianos (9.188) y los de cavidad oral y faringe (8.604), de páncreas (8.338), de estómago (7.577), de riñón (7.300) y de cuerpo uterino (6.804)1. En comparación, según cifras del Centro para el Control y la Prevención de Enfermedades (CDC) se diagnosticaron 1.701.315 casos de cáncer, con unos 96.000 de cáncer ginecológico entre los años 2012 al 20172. En ocasiones, el tratamiento para el mismo requiere de intervención quirúrgica, en otras instancias necesitan terapia adyuvante como la quimioterapia o la radiación ionizante. Estos tratamientos pueden tener un impacto muy grande en la fertilidad de la mujer, ya que resultan agresivos y deterioran los tejidos pélvicos.
Es por esta razón que se han propuesto terapias quirúrgicas que les dan la opción para preservar su fertilidad a aquellas mujeres que requieran radioterapia o un procedimiento quirúrgico para tratar la enfermedad. Esto no solo ayudaría en el aspecto de un cáncer ginecológico, sino para cualquier tipo que necesite radiación al área pélvica. La radiación ionizante en este sitio puede causar infertilidad permanente debido a las altas dosis de radiación, entre los 40 a 80 Gy (Gray), que, en su intento de frenar la proliferación cancerígena, causa como efecto secundario una falla ovárica, previniendo así la fertilidad. Es importante recordar que esta magnitud no es un buen indicador de los efectos biológicos de la radiación.
Estudios demuestran que la dosis requerida para causar daño permanente en los ovarios es de 14,3 a 20,3 Gy3. Estos no son el único tejido que se afecta, sino que se ha demostrado que el útero también sufre cambios descritos como fibrosis del miometrio, disminución en el volumen uterino, daño al endometrio y a su vasculatura3. Por años, se han recomendado técnicas de reproducción asistida como criopreservación de embriones, donación de ovocitos y criopreservación de ovocitos para pacientes que necesitan tratamiento contra el cáncer pero que desean preservar la fertilidad. A pesar de esta tecnología, muchas no logran el embarazo ya que esta alternativa es dependiente del útero, que, como se mencionó previamente, sufre daño también; dejando a la mujer solo con la opción del vientre sustituto, la gestación subrogada o la maternidad subrogada.
Este artículo intenta hacer una breve revisión de la literatura, evaluando distintos métodos quirúrgicos que han sido utilizados para preservar la fertilidad en pacientes que han requerido radioterapia y/o cirugía en el área pélvica. Algunas técnicas previamente empleadas son: transposición uterina, traquelectomía radical y transposición de ovarios.
Transposición uterinaLa transposición uterina es una técnica experimental que conlleva desplazar el órgano de la cavidad pélvica y, de manera temporal, colocarlo en la cavidad abdominal fuera del campo de radiación. Este método está bajo estudio para pacientes que reciben radiación dirigida al área pélvica ya sea por cáncer ginecológico, linfoma, cáncer anal, rectal o sarcomas pélvicos. Un estudio por Ribeiro et al. describe la técnica del procedimiento que se ha llevado a cabo en tres pacientes. El mismo consiste en desprender el ligamento redondo lejos de su inserción al útero para que no reciba radiación; coagular las arterias uterinas sin entrar al cuello de la matriz, disecar el ligamento infundíbulo-pélvico, separar el cuello de la matriz de la vagina; luego se suspende el útero de la pared abdominal y el cuello uterino se expone a través del ombligo con suturas trans-parietales y el cuello protruyendo por una incisión al exterior. En el estudio antes mencionado, se determina que la paciente puede recibir su primera radioterapia siete días después de la cirugía. Cinco a ocho semanas después de finalizar la radioterapia se hace la segunda intervención quirúrgica para regresar el útero a su posición anatómica original3.
Los riesgos descritos son múltiples: dehiscencia de la vagina, trombosis de vasos sanguíneos, hernias abdominales, complicaciones post-quirúrgicas, viabilidad uterina y función ovárica, por último, el efecto en la calidad de vida de la paciente. Una de las limitaciones del estudio es que no se expone la efectividad del procedimiento con respecto a la fertilidad futura, creando así mucha incertidumbre. Dicho estudio no concluye su efectividad para la fertilidad futura, por lo que, por el momento, hay mucha inseguridad en relación con su beneficio clínico. La transposición uterina podría ser una opción para un grupo limitado de mujeres, pero aún queda mucho por investigar para determinar su efectividad y beneficio, y para lograr dar recomendaciones con respecto a su funcionalidad en la ginecología oncológica.
Traquelectomía radicalOtro procedimiento propuesto para preservar la fertilidad ante un diagnóstico de cáncer en las mujeres de edad reproductiva es la traquelectomía radical. Esta intervención podría ser parte del tratamiento para el cáncer de cuello uterino. El cáncer de cérvix (cuello uterino) comúnmente impacta a mujeres de temprana edad, estudios han notado que alrededor del 38% afecta a féminas menores de 45 años4. Esta edad abarca el período reproductivo, por lo cual se han realizado procedimientos quirúrgicos tales como la traquelectomía radical. Esta técnica se le puede ofrecer a personas con un diagnóstico de cáncer de cérvix de estadio 1A1, 1A2, 1B1(International Federation of Gynecology and Obstetrics [FIGO] 2018)5,6. En este procedimiento se remueve el cuello de la matriz, alrededor de 2 cm de vagina, parametrio y paracolpos para lograr remover la enfermedad localizada.
Tres alternativas para dicho procedimiento han sido descritas, ya sea por la ruta vaginal, abdominal o por el método mínimamente invasivo (MIS). Varios estudios describen estos procesos, los cuales son llevados a cabo de manera similar, manteniendo presente la importancia de obtener márgenes negativos adecuados (5 mm o más) y proteger la integridad de dos ligamentos: infundíbulo-pélvico y útero-ováricos ya que estos serían el único suplido de sangre que recibiría el útero una vez finalizado el procedimiento. Independientemente del método a utilizarse, los estudios hacen la salvedad en la importancia de obtener nódulos linfáticos y enviarlos a patología como primer paso durante el proceso una vez en la cavidad abdominal, ya que, dependiendo del resultado preliminar dado por el patólogo se determinaría la extensión de la enfermedad. En caso de tener nódulos positivos, el tratamiento cambiaría, por lo cual no se podría llevar a cabo la traquelectomía radical, pues esta sería subóptima. Se ha visto que el 15 al 20% de los casos que serán tratados con traquelectomía tienen riesgo de metástasis a nódulos linfáticos4.
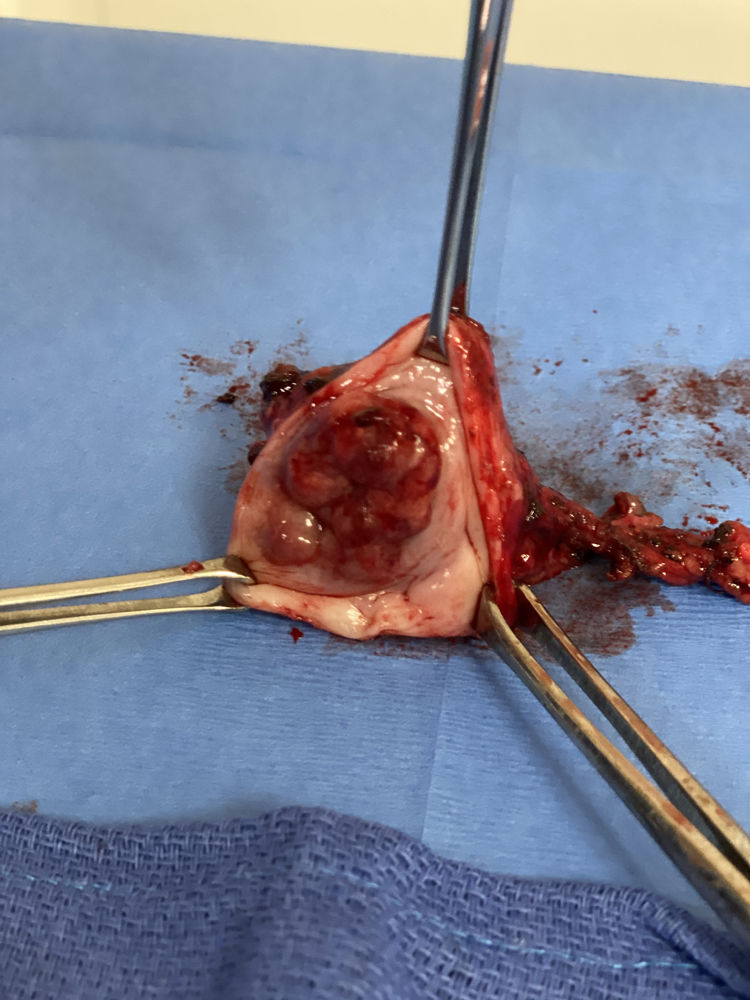
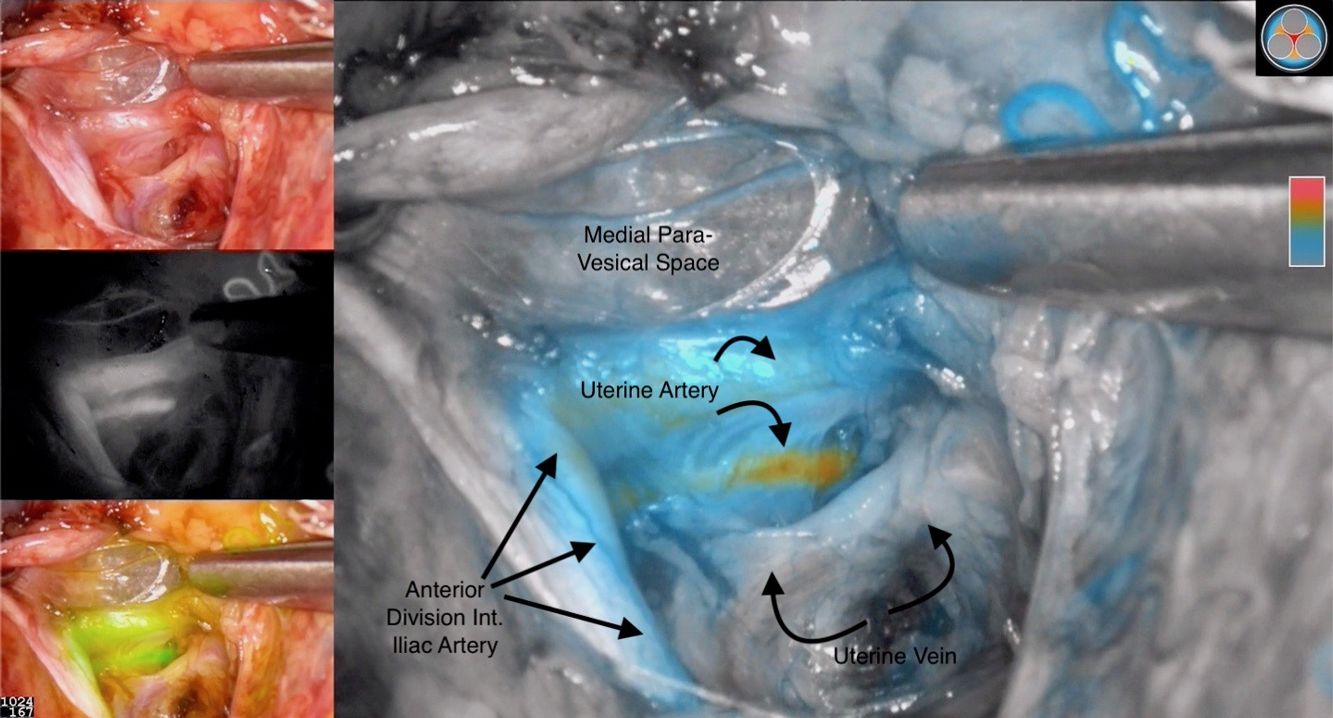
Es de suma importancia remover el cuello uterino «en bloc», el parametrio y la mucosa vaginal para intentar extraer el tejido con menos de 5 mm de márgenes positivos, según un estudio por Costales et al. (fig. 1)4. En el caso de que los márgenes estén positivos (con enfermedad) a menos de 5 mm en el resultado preliminar de patología, no sería prudente continuar con la traquelectomía y se tendría que proceder a una histerectomía radical. En las pacientes que se logra realizar la traquelectomía radical y desean un embarazo, se colocaría un cerclaje permanente en el borde inferior uterino seguido por un catéter introducido para evitar la estenosis del mismo. Una preocupación colectiva es el suplido de sangre al útero luego del procedimiento. Se ha debatido el transectar las arterias uterinas vs. preservarlas; un estudio por Escobar et al. utiliza la angiografía con verde de indocianina (ICG) para determinar la perfusión uterina en los casos en los que se ha conservado la arteria y en los que no. Se concluye que no es necesario preservar las arterias uterinas para la viabilidad uterina (fig. 2)7.
La traquelectomía radical ha sido estudiada y se ha visto buen resultado, ya que, tanto la efectividad del procedimiento como la tasa de morbilidad son similares a los resultados de una histerectomía radical4. En un estudio por Vieira et al. se intenta realizar una comparación entre los distintos métodos antes mencionados; se ha visto que no hay diferencia en las complicaciones post-operatorias, pero sí se ha encontrado que, empleando la ruta laparoscópica, hay menor pérdida de sangre, mejor visualización y mejor recuperación de la paciente luego del procedimiento8. En este estudio también se contrastó la cirugía abdominal vs. la laparoscópica y su efecto en la fertilidad, donde se observó unmejor resultado con la traquelectomía vía abdominal (51,8% logró el embarazo). Estos resultados no fueron evaluados equitativamente, ya que los dos grupos de pacientes no recibieron el mismo seguimiento. Por otro lado, postulan que el éxito de la técnica laparoscópica podría ser mayor si fuera valorada por el mismo tiempo postoperatorio comparado con la técnica abdominal8.
Un meta-análisis realizado por Zhang et al. reporta que el 20,5% de las mujeres que intentaron fecundar lo lograron luego de la traquelectomía6. Otro estudio por Egashira et al. demostró que 37 pacientes de 147 tuvieron dificultades al momento de la fecundación, de las cuales 22 tuvieron complicaciones, incluyendo estenosis cervical, insuficiencia ovárica y el síndrome de Asherman; por otro lado, 25 mujeres en el estudio lograron un embarazo (tasa de concepción de 22%) y se ha llegado a reportar en la literatura hasta una tasa de 55 a 70% de embarazo luego de una traquelectomía9. Como todo procedimiento quirúrgico, no está exento de complicaciones, Egashira et al. enfatizan la importancia de mantener intacta la cavidad uterina durante la intervención para preservar la fertilidad ya que se han estudiado dificultades como las antes mencionadas que afectan a la mujer al momento de concebir10. El resumen de la literatura se puede consultar en la tabla 1.
Otras investigaciones también apoyan utilizar el método laparoscópico, ya que se ha visto que ha alcanzado el éxito y las pacientes lo toleran mejor durante su recuperación. Se presenta como una manera efectiva de tratamiento para el cáncer de cuello uterino. Otro estudio por Matsuo et al. determina que no hay diferencia estadística entre el método abierto y el MIS (laparoscopía), pero sí hace énfasis en que se requiere estudiar más a fondo ambos para poder dar una recomendación basada en datos10. En el aspecto oncológico, se han encontrado resultados prometedores al comparar la traquelectomía radical con la histerectomía radical, la primera teniendo una tasa de recaída de 2,3% y una tasa de mortalidad de 0,7%6, mientras la histerectomía radical presenta una tasa de recaída de 0,1 a 5%, dependiendo del estadio (1A-1B1) y la tasa de mortalidad ha sido menor de 1%10.
Recientemente, en un ensayo aleatorizado multicéntrico internacional, el Laparoscopic approach to cervical cancer (LACC) se exploró la eficacia de la histerectomía radical por cirugía abdominal abierta vs. el MIS (laparoscopía/robótica) para las pacientes con cáncer de cuello uterino en estadio temprano11. El estudio permitió concluir que el MIS no debería reemplazar la cirugía abdominal abierta como el abordaje estándar para las mujeres con cáncer de cuello uterino. La supervivencia sin enfermedad (SSE) a 4,5 años fue de 86 % en el grupo de MIS y de 96,5 % en el grupo de cirugía abierta, una diferencia de 10,6 puntos porcentuales (intervalo de confianza [IC] 95 %, -16,4 a -4,7). El grupo de MIS también tuvo una tasa de supervivencia general (SG) a tres años más baja (SG, 93,8 vs. 99,0 %) en el grupo de cirugía abierta.
En resumen, este procedimiento es exitoso para múltiples mujeres y se debe ofrecer luego de orientar adecuadamente a las pacientes. Con respecto a los resultados del ensayo LACC en el contexto de la traquelectomía radical. El cirujano debe informar a la persona los datos de recurrencia y de supervivencia de acuerdo con el método de abordaje quirúrgico. Recientemente, Matsuo et al. y Salvo et al. demostraron en ensayos retrospectivos multi-institucionales, que no hubo diferencia en la tasa de SG entre el abordaje MIS y el estándar12,13. Independientemente de las complicaciones descritas en los estudios mencionados, este procedimiento sigue siendo el estándar para pacientes con cáncer uterino que desean preservar su fertilidad, siempre y cuando cualifiquen para dicho procedimiento y se descarte de antemano la posibilidad de una enfermedad más avanzada.
Transposición de ovariosLa transposición de ovarios es otro procedimiento que se ha descrito de manera extensa en la literatura para preservar la fertilidad en mujeres que reciben radiación para cáncer ginecológico y no ginecológico en el área pélvica. Esta técnica consiste en colocar los ovarios fuera del campo de radiación para evitar el deterioro del tejido y el fallo ovárico. Este método no siempre permite la fecundación intrauterina ya que la matriz queda dañada la mayoría de las veces debido a la radiación y requeriría de un vientre sustituto como alternativa al embarazo. La transposición de ovarios no resulta de impacto cuando el tratamiento a seguir es quimioterapia; esto porque la terapia es sistémica y afectaría el tejido ovárico, independientemente de su localización. En caso de que el procedimiento sea radiación pélvica y se lleve a cabo la transposición ovárica, el preservar el tejido ovárico no solo impacta la fertilidad, sino que previene la menopausia temprana, a su vez, protegiendo a la mujer contra la enfermedad cardíaca, la osteoporosis, los síntomas vasomotores y, además, ayuda con la calidad de vida de la mujer pre-menopáusica14.
La dosis de radioterapia necesaria para alcanzar el tratamiento de cáncer de endometrio, cérvix, recto, vejiga es de 30 a 60 Gy y se ha documentado daño al tejido de ovario desde dosis muy bajas de radiación15. Este mismo estudio por Turkgeldi et al. explica su procedimiento de transposición, separando los ovarios y las trompas de la matriz, haciendo énfasis en proteger la unión con el ligamento infundíbulo-pélvico para luego poder disecar estas estructuras y mover el ovario fuera de la cavidad pélvica hacia el abdomen. Al igual que en múltiples estudios, se sutura la aneja al peritoneo y se colocan presillas para luego localizar los ovarios, utilizando una tomografía computarizada13,15. Es de suma importancia darle seguimiento a las pacientes para determinar si estas conservaron su función ovárica.
Para esto, se puede medir el nivel de hormona foliculoestimulante (FSH), determinar la presencia de menstruación y la ausencia de síntomas vasomotores luego del procedimiento15–17. Con respecto al éxito de la técnica, un estudio por Gubbala demostró que, al colocar el ovario a más de 1,5 cm de la cresta ilíaca, se ha visto mejor preservación ovárica16, y Turkgeldi describe que el éxito de la intervención depende de la adición de varios factores como la dosis de radiación, la edad de la paciente (mientras más joven, mejor respuesta), el área de radiación y el uso de quimioterapia15.
Existe un rango amplio de la tasa de éxito de dicha técnica. Un conjunto de varios estudios en la literatura ha descrito entre un 16 a 90% de preservación de función ovárica15. Morice et al. describe un índice de conservación de función ovárica en el 90% de pacientes tratadas con histerectomía radical y braquiterapia vaginal (en conjunto a transposición de ovarios) y 60% en aquellas que reciben radioterapia externa junto con braquiterapia. Estas pacientes, para conseguir un embarazo, tendrían que optar por un vientre sustituto. Sí se ha descrito en la literatura un grado de efectividad de embarazo de 32% en mujeres que conservaron la matriz18. El utilizar quimioterapia disminuye el éxito de preservación ya que la misma puede afectar la función ovárica al lastimar el tejido y, a su vez, impactar la maduración de los folículos19; en el estudio por Turkgeldi, el 60% de las pacientes con cáncer de cuello uterino permanecieron en estado de menopausia luego de recibir radioterapia y quimioterapia; el 75% de las que permanecieron en este estado con falla ovárica estaba siendo tratada para cáncer de cuello uterino15.
En el aspecto oncológico, en ninguno de los estudios antes mencionados se encontró metástasis a ovario luego de brindarle el seguimiento adecuado a las pacientes. Gubbala et al. en su meta-análisis no describe ningún caso con metástasis a ovarios de los 892 estudiados16. Sutton et al., por otro lado, comenta en su estudio un porcentaje de 0,5 a 1,7 de incidencia de metástasis a ovario en cáncer cervical sin importar si hubo intervención para la preservación de ovario; por lo que se puede determinar que la incidencia es baja y no necesariamente estadísticamente significativa20 (tabla 2). Este procedimiento es uno con pocas complicaciones y de gran beneficio, ya que no tan solo ayuda a proteger la fertilidad, sino que permite proveer calidad de vida a la mujer con diagnóstico de cáncer durante su tratamiento; en adición, su éxito en el aspecto oncológico permite que esta sea tratada con un riesgo mínimo de metástasis a ovario. Esta técnica, por lo que entendemos, podría ser recomendada a toda fémina diagnosticada con cáncer en edad reproductiva que cumpla con los criterios necesarios para que pueda preservar su fertilidad y su función ovárica en su estado premenopáusico.
Resultados luego de transposición de ovarios y radioterapia
| Estudio de investigación | Preservación función ovárica | Resultados adversos | Resultados oncológicos |
|---|---|---|---|
| Morice et al. | 100% (cirugía solamente)90% (cirugía y braquiterapia)60% (RT y braquiterapia) | Quistes en ovarios (n = 22)Adherencias (n = 1)Dolor pélvico (n = 3) | Mortalidad 1 (n = 1) |
| Gubala et al. | 90% (cirugía solamente)65% (cirugía y RT) | 5-13% quistes en ovarios | 0% metástasis |
| Turkgeldi et al. | 67,6 | Menopausia (26%) con quimioterapia | 0% metástasis |
| Swift et al. | 100% | 0% recurrencia |
RT: radioterapia
Existe una gama limitada de opciones para la preservación de la fertilidad y la función ovárica en la mujer de temprana edad. Dependiendo de la paciente en estudio, que la misma cumpla con los criterios adecuados y se logre descartar enfermedades más avanzadas, estas opciones son viables y se le podrían ofrecer. Las mismas tendrían efectos benéficos en un grupo selecto de pacientes que ya están sufriendo de un diagnóstico y tratamiento complicado, el cual, de por sí, cambia sus vidas significativamente. El preservar los ovarios es una opción adecuada ya que, la mayoría de las veces, las pacientes no tendrán el tiempo o los recursos necesarios para las intervenciones de preservación de ovocitos o de embriones antes de comenzar con su terapia, ya que no se recomienda retrasar dicho procedimiento. La traquelectomía radical se ha estudiado y se ha encontrado mucho éxito en el aspecto oncológico y de fertilidad. Estos métodos se han visto efectivos luego de varios estudios, con excepción de la transposición uterina, la cual aún está por estudiarse más a fondo, ya que la eficacia y la seguridad están por determinarse.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de las pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de las pacientes.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.