Muchos estudios han documentado la asociación entre valores bajos de PAPP-A y β-hCG en el suero materno durante el primer trimestre, así como efectos materno-fetales adversos.
Para valorar dicha relación, en nuestro medio se llevó a cabo un análisis retrospectivo de casos y controles anidado en una cohorte de pacientes con embarazo único en quienes se realizó el cribado del primer trimestre entre 2017 y 2018. Se consideraron casos aquellas pacientes con niveles de MoM PAPP-A y/o β-hCG iguales o inferiores al percentil 5, y como controles a una muestra aleatorizada de pacientes con niveles séricos por encima de dicho percentil.
El análisis de nuestros resultados demostró que en los grupos con niveles bajos de MoM PAPP-A y MoM β-hCG se observó un mayor riesgo de desarrollar crecimiento intrauterino restringido que en el grupo control (OR: 2,7 y 3,17, respectivamente). En el grupo MoM PAPP-A≤p5 también se obtuvo un riesgo 3,8 veces superior de estados hipertensivos del embarazo (IC: 1,94-7,83) y 7,9 veces mayor de muerte fetal anteparto (IC:1,09-217,4). Estas dos variables no resultaron estadísticamente significativas en el grupo MoM β-hCG ≤p5.
Nuestros hallazgos confirmaron que los niveles bajos de PAPP-A y β-hCG en el suero de las gestantes se asoció con un riesgo elevado de desarrollar complicaciones obstétricas, por lo que podrían utilizarse para la detección precoz de las mismas y prevención de malos resultados obstétricos.
Many studies have documented the association between low PAPP-A and β-hCG values in maternal serum during the first trimester and adverse maternal-foetal effects.
To assess this relationship a retrospective analysis of cases and controls was carried out, based on a cohort of patients with a single pregnancy who underwent first-trimester screening between 2017 and 2018. For the group of cases, patients with MoM levels PAPP-A and/or β-hCG equal to or below the 5th percentile were selected. The control group was obtained by making a randomized selection of all patients with MoM PAPP-A levels and/or β-hCG above that percentile.
The analysis of our results showed that in groups with low levels of MoM PAPP-A and MoM β- hCG, we observed a higher risk of developing restricted intrauterine growth than in the control group (OR: 2.7 and 3.17, respectively). In the MoM PAPP-A ≤p5 group we also obtained a 3.8-foldhigher risk of global hypertensive states of pregnancy (CI: 1.94-7.83) and 7.9-fold higher risk of antepartum foetal death (CI: 1.09- 217.4). These two variables were not statistically significant in the MoM β-hCG ≤p5 group.
Our findings confirmed that low levels of PAPP-A and β-hCG in the serum of pregnant women are associated with a high risk of developing obstetric complications, so they could be used for their early detection and the prevention of poor obstetric results.
Los niveles en sangre materna de pappalysin-1 proteína plasmática A (PAPP-A) asociada al embarazo y de la gonadotropina coriónica humana libre de suero materno (β- hCG) sumados a la medición de la translucencia nucal (TN) y la edad materna, se utilizan en el programa de cribado combinado del primer trimestre (CCPT) del embarazo, que se realiza entre la semana 11 y 13+61,2.
Además de la asociación entre los niveles bajos de PAPP-A y β-hCG durante el primer trimestre de gestación y las anomalías cromosómicas, numerosos trabajos han documentado la relación entre niveles bajos de PAPP-A en fetos sin aneuploidías y resultados obstétricos adversos3–5. De manera más controvertida, se ha documentado una asociación similar entre las complicaciones del embarazo y la disminución del nivel sérico de β-hCG6–8.
La PAPP-A es una enzima fijadora de zinc que pertenece a la familia de las metaloproteinasas (metzincinas). Esta glicoproteína es secretada principalmente por el trofoblasto de la placenta, siendo el cromosoma 9q33.1 el encargado de regular su expresión. En embarazos no complicados, la PAPP-A se detecta en sangre materna desde la implantación, y su concentración aumenta a medida que avanza la edad gestacional, siendo sus niveles máximos al final del embarazo9.
Los niveles de PAPP-A en sangre materna se relacionan con la masa de tejido trofoblástico, por lo que se encuentran aumentados en embarazos múltiples, mujeres fumadoras y gestantes con un índice de masa corporal (IMC) elevado al inicio del embarazo.
En 1999 se demostró el papel de la PAPP-A interactuando con los factores de crecimiento insulínico (IGF). Esta proteína produce la proteólisis del IGFBP (insulin-like growth factor binding protein), liberándose así el IGF. Específicamente, se ha demostrado que la PAPP-A actúa como proteasa de la IGFBP-2, IGFBP-4 e IGFBP-5. El IGF promueve la mitosis celular, la diferenciación y el control de la invasión trofoblástica de la decidua10.
Siempre que los niveles de PAPP-A no sean suficientes, la IGF permanece en su forma inactiva, y no se produce un correcto desarrollo fetal y placentario, lo cual convierte a la PAPP-A en un buen marcador de la función placentaria. De esta manera, niveles bajos de PAPP-A en el suero de las gestantes se asocian con una disminución significativa del volumen placentario, lo que produce patologías asociadas con la alteración de la función placentaria10–11.
En relación a este hecho, existe literatura que relaciona niveles bajos de PAPP-A con aborto, bajo peso al nacer, feto pequeño para edad gestacional (PEG), restricción del crecimiento intrauterino (CIR), parto prematuro (PP), hipertensión gestacional (HTA gestacional), preeclampsia (PE) y diabetes gestacional (DG)3,6,12–14.
Por el contrario, niveles elevados de esta proteína durante el primer trimestre de la gestación se han relacionado con fetos grandes para la edad gestacional y macrosomías, pero la literatura sobre el tema es diversa y no concluyente15–16.
Dugoff y cols., en el estudio FASTER, demuestra tras estudiar a más de 30.000 pacientes la asociación de niveles de PAPP-A por debajo del percentil 5 con PP, HTA gestacional, PE, aborto y PEG6.
Spencer y cols.14, realizaron un estudio con más de 45.000 mujeres en el Reino Unido observando que las mujeres con niveles de PAPP-A por debajo del percentil 5, tenían un riesgo 3 veces superior de desarrollar CIR, PP y PE antes de las 34 semanas, y un riesgo 2 veces superior de pérdida fetal, antes de las 24 semanas.
La relación de la PAPP-A con la PE es la que más interés ha despertado. De hecho, hoy en día se incluye esta asociación en los protocolos de cribado17. Sin embargo, la evidencia actual afirma que la PAPP-A de forma aislada tiene poca capacidad predictiva, con una tasa de detección inferior al 50%. Se ha demostrado que si se combina con otros marcadores biofísicos (como TA y Doppler de las arterias uterinas) y bioquímicos (como el placental growth factor: PlGF) procediéndose a realizar un cribado multiparamétrico, se obtienen tasa de detección de PE en primer trimestre que superan el 90%18.
La hCG es una proteína formada por dos cadenas de aminoácidos (alfa y beta) unidas mediante un puente disulfuro. La subunidad alfa es común a otras hormonas como la LH, la FSH y la TSH, mientras que la subunidad beta es la que le confiere especificidad.
La β-hCG, producida por el sincitiotrofoblasto, se detecta en sangre materna a partir del noveno- décimo día después de la ovulación, aumenta su concentración rápidamente, obteniendo niveles máximos al final del primer trimestre, y comienza a decrecer a partir de las semanas 10-13. El aumento de sus niveles en sangre materna se debe a la proliferación e invasión placentaria, mientras que su disminución se produce por la reducción de tejido trofoblástico13.
Esta hormona glucopeptídica tiene múltiples funciones durante la gestación, entre las que se encuentran el mantenimiento del cuerpo lúteo al principio del embarazo y la promoción de la angiogénesis uterina, que modula la respuesta inmune materna a través de un factor inhibidor de la migración de macrófagos y juega un papel importante en la prevención del rechazo del tejido feto-placentario, permitiendo la invasión de células trofoblásticas y con ello la implantación13.
Varios estudios han relacionado los niveles bajos de β-hCG durante el primer trimestre, en ausencia de alteraciones cromosómicas fetales, con PEG, CIR, abortos, éxitus fetal intrauterino y HTA gestacional3,6–8. En el estudio de Brennan y col.19 se muestra que la medición de β-hCG puede ser útil para el cribado de las mujeres en el primer y segundo trimestre del embarazo para los estados hipertensivos del embarazo (EHE). Gonen y col., evaluaron los valores de β-hCG en suero materno y el riesgo de resultados obstétricos adversos, observando que las pacientes con valores elevados de esta proteína presentaron un riesgo significativamente más alto para PE y CIR que las embarazadas con niveles normales20.
Se han desarrollado numerosas calculadoras de riesgo obstétrico que incluyen estos marcadores séricos y que permiten identificar a las gestantes desde el primer trimestre con el fin de proporcionarles un seguimiento obstétrico adecuado21,22; sin embargo, por el momento no se está utilizando en forma de cribado poblacional, lo que hace imprescindible disponer de más estudios que permitan valorar su aplicación en el ámbito clínico.
El objetivo del presente estudio fue investigar la asociación entre los niveles séricos de PAPP-A y de β-hCG en primer trimestre del embarazo y el desarrollo de eventos obstétricos adversos. Se compararon los resultados obstétricos adversos entre los casos de gestantes con niveles séricos bajos de PAPP-A y β-hCG durante el primer trimestre del embarazo y una muestra de pacientes control con niveles normales de dichas hormonas.
Ademas, se determinó si los niveles de PAPP-A y β-hCG bajos expresados en múltiplo de la mediana (MoM) obtenidos en el cribado de aneuploidías del primer trimestre se podían utilizar para la predicción de resultado adverso desfavorable.
El beneficio esperado de este trabajo será la detección temprana de posibles resultados adversos del embarazo a través de la identificación precoz de los riesgos en la primera visita integrada de la 11-13+6 semanas de la gestación, permitiendo la vigilancia individualizada de cada gestante según el riesgo establecido en la primera visita.
Material y métodosEstudio observacional, de casos y controles de tipo retrospectivo que acogió una cohorte de pacientes con embarazo único en quienes se realizó el cribado de aneuploidías en el primer trimestre del embarazo, en el periodo comprendido entre el 1 de enero de 2017 y el 31 de diciembre de 2018.
Se seleccionaron todas las pacientes que mostraron niveles de MoM PAPP-A y/o β-hCG iguales o inferiores al percentil 5 (MoM ≤ 0,41 y MoM ≤ 0,43 respectivamente) y se clasificaron como casos. Los controles se obtuvieron realizando una selección aleatorizada de entre todas las pacientes con niveles de MoM PAPP-A y/o β-hCG por encima de dicho percentil.
Para analizar si los eventos adversos gestacionales se dieron con mayor frecuencia cuanto menor era el valor de los marcadores bioquímicos, se intentó analizar los resultados adversos en el grupo de pacientes con niveles de PAPP-A y β- HCG extremadamente bajos, inferiores a 0,2 MoM.
Las pacientes fueron estudiadas hasta el final del embarazo y hasta 48 horas posparto con el fin de detectar posibles complicaciones del embarazo y puerperio. Fueron excluidas del estudio las pacientes con embarazo múltiple, los fetos con anomalías cromosómicas o malformaciones graves y todas aquellas pacientes con pérdida de seguimiento tras la realización del cribado.
Se recogieron datos epidemiológicos tales como la edad y el IMC materno en el momento del cribado, la paridad, la raza, los hábitos tóxicos, los antecedentes médicos o si la gestación fue obtenida por técnicas de reproducción asistida. Se determinó la edad gestacional en el momento del cribaje, el MoM PAPP-A y MoM β-hCG, la edad gestacional al parto, el tipo de parto, así como los resultados del RN.
Las complicaciones maternofetales del embarazo y puerperio estudiadas fueron: aborto, muerte fetal anteparto, EHE, desprendimiento prematuro de placenta normoinserta (DPPNI), CIR, PEG, diabetes gestacional, PP y colestasis intrahepática.
Los resultados de los marcadores séricos asociados al CCPT como la PAPP-A, MoM PAPP-A, β- hCG libre, MoM β-hCG y los riesgos bioquímicos se obtuvieron de los informes emitidos desde el laboratorio de nuestro centro y a través del software de cribado prenatal de aneuploidías SsdwLab 6 (SBP Software &SBP Soft, 2007, Girona, España).
Las determinaciones de la PAPP-A y BhCG libre se obtuvieron del análisis de suero materno con un inmunoensayo de electroquimioluminiscencia (Elecsys PAPP-A y Elecsys free BhCG, Roche Diagnostics, Mannheim, Alemania) en un analizador cobas e801de Roche. El método de la PAPP-A está estandarizado frente a un test comercial de PAPP-A que, a su vez, ha sido estandarizado frente a la preparación estándar IRP 78/610 de la OMS. El método de la β-hCG libre está estandarizado frente a la preparación internacional de referencia para la subunidad β de la gonadotropina coriónica del Instituto Nacional de Estándares Biológicos y Control de los EE. UU. (NIBSC), código 75/551.
En ambos casos, la curva máster predefinida es adaptada al analizador a través del CalSet correspondiente, efectuando la calibración una vez por lote y a intervalos de 12 semanas según recomendaciones del fabricante. Existe un control de calidad interno con dos niveles de concentración (bajo y alto) que se efectúa antes de analizar las muestras. Existe también un control de calidad externo que se determina una vez al mes y está compuesto por tres especímenes.
El estudio estadístico se realizó utilizando el programa estadístico R (Programa: R Core Team, 2019)23. Se tomó como nivel de significación estadística p<0,05. Se utilizó Chi-cuadrado o Fisher para valorar la asociación de variables nominales, según si cumplen las condiciones para Chi-cuadrado y el T-test o Wilcoxon, para comparar variables cuantitativas, en función de si hay o no alejamiento acusado de la normalidad. El cálculo de odds ratio exacto se realizó por medio de la función oddsratio.midp del paquete epitools24. El cálculo de intervalos confidenciales de la proporción por medio de la función binCI del paquete binGroup mediante el método exacto Clopper-Pearson, empleado para sensibilidad, especificidad y valores predictivos positivo y negativo25. Se realizaron modelos de regresión logística para predecir variables dicotómicas respetando la norma «ten in one» para evitar sobreajuste y no se usó sistema de selección de variables automatizado.
ResultadosEn el periodo comprendido entre el 1 de enero de 2017 y el 31 de diciembre de 2018, un total de 5.186 pacientes se realizaron el CCPT del embarazo en nuestro hospital. En el total de la muestra de todos los cribados los valores del MoM PAPP-A estuvieron en un rango de 0,02 a 10,45 y los valores de MoM βhCG se encontraron en un rango de 0,05 a 15,53. De ellas, un total de 276 mujeres (5,32%) tenían niveles de MoM PAPP-A ≤p5 (MoM ≤0,41) (Rango 0,02-0,41), mientras que 268 (5,16%) tuvieron niveles de MoM β-hCG ≤p5 (MoM ≤0,43) (rango 0,05-0,43).
De la misma base, se seleccionó de manera aleatoria una muestra de 550 controles con niveles serológicos de MoM PAPP-A y de MoM β-hCG por encima del p5. Tras aplicar los criterios de exclusión se analizaron finalmente un total de 206 pacientes del grupo PAPP-A y 197 pacientes del grupo β-hCG y se comparan con un grupo control de 444 pacientes (443 en el caso del estudio comparativo con la β-hCG, debido a que una paciente fue seleccionada para ambos grupos en dos embarazos distintos).
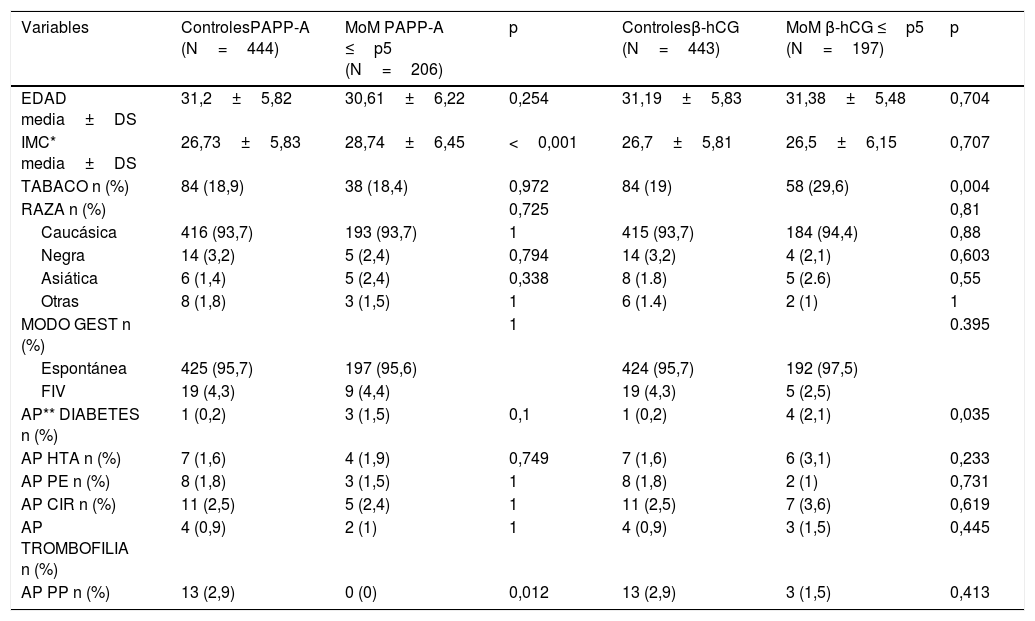
Estudio de MoM PAPP-A ≤p5 y controlesComparación de características sociodemográficasEl análisis de las características demográficas de la población de estudio no mostró diferencias significativas en ambos grupos, salvo en el IMC, que fue más elevado en el grupo de PAPP-A ≤p5 (medianas de 28,74 vs. 26,73; p<0,001). Se observó una tendencia a mayor proporción de pacientes con antecedentes de diabetes pregestacional en el grupo de PAPP-A ≤p5 frente a los controles, aunque no alcanzó significación estadística (p=0,1). No obstante, en el grupo control hubo una mayor proporción de antecedentes de PP (2,9% vs. 0%; p=0,012) (tabla 1).
Características sociodemográficas. Comparación grupo MoM PAPP-A ≤p5 y MoM β-hCG ≤p5 con grupo control
| Variables | ControlesPAPP-A (N=444) | MoM PAPP-A ≤p5 (N=206) | p | Controlesβ-hCG (N=443) | MoM β-hCG ≤p5 (N=197) | p |
|---|---|---|---|---|---|---|
| EDAD media±DS | 31,2±5,82 | 30,61±6,22 | 0,254 | 31,19±5,83 | 31,38±5,48 | 0,704 |
| IMC* media±DS | 26,73±5,83 | 28,74±6,45 | <0,001 | 26,7±5,81 | 26,5±6,15 | 0,707 |
| TABACO n (%) | 84 (18,9) | 38 (18,4) | 0,972 | 84 (19) | 58 (29,6) | 0,004 |
| RAZA n (%) | 0,725 | 0,81 | ||||
| Caucásica | 416 (93,7) | 193 (93,7) | 1 | 415 (93,7) | 184 (94,4) | 0,88 |
| Negra | 14 (3,2) | 5 (2,4) | 0,794 | 14 (3,2) | 4 (2,1) | 0,603 |
| Asiática | 6 (1,4) | 5 (2,4) | 0,338 | 8 (1.8) | 5 (2.6) | 0,55 |
| Otras | 8 (1,8) | 3 (1,5) | 1 | 6 (1.4) | 2 (1) | 1 |
| MODO GEST n (%) | 1 | 0.395 | ||||
| Espontánea | 425 (95,7) | 197 (95,6) | 424 (95,7) | 192 (97,5) | ||
| FIV | 19 (4,3) | 9 (4,4) | 19 (4,3) | 5 (2,5) | ||
| AP** DIABETES n (%) | 1 (0,2) | 3 (1,5) | 0,1 | 1 (0,2) | 4 (2,1) | 0,035 |
| AP HTA n (%) | 7 (1,6) | 4 (1,9) | 0,749 | 7 (1,6) | 6 (3,1) | 0,233 |
| AP PE n (%) | 8 (1,8) | 3 (1,5) | 1 | 8 (1,8) | 2 (1) | 0,731 |
| AP CIR n (%) | 11 (2,5) | 5 (2,4) | 1 | 11 (2,5) | 7 (3,6) | 0,619 |
| AP TROMBOFILIA n (%) | 4 (0,9) | 2 (1) | 1 | 4 (0,9) | 3 (1,5) | 0,445 |
| AP PP n (%) | 13 (2,9) | 0 (0) | 0,012 | 13 (2,9) | 3 (1,5) | 0,413 |
CIR: restricción del crecimiento intrauterino; HTA: hipertensión arterial; PE: preeclampsia; PP: parto pretérmino.
El análisis de los resultados obstétricos desfavorables se muestra en la tablas 2 y 3.
Resultados obstétricos adversos. Comparación grupo MoM PAPP-A ≤p5 y MoM β-hCG ≤p5 con grupo control
| Variables | Controles(PAPPA n=444) / (β-hCG n=443) | MoM PAPP-A ≤p5(n=206) | p | MoM β-hCG ≤p5(n=197) | p |
|---|---|---|---|---|---|
| DPPNI n (%) | 1 (0,2) | 1 (0,5) | 0,534 | 0 (0) | 1 |
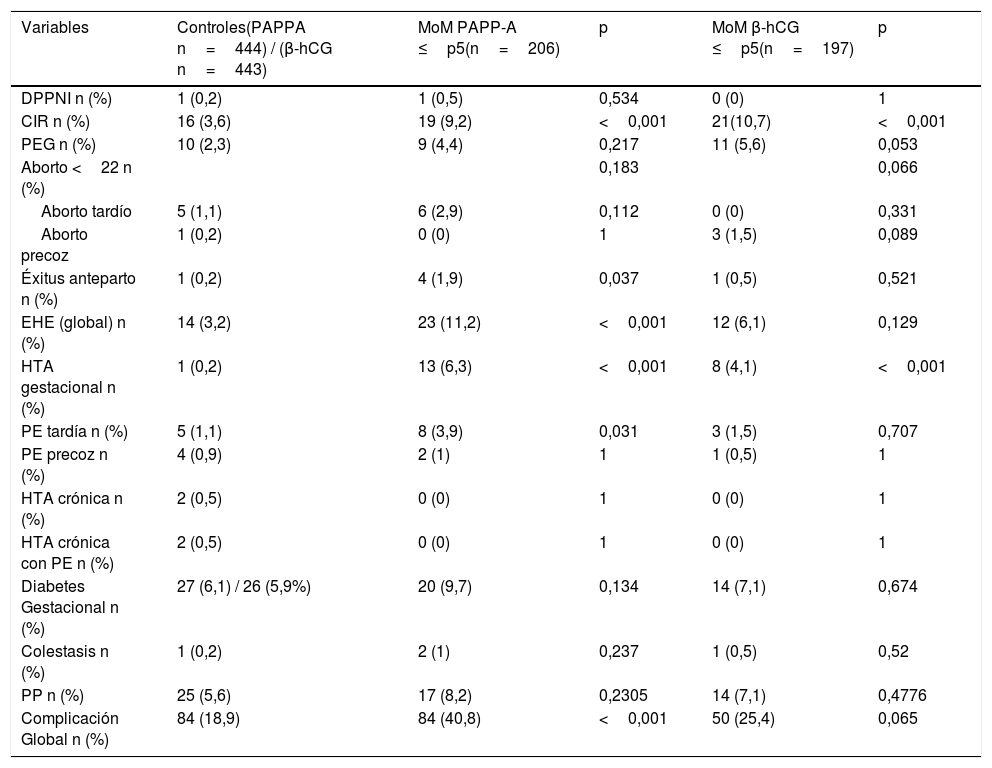
| CIR n (%) | 16 (3,6) | 19 (9,2) | <0,001 | 21(10,7) | <0,001 |
| PEG n (%) | 10 (2,3) | 9 (4,4) | 0,217 | 11 (5,6) | 0,053 |
| Aborto <22 n (%) | 0,183 | 0,066 | |||
| Aborto tardío | 5 (1,1) | 6 (2,9) | 0,112 | 0 (0) | 0,331 |
| Aborto precoz | 1 (0,2) | 0 (0) | 1 | 3 (1,5) | 0,089 |
| Éxitus anteparto n (%) | 1 (0,2) | 4 (1,9) | 0,037 | 1 (0,5) | 0,521 |
| EHE (global) n (%) | 14 (3,2) | 23 (11,2) | <0,001 | 12 (6,1) | 0,129 |
| HTA gestacional n (%) | 1 (0,2) | 13 (6,3) | <0,001 | 8 (4,1) | <0,001 |
| PE tardía n (%) | 5 (1,1) | 8 (3,9) | 0,031 | 3 (1,5) | 0,707 |
| PE precoz n (%) | 4 (0,9) | 2 (1) | 1 | 1 (0,5) | 1 |
| HTA crónica n (%) | 2 (0,5) | 0 (0) | 1 | 0 (0) | 1 |
| HTA crónica con PE n (%) | 2 (0,5) | 0 (0) | 1 | 0 (0) | 1 |
| Diabetes Gestacional n (%) | 27 (6,1) / 26 (5,9%) | 20 (9,7) | 0,134 | 14 (7,1) | 0,674 |
| Colestasis n (%) | 1 (0,2) | 2 (1) | 0,237 | 1 (0,5) | 0,52 |
| PP n (%) | 25 (5,6) | 17 (8,2) | 0,2305 | 14 (7,1) | 0,4776 |
| Complicación Global n (%) | 84 (18,9) | 84 (40,8) | <0,001 | 50 (25,4) | 0,065 |
CIR: restricción de crecimiento intrauterino; DPPNI: desprendimiento prematuro de placenta normoinserta; EHE: enfermedad hipertensiva del embarazo; HTA: hipertensión arterial; PE: preeclampsia; PEG: pequeño para edad gestacional; PP: parto pretérmino.
Resultados adversos para MoM PAPP-A ≤p5 y MoM β-hCG ≤p5. Valor Predictivo y odds ratio
| MoM PAPP-A ≤p5 | MoM β-hCG ≤p5 | |||||
|---|---|---|---|---|---|---|
| Variables | Odds ratio (IC 95%) | VPP (IC 95%) | VPN (IC 95%) | Odds ratio (IC 95%) | VPP (IC 95%) | VPN (IC 95%) |
| DPPNI | 2,16 (0,06-84.38) | 0,48 (0,01-2,67) | 99,8 (98,8-99,9) | |||
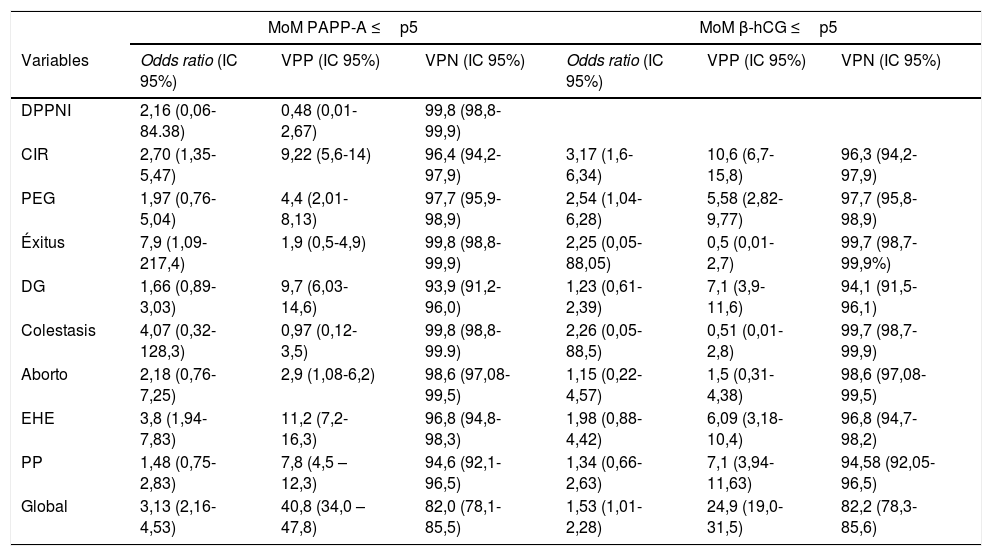
| CIR | 2,70 (1,35-5,47) | 9,22 (5,6-14) | 96,4 (94,2-97,9) | 3,17 (1,6-6,34) | 10,6 (6,7-15,8) | 96,3 (94,2-97,9) |
| PEG | 1,97 (0,76-5,04) | 4,4 (2,01-8,13) | 97,7 (95,9-98,9) | 2,54 (1,04-6,28) | 5,58 (2,82-9,77) | 97,7 (95,8-98,9) |
| Éxitus | 7,9 (1,09-217,4) | 1,9 (0,5-4,9) | 99,8 (98,8-99,9) | 2,25 (0,05-88,05) | 0,5 (0,01-2,7) | 99,7 (98,7-99,9%) |
| DG | 1,66 (0,89-3,03) | 9,7 (6,03-14,6) | 93,9 (91,2-96,0) | 1,23 (0,61-2,39) | 7,1 (3,9-11,6) | 94,1 (91,5-96,1) |
| Colestasis | 4,07 (0,32-128,3) | 0,97 (0,12-3,5) | 99,8 (98,8-99.9) | 2,26 (0,05-88,5) | 0,51 (0,01-2,8) | 99,7 (98,7-99,9) |
| Aborto | 2,18 (0,76-7,25) | 2,9 (1,08-6,2) | 98,6 (97,08-99,5) | 1,15 (0,22-4,57) | 1,5 (0,31-4,38) | 98,6 (97,08-99,5) |
| EHE | 3,8 (1,94-7,83) | 11,2 (7,2-16,3) | 96,8 (94,8-98,3) | 1,98 (0,88-4,42) | 6,09 (3,18-10,4) | 96,8 (94,7-98,2) |
| PP | 1,48 (0,75-2,83) | 7,8 (4,5 – 12,3) | 94,6 (92,1-96,5) | 1,34 (0,66-2,63) | 7,1 (3,94-11,63) | 94,58 (92,05-96,5) |
| Global | 3,13 (2,16-4,53) | 40,8 (34,0 – 47,8) | 82,0 (78,1-85,5) | 1,53 (1,01-2,28) | 24,9 (19,0-31,5) | 82,2 (78,3-85,6) |
CIR: restricción de crecimiento intrauterino; DG: diabetes gestacional; DPPNI: desprendimiento prematuro de placenta normoinserta; EHE: enfermedad hipertensiva del embarazo; IC: intervalo de confianza; PEG: pequeño para edad gestacional; PP: parto pretérmino; VPN: valor predictivo negativo (%); VPP: valor predictivo positivo (%).
Observamos que las gestantes con MoM PAPP-A ≤p5 tuvieron un riesgo 2,95 veces superior (IC 2,05-4,25) de desarrollar alguna de las complicaciones obstétricas revisadas, en comparación con aquellas gestantes con MoM PAPP-A normal.
Cuando se analizó el resultado adverso CIR, se evidenciaron diferencias significativas, encontrando una mayor proporción en el grupo de la MoM PAPP-A ≤p5 que en el grupo control (9,2% vs. 3,6%; p=0,006) con riesgo 2,7 veces superior al grupo control (IC: 1,35- 5,47).
Además, se encontraron diferencias estadísticamente significativas en el análisis del resultado adverso EHE de forma global, con una mayor proporción en el grupo MoM PAPP-A ≤p5 frente a los controles (11,2% vs. 3,6%; p>0,001) con riesgo 3,8 veces superior al grupo control (IC: 1,94-7,83). Cuando analizamos los subtipos de EHE (HTA gestacional, PE precoz y PE tardía) también se encontraron diferencias significativas entre los subtipos que tuvieron muestra suficiente: HTA gestacional (p=0,001) y PE tardía (p=0,031).
Se obtuvo una mayor tasa de éxitus fetal en el grupo de la MoM PAPP-A ≤p5 que en el grupo de los controles (1,9% vs. 0,2%; p=0,037), alcanzando significación estadística. Cuando analizamos el grupo de abortos se observó una tendencia a mayor probabilidad en el grupo PAPP-A (2,9% vs. 1,1%), que tal vez no alcanza significación estadística por la escasa muestra (n=11).
En el análisis de otras complicaciones obstétricas como PEG, diabetes gestacional, colestasis y PP, se observó que estas se presentaron en mayor proporción en el grupo MoM PAPP-A ≤p5, pero ninguna de ellas alcanzó significación estadística.
Comparación de los efectos adversos neonatalesCuando se comparan los resultados de los efectos adversos del RN, no se encontraron diferencias estadísticamente significativas en relación al test de Apgar al minuto (8,26% vs. 8,5%; p=0,477). Sin embargo, para el test de Apgar a los cinco minutos se obtuvo una media ligeramente inferior en el grupo MoM PAPP-A ≤p5 frente al grupo control (9,12% vs. 9,38%; p=0,043), siendo esta diferencia estadísticamente significativa.
El análisis de la probabilidad de que el Apgar fuera inferior a 7 a los cinco minutos objetivó que el porcentaje fue mayor en el grupo PAPP-A que en el control (6,3% vs. 3,4%), pero la diferencia no resultó estadísticamente significativa (p=0,132).
En cuanto al pH de la arteria umbilical, también mostró diferencias significativas entre el grupo MoM PAPP-A ≤p5 frente a los controles (7,27 vs. 7,29; p<0,001).
Subanálisis de efectos adversos obstétricos según factores de confusiónAdemás del marcador MoM PAPP-A ≤p5, se estudió la posible relación entre algunas características demográficas (IMC, hábito tabáquico y edad materna) y los resultados adversos encontrados, para lo cual se realizó un modelo de regresión logística. Al comparar la proporción de CIR ajustada por IMC, hábito tabáquico y edad, se observó una asociación entre MoM PAPP- A ≤p5 y CIR, que persistía a pesar de ajustarse por estas variables (p<0,001). Con respecto a los PEG, también se mantuvo la relación tras el ajuste por las mismas variables (p=0,0536, próxima a significación). Se observó una asociación entre PAPP-A y EHE que persiste a pesar de ajustarse por esas variables p=0,0005, próxima a significación.
Estudio de MoM β-hCG ≤p5 y controlesComparación de características sociodemográficasAl comparar las características sociodemográficas y los antecedentes maternos entre ambos grupos, solo destacó una mayor proporción de fumadoras en el grupo MoM β-hCG ≤p5 frente a los controles (29,6% vs. 19,6%; p=0,004) (tabla 1).
Comparación de resultados obstétricos desfavorablesEl análisis de los resultados obstétricos adversos se muestra en la tablas 2 y 3.
Observamos cómo las gestantes con MoM β-hCG ≤p5 tuvieron un riesgo 1,45 veces superior (0,97-2,17) de desarrollar alguna de las complicaciones obstétricas revisadas, en comparación con aquellas gestantes con MoM PAPP-A normal.
Se obtuvo una mayor proporción de CIR en el grupo MoM β-hCG ≤p5 (10,7% vs. 3,6%; p<0,001) con riesgo 3,17 veces superior al grupo control (IC: 1,6-6,34). Por otra parte, se observó una tendencia a mayor proporción de EHE de forma global en este mismo grupo (6,1% vs. 3,2%; p=0,129), pero sin obtenerse significación estadística, aunque sí se obtuvo en el grupo de HTA gestacional (4,1% vs. 0,2%; p<0,001). Además, se observó una tendencia próxima a la significación al aumento de los PEG entre el grupo MoM β-hCG ≤p5 (5,6% vs. 2,3%; p=0,0536) que se podría confirmar con una muestra mayor. Sucede lo mismo con la diabetes gestacional, en la que se observa una tendencia al aumento en el grupo β-hCG ≤p5 sin llegar a obtener significación estadística (p=0,674).
Efectos adversos neonatalesNo se encontraron diferencias estadísticamente significativas cuando se comparó el test de Apgar al minuto (8,5% vs. 8,47%; p=0,581) ni a los 5 minutos (9,38% vs. 9,32%; p=0,312), entre el grupo MoM β-hCG ≤p5 y el grupo control. El análisis del pH de la arteria umbilical tampoco mostró diferencias significativas (p=0,322).
Subanálisis de efectos adversos obstétricos según factores de confusiónSe realizó un modelo de regresión logística para comparar la proporción de algunos resultados adversos, ajustados por IMC, hábito tabáquico y edad materna. Se observó una asociación entre MoM β-hCG ≤p5 y PEG que persiste a pesar del ajuste por estas variables, aunque se aleja de significación estadística (p=0,076). En cuanto al CIR, también se mantuvo su asociación con la β- hCG tras el ajuste de variables (p=0,0022). Al estudiar la asociación entre MoM β-hCG ≤p5 y EHE, se demostró que esta persiste a pesar de ajustarse por las variables nombradas (p=0,048). Sin embargo, también se obtuvo una relación con las variables IMC (p=0,004) y edad (p=0,009), por lo que se puede afirmar que estas variables aumentan la posibilidad de desarrollar un EHE en presencia de MoM β-hCG ≤p5.
Resultados para PAPP-A y β-hCG ≤p2El estudio de los resultados para la PAPP-A y la β-hCG ≤p2 no se pudo realizar debido a que la muestra fue insuficiente para ambos marcadores bioquímicos (11 pacientes de las 206 [5,3%] y 4 pacientes de las 197 [2%], respectivamente).
DiscusiónEl presente estudio demuestra que además de la conocida detección de cromosomopatías, la disminución de los niveles séricos maternos de PAPP-A y β-hCG libre en el primer trimestre del embarazo se asocian a efectos maternofetales adversos.
Revisando la literatura científica sobre la asociación entre niveles bajos de estas proteínas y complicaciones obstétricas, comprobamos que la mayoría de estudios sólo analizaron los valores de PAPP-A y, en los casos en los que también se contemplaron los niveles de β-hCG, hubo menor asociación con este último grupo.
Sin embargo, en nuestro estudio, tanto el grupo de la MoM PAPP-A ≤p5, como el de la β-hCG ≤p5 presentaron mayor riesgo de complicaciones obstétricas globales, siendo casi tres veces superior en comparación con aquellas gestaciones cuya determinación resultó normal (OR 2,95 para PAPP-A y 2,15 para β-hCG). Además, en ambos grupos se obtuvo un riesgo mayor de desarrollar CIR que en el grupo control (OR: 2,7 y 3,17, respectivamente).
Un estudio realizado por Méndez Lorenzo et al.13 observó un riesgo de CIR 2,93 veces superior en las pacientes con MoM PAPP-A ≤p5, que en aquellas con niveles normales (IC: 1,86-4,62).
Otros estudios con asociación estadísticamente significativa para esta complicación fueron el de Gupta et al.12 (21,54% en el grupo de PAPP-A ≤0,4 frente a un 5% en el grupo control) y el de Ghasemi-Tehrani et al.8. En este último, se realizó un estudio de casos y controles en un total de 1.070 embarazadas y observaron un riesgo mayor de desarrollar CIR en el grupo de niveles bajos de MoM PAPP-A (17,4% vs. 1,2%; p<0,001) pero no encontraron diferencias con el grupo de β-hCG ≤p5.
Como se comentó en la introducción de este trabajo, muchos Centros tienen implementados protocolos de cribado de PE validados, que incluyen la PAPP-A en el algoritmo multiparamétrico, ya que la asociación entre estos niveles y EHE es una de las asociaciones con más evidencia científica18.
Los resultados de nuestro estudio son consistentes con ello, pues en el grupo MoM PAPP-A ≤p5 destacó un mayor riesgo de EHE global (OR: 3,8; IC:1,94-7,83). En el grupo MoM β-hCG ≤p5, a pesar de encontrarse una mayor proporción de esta complicación, no se obtuvo significación estadística; sin embargo, en ambos grupos se observó una mayor proporción de HTA gestacional y, en el caso del grupo de PAPP-A baja, también de PE tardía. Sobre la falta de asociación de PE precoz cabe señalar que, al ser una complicación infrecuente, difícilmente se vería representada en una muestra tan pequeña.
Uno de los trabajos más influyentes es el estudio FASTER6 donde se analizan los posibles resultados obstétricos adversos en una muestra de 30.000 pacientes, haciendo distinción entre niveles PAPP-A ≤p10, ≤p5y ≤p1. Observaron un riesgo mayor tanto de HTA gestacional como de PE, siendo este mayor cuanto más bajos eran los niveles. Esto demuestra la importancia de uno de los objetivos de este estudio (comparar con percentiles más bajos de ambas proteínas; ≤0,2 MoM), que no se pudo cumplir, pero podría plantearse en un futuro con una muestra suficiente.
Por otro lado, aunque muy pocos estudios demuestran la asociación entre MoM PAPP-A ≤p5 y muerte fetal anteparto, en nuestra muestra esta sí resultó estadísticamente significativa, teniendo un riesgo 7,9 veces superior al grupo control (IC:1,09-217,4), pero no se obtuvo significación en las gestaciones con MoM β-hCG ≤p5. No obstante, en el estudio FASTER6 encontraron relación con abortos (por debajo de la semana 24) con un riesgo 2,5 veces superior en el caso de PAPP-A≤p5 y 5,22 en la PAPP-A≤p1.
Con respecto al resto de complicaciones obstétricas, los resultados son muy diversos. En el caso de nuestro estudio no se encontró relación con DG, colestasis, PEG, PP ni DPPNI. La falta de asociación con esta última puede deberse a que el tamaño de la muestra no es suficiente para una complicación tan infrecuente.
Por su parte, el estudio de Odibo et al.26 documentó un incremento de más del doble en el riesgo de PP y PEG en embarazos con MoM PAPP-A baja. Nuestro estudio obtuvo una mayor tendencia en ambas complicaciones, tanto en PAPP-A ≤p5 como en β-hCG ≤p5, pero no se llegó a obtener significación estadística, la cual podría evidenciarse con una muestra mayor.
Los hallazgos encontrados en nuestro estudio sugieren, por tanto, un mayor riesgo de eventos relacionados con disfunción placentaria. Esta asociación puede explicarse por el papel que tiene la PAPP-A en la invasión trofoblástica, de manera que niveles bajos de esta hormona se asocian a una disminución significativa del volumen de la placenta y a la consiguiente disfunción, siendo esta la causa de CIR, EHE y éxitus fetal.
Al disponer de marcadores de placentación anómala se podría identificar de forma precoz aquellos factores modificables que se beneficiarían de una intervención temprana y, así, intentar mejorar la evolución de la enfermedad. Además, estas dos determinaciones (PAPP-A y β-hCG) no suponen un incremento del gasto sanitario, ya que se solicitan a todas las gestantes para el cribado universal de aneuploidías en primer trimestre de gestación. No obstante somos conscientes de que, a pesar del nivel de significación estadística y el calculo de los odds ratio, ambos marcadores presentan valores de validación interna (VPP) muy limitados para la predicción de estas complicaciones y probablemente necesiten de la combinación de otras variables para su inclusión en modelos de calculo de riesgo multivariantes que resulten clínicamente útiles.
Entre las limitaciones de nuestro estudio no hemos podido evaluar si valores extremadamente bajos se asocian con peores resultados por falta de tamaño muestral o si la suma de valores bajos de MoM PAPP-A y MoM β-hCG comporta peores resultados.
Aun así, esperamos que los resultados del presente estudio pueden comportar un cambio real en el protocolo de actuación del servicio de Ginecología y Obstetricia de nuestro Hospital.
ConclusiónLos niveles bajos de PAPP-A y β-hCG en el suero de las gestantes se asocian con un riesgo elevado de desarrollar complicaciones obstétricas. El conocimiento temprano de esta posible asociación facilita la posibilidad de proponer protocolos de seguimiento en este grupo de pacientes y la posibilidad de predecir resultados obstétricos advesos. Un enfoque más individualizado de la paciente según el riesgo establecido permitirá una estrecha vigilancia en las consultas especializadas para aquellas pacientes identificadas como de alto riesgo. Desde este punto de vista, la primera visita integrada de la 11-13 semanas supone un punto de partida básico para realizar una acertada evaluación inicial que podría reducir la mortalidad y la morbilidad materna y perinatal, sin que esto suponga un coste adicional.
FinanciaciónNo ha habido fuente de financiación.
Conflicto de interesesNinguno.