Ver si hay diferencias en disfunciones sexuales, infecciones vaginales y enfermedades de trasmisión sexual (ETS), incluyendo el virus de la inmunodeficiencia humana (VIH) las lesiones cervicales y el cáncer de cérvix entre mujeres autóctonas e inmigrantes en nuestra consulta de Ginecología.
Material y métodosSe realizó una entrevista personal preguntando sobre relaciones sexuales y sus causas: deseo sexual, excitación, orgasmo, dispareunia, frecuencia de coito, método contraceptivo, coito anal y parejas múltiples simultáneas. Se tomó muestras para la citología cervicovaginal. Se solicitó una serología incluyendo: RPR (para sífilis), HBs Ag (hepatitis B), AC hepatitis C, AC VHS tipo 2 (virus herpes símplex) y AC-VIH. Se practicó la prueba del ADN para el virus del papiloma humano (VPH) (Digene VPH). Se compararon 131 casos de inmigrantes con 292 casos de autóctonas.
ResultadosLas mujeres inmigrantes tienen más paridad (p<0,01) y hay menos nuligestas (p<0,001). Como anticonceptivo emplean más el dispositivo intrauterino (DIU) (p<0,01). Su mayor frecuencia de coito es 2 veces/semana. Tienen disfunciones sexuales: no excitación, un 42,59% (p<0,01), no orgasmo, un 32,40% (p<0,01) y dispareunia, un 52,27% (p<0,01). Practican el coito anal un 17,59%. Tienen menos orgasmo y más dispareunia. No hay diferencias significativas en infecciones vaginales ni lesiones cervicales. No hubo ningún caso de cáncer de cérvix. Hay diferencias significativas en el tipaje de los virus VPH: de alto riesgo, AR, p<0,001, y de bajo riesgo, BR, p<0,01, con más afectación en inmigrantes, así como también en AC-VHS tipo 2, p<0,001.
ConclusionesLas mujeres inmigrantes tienen más paridad y tienen más disfunciones sexuales, anorgasmia y dispareunia. No hay diferencias en infecciones vaginales ni lesiones cervicales. Tienen más afectación por VPH de AR y BR y han tenido más contacto con el VHS tipo 2.
To determine if there are differences in forms of sexual dysfunction, vaginal infections, sexually transmitted diseases (STD) – including human immunodeficiency virus (HIV) infection – cervical lesions, and cervical cancer between autochthonous and immigrant women in our gynecology clinic.
Material and methodsWe carried out a personal interview to inquire if the women had sexual intercourse or not, and the causes: sexual desire, arousal, orgasm, dyspareunia, the frequency of coitus, contraceptive methods, anal coitus and simultaneous multiple sexual partners. We performed the Pap smear. Serological testing was requested, including rapid plasma reagin (RPR) for syphilis, the Australia antigen (HbsAg) for hepatitis B, antibodies to hepatitis C virus (HCV), antibodies to type 2 herpes simplex virus (HSV), and antibodies to HIV. The human papilloma virus (HPV)-DNA test (Digene HPV) was performed. We compared 131 immigrants with 292 autochthonous women.
ResultsThe immigrant women showed greater parity (P<.01), and there were fewer nulligravidas (P<.001). The most frequently employed contraceptive method was the intrauterine device (P<.01). The highest frequency of vaginal coitus was twice a week. Sexual dysfunction was as follows: no arousal in 42.59% (P<.01); no orgasm in 32.40% (P<.01) and dyspareunia in 52.77% (P<.01). Anal coitus was practiced by 17.59%. Immigrant women had fewer orgasms and more frequently had dyspareunia. There were no significant differences in vaginal infections or cervical lesions. No cases of cervical cancer were found. There were significant differences in the HPV types, both high risk (P<.001) and low risk (P<.01), and antibodies to HSV (P<.001), which more frequently affected immigrants.
ConclusionsImmigrant women had greater parity and a higher frequency of sexual dysfunction, anorgasmia and dyspareunia. There were no differences in vaginal infections or cervical lesions. Immigrant women more frequently had high-risk or low-risk HPV infection and greater contact with type 2 HSV.
Según el Diccionario de la Lengua Española de la Real Academia (Ed. Espasa Calpe, Madrid, 22.a ed, 2001), autóctona se define como pueblo o gente originaria del mismo país en que viven e inmigrante se define como persona que llega a otro país para establecerse en él y se instala en un territorio distinto al suyo. Según el María Moliner, Diccionario del Uso del Español (Ed. Gredos, Madrid, 2.a ed, 6.a reimp, 1998) autóctona es la persona nacida en el país de que se trate, indígena, nativa e inmigrante es la persona que se ha establecido en una región o país procedente de otro.
España se ha convertido en un país que atrae la inmigración de países como Marruecos y Rumanía y de países sudamericanos como Ecuador, Bolivia, Colombia, etc. Y así, por ejemplo, el número de partos de extranjeras ha aumentado 6 veces. Los inmigrantes ahora son el 8,4% del total de la población de España. La inmigración femenina se da por reagrupamiento familiar. El 70% de las mujeres son de 20-40 años; es decir, en época fértil.
En un estudio en 1997-2003 con 1.874 mujeres inmigrantes y 1.874 mujeres españolas1 se vio que las inmigrantes tienen peores resultados perinatales, no por ser inmigrantes, sino por un menor control del embarazo. Iban al hospital con un parto más avanzado, más en expulsivo, y tenían más partos extraclínicos, mayor tasa de cesáreas (20,4%) y menor tasa de episiotomías. Tenían también peor control del embarazo, con menos visitas, la primera visita ya era en el segundo trimestre. La mortalidad fetal en estos casos es 3 veces mayor.
En otro estudio en 2004-2005 con 1.322 mujeres, 661 inmigrantes y 661 autóctonas2 se vio que los resultados obstétricos y neonatales fueron similares. Las inmigrantes eran más jóvenes y multíparas y utilizaban menos la epidural. Los partos de inmigrantes pasaron del 9,3 al 12,2% en esos años. Las autóctonas son más añosas. El parto de riesgo pretérmino se dio más en inmigrantes (17, 1%, p<0,001).
Las inmigrantes mexicanas en EE. UU. tienen mejores resultados reproductivos que las nacidas en EE. UU. blancas no latinas. Esto es una paradoja epidemiológica3. Sería porque: 1) los peores resultados de las mujeres mexicanas los ocultarían con su regreso a México (por ejemplo, muertes fetales); 2) las mujeres mexicanas tendrían aumento de tasa de muerte fetal; 3) las mujeres mexicanas con características socioeconómicas que pueden explicar el resultado; 4) las mujeres mexicanas pueden tener características físicas que expliquen el resultado; 5) podría haber un efecto «protector» de la cultura, y 6) la migración puede ser selectiva de mujeres saludables, más propensas a estos resultados positivos.
Al hacer la comparación entre mujeres de San Diego y de Tijuana, las odds ratio ajustadas para resultados positivos del nacimiento fueron mejores en las mujeres con parto en Tijuana. Una variable explicativa es el número de visitas prenatales.
En principio, las inmigrantes vienen con menor educación, con mayor nivel de paridad y mayor mortalidad infantil, que son predictores de peores resultados reproductivos. Las características del punto 4 anterior pueden ser: menos problemas familiares, menos fumar, beber y tomar drogas. Estos son factores protectores del programa prenatal. La misma mujer tiene mejor resultado en EE. UU. que en México; los factores culturales aquí la protegen más. Las mejores condiciones de vida en EE. UU. mejoran la salud de la mujer inmigrante, pero en EE. UU. abandonan sus costumbres con el tiempo y es peor. La «americanización» es mala para la salud de los inmigrantes. Deben acudir al programa de atención prenatal.
Otro problema distinto es el de África con las migraciones y el sida4. Se han mapeado las rutas de la infección por el virus de la inmunodeficiencia humana (VIH); es de persona a persona, pero sigue el movimiento de la gente; además hay baja infectividad del virus, hay latencia y curso crónico. Hay que hacer control de la epidemia, es decir, un cordón sanitario.
En Uganda, sobre 5.553 adultos, la tasa de seroprevalencia del VIH era del 5,5%. De los que no murieron, 12,4% cambiaron de pueblo y 16,3% de área. En endemia la movilidad es un factor de riesgo independiente.
Hay migración estacional en África Occidental, predominantemente de hombres trabajadores que cobran al día. En estos grupos no hay interacciones sociales controladas, hay prostitutas en las plantaciones que hacen 25 servicios al d, los hombres tienen 3-4 parejas en 6 meses, secuenciales o concurrentes. Las mezclas son responsables del aumento del VIH.
La migración de las mujeres es sobre todo de menores y muchas son prostitutas. Más del 80% tienen el VIH. Otros problemas son: malaria, dolor pélvico, irregularidades menstruales, leucorrea y dolores y malestar genital. El hombre no recibe cuidados de salud por el empleador y las mujeres prostitutas no tienen acceso a servicios adecuados.
La emigración del campo a la ciudad es de mujeres con niños. No tienen casa, no tienen servicio de agua corriente ni sanitarios y tampoco tienen acceso a medicación. Sufren violencia y violaciones, son prostitutas a tiempo parcial o trabajan en el mercado, en limpieza o en trabajos agrícolas.
Se necesitan servicios médicos y sociales para la seguridad y el sentido de comunidad, necesarios para la salud. Pero con supervivencia diaria hay aumento del VIH. Se necesita también protección del medio, desarrollo económico y policía de población.
El screening para el cáncer de cérvix con la citología vaginal es difícil en las inmigrantes y en viajantes móviles5. Dan direcciones o teléfonos falsoss y muy pocas se hacen la citología. La única oportunidad es mediante una visita domiciliaria de la enfermera o una visita persona para indicar a la paciente. Hay que vencer la reticencia a discutir hechos ginecológicos. Muchas inmigrantes (en particular las de religión musulmana) se harían más citologías si fuera con una doctora o enfermera6. Hay que educar en la conveniencia de los controles y se necesitan servicios sanitarios locales para inmigrantes.
Al revisar 21 estudios7 se concluye que la utilización de servicios de salud en inmigrantes en Europa de la primera generación incluye screening, médico general, especialista, urgencias y hospitales; excluye enfermedades mentales, gestantes, diabetes, dentista y fisioterapia.
Las inmigrantes tienen menor atención y referencia de tasas de mamografías y screening de cáncer de cérvix así como más contacto paciente-médico general, menor uso de consultas por teléfono e igual o mayor uso del especialista. También un alto uso de urgencias y en hospital igual o mayor uso.
Las inmigrantes son una población vulnerable, ya que tienen más riesgos de salud durante y después de la migración, debido a que tienen diferentes perfiles de enfermedad. La sociedad receptora tiene interés en los inmigrantes para integración y participación y contribución a la misma. El derecho a la salud es un derecho fundamental, hay obligación de accesibilidad para todos.
Los problemas de acceso de los inmigrantes se mencionan a continuación:
- 1)
Barreras de la organización, sistema de salud:
- -
Problema legal de acceso, por indocumentados.
- -
Problema por pago de servicios, baja socioeconomía.
- -
Problemas por organización.
- -
Problemas por ausencia del servicio necesitado.
- -
- 2)
Barreras informales:
- -
Lenguaje: falta información y dificultades, necesidad de intérpretes.
- -
Comunicación.
- -
Diferente trato a inmigrantes: consulta más corta, los inmigrantes.
- -
Piden menos.
- -
Desconocimiento y no cumplimiento.
- -
Incomprensión.
- -
Factores socioculturales: usan más las urgencias de entrada que al MG, médico general.
- -
Se necesita:
- 1)
Desarrollo de cuidados de salud, sensibles a la diversidad social y cultural.
- 2)
Accesibilidad lingüística.
- 3)
Participación de los inmigrantes.
- 4)
Promover participación y competencia del staff.
En este trabajo estudiamos a las mujeres inmigrantes versus las autóctonas de nuestra consulta para ver si hay diferencias en las disfunciones sexuales, las infecciones vaginales y enfermedades de trasmisión sexual (ETS), incluyendo VIH, y en las lesiones cervicales y el cáncer de cérvix.
Material y métodosA lo largo de todo el año 2009 en el Centro de Especialidades de Monteolivete, Valencia, en la consulta de Ginecología del autor, llevamos a cabo un programa de cribado de otras infecciones y ETS en las mujeres diagnosticadas por la citología cervicovaginal de infecciones vaginales de distinto tipo y de lesiones cervicales. La serie finalmente quedó en 399 infecciones vaginales y 32 lesiones cervicales8.
También estudiamos la sexualidad de estas pacientes en otro trabajo9, encontrando: no deseo sexual en un 45,56%; no excitación en un 32,50%; no orgasmo en un, 94%, y dispareunia en un 43,89%. Entonces era el grupo en su conjunto, incluyendo mujeres inmigrantes y autóctonas.
Ahora, en este trabajo se trata de comparar los 2 subgrupos, las inmigrantes frente a las autóctonas en las disfunciones sexuales, las infecciones vaginales y las lesiones cervicales. La serie queda en 131 inmigrantes y 292 autóctonas. Hemos excluido las que no tenían todos los datos o no cumplimentaron el protocolo del cribado.
Hemos analizado la edad, gestaciones, partos y abortos, el número de nuligestas y de menopáusicas. También se han estudiadio los métodos anticonceptivos utilizados, la frecuencia de coito, la ausencia de relaciones sexuales y sus motivos, las disfunciones sexuales: no deseo sexual, no excitación, no orgasmo y dispareunia.También preguntamos sobre el uso del coito anal o de parejas múltiples simultáneas mediante entrevista personal.
Analizamos también el resultado de la citología cervicovaginal que diagnosticó infecciones vaginales por Candidas (C), vaginosis bacteriana (VB), infecciones mixtas por C+VB, infección por Gardnerella vaginalis (Gv), por Tricomonas vaginalis (T), y mixtas por T+VB y que diagnosticó también lesiones celulares: atípias escamosas de significado incierto (ASCUS); atípias glandulares de significado incierto (AGUS); lesiones escamosas intraepiteliales de bajo grado (LSIL); asociadas también a VB, o a lesiones producidas por el virus del papiloma humano (VPH), con coilocitosis; y lesiones escamosas intraepiteliales de alto grado (HSIL).. Las citologías se estudiaron en el Instituto Valenciano de Oncología (IVO).
Se practicó la prueba de ADN para el VPH (Digene VPH), para determinar el tipaje de los virus, como de alto riesgo (AR), o de bajo riesgo (BR). Y se practicó una serología, incluyendo: RPR, reagina rápida en plasma, para sífilis; HBs Ag, antígeno Australia o de superficie, para virus de la hepatitis B; AC, anticuerpos para virus de la hepatitis C; AC, anticuerpos para el VIH; y AC, anticuerpos para VHS tipo 2, para virus del herpes símplex tipo 2 o herpes genital. Todas estas determinaciones se realizaron en el laboratorio de Microbiología del hospital Dr. Peset de Valencia.
En el estudio estadístico se calculan rango, media y desvío standard para los datos cuantitativos y porcentajes para los datos cualitativos. Para la significación estadística se considera la p<0,05, tanto al comparar datos cuantitativos con la t de Student para las medias como al comparar datos cualitativos con la χ2, chi cuadrado de Pearson.
ResultadosLa serie del estudio son 423 casos, 131 inmigrantes (I) y 292 autóctonas (A). Sobre 5.229 pacientes atendidas en 2009, representan el 8,08% (2,50 y 5,58% respectivamente).
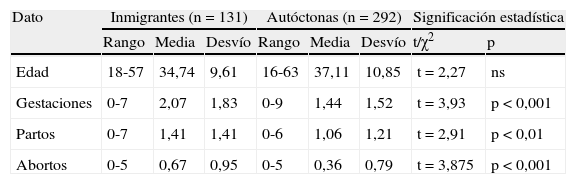
En la tabla 1 presentamos los datos cuantitativos de: edad, gestaciones, partos y abortos, nuligestas y menopáusicas. No hubo diferencias significativas en la edad, medias de 34,74 y 37,11 años. Hubo diferencias significativas en gestaciones, p<0,001; en partos, p<0,01, y en abortos, p<0,001, a favor de las inmigrantes, que tienen más paridad. Hubo diferencias significativas, p<0,001 en nuligestas, a favor de las autóctonas. En estas, hay más mujeres sin embarazos. En menopáusicas no hubo diferencias significativas.
Datos cuantitativos
| Dato | Inmigrantes (n=131) | Autóctonas (n=292) | Significación estadística | |||||
| Rango | Media | Desvío | Rango | Media | Desvío | t/χ2 | p | |
| Edad | 18-57 | 34,74 | 9,61 | 16-63 | 37,11 | 10,85 | t=2,27 | ns |
| Gestaciones | 0-7 | 2,07 | 1,83 | 0-9 | 1,44 | 1,52 | t=3,93 | p<0,001 |
| Partos | 0-7 | 1,41 | 1,41 | 0-6 | 1,06 | 1,21 | t=2,91 | p<0,01 |
| Abortos | 0-5 | 0,67 | 0,95 | 0-5 | 0,36 | 0,79 | t=3,875 | p<0,001 |
| N | % | N | % | |||
| Nuligestas | 27 | 20,61 | 114 | 39,04 | χ2=13,8 | p<0,001 |
| Menopáusicas | 10 | 7,63 | 40 | 13,69 | χ2=3,17 | ns |
NS: no significativo.
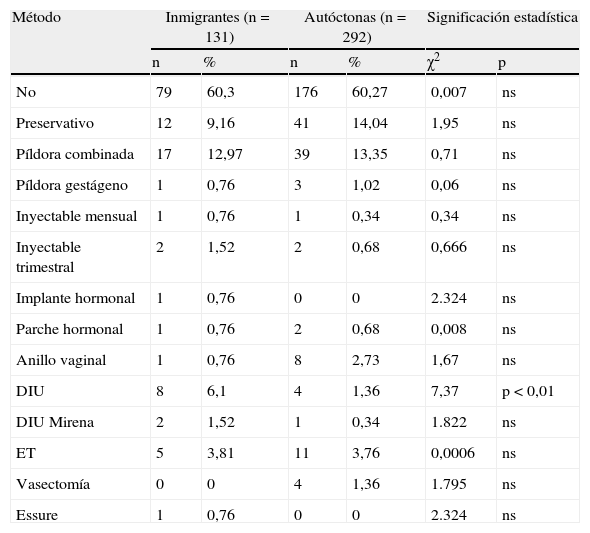
En la tabla 2 presentamos los métodos anticonceptivos. El 60% no utilizaban ninguno, en el 60%, tanto en I como en A, sin diferencias, que es una cifra muy alta. No hubo diferencias significativas en ningún método, excepto en el DIU (dispositivo intrauterino), p<0,01, a favor de las inmigrantes, que lo utilizan más. Al tener más paridad buscan métodos más seguros.
Metodos anticonceptivos
| Método | Inmigrantes (n=131) | Autóctonas (n=292) | Significación estadística | |||
| n | % | n | % | χ2 | p | |
| No | 79 | 60,3 | 176 | 60,27 | 0,007 | ns |
| Preservativo | 12 | 9,16 | 41 | 14,04 | 1,95 | ns |
| Píldora combinada | 17 | 12,97 | 39 | 13,35 | 0,71 | ns |
| Píldora gestágeno | 1 | 0,76 | 3 | 1,02 | 0,06 | ns |
| Inyectable mensual | 1 | 0,76 | 1 | 0,34 | 0,34 | ns |
| Inyectable trimestral | 2 | 1,52 | 2 | 0,68 | 0,666 | ns |
| Implante hormonal | 1 | 0,76 | 0 | 0 | 2.324 | ns |
| Parche hormonal | 1 | 0,76 | 2 | 0,68 | 0,008 | ns |
| Anillo vaginal | 1 | 0,76 | 8 | 2,73 | 1,67 | ns |
| DIU | 8 | 6,1 | 4 | 1,36 | 7,37 | p < 0,01 |
| DIU Mirena | 2 | 1,52 | 1 | 0,34 | 1.822 | ns |
| ET | 5 | 3,81 | 11 | 3,76 | 0,0006 | ns |
| Vasectomía | 0 | 0 | 4 | 1,36 | 1.795 | ns |
| Essure | 1 | 0,76 | 0 | 0 | 2.324 | ns |
DIU: dispositivo intrauterino; ET,: esterilización tubárica; ns: no significativo.
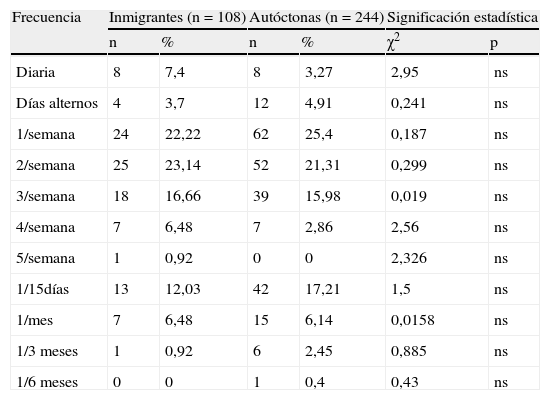
En la tabla 3 presentamos la frecuencia de coito vaginal. No hubo diferencias significativas en ninguna categoría. La frecuencia global más importante fue 1-2 veces/semana.
Frecuencia de coito
| Frecuencia | Inmigrantes (n=108) | Autóctonas (n=244) | Significación estadística | |||
| n | % | n | % | χ2 | p | |
| Diaria | 8 | 7,4 | 8 | 3,27 | 2,95 | ns |
| Días alternos | 4 | 3,7 | 12 | 4,91 | 0,241 | ns |
| 1/semana | 24 | 22,22 | 62 | 25,4 | 0,187 | ns |
| 2/semana | 25 | 23,14 | 52 | 21,31 | 0,299 | ns |
| 3/semana | 18 | 16,66 | 39 | 15,98 | 0,019 | ns |
| 4/semana | 7 | 6,48 | 7 | 2,86 | 2,56 | ns |
| 5/semana | 1 | 0,92 | 0 | 0 | 2,326 | ns |
| 1/15días | 13 | 12,03 | 42 | 17,21 | 1,5 | ns |
| 1/mes | 7 | 6,48 | 15 | 6,14 | 0,0158 | ns |
| 1/3 meses | 1 | 0,92 | 6 | 2,45 | 0,885 | ns |
| 1/6 meses | 0 | 0 | 1 | 0,4 | 0,43 | ns |
NS: no significativo.
En la tabla 4 analizamos las disfunciones sexuales. No hubo diferencias significativas en la ausencia de relaciones sexuales siendo 17,35% en I y 16,43% en A. La causa más frecuente fue el hecho de no tener pareja sexual actualmente. También influye el ser divorciada, viuda o tener el marido no en el país.
Disfunciones sexuales
| Dato | Inmigrantes (n=131) | Autóctonas (n=292) | Significación estadística | |||
| n | % | n | % | χ2 | p | |
| No RS | 23 | 17,55 | 48 | 16,43 | 0,073 | ns |
| Inmigrantes (n=108) | Autóoctonas (n=244) | |||||
| No deseo sexual | 46 | 42,59 | 89 | 36,47 | 1,16 | ns |
| No excitación | 46 | 42,59 | 65 | 26,63 | 8,81 | p<0,01 |
| No orgasmo | 35 | 32,4 | 42 | 17,21 | 10,1 | p<0,01 |
| Dispareunia | 57 | 52,77 | 93 | 38,11 | 6,56 | p<0,01 |
| Coito anal | 19 | 17,59 | 38 | 15,57 | 0,21 | NS |
| Parejas múltiples | 1 | 0,92 | 6 | 2,45 | 0,885 | NS |
ns: no significativo; RS: relaciones sexuales.
Hubo diferencias significativas en no excitación, en no orgasmo, y en dispareunia, todas p<0,01, a favor de I. Las inmigrantes tienen más disfunciones sexuales. No hubo diferencias significativas en coito anal o parejas múltiples simultáneas entre ambos grupos.
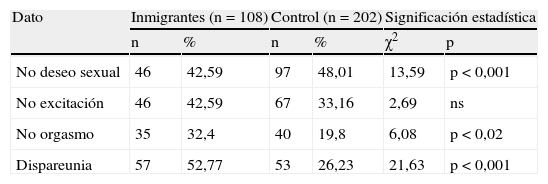
Si comparamos las disfunciones sexuales entre las inmigrantes y un grupo control de 252 mujeres autóctonas, sin infecciones vaginales ni lesiones cervicales, encontramos en la tabla 5 que hay diferencias significativas, p<0,001, en no deseo sexual en las autóctonas y p<0,02 en no orgasmo y p<0,001 en dispareunia, en las inmigrantes.
Disfunciones sexuales. comparacion con grupo control
| Dato | Inmigrantes (n=108) | Control (n=202) | Significación estadística | |||
| n | % | n | % | χ2 | p | |
| No deseo sexual | 46 | 42,59 | 97 | 48,01 | 13,59 | p<0,001 |
| No excitación | 46 | 42,59 | 67 | 33,16 | 2,69 | ns |
| No orgasmo | 35 | 32,4 | 40 | 19,8 | 6,08 | p<0,02 |
| Dispareunia | 57 | 52,77 | 53 | 26,23 | 21,63 | p<0,001 |
ns: no significativo.
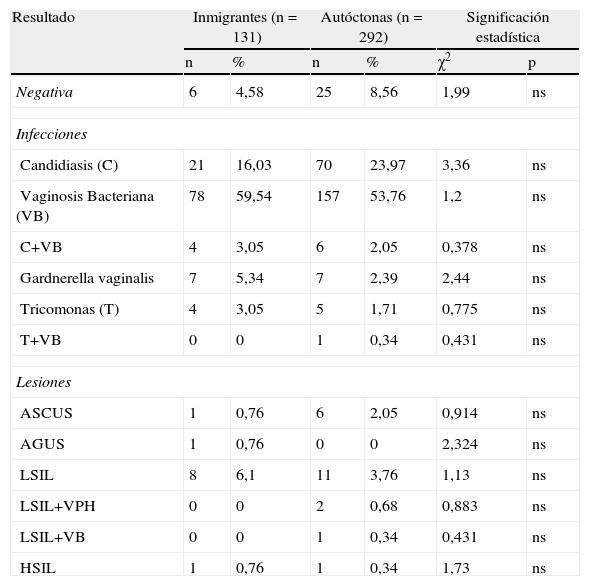
En la tabla 6, analizamos los resultados de la citología cervicovaginal. No hubo diferencias significativas en ninguna categoría. Las infecciones más frecuentes fueron: la VB, en ambos grupos, 59,54% en I y 53,76% en A; seguida de la candidiasis, en 16,03% en I y 23,97% en A. Entre las lesiones cervicales, hubo 8 casos de LSIL en I (6,10%), y 11 casos en A (3,76%). Y hubo un caso de HSIL, en cada grupo. No se diagnosticaron casos de carcinoma de cérvix en ningún grupo.
Resultados citologia cervicovaginal
| Resultado | Inmigrantes (n=131) | Autóctonas (n=292) | Significación estadística | |||
| n | % | n | % | χ2 | p | |
| Negativa | 6 | 4,58 | 25 | 8,56 | 1,99 | ns |
| Infecciones | ||||||
| Candidiasis (C) | 21 | 16,03 | 70 | 23,97 | 3,36 | ns |
| Vaginosis Bacteriana (VB) | 78 | 59,54 | 157 | 53,76 | 1,2 | ns |
| C+VB | 4 | 3,05 | 6 | 2,05 | 0,378 | ns |
| Gardnerella vaginalis | 7 | 5,34 | 7 | 2,39 | 2,44 | ns |
| Tricomonas (T) | 4 | 3,05 | 5 | 1,71 | 0,775 | ns |
| T+VB | 0 | 0 | 1 | 0,34 | 0,431 | ns |
| Lesiones | ||||||
| ASCUS | 1 | 0,76 | 6 | 2,05 | 0,914 | ns |
| AGUS | 1 | 0,76 | 0 | 0 | 2,324 | ns |
| LSIL | 8 | 6,1 | 11 | 3,76 | 1,13 | ns |
| LSIL+VPH | 0 | 0 | 2 | 0,68 | 0,883 | ns |
| LSIL+VB | 0 | 0 | 1 | 0,34 | 0,431 | ns |
| HSIL | 1 | 0,76 | 1 | 0,34 | 1,73 | ns |
AGUS: atipias glandulares de significado incierto; ASCUS: atipias escamosas de significado incierto; HSIL: lesión escamosa intraepitelial de alto grado; NS: no significativo; LSIL: lesión escamosa intraepitelial de bajo grado; VPH: virus del papiloma humano.
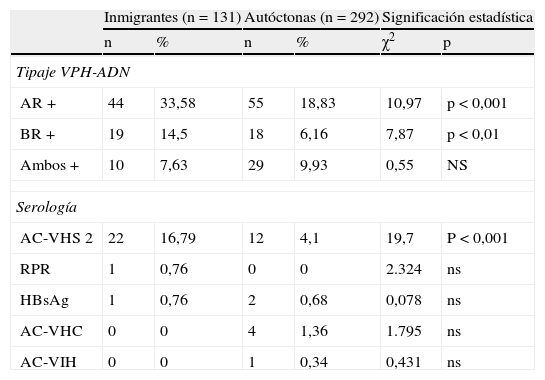
En la tabla 7, respecto al tipaje de los virus del papiloma (VPH). Hubo diferencias significativas en alto riesgo, AR, p<0,001, a favor de I, y p<0,01 en bajo riesgo, BR, también a favor de I. En los 2 tipos positivos, no hubo diferencias significativas. Las mujeres inmigrantes tienen más infección por VPH.
Tipaje vph-adn y resultados serologia
| Inmigrantes (n=131) | Autóctonas (n=292) | Significación estadística | ||||
| n | % | n | % | χ2 | p | |
| Tipaje VPH-ADN | ||||||
| AR + | 44 | 33,58 | 55 | 18,83 | 10,97 | p<0,001 |
| BR + | 19 | 14,5 | 18 | 6,16 | 7,87 | p<0,01 |
| Ambos + | 10 | 7,63 | 29 | 9,93 | 0,55 | NS |
| Serología | ||||||
| AC-VHS 2 | 22 | 16,79 | 12 | 4,1 | 19,7 | P<0,001 |
| RPR | 1 | 0,76 | 0 | 0 | 2.324 | ns |
| HBsAg | 1 | 0,76 | 2 | 0,68 | 0,078 | ns |
| AC-VHC | 0 | 0 | 4 | 1,36 | 1.795 | ns |
| AC-VIH | 0 | 0 | 1 | 0,34 | 0,431 | ns |
AC-VHC: anticuerpos para el virus de la hepatitis C; AC-VHS 2: anticuerpos para el virus del herpes símplex tipo 2; Ac-VIH: anticuerpos para el virus de la inmunodeficiencia humana; AR: alto riesgo; BR: bajo riesgo; HBsAg: antígeno de superficie, de la hepatitis B; NS: no significativo; RPR: reagina rápida en plasma, para sífilis; VPH-ADN: virus papiloma humano-ácido desoxirribonucleico.
Respecto a la serología, hubo diferencias significativas en los anticuerpos frente a VHS tipo 2, p<0,001, a favor de I. Las mujeres inmigrantes han tenido más contacto con virus del herpes símplex tipo 2, que no infección actual. En I hubo un caso de RPR+, diagnosticada y tratada en su país y un caso de HBsAg +. En cambio, en A hubo 4 casos de hepatitis C y un caso de VIH+. Este caso, también+a hepatitis C, era una mujer de 58 años, que no había tenido relaciones sexuales en los últimos 10 años y de diagnóstico ya conocido.
Como resumen de los resultados: las mujeres I tienen más paridad (p<0,01) y hay menos nuligestas (p<0,001). Como anticonceptivo, emplean más el DIU (p<0,01). Su mayor frecuencia de coito, es 2 veces/semana. Tienen disfunciones sexuales: no excitación, 42,59% (p<0,01); no orgasmo, 32,40% (p<0,01), y dispareunia, 52,77% (p<0,01). Practican el coito anal en 17,59%. Estos resultados se confirman al comparar con un grupo control de A sin infecciones ni lesiones, en anorgasmia, p<0,02, y en dispareunia, p<0,001. Las inmigrantes tienen menos orgasmo y más dispareunia. No hay diferencias en infecciones ni lesiones. Pero hay diferencias en el tipaje de los virus VPH: AR, p<0,001 y BR, p<0,01, con más afectación en inmigrantes así como también en AC-VHS tipo 2 (p<0,001).
DiscusiónHay riesgos predictivos de ETS en las mujeres10, tras un estudio sobre 1.025 pacientes de clínicas de ETS con un cuestionario en 1.982. En conclusión, todas las ETS son similares en riesgos de trasmisión. Se necesitan medidas de educación y usar el preservativo.
Los riesgos relativos (RR) para gonorrea fueron: joven, RR=2; negra, RR=2: más de 2 parejas en un año, RR=2,2; embarazo anterior, RR=2,1. Para clamidia: tener gonorrea, RR=2,1; edad<25 años, RR=2,3, y más de 5 parejas en un año, RR=2,2. Para herpes anogenital:>10 parejas sexuales en un año, RR=2,6; el coito anal, RR=2,1; el coito oral, RR=2,9. Para los condilomas anogenitales: edad<25 años, RR=2. En general, para ETS e infecciones genitales: más de una pareja sexual al año, RR=1,7, y ser negra, RR=2.
Vamos a estudiar primero las infecciones genitales y ETS incluyendo VIH, y en 2.° lugar el cáncer de cérvix y el screening del mismo.
Infecciones genitalesEn Ámsterdam, en 1991 había 700.000 habitantes y 10.000 prostitutas. Un estudio11 analizóo la prevalencia del VIH, ETS y el uso del preservativo, en prostitutas y sus clientes y se vio que las inmigrantes tienen mayor riesgo de infección por VIH. Eran 201 prostitutas no drogadictas y 213 clientes. La prevalencia de VIH era baja: 3 prostitutas, 1,5% (subsaharianas) y un cliente, 0,5% (homosexual). La edad media era 29 años en las prostitutas latinoamericanas (39%) y 36 años en las holandesas (56%). El uso del preservativo era del 66% en las prostitutas (menor uso en las latinoamericanas, OR=5,91) y del 56% en los clientes (menor uso en los clientes inmigrantes). Las inmigrantes tienen más clientes/día, trabajan 7días/7días y están más en escaparate o ventana. El cliente paga más por sexo más placentero, sin preservativo, OR=4,87.
En India, Mumbai, en 3 centros en 1993-95, se llevó a cabo un estudio sobre infecciones del tracto reproductor y seroprevalencia de VIH12. Eran mujeres<35 años de baja socioeconomía. Hubo enfermedad inflamatoria pélvica (EIP) en 151 (edad media 25,4 años) y 295 infértiles (edad media 25,1 años). Comparan con controles, mujeres en espera para ET (esterilización tubárica), n=2.433 (edad media 27 años). El 59,4% eran inmigrantes: con edad mayor que en no inmigrantes, pocos años de escuela<3, en un 50,8%; y los motivos de inmigración eran: matrimonio un 47,1%, desplazamiento familiar, un 21,9% y buscar tratamiento, un 14,9%.
Hubo leucorrea en un 24,1% de casos y un 8,4% de controles, p<0,01. Infección pélvica en 42 casos (14,6% en infértiles). Clamidia en un 0,1%, gonorrea en 4 casos y VIH en un 1,9% de los casos. El método anticonceptivo más usado es el DIU. La morbilidad ginecológica es por el uso de métodos invasivos de regulación de la fertilidad, e interrupción voluntaria del embarazo. La EIP en la India es más obstétrica que por ETS. Hubo dispareunia en un 26,4% y en controles un 6,5%, p<0,01. En India, culturalmente, no había relaciones sexuales antes del matrimonio ni extramaritales; ahora hay epidemia de VIH. La trasmisión es por el marido, que va con prostitutas y no usa el preservativo; pero son pocos.
En Hong-Kong en 1999-2000, la vigilancia de prostitutas en la clínica de higiene, con un cuestionario13. En 1999, 1.366 casos y en 2000 1.451 prostitutas. Las etnias eran (siempre según los años): china 83,3 y 87,6%; Thai, 13 y 9,4%, y filipina 2,1 y 2,7%. El lugar de trabajo: Karaoke 32%; club nocturno 32,6%; club 8,9% y 11,7%; libre 8,6% y 9%. Usan preservativo en sexo vaginal 70,9% y 75% y en el sexo oral 30,7% y 36,6%.
La infección por VIH y sífilis fue en 0,1%. Eran de orientación heterosexual. Es una población estigmatizada. El riesgo es más por coito no protegido y por múltiples parejas. La frecuencia de clientes es 1-4 clientes/dia en 22,5 y 24,5%. Sexo vaginal, en 99,7 y 98,7%; sexo anal, en 2,9 y 2,5%, y sexo oral, en 64,4 y 64,9%. Drogas ilícitas, en 2,6 y 3,2%. Hay que promover actividades de sexo seguro. Hay que saber que pueden adquirir infecciones por su pareja habitual, que puede ser drogadicto. Y aumentar el uso del preservativo en sexo genital y oral.
Hay servicios de salud VIH para inmigrantes mejicanos en EE. UU.14. Unos 3,8 millones de inmigrantes o el 44% del total de inmigrantes van a California. En ¼ son indocumentados, la mayoría de áreas rurales de México. El 25% adquiere la infección trabajando en EE: UU. La ruta de trasmisión más frecuente es varón-varón. En México esta relación es estigma, y no lo dicen en la familia. Hay necesidad de programas para latinos: consejo, prevención VIH, detección y tratamiento. Hay más riesgo de salud pobre, morbilidad TBC, sida y mortalidad.
- -
Acceso a cuidados de salud: detección VIH, detección TBC y cáncer de cérvix, salud en general. Hay barreras: baja socioeconomía, falta de seguro, indocumentado. No tienen seguro por el empleador, en rural y hostelería, o en trabajo doméstico. Indocumentados: miedo a la expulsión, riesgo de deportación, separación de la familia. Y no buscan cuidado médico.
- -
Inmigrantes con VIH, necesitan cuidados de salud, ahora enfermedad crónica. Necesitan medicación, terapia antirretroviral. Y adherencia al tratamiento. Profilaxis de las infecciones oportunistas. Servicios de salud mental: depresión, alcohol. Manejo del caso. Monitorización de las drogas: evitar resistencias.
- -
Barreras de acceso al cuidado VIH:
- 1.
Otras necesidades: casa, comida, transporte
- 2.
Alcohol y drogas
- 3.
Problemas mentales
- 4.
Lenguaje y problemas culturales
- 5.
Estigma VIH
- 1.
- -
Retraso en cuidados tras el diagnóstico:
- 1.
> de 3 meses, y más avanzada enfermedad
- 2.
más visitas a urgencias que a atención primaria
- 3.
menor participación en ensayos clínicos
- 1.
- -
resultados de salud y comorbilidades:
- 1.
peor casa, facilidades sanitarias y peor dieta, acceso limitado a la salud.
- 2.
ETS: clamidia predispone a VIH. El varón tiene pocas recreaciones, aislamiento social, prostitutas y poco uso de preservativo.
- 3.
VIH: mortalidad por VIH, 2 veces más riesgo.
- 4.
TBC: requier tratamiento largo tiempo y seguimiento.
- 5.
VPH y cáncer de cérvix: 17% cáncer invasor (7,4% en no latinas). Más agresivo y menos respuesta al tratamiento. Más recurrencias y más muerte.
- 1.
Todo esto afecta a individuos y familias a los 2 lados de la frontera. Se necesita acceso al cuidado de salud, detección precoz y tratamiento, es coste-efectivo. Reduce la morbilidad, ingresos en urgencias y hospital y la mortalidad. Beneficios individuales y sociales. Necesidad de colaborar los 2 países, en programas de detección, tratamiento y prevención.
Se estudia el riesgo de VIH en los trabajadores de día inmigrantes15: mexicanos en 63,7% de baja cultura, edad media 30,6 años, con ingresos de 100-400 dólares/semana, en 80% (el 40% lo envían a casa). Los factores son: falta dinero y empleo, racismo, aislamiento social, tristeza y soledad. Aumenta el uso de alcohol, el 7% toman drogas ilegales (22% marihuana, 14% cocaína, 12% crack-cocaína) con agujas sin esterilizar y no usan preservativo en el sexo vaginal en 30%. El 50% con actividad sexual con su pareja y en los 2 últimos meses: pareja sexual regular, pareja sexual de una vez, prostitutas, múltiples parejas sexuales. Se necesita más uso del preservativo.
Los factores son: baja educación, limitado uso del inglés, indocumentados, roles tradicionales, bajo acceso a cuidados de salud. El trabajo del inmigrante es dificultoso, peligroso, inconsistente, mal pagado, explotativo, solitario, disruptivo social y familiar, y de relaciones románticas y sexuales en su país. Se pasó el cuestionario LMLQ, Latino Migrant Laborer Questionnaire, de 112 items, que requiere 45 min sobre factores demográficos y culturales, problemas psicosociales, alcohol y drogas, uso del preservativo, exposición a VIH y conducta sexual. Sobre el interés en programas de prevención de VIH, 14% dicen que no saben. Hay que persuadirles a que participen, con incentivos, y flexibilidad en el lugar, darles facilidades.
En otro trabajo16, se estudia la infección por VIH y el riesgo de infección en 210 inmigrantes hispanos y trabajadores de granjas estacionales en El Paso (Texas), con entrevistas bilingües. Eran 156 hombres y 54 mujeres, edades medias de 41,36 y 34,79 años (media total, 40 años). Practicaban coito vaginal 94,7%; coito anal, 90% de hombres y 7,4% de mujeres. El 48% tenían actividad sexual bajo la influencia del alcohol; en 38% usaban drogas intravenosas (IV), n=8. No usaban preservativo nunca en un 71,7% de sexo vaginal, 72% de sexo anal y 87,5% de sexo oral. Un varón VIH+era drogadicto. En la población testada el VIH+se daba en 0,47%. Aquí, hay alto riesgo de infección por VIH, 47 veces más. (En la población normal de El Paso, la prevalencia VIH es 0,0099%). Los inmigrantes tienen baja socioeconomía, nivel de pobre educación y barreras de acceso a la salud. No usan preservativo, no saben prácticas de sexo seguro y tienen conductas de alto riesgo, lo que aumenta las tasas de ETS. Están largo tiempo fuera y usan prostitutas en más del 40%. En latinos hay 3 veces más sida que en blancos. Tienen múltiples parejas sexuales en 18,8%; parejas adictas a drogas por vía parenteral (ADVP) en 2,7%; parejas homosexuales varón-varón, en 1,1%, y pareja VIH+en 0,6%.
En Vietnam, en 2006, estudio sobre las infecciones del tracto genital y ETS en mujeres casadas de medio rural17, para ver factores socioeconómicos y sociodemográficos. Sobre 1012 mujeres de 18-49 años (media 36 años), y media de paridad 2,3 (0-8). Entrevista y exámen ginecológico. Ven clamidia en 4,3%, gonorrea en 0,7%, tricomonas en 1%, VB en 11%, Candidas en 26%, hepatitis B 8,3%, condilomas 0,2%, y VIH y sífilis, negativo. Hubo en 37% diagnóstico positivo, y en 39% diagnóstico etiológico. El 50% de casos asintomáticos. Aumenta el riesgo de VB con edad jóven y DIU. Aumenta el riesgo de Candidas con ducha vaginal diaria y nivel de educación alto y nivel económico bajo. Clamidia aumenta con estado socioeconómico alto. La inmigración del marido (3 meses fuera), se asocia a hepatitis B. Se necesita diagnóstico microscópico en atención primaria, para diagnóstico más seguro. Promoción de educación en salud y vacunación de hepatitis B en inmigrantes.
En España, en Cataluña, en 2005, se vieron diferencias entre 400 trabajadoras del sexo españolas e inmigrantes18 con un cuestionario anónimo. Un 10,8% eran españolas; latinoamericanas 30,7%; 32,5% del este de Europa, y 26% africanas. El 95,5% usanpreservativo con el cliente y un 12,4% con sus parejas estables. Hubo VIH+en 1,8%; clamidia en 5,5%, y gonorrea en 0,5%. Las españolas tienen mayor prevalencia de VIH y mayor consumo de drogas. Debe hacerse uso del preservativo con clientes y parejas estables. Hay poco conocimiento y uso del preservativo femenino.
Nosotros19 hicimos un estudio en las prostitutas de la calle en Valencia en 2009, sobre sus citologías, viendo infecciones y lesiones de cérvix. En 6 años, 2002-2007, sobre 756 casos, comparando con un grupo control de 800 citologías. El 99% eran extranjeras. En un 22,46% hubo infección vaginal: VB en un 11,11% y Candidas en un 7,14%. Hubo lesiones en cérvix en 32 casos LSIL (4,27%) y HSIL en 2 casos (1,05%). Hubo un caso de carcinoma en una inmigrante de Guinea. Hubo mayor prevalencia de infecciones en las prostitutas: VB y tricomonas, p<0,001, y Candidas, p<0,05. Y de lesiones: ASCUS y LSIL, p<0,001, y HSIL, p<0,01.
Cáncer de cérvixComparando el cáncer de cérvix invasor en autóctonas e inmigrantes20, se vio aumento de riesgo en estas últimas. En ambos grupos se asociaba a litiasis (cole, nefro y cisto), a diabetes y a HTA, a erosiones en cérvix, y operaciones por miomas. En las autóctonas, también a la sífilis. También influía el aumento de ingesta de carne y se asociaba con el trabajo industrial: polvos, humos y gases.
Y aumentaba con los factores conocidos: 1.a relación sexual en edad precoz, muchas parejas, casada varias veces, viudas, divorciadas o separadas. Multíparas, con abortos, enfermedades venéreas y prostitutas. Socioeconomía baja, pocos ingresos y poca educación. En el periodo 1979-81 el RR en inmigrantes fue 1,41.
Se hizo un estudio en España21 para constatar el cáncer de cérvix en inmigrantes, en Cataluña (Girona), y su supervivencia. En Cataluña el 34% de la población son inmigrantes del resto de España. En 1980-89 hubo alta incidencia de cáncer de cérvix en inmigrantes. El estadio al diagnóstico era más avanzado (la probabilidad de supervivencia en relación con esto). Las inmigrantes del sur de España tienen 2 veces la incidencia de cáncer de cérvix, diagnóstico a estadios más avanzados y peor pronóstico. Es por aumento de exposición a factores de riesgo y por disminución en la actividad de screening. Tienen también menor nivel socioeconómico.
En otro estudio español22 de screening de cáncer de cérvix y migración, en Barcelona, en 1992-93 en inmigrantes del sur y otras regiones de España (que fue máxima en los años 1960-75), se vio que el 30% nunca se habían hecho el test de Papanicolaou. Las inmigrantes tenian más riesgo de no hacerse el screening de Pap, OR=1,23. Tenían menor acceso a servicios preventivos, como el screening de cáncer de cérvix, por mayor estado socioeconómico bajo. El Pap está en relación con el nivel de educación, más en extranjeras y menos en las inmigrantes del sur.
El screening de cáncer de cérvix en Rotterdam23 en 53 barrios de la ciudad con el 96% de la población. En 1992-94. Había 56.9105 habitantes. El estudio fue sobre 70.621 mujeres de entre 35 y 53 años. Hubo aumento de screening en barrios socioeconómicos altos (p<0,05) con bajo porcentaje de inmigrantes y más solteras o divorciadas. Había bajo porcentaje de Pap IIIB o mayor. La correlación positiva es entre % de inmigrantes y % de citologías positivas, Pap IIIB o mayor, displasia severa (p<0,05). Se necesita mejorar la atención en esos barrios más deprimidos. A las inmigrantes se les debe informar en su propia lengua y debe existir la posibilidad de que haya una mujer doctora para el exámen ginecológico (lo que es discriminatorio para el médico hombre).
Entre 1989-90 y en 1995 se estudió el screening de cáncer de cérvix en inmigrantes en Australia24 y se vio la diferencia de tasas de Pap en inmigrantes, Pap siempre y Pap/3 años. Con Pap siempre había menor tasa en mujeres del sur de Europa, Italia, Grecia, sur de Asia y sudeste de Asia y Medio Oriente, que en mujeres de Australia. Mayor tasa en 1995 p<0,001. Y con Pap/3años menor tasa en Reino Unido, Oriente Medio, Grecia y sudeste de Asia, que en mujeres australianas. Había menor tasa en las que no hablaban inglés que en las que lo hablaban. En 1989-90 nunca Pap 34 versus 15% en australianas. En 1989-90 el cáncer de cérvix en Australia era 10,8/100.000 (en Vietnam era 34,3/100.000). En conclusión, había menores tasas de screening en inmigrantes que en australianas. Y hubo aumento de tasa en 1995 respecto a 1989-90. Hay que eliminar las barreras del screening, sociales, culturales y religiosas, para evitar que se inhiban.
En un estudio en hispanas25se vio la demografía, el estado de salud general, la incidencia de cáncer de cérvix y la mortalidad, el screening de Pap, y las barreras a los servicios preventivos. Una revisión sobre 1966-99. Las inmigrantes hispanas tienen una tasa de cáncer de cérvix, entre California, 1991-93, que era 19,1/100.000, y México, 1990, que fue 115-220/100.000. La mortalidad, entre 3,9/100.000 en California, y 16,11/100.000 en México. Las inmigrantes hispanas tienen alta morbilidad y mortalidad por cáncer de cérvix. Prioridad en la prevención, bilingüe y comunicación.
Por año acuden de 800.000 a un millón de trabajadores agrícolas a California y un 33% son inmigrantes ilegales. Hay una migración reversa a México, de los pobres, con mala nutrición, y enfermedades por exposición a pesticidas agrícolas. De 1.732 mujeres agrícolas, se hizo el Pap el 72%. En otro estudio el 58% tenian control y el 20% solo un control. Sigue siendo menor, aunque haya mejorado en los últimos años.
Hay menor acceso a servicios preventivos, por no seguro y coste privado. Se necesita empleo remunerado y más educación. Hay diferencias rural-urbano, pero hay servicios gratuitos. Los indigentes y pobres acuden directamente al hospital, creyendo curativo y preventivo. Y no se les recomienda el Pap, o menos.
La incidencia de cáncer en japonesas en Japón y en Hawai, entre 1960-67, para ver el impacto de la migración26. El efecto de la migración, es fuerte, con disminución de riesgo en estómago, esófago, páncreas, hígado y cáncer de cérvix, pero aumenta en otros cánceres. Los factores de riesgo tienen efecto órgano-específico y operan en diferentes tiempos en la vida. Vivir en el país huésped no es suficiente para modificar el riesgo de cáncer, en todos los cánceres, al nivel de la población autóctona. El efecto de la migración se explica en parte por factores etiológicos.
Con la migración disminuye el cáncer de cérvix pero aumenta el cáncer de endometrio. El cáncer de mama aumenta al doble en la 1.a generación y aumenta el triple en la 2.a generación en relación con Japón. Existe un menor riesgo de cáncer de ovario en las japonesas de Japón, un riesgo intermedio en en las japonesas de Hawai y mayor riesgo en las caucásicas.
El screening de cáncer de cérvix se estudió en las mujeres chinas en Nueva Zelanda, en 2006-2007, así como los factores sociodemográficos27, con 234 cuestionarios por correo. El objetivo era ver si en los 3 años anteriores habían tenido screening. En 112 (65%), habían tenido screening, y 56% en los 3 años anteriores. Eran mujeres de 20-69 años (media, 41 años). La edad (30-49 años), y la duración de residencia (> 10 años) eran factores asociados. Nunca se habían hecho la citología, dicen: porque pienso que es innecesaria, en un 39%; porque no sé dónde ir, un 36,6%; porque no puedo ir por el trabajo, un 17,1%, por barreras de lenguaje, un 13,4%. En mujeres inmigrantes chinas, el screening es bajo (igual que en las que viven en EE. UU., que tienen alta incidencia de cáncer de cérvix por screening inadecuado).
Las chinas son el 4.° grupo de población en Nueva Zelanda: un 9,2% en 2006. Los factores asociados a pocas citologías son: edad mayor, singles, nacidas en China, baja educación y menor cultura. Hay más screening en casadas, con mayor socioeconomía, y si pueden hablar en inglés, y a más años de estancia en Nueva Zelanda: 5-9 años, OR=3,38;>10 años, OR=9,61.
En un hospital en Arabia Saudita ven si la incidencia de cáncer genital en la mujer cambia con la inmigración28 en 20 años, 1985-2004, sobre 716 casos de cáncer genital. El cáncer de cérvix total (inmigrantes+autóctonas) en 48,4%. En autóctonas solo 33,5%, RR=1,44. El cáncer de vulva, total 1,2%, versus autóctonas 0,5%, RR=2,4. El cáncer de endometrio, 11,7 versus 18%, RR=0,65. No hubo diferencias en la neoplasia trofoblástica, sarcomas uterinos, cáncer de ovario y cáncer de vagina. En conclusión, el cáncer de cérvix y el cáncer de vulva aumentan en inmigrantes.
En Arabia Saudita, la emigración que se recibe es de la Península Arábiga, del Norte de África, y Asia y Subsáhara. En 1985-94 el cáncer en inmigrantes/autóctonas fue 2,6/1 y en 1995-2004, 1,8/1. Las inmigrantes suelen ser más jóvenes. Hay más cáncer de cérvix en africanas y más cáncer de vulva en mujeres árabes no de Arabia Saudita.
En Roma hay un programa para prevenir el cáncer de cérvix en inmigrantes29. Hacen un cuestionario en su propia lengua con traductor. Se hace citología y estudio de VPH. El cáncer de cérvix es 3,8/100.000 en Finlandia y 30/100.000 en Sudáfrica. Las inmigrantes necesitan atención porque en sus países tienen peor salud. Tienen menos citologías y más positivas. El estilo de vida es: conducta sexual, n.° de parejas, fumar, dieta pobre; y condiciones de vida: pobreza, refugiada, prostituta, etc. Necesitan servicios de prevención, donde no haya discriminación.
El riesgo de cáncer varía geográficamente, y entre grupos étnicos, hay disparidad entre inmigrantes y autóctonas30. Una revisión de 37 estudios en inglés entre 1990-2010, sobre cáncer en inmigrantes adultos de países no occidentales viviendo en países de la Unión Europea (UE). Sobre cáncer de mama, en 28 estudios; en 26 estudios sobre cáncer de pulmón y en 24 estudios sobre cáncer colorrectal y de estómago.
Los inmigrantes tienen más favorable morbilidad y mortalidad en todos los cánceres. Tienen más cáncer en relación con las infecciones: hígado, cérvix, estómago. Menos cáncer colorrectal, de mama y de próstata. Influye la exposición a carcinógenos durante la vida: antes, durante y después de la migración. La prevención debe ser con programas que se basen en el riesgo individual y necesidades sanitarias específicas, pero hay que tener en cuenta cambios de ambiente y cambios de riesgo.
En 2005, 44 millones de inmigrantes en Europa buscan empleo, seguridad social y mejor futuro. En Occidente predominan enfermedades crónicas, cáncer y enfermedades cardiovasculares. Los inmigrantes tienen enfermedades infecciosas, ahora cambios epidemiológicos, en principio necesitan buen estado de salud física y mental, después desaparecen con el tiempo y generaciones.
En los inmigrantes de la segunda generación, los cambios serán más relevantes en el futuro, cuando aumente la edad y el tamaño de esta población.
Hay más cáncer en relación con las infecciones como el cáncer de cérvix. El cáncer en relación con el estilo de vida: dieta pobre, inactividad física, factores reproductivos; como el colorrectal, páncreas, pulmón, mama, ovario, riñón y vejiga. La incidencia de todos los cánceres/100.000 fue 314 en hombres y 228 en mujeres en los países desarrollados. Y en inmigrantes, 159 en hombres y 129 en mujeres.
En nuestra consulta atendemos inmigrantes de Marruecos y otros países árabes, Rumania y países del este de Europa, países sudamericanos: Ecuador, Bolivia, Colombia, Argentina, etc.; países europeos: Francia, Alemania, Italia, Noruega, Finlandia, etc.; países africanos y China. Hemos comprobado que usan con frecuencia el médico general y el especialista, que van a urgencias hospitalarias con frecuencia y que se realizan múltiples intervenciones, todo lo que en sus países de orígen les sería más costoso o difícil.
Finalmente, sobre nuestro trabajo, comparamos 131 mujeres inmigrantes frente a 292 autóctonas en disfunciones sexuales, infecciones vaginales y ETS y VIH y lesiones cervicales y cáncer de cérvix para ver si hay diferencias. Las inmigrantes tienen más paridad (p<0,01) y hay menos nuligestas (p<0,001). Como anticonceptivo, emplean más el DIU (p<0,01). Su mayor frecuencia de coito es 2 veces/semana. Tienen disfunciones sexuales: no excitación 42,59% (p<0,01); no orgasmo 32,40% (p<0,01) y dispareunia 52,77% (p<0,01). Practican el coito anal en 17,59%. Las inmigrantes tienen peor vida sexual, con más anorgasmia y dispareunia. No hay diferencias en infecciones vaginales ni lesiones cervicales. Pero al hacer el tipaje para virus VPH hay más afectación en inmigrantes, en virus AR p<0,001 y en virus BR p<0,01; así como también en AC-VHS tipo 2 p<0,001. No hemos tenido ningún caso de cáncer de cérvix en ambos grupos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.