INTRODUCCIÓN
Diversos estudios realizados en mujeres con miomas uterinos han reportado una incidencia general de alrededor de un 25% sintomáticos de la población femenina general con algunas variaciones, sobre todo en lo que a la raza se refiere, aunque los patólogos han encontrado en las necropsias que la incidencia es mucho mayor y esto depende de múltiples factores, pero sin duda el más importante es si las pacientes se mantienen asintomáticas o si los síntomas son leves, esto conlleva que no asistan a los centros hospitalarios y por tanto no se les realiza el diagnóstico (Crum1). Los estimados indican que los fibromas pueden afectar hasta a un 77% de las mujeres en los Estados Unidos (Cramer y Patel2). La sintomatología es variable y dentro de los principales síntomas se encuentran los trastornos menstruales, dolor gravitatorio o sensación de llenura (inflamación) en la pelvis, problemas de infertilidad así como abortos espontáneos a repetición. Un porcentaje no despreciable de las mujeres son asintomáticas y el diagnóstico se hace generalmente de forma fortuita mientras se investiga algún otro problema de salud.
La forma de enfrentar el problema es variada, desde las mujeres que no siguen un tratamiento por estar asintomáticas, pasando por el tratamiento sintomático para el dolor, los raspados endometriales que son diagnósticos y en algunos casos terapéuticos, hasta tratamientos hormonales y quirúrgicos (miomectomía o histerectomía). Los médicos están investigando cirugías menos invasivas y terapias hormonales como opciones adicionales (laparoscopia).
En algunos casos, los fibromas pueden interferir con la fertilidad de las madres por lo que el problema inicial acarrea otros que muchas veces tienen una repercusión incluso social de mucha mayor envergadura que el problema inicial.
Son los tumores no cancerosos más comunes en las mujeres de edad reproductiva. Es la causa de más de 200.000 histerectomías realizadas cada año (Easterday et al3). No se conoce la causa y hay pocas opciones de tratamiento. Los fibromas uterinos no solamente afectan a las mujeres que los tienen, sino también a sus parejas y familias, a veces en gran medida.
El Instituto Nacional de Salud Infantil y Desarrollo Humano (NICHD), parte de los Institutos Nacionales de la Salud (NIH), está tratando de aprender más sobre los fibromas uterinos, investigando sus causas y tratamientos. Como parte de estas investigaciones, los científicos del NICHD están explorando la genética, hormonas, el sistema inmunológico y factores ambientales que puedan tener un papel en el inicio y el crecimiento de los fibromas. Esta información puede llevar a una cura para los fibromas uterinos en la que no sea necesario extirpar el útero. Quizá algún día sea posible que los médicos logren evitar que los fibromas crezcan.
Actualmente sabemos poco sobre qué causa los fibromas uterinos. Existen varias teorías, pero ninguna de estas ideas explica completamente la génesis del problema. Lo más probable es que los fibromas son el resultado de muchos factores que interactúan entre sí. Estos factores pueden ser genéticos, hormonales, ambientales o una combinación de los tres. Una vez que sepamos la causa o causas de los fibromas, nuestros esfuerzos para encontrar una cura o hasta para prevenirlos pueden avanzar más rápidamente.
En algunos casos, los fibromas pueden evitar que una mujer quede embarazada usando métodos naturales. Sin embargo, los avances en los tratamientos para los fibromas y la infertilidad han mejorado espectacularmente las oportunidades para que una mujer quede embarazada, aunque tenga fibromas uterinos. Los investigadores están examinando qué papel tienen los fibromas uterinos en la infertilidad, si es que lo tienen. Actualmente, hay pocas respuestas. Los resultados de un estudio indican que solamente los fibromas submucosos tienen un impacto negativo en la fertilidad (Pritts4), pero todavía no se han confirmado estos resultados. La relación entre los fibromas y la infertilidad continúa siendo un área en la que se realizan muchas investigaciones.
¿Si una mujer tiene fibromas uterinos, significa que necesitará una histerectomía (remover el útero)?
La histerectomía no es la mejor opción para toda mujer con fibromas uterinos. Si una mujer desea tener hijos, ella querrá evitar este tratamiento. De la misma manera, si una mujer no tiene síntomas de los fibromas uterinos, o si sus fibromas son pequeños, ella puede tener mejores resultados con los medicamentos para el dolor o los tratamientos hormonales. Los médicos también están examinando tratamientos quirúrgicos menos invasivos para los fibromas, salvando el útero.
En algunos casos, la histerectomía es el mejor tratamiento.
OBJETIVOS
Generales
Describir aspectos demográficos, clínicos, topográficos y evolutivos de la población de pacientes miomectomizadas en el Hospital Ramón González Coro durante los años 1995 a 2000.
Específicos
Caracterizar la población de pacientes miomectomizadas según la edad y la raza.
Caracterizar conductas diagnósticas y vías de intervención utilizadas.
Identificar las localizaciones topográficas del tumor.
Determinar el tamaño de las lesiones encontradas.
Identificar las principales complicaciones aparecidas en las pacientes estudiadas.
Determinar la frecuencia de embarazos posteriores.
MATERIALES Y MÉTODOS
Diseño del estudio
Se realizó un estudio descriptivo, observacional, retrospectivo y transversal en pacientes intervenidas por miomas uterinos. Se estudió a todas las pacientes miomectomizadas durante los 5 años incluidos en el estudio (104), en el Hospital Gineco-Obstétrico Ramón González Coro en el período entre 1995 y 2000, ambos incluidos. Se solicitaron al Departamento de Registros Médicos del hospital las historias clínicas correspondientes a los egresos producidos en pacientes miomectomizadas en el período analizado, las que se revisaron en función de los objetivos del estudio. Se estudiaron las variables: edad, raza, complementarios, localización topográfica, tamaño del tumor, complicaciones, vía de la miomectomía y embarazo posmiomectomía. Todos los datos se recopilaron y se sometieron a análisis estadísticos. Las conclusiones y los resultados a que se arribó se presentaron en tablas.
RESULTADOS
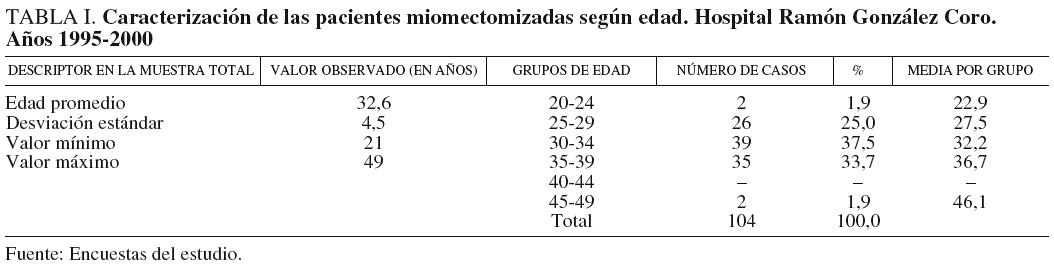
Al analizar la edad que tenían las pacientes miomectomizadas, observamos que el 37,5% tenía entre 30 y 34 años, a continuación se ubicó el grupo de pacientes de entre 35 y 39 años con 33,7%, finalmente se ubicaron los grupos de mujeres de 25-29 años y 20-24 años con un 25% y un 1,9%, respectivamente (tabla I).
En cuanto a la raza de las mujeres de nuestra muestra, encontramos que el 57,7% del total correspondía a la raza blanca; el 27,9%, a la negra, mientras que el 14,4% era mestiza (tabla II).
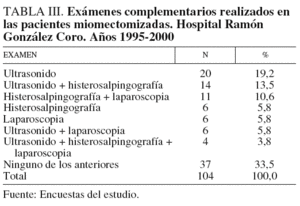
En la tabla III se presentan los resultados correspondientes a algunos estudios complementarios realizados. En 37 de las 104 pacientes estudiadas no se realizó ultrasonido, histerosalpingografía ni laparoscopia (35,5%).
El examen más realizado fue el ultrasonido, que se llevó a cabo como único complementario en 20 pacientes (19,2%), acompañado de histerosalpingografía, en 14 (13,5%), asociado con laparoscopia, en 6 más (5,8%), y concomitantemente con histerosalpingografía y laparoscopia en 4 casos (3,8%), en un total de 44 pacientes (42,3% de la muestra total). Los 23 casos restantes se examinaron mediante histerosalpingografía o laparoscopia como única opción, o combinadas, en un 22,1% del total de pacientes.
En la tabla IV se muestran las vías de intervención para realizar la miomectomía. La vía más utilizada fue la abdominal, en 86 de las 104 pacientes; un 82,7% del total de los casos estudiados. La laparoscopia como vía de intervención se utilizó en algo más del 10% de los casos (12 pacientes, un 11,5% del total). La histeroscopia sólo se empleó en 6 pacientes (5,8%).
Para describir nuestros hallazgos en relación con la localización del mioma, presentamos la tabla V, donde se observa que el mioma subseroso fue el hallado más frecuentemente, casi en la mitad de los casos (46,1%), seguido por el intramural (13,5%). Estas dos implantaciones explicaron el 59,6% de nuestra muestra. El resto de las implantaciones se encontró con menor frecuencia.
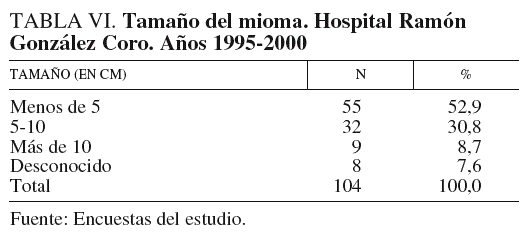
La tabla VI presenta nuestros resultados en relación con la determinación de los tamaños más frecuentes de lesiones encontradas. Más de la mitad de los miomas presentaron tamaños menores de 5 cm (52,9%) y aproximadamente la tercera parte (30,8%) tenía entre 5 y 10 cm. Sólo en 9 casos se observaron tumores de más de 10 cm (menos del 10% de la muestra). En 8 casos no fue posible precisar el tamaño de la tumoración.
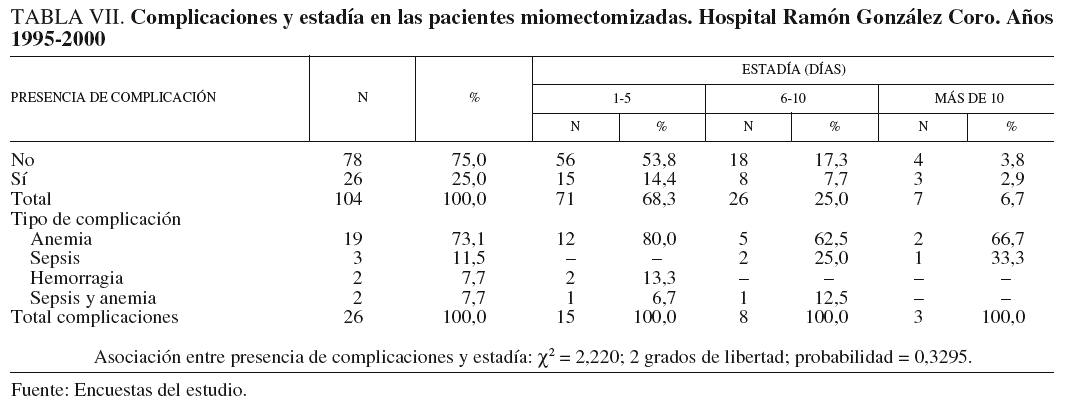
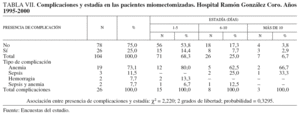
Con el propósito de identificar las principales complicaciones en estas pacientes y si guardaban relación con la estadía, se presenta la tabla VII, en la que se observa que sólo en 26 pacientes se presentó alguna complicación, un 25% de la muestra estudiada. Con relación a la estadía, encontramos que predominaron las inferiores de 7 días (71 pacientes, un 68,3%, de las que 15 habían presentado alguna complicación), siguen en orden de importancia las estadías entre 6 y 10 días (26 pacientes, un 25% del total, de ellas, 8 habían presentado alguna complicación), y finalmente, con estadías superiores a los 10 días sólo 7 pacientes, un 6,7%, de las que 3 habían presentado complicación. El promedio de estadía en las pacientes que tuvieron menos de 6 días fue de 3,3 días, mientras que el de las que permanecieron en el hospital entre 6 y 10 días, la media fue de 7,1 días, y en el caso de las estadías más prolongadas, el promedio fue de 12,2 días.
Las complicaciones más frecuentemente observadas fueron anemia (19 casos, un 73,1% del total de complicaciones), sepsis, que se presentó en 3 pacientes (11,5% de las 26), aunque con estadía mayor de 5 días en las 3 pacientes, y hemorragia, que se observó en 2 (7,7%), y una combinación de sepsis y anemia también en 2 pacientes.
Con el objetivo de describir evolutivamente a las pacientes miomectomizadas, se presenta la tabla VIII. De las 104 pacientes estudiadas, 12 (11,5%) quedaron embarazadas posteriormente, 90 no, y en 2 se desconoce este antecedente. La mitad de las pacientes embarazadas tras la miomectomía tuvieron partos a término y la otra mitad, pretérmino. En ninguna se recogió el antecedente de aborto. Nueve de esos 12 partos ocurrieron por cesáreas y dos fueron transpelvianos.
ANÁLISIS Y DISCUSIÓN DE LOS RESULTADOS
Del total de 104 pacientes estudiadas, se observó una edad promedio de 32,6 años, proveniente de un rango de valores entre 21 y 49 años, mientras que la mayor parte de las pacientes (100) se agruparon entre 25 y 39 años, un 96,2% del total.
Entre los 3 grupos que integraron el rango de 25 a 39 años, el predominante fue el de 30 a 34, con 39 pacientes, un 37,5% del total de la muestra, y con una edad promedio de 32,2 años, muy próxima a la edad promedio global observada (32,6 años). El más escasamente representado fue el de 25 a 29 años, con 26 pacientes (la cuarta parte de la muestra). Nuestros resultados no concuerdan con los de la bibliografía consultada, ya que en ella se plantea que estos tumores aparecen en la edad reproductiva de la mujer por ser dependientes del estrógeno y son más frecuente a medida que la etapa reproductiva de la mujer va llegando a su final, pues esto presupone mayor tiempo de exposición a esta hormona (mucho más frecuentes en mujeres mayores de 40 años en que tienen una incidencia del 54-55%). No obstante, nosotros encontramos estos resultados, puesto que nuestra muestra es de mujeres que acudieron a la consulta de infertilidad del hospital y por lo tanto no tenían edades cercanas al limite de fertilidad biológicamente concebida en el ser humano5-7.
En cuanto a la incidencia por razas, es reconocido que la enfermedad es más frecuente en mujeres de raza negra. Torpin et al8, en un estudio realizado en Augusta, Georgia, encontraron una incidencia 3,75 veces más alta en pacientes de raza negra con respecto a la blanca, y señalan que es común su aparición antes de los 30 años. Otros autores establecen que la frecuencia por raza es de un 4 a un 25% en la raza blanca y un 50% en las mujeres de raza negra5-7.
En lo referente al diagnóstico, la clínica es muy reveladora en la mayoría de los casos; el tacto vaginal bimanual revelará un útero aumentado de tamaño, de consistencia firme y contornos irregulares; no obstante esto, a veces se dificulta por factores como la obesidad de las pacientes y en otras oportunidades entidades como los abscesos tubáricos o tumores de ovarios confunden a la hora de hacer un buen diagnóstico. El ultrasonido es un arma muy eficaz en manos del tocólogo para corroborar el diagnóstico de estas entidades y, en algunos casos, métodos más invasivos como la laparoscopia y la histerosalpingografía, que generalmente no se utilizan para hacer el diagnóstico; generalmente ocurre que cuando utilizamos estos dos métodos por otras razones, muchas veces el hallazgo de estos tumores es casual y en esto concordamos con las experiencias de otros investigadores5-8.
El tratamiento de este tipo de tumores ha evolucionado favorablemente a través del tiempo, y hoy contamos con múltiples tratamientos, sobre todo, menos invasivos; en algunos casos se puede utilizar un tratamiento farmacológico de hormonas que resuelven no pocos casos, aunque reconocemos que en este campo aún nos queda mucho camino por recorrer para darle cada vez mejor calidad de vida a nuestras pacientes con el menor trauma para ella y su familia; claro está, que todos los casos hay que analizarlos casuísticamente, puesto que hay que medir múltiples factores como son los deseos de fertilidad de las pacientes, su edad, que se asocien o no otras enfermedades crónicas, los síntomas que producen, entre otros muchos aspectos. En nuestra muestra observamos que en varios casos pudimos realizar procederes menos invasivos que la laparotomía para practicar la miomectomía: laparoscopia (11,5%) e histeroscopia (5,8%). Nuestros resultados coinciden con los encontrados por otros autores9-11.
Al realizar la prueba no paramétrica de la *2, con el propósito de verificar si había asociación o no entre el factor de infertilidad diagnosticado y el tamaño de la lesión, no encontramos evidencia estadística de que esta asociación existiera, pues la probabilidad asociada al valor de *2 observado fue mucho mayor de 0,05, nivel de significación utilizado para la prueba, lo que equivale a decir que los tamaños menores del mioma predominaron, independientemente del factor de infertilidad; seguían en frecuencia los tamaños entre 5 y 10 cm, de manera también independiente del factor de infertilidad.
Al tratar de correlacionar el tamaño del tumor con la infertilidad, nos encontramos con la controversia ya planteada por no pocos autores, que no pueden definir cuándo el tamaño del tumor puede influir en la fertilidad; no es un secreto para ningún tocólogo que hay pacientes con úteros grandes nultinodulares que logran gestar sin ninguna dificultad y, en otros casos, pacientes en que su estudio de infertilidad sólo muestra pequeños miomas y no logran concebir1-4.
Para determinar si había asociación entre las complicaciones y la estadía se realizó una prueba de *2 que resultó no significativa, lo que evidencia en nuestro estudio que la estadía no está mayormente afectada por las complicaciones.
Como nuestros resultados muestran, al igual que los encontrados por otros estudiosos del tema, que la miomectomía, en todas sus variantes, es un proceder en que se ha acumulado una basta experiencia, por lo que las complicaciones han ido descendiendo paulatinamente, aunque la anemia sigue siendo la principal complicación ya que estos tumores cuando son sintomáticos tienen como principal manifestación los trastornos menstruales, como tambien la sangre que puede quedar atrapada en su interior y que se extirpa junto con la tumoración, aunque esto se observa en los miomas de gran tamaño. Esto se ha reducido de forma espectacular, así como la estadía de las pacientes en nuestros centros hospitalarios, desde que se comenzó a introducir la cirugía de mínimo acceso (histeroscopia y laparoscopia) para la resolución quirúrgica de estas afecciones11-13.
El embarazo posterior al procedimiento es, sin duda alguna, el objetivo principal de esta conducta terapéutica y aunque en números globales sólo se logra en el 11,5% de las gestantes, esto representa que a 12 mujeres les llegó la alegría a sus hogares y por tanto mejoró su calidad de vida. Estos resultados aún no son los que esperamos, pero sin duda el trabajo diario de todos los profesionales que nos dedicamos a este aspecto es lograr día a día que éstos mejoren14-17.