La creciente prevalencia de mujeres obesas en edad fértil es una crisis de salud pública y social. La anticoncepción es un tema clave en mujeres con obesidad. Las mujeres obesas tienen una actividad sexual similar a las mujeres de peso normal y en ellas se considera que el uso de anticoncepción es menos eficaz, teniendo mayor riesgo de embarazo no deseado. Debido a una variedad de alteraciones del metabolismo, la obesidad es un factor de riesgo cardiovascular que puede aumentar, cuando se combina con la anticoncepción hormonal. Todos estos factores deben considerarse al elegir un método anticonceptivo en una mujer obesa. El objetivo de esta revisión es evaluar el riesgo-beneficio de cada tipo de anticoncepción disponible y la problemática de anticoncepción después de la cirugía bariátrica, proporcionando al médico una guía práctica sobre el uso de píldoras anticonceptivas orales en mujeres obesas.
The increasing prevalence of obese women of childbearing age is a public and social health crisis. Contraception is a key issue in women with obesity. Obese women have a sexual activity no different from women of normal weight, and the use of contraception is considered less effective, as there is a higher risk of having an unwanted pregnancy. Due to a variety of metabolic disorders, obesity is a cardiovascular risk factor that can increase when combined with hormonal contraception. All these factors should be considered when choosing a contraceptive method in an obese woman. The objective of this review is to evaluate the risk-benefit of each type of available contraception, and the problem of contraception after bariatric surgery, in order to provide doctors with a practical guide on the use of oral contraceptive pills in obese women.
La obesidad es un problema social y de salud pública en crecimiento. La anticoncepción es un tema clave en mujeres con obesidad. Las mujeres obesas tienen una actividad sexual no diferente a las mujeres de peso normal, y el uso de anticoncepción es considerada menos eficaz, teniendo mayor riesgo de embarazo no deseado1. El impacto en la eficacia de los métodos anticonceptivos asociado a los cambios en el metabolismo de las hormonas esteroideas que ocurren en la obesidad, continúa siendo controversial.
La mayoría de publicaciones tienen poca cantidad de mujeres obesas como parte del grupo de estudio, no obstante, los resultados de estos estudios se extrapolan para este grupo de población particular, a pesar que los resultados referidos a la efectividad y la tolerancia de los diferentes anticonceptivos hormonales son variables.
La obesidad no es solo un factor de riesgo cardiovascular, también está asociada a múltiples enfermedades. Cuando se combina con los anticonceptivos hormonales, estas pacientes se someten a un mayor riesgo de tener complicaciones tales como tromboembolismo venoso (TEV) y arterial, sobre todo si no se escoge el tratamiento anticonceptivo adecuado2–4.
En los trabajadores de la salud, existe una tendencia a evitar anticonceptivos hormonales al momento de prescribir la anticoncepción en mujeres obesas dada la falta de información, el miedo y la falta de consensos en general. Para el control de la natalidad, es trascendental que el profesional de la salud promueva y oriente de manera adecuada a la mujer obesa para que tome una decisión con conocimiento sobre la anticoncepción, consciente de todos los riesgos, las fallas de la anticoncepción y sus beneficios. Por las razones anteriores, consideramos pertinente hacer una revisión de la literatura para elaborar conclusiones que puedan favorecer la mejor decisión al momento de prescribir anticoncepción en esta población.
ObjetivosEl objetivo de esta revisión es evaluar el riesgo-beneficio de cada tipo de anticoncepción disponible, proporcionando al médico una guía práctica sobre el uso de anticoncepción en mujeres obesas. Se enfoca el estudio en la discusión de anticonceptivos orales combinados (AOC). Como segundo objetivo, se discute la problemática de anticoncepción después de la cirugía bariátrica, dado que es un tema con pocos estudios realizados.
MetodologíaSe realizaron búsquedas de todas las publicaciones antes del 1 de agosto de 2018, relacionados con anticoncepción en obesidad. Los datos fueron recolectados de bases de datos médicas electrónicas; a saber, PubMed, Ovid Medline y Google Scholar. Se revisaron las referencias bibliográficas de artículos relevantes para identificar estudios adicionales. La estrategia de búsqueda incluyó las palabras de texto: anticoncepción (todos los campos) o anticoncepción (términos MeSh) o control de natalidad (birth control, términos MeSH) y obesidad (todos los campos) o sobrepeso (términos MeSh) en combinación con mujer (todos los campos), adol (todos los campos) o adolescente (todos los campos). Además, para la buscar sobre la cirugía bariátrica se utilizó: «obesidad/cirugía» (mayor) y «anticoncepción» (términos MeSH) o «anticoncepción» (todos los campos). Los artículos fueron publicados en inglés, francés o español.
Los criterios de inclusión y exclusiónIncluimos publicaciones sobre mujeres con obesidad, tales como ensayos clínicos y estudios observacionales prospectivos y retrospectivos. Los estudios insertados tenían que haber incluido a mujeres con un índice de masa corporal (IMC) superior a 30kg/m2 que utilizaban algún tipo de anticonceptivo. Además, se excluyeron los artículos que no discutían el tratamiento y el resultado de la anticoncepción y no describían específicamente si los pacientes eran obesos. También se excluyeron los artículos con sospecha de datos duplicados. Finalmente, los comentarios, los resúmenes de conferencias, las cartas y las respuestas no se consideraron elegibles.
La revisión se realizó en 3 fases: 1. Una revisión inicial de los resúmenes encontrados; 2. Una revisión detallada del resumen sobre los criterios de inclusión y exclusión y 3. Se evaluó la calidad de los artículos que se encontraron elegibles mediante una versión modificada de la escala Downs y Black5. Se encontraron en total 38 referencias importantes de acuerdo a los criterios de inclusión y exclusión para la creación de este esta investigación. Potenciales fuentes de desviación incluyen la exclusión de estudios que no estuvieran en lenguajes de inclusión: español, inglés y francés. Además, la búsqueda de los artículos fue hecha por los autores, pero no se hizo con una bibliotecaria médica.
DiscusiónLa idea de esta revisión fue evaluar la evidencia que respalda las mejores prácticas relacionadas con la anticoncepción en mujeres obesas, teniendo en cuenta que existe una tendencia a evitar tratamientos hormonales en el momento de prescribir anticonceptivos dada la falta de información y la falta de consensos en general. Una de las fortalezas de la revisión es que es un estudio contemporáneo que incluye un tema que pocos autores han abordado de manera integral. Esta revisión tiene como limitación que no fue una revisión sistemática. Además, se excluyeron artículos en la búsqueda que no fueran en inglés, francés o español.
La prevalencia de mujeres obesas en edad fértil ha aumentado considerablemente en los últimos años. La obesidad está definida por un IMC (correspondiente a la relación peso-talla al cuadrado) mayor o igual a 30kg/m2 (clase I). La obesidad severa o clase II se define por un IMC mayor o igual a 35kg/m2 y obesidad mórbida o clase III por un IMC mayor o igual a 40kg/m2. El peso normal se considera con un IMC entre 18,5kg/m2 a 24,9kg/m2, siendo el sobrepeso un IMC entre 25 y 29,9kg/m22.
Además de los problemas metabólicos y cardiovasculares relacionados con la obesidad, los embarazos en estas mujeres son reconocidos como embarazos de alto riesgo. La obesidad aumenta el riesgo de complicaciones del embarazo como la hipertensión, la preeclampsia, la diabetes gestacional y la macrosomía fetal, entre otros6. Por lo tanto, es esencial considerar para estas mujeres, una anticoncepción apropiada y efectiva para prevenir embarazos no deseados. Bajos et al. (2010) mostraron que las mujeres obesas poseen un riesgo 4 veces mayor de llegar a un embarazo no deseado o un aborto, que las mujeres de peso normal en la misma edad. Además, al utilizar métodos de anticoncepción reversibles como los anticonceptivos hormonales, las mujeres con obesidad utilizaban un método anticonceptivo considerado menos efectivo 8 veces más que los controles de peso normal7. Esto demuestra que es esencial trabajar en una mejor educación y atención anticonceptiva en esta población.
Por otra parte, las mujeres obesas están más expuestas a riesgo de cáncer de endometrio8. Aproximadamente el 80% de los cánceres endometriales se deben a desbalances hormonales, dado por un exceso de estrógeno o a la falta de progesterona. Este desequilibro estrógeno/progesterona se produce con la obesidad. En el endometrio normal, la progesterona reduce los efectos proliferativos del estrógeno, pero la ausencia de progesterona permite que el estrógeno induzca a la oncogénesis, un efecto que se incrementa en situaciones con exceso de estrógeno. Adicionalmente, la obesidad se asocia al desequilibrio de las actividades de insulina/factor de crecimiento similar a la insulina (IGF), que en conjunto contribuyen a la hiperplasia y la carcinogénesis en el endometrio. La anticoncepción hormonal tiene un efecto protector en la prevención del cáncer de endometrio, en pacientes obesas se recomienda para este fin el uso de dispositivos intrauterinos con progestina8.
El tema de la anticoncepción en mujeres obesas debe evaluar varias opciones:
- 1.
El riesgo de TEV y arterial asociado, riesgo cardiovascular que aumenta con el uso de una anticoncepción hormonal
- 2.
La obesidad como un factor de riesgo para el fracaso de anticoncepción. Un estudio epidemiológico con una cohorte de 52.000 mujeres encontró un aumento significativo en la falla anticonceptiva en mujeres obesas usando AOC9
Por las razones anteriores, se debe reconsiderar el empleo de ciertas anticoncepciones hormonales, relacionadas a continuación:
Anticoncepción estroprogestativa-anticonceptivo oral combinadoEsta anticoncepción está compuesta por la combinación de un progestágeno sintético y etinilestradiol (EE) o estrógeno natural. Las contraindicaciones absolutas se deben excluir, siguiendo las guías clínicas de la Organización Mundial de la Salud (OMS)10. Aunque la literatura a veces es conflictiva, la obesidad parece afectar la efectividad del AOC, no está claro si se debe a una disminución en la eficacia del fármaco o a diferencias en el cumplimiento al tomarlo. En general, la obesidad tiene la capacidad de afectar la biodisponibilidad de un medicamento, el metabolismo y la eliminación10.
Los estudios de AOC en mujeres obesas demuestran cambios en la farmacocinética y la farmacodinámica, incluida una vida media más prolongada de levonorgestrel con un tiempo más prolongado para alcanzar el estado estacionario, cambios hormonales y ecográficos compatibles con un mayor reclutamiento folicular11.
Anticonceptivo oral combinado y riesgo cardiovascularEl AOC es un anticonceptivo eficaz para las mujeres obesas, pero siempre se debe tener en cuenta que estas mujeres tienen factores de riesgo cardiovasculares a menudo asociados. Por lo tanto, se debe reevaluar y analizar minuciosamente la paciente antes de prescribir un AOC.
Riesgo de tromboembolismo venosoEl tipo de AOC, específicamente el tipo de progestina y los riesgos de TEV se han estudiado durante varias décadas. Históricamente, este riesgo era aún mayor con formulaciones anteriores de AOC (>50μg de EE), que producían un riesgo de TEV casi el doble que todas las formulaciones actualmente disponibles. Las mujeres obesas tienen más riesgo de TEV debido al estado de hipercoagulación observada durante la obesidad. Primero, hay estasis venosa que puede aumentar el riesgo de TEV. Segundo, con el aumento de IMC, existe un aumento de los agentes procoagulantes, tales como el factor VII, factor VIII, factor XII y el fibrinógeno12. Las mujeres obesas pueden tener niveles más altos de inhibidor del activador del plasminógeno-1, que también está presente en la diabetes y el síndrome metabólico3.
La obesidad duplica el riesgo de un episodio de TEV, y cuando se combina con AOC, este riesgo es agregado9. Efectivamente, el riesgo relativo estimado de TEV aumenta con el IMC de 2,2 (20kg/m2<IMC<25kg/m2) a 3,1 para IMC>25kg/m2. Este riesgo relativo es de 3,70 para mujeres con un IMC>30kg/m2 en comparación con aquellos con un IMC<21kg/m213.
Las mujeres obesas tienen más probabilidad de padecer comorbilidades que pueden aumentar el riesgo de TEV y el riesgo arterial. Estas comorbilidades se deben tener en cuenta al prescribir una anticoncepción (tablas 1 y 2). Por ejemplo, la edad se considera como un factor de riesgo independiente para ocasionar un TEV y se debe tener en cuenta en el momento de prescribir AOC. A mayor edad (mayores de 35 años), existe más riesgo de padecer comorbilidades. Si se combinan la obesidad y la edad, se considera que el riesgo de TEV en pacientes usuarias de AOC puede aumentar3. Otros factores considerados como independientes para la trombosis son el tabaquismo y una historia familiar de tromboembolismo, especialmente en mujeres obesas. La obesidad, el tabaquismo, los AOC y la edad (>35 años) pueden ser una combinación letal que debe evitarse.
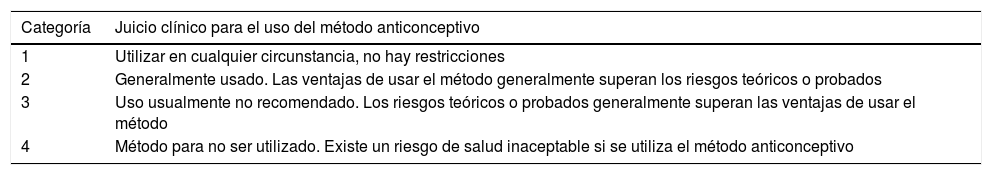
Criterios de elegibilidad médica de la Organización Mundial de la Salud para el uso de anticonceptivos
| Categoría | Juicio clínico para el uso del método anticonceptivo |
|---|---|
| 1 | Utilizar en cualquier circunstancia, no hay restricciones |
| 2 | Generalmente usado. Las ventajas de usar el método generalmente superan los riesgos teóricos o probados |
| 3 | Uso usualmente no recomendado. Los riesgos teóricos o probados generalmente superan las ventajas de usar el método |
| 4 | Método para no ser utilizado. Existe un riesgo de salud inaceptable si se utiliza el método anticonceptivo |
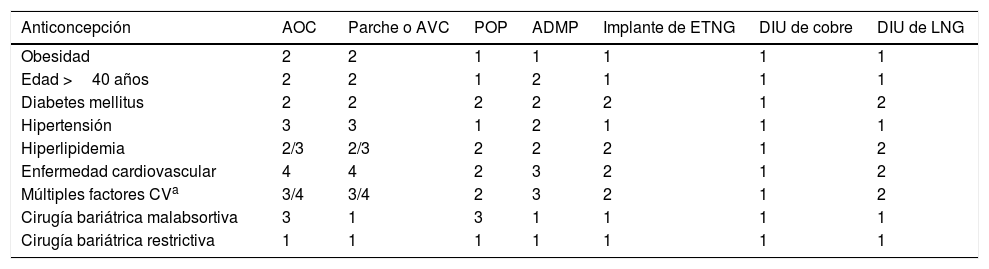
Criterios médicos de elegibilidad según la Organización Mundial de la Salud para la obesidad y las comorbilidades relacionadas que deben considerarse al recetar anticonceptivos
| Anticoncepción | AOC | Parche o AVC | POP | ADMP | Implante de ETNG | DIU de cobre | DIU de LNG |
|---|---|---|---|---|---|---|---|
| Obesidad | 2 | 2 | 1 | 1 | 1 | 1 | 1 |
| Edad >40 años | 2 | 2 | 1 | 2 | 1 | 1 | 1 |
| Diabetes mellitus | 2 | 2 | 2 | 2 | 2 | 1 | 2 |
| Hipertensión | 3 | 3 | 1 | 2 | 1 | 1 | 1 |
| Hiperlipidemia | 2/3 | 2/3 | 2 | 2 | 2 | 1 | 2 |
| Enfermedad cardiovascular | 4 | 4 | 2 | 3 | 2 | 1 | 2 |
| Múltiples factores CVa | 3/4 | 3/4 | 2 | 3 | 2 | 1 | 2 |
| Cirugía bariátrica malabsortiva | 3 | 1 | 3 | 1 | 1 | 1 | 1 |
| Cirugía bariátrica restrictiva | 1 | 1 | 1 | 1 | 1 | 1 | 1 |
ADMP: acetato de depomedroxiprogesterona; AOC: anticoncepción estroprogestativa combinada; AVC: anillo vaginal combinado; CV: cardiovascular; DIU: dispositivo intrauterino; Implante de ETNG: etonogestrel, Implanon®; LNG: levonogestrel; POP: microprogestágenos orales.
Si un AOC es la forma elegida de anticoncepción, una dosis de estrógeno de 35μg combinada con una dosis baja de levonorgestrel parece ser la primera opción13. En mujeres obesas es importante para el profesional médico evaluar el riesgo de embarazo que es aún mayor, frente a la posibilidad de riesgo de complicaciones tromboembólicas. Por otra parte, el riesgo combinado entre la obesidad y el embarazo para un TEV es aún mayor en comparación con el riesgo de obesidad y uso de AOC combinados13.
Riesgo arterialCon respecto al riesgo arterial, hay pocos estudios específicos en pacientes obesas. En los estudios aún no está claro si la obesidad como tal es un factor de riesgo para eventos embólicos arteriales tales como el accidente cerebrovascular o un infarto de miocardio. Las mujeres obesas tienen más probabilidades de tener otras comorbilidades que pueden aumentar el riesgo de enfermedad arterial, estas comorbilidades se deben tener en cuenta al prescribir AOC. Por lo tanto, se considera proponer otras alternativas de anticoncepción que los AOC en la población de mujeres mayores de 35 años obesas2.
Eficacia de los anticonceptivos orales combinados en mujeres obesasPara un IMC≥30kg/m2, la OMS clasifica la anticoncepción estroprogestativa combinada en la categoría donde los beneficios del método generalmente superan los riesgos teóricos (categoría 2, tabla 1)14. Se ha demostrado que el uso de AOC para el control del ciclo no cambia en esta población. No obstante, la obesidad se menciona como una precaución para su uso en la autorización de comercialización de los AOC12.
En cuanto a la diminución en la efectividad, los estudios son controversiales. Algunos estudios presumen que dados los cambios metabólicos y mayor IMC en estas mujeres podrían tener mayor riesgo de fracaso en la anticoncepción hormonal15. Un reciente metaanálisis de estudios en fase 3, que combinó la eficacia de 7 diferentes fórmulas de AOC, reportó un riesgo relativo del 44% mayor en mujeres obesas que en mujeres con peso normal (cociente de riesgo ajustado/instantánea [aHR]: 1,44; intervalo de confianza [IC] del 95%: 1,06-1,95). Sin embargo, los índices de Pearl fueron similares entre ambos grupos (3,14 obesas vs. 2,53 peso normal), lo que sugiere que este hallazgo podría tener poca importancia clínica16. Tampoco se considera que haya aumento de peso bajo AOC en mujeres obesas. Cabe resaltar que muchos estudios excluyen aquellas mujeres con obesidad mórbida (IMC≥35kg/m2)14.
Anticoncepción estroprogestativa no oralEn usuarias de parches transdérmicos anticonceptivos (EE/norelgestromina), Ziemann (2002), demostró fallas anticonceptivas en mujeres con peso mayor a 90kg, que solo representaban el 3% de la población15. No obstante, el riesgo de embarazo no aumentó si se compara con el IMC13. En otro estudio, las mujeres obesas tenían un mayor riesgo de embarazo que las mujeres no obesas después de ajustar por edad y raza (HRa: 8,80; IC 95%: 2,54-30,5). Sin embargo, las tasas absolutas de embarazo seguían siendo bajas en ambos estudios en todos los grupos de peso, y el parche proporciona una anticoncepción superior a los métodos de barrera incluso en mujeres obesas16.
Con respecto al combinado anillo vaginal (CAV) (EE/etonogestrel), los estudios farmacocinéticos muestran variaciones en las mujeres obesas. Se presentan bajos niveles plasmáticos de EE en comparación con los controles de peso normal. Además, los niveles de progestina se retrasan, pero se mantienen a largo plazo. Esto sugiere que la eficacia a largo plazo es igual que en mujeres de peso normal, pero se debe considerar la protección adicional durante los primeros 14 días cuando se comienza el CAV en las mujeres obesas16.
Anticoncepción progestativaRiesgo de tromboembolismo venoso y enfermedad cardiovascularA pesar de que las progestinas en la píldora AOC contribuyen a un mayor riesgo de trombosis, especialmente en mujeres obesas, no existe un riesgo similar para las mujeres obesas que toman progestágeno únicamente15.
La anticoncepción con progestágeno se puede administrar en dosis altas o muy bajas con diferentes formas de administración. Numerosos estudios han demostrado que el progestágeno, ya sea en forma de microprogestágenos orales (POP) (desogestrel o levonorgestrel 30μg o noretisterona 350μg), implantes, dispositivos intrauterinos, no aumenta el riesgo de trombosis o enfermedad cardiovascular17. Un reciente metaanálisis, que incluyó 7 cohortes y 12 estudios de casos y controles, sugiere que el uso de POP no se asocia con un mayor riesgo cardiovascular y metabólico, mientras que el uso de progestinas inyectables, podría aumentar el riesgo de TEV (riesgo relativo [RR]: 2,62; IC 95%: 1,74-3,94)18.
Una anticoncepcion progestativa (AP) puede ser de los métodos hormonales más seguros para mujeres obesas con riesgos de tromboembolismo y enfermedad cardiovascular.
Riesgo arterialEn el metaanálisis de Chakhtoura et al., 2009, que incluyó 6 estudios de casos y controles, no hubo aumento en el riesgo de accidente cerebrovascular entre mujeres con AP (OR: 0,96; IC del 95%: 0,70-1,31)19. Este resultado fue similar según la vía de administración. Aquí nuevamente, no hay datos específicos para mujeres obesas.
Eficacia de la AP en mujeres obesasLa eficacia varía según el mecanismo de administración y las dosis de progestágeno.
Primero, en la anticoncepción con microprogestágenos orales, un estudio prospectivo de 59.000 mujeres no encontró cambios en la eficacia del POP y del IMC. Las fallas del anticonceptivo disminuyeron en las mujeres mayores de 30 años y la larga duración del uso cotidiano20. No obstante, el POP tiene una eficacia ligeramente menor que el ACO incluso con un uso perfecto y requiere un uso adecuado al tomar el POP diariamente. Se sugiere tomarlo a la misma hora todos los días y utilizar el método de barrera en cualquier momento que se olvide una dosis1.
Segundo, el anticonceptivo subdérmico implantable de progestágeno (Implanon®) es un dispositivo de varilla única que contiene 68mg de etonogestrel, un progestágeno de tercera generación. La liberación de etonogestrel se libera lentamente durante 3 años, momento en el que ya no se considera eficaz4. Algunos estudios aconsejan cambiar el dispositivo subdérmico después de 2 años en mujeres obesas. Esto se debe a la disminución de las concentraciones plasmáticas de etonogestrel a través del tiempo, que es inversamente correlacionado con el peso corporal4.
Se ha encontrado que el etonogestrel sérico al final de 3 años en mujeres con peso mayor de 70kg fue más bajo que en las mujeres de peso normal21. Otros estudios, muestran que no hay cambios con el IMC. En el proyecto CHOICE, se utilizaron 1.168 mujeres donde el 28% tenían sobrepeso y el 35% eran obesas, las tasas acumulativas de fallas fueron 0,00 por 100 mujeres con peso normal y con sobre peso y 0,23 por 100 mujeres obesas4. Más aún, en un estudio de seguimiento en 4 años con el implante subdérmico sobrepasando el tiempo aprobado de uso, no hubo embarazos durante el período de uso prolongado, lo que lleva a una tasa de falla estimada de 0 sobre todos los IMC22.
Tercero, otro tipo de AP son las progestinas inyectables con acetato de depomedroxiprogesterona (ADMP) (Depo-provera®) donde la literatura es limitada. Los pocos estudios sugieren que, con la ADMP, las tasas de embarazo no cambian con el peso corporal. Un estudio abierto multicéntrico (open label) de fase 3 que incluyo 1.065 mujeres, de las cuales entre el 6 y el 18% de las participantes tenían un IMC>30kg/m2, no se observó embarazos en ninguna de las ubicaciones de prueba, sugiriendo un alto efecto anticonceptivo independientemente del peso corporal23.
Sin embargo, con el uso de ADMP, existe un aumento de peso que pone en cuestión su prescripción en esta población24. Berenson y Rahman (2009) encontraron que los usuarios de DMPA, sin importar el IMC, ganaron en promedio 4,4kg en 2 años y 5,1kg en 36 meses. Seis meses después de la descontinuación del ADMP, hubo una pérdida de peso y grasa en estos pacientes25. Además, las usuarias de ADMP tuvieron un aumento en la grasa visceral (+0,1).
El ADMP induce un estado hipoestrogénico de origen endógeno que se ha relacionado con el aumento en la grasa visceral y el aumento de peso. La grasa visceral es un factor clave para el síndrome metabólico, dada que es metabólicamente más activa en la promoción de la dislipidemia y puede causar a largo plazo, complicaciones como la resistencia a la insulina26. Las mujeres obesas están más propensas a estas complicaciones. Por ende, con el uso de la ADMP se sugiere un control regular y semestral del IMC y un asesoramiento relacionado con la nutrición y el ejercicio.
Una preocupación importante con respecto al ADMP es el posible efecto hipoestrogénico sobre la densidad mineral ósea (DMO), especialmente cuando se administra durante más de 2 años27. En mujeres obesas, los estudios son escasos. Un pequeño estudio en 2013 demostró que la administración de ADMP afecta la salud ósea de manera similar independientemente del estado del IMC27. El productor del producto recomienda la ingesta adecuada de calcio y vitamina D para las mujeres que reciben ADMP, así como el uso de otras medidas que generalmente se consideran para mantener la salud ósea (ejercicios que soportan peso, por ejemplo). Aunque en mujeres obesas el uso de Depo-provera® no está contraindicado, es importante evaluar sus posibles efectos secundarios y de manera global si es el método óptimo para esta población.
Cuarto, el DIU-LNG se considera como un método eficaz anticonceptivo para mujeres obesas, sin contraindicaciones para el uso de un dispositivo10,30. Es especialmente útil para aquellas que desean evitar el aumento de peso y los efectos secundarios relacionados con los estrógenos. La progestina protege al endometrio del desarrollo de hiperplasia de la exposición a largo plazo al exceso de estrógeno relacionado con la obesidad.
En mujeres obesas, los dispositivos intrauterinos de levonorgestrel (DIU-LNG) producen menores niveles plasmáticos de levonorgestel28. No obstante, dado el efecto local del LNG-DIU en la cavidad uterina, la eficacidad no está comprometida en esta población. Tampoco está asociado con aumento del riesgo de accidentes tromboembólicos y produce efectos mínimos en los la transformación de los lípidos y el metabolismo de la glucosa29.
El impacto de la obesidad para el uso de un DIU se basa principalmente en la dificultad de inserción. Determinar el tamaño, la posición del útero y visualizar completamente el cuello uterino puede ser más difícil en mujeres obesas. Se recomienda la inserción de un DIU por un experto, usar la ayuda del ultrasonido y de instrumentos más largos1. En general, los DIU pueden ser un método anticonceptivo eficaz para las mujeres obesas. En mujeres con sangrado menstrual abundante, este dispositivo es más beneficioso que el dispositivo intrauterino (DIU) de cobre.
Métodos de barreraLos métodos de barrera más utilizados son los condones, los espermicidas, los DIU de cobre, las tapas cervicales y los diafragmas. Estos métodos son opciones alternativas para la prevención del embarazo en mujeres obesas, ya que no son dependientes del peso y no causan efectos secundarios sistémicos. Sin embargo, son menos eficaces en la prevención del embarazo que la anticoncepción hormonal. Por ejemplo, la tasa de efectividad es del 95% con el uso correcto de los condones masculinos y femeninos y del 72-82% con los espermicidas30.
Una anticoncepción no hormonal altamente recomendada en mujeres obesas, después de excluir sus contraindicaciones, son los DIU de cobre. No solo no afectan los parámetros metabólicos, no poseen ningún riesgo de provocar TEV, sino que son altamente eficientes. La eficacia no se ve afectada por el peso o el IMC, porque el anticonceptivo actúa localmente en el útero4.
La anticoncepción de emergenciaUna revisión sistemática del 2016 abordó la efectividad de la anticoncepción de emergencia (CE), comparando mujeres obesas con controles de mujeres con IMC normal. Se demostraron asociaciones significativas entre la obesidad y el riesgo de embarazo después del uso de levonorgestrel, aumentando el riesgo de 4 veces más que los controles (odds ratio [OR]: 4,4; IC del 95%: 2,0-9,4]. Con el uso del acetato de ulipristal, el riesgo de embarazo fue mayor pero no tuvo significación estadística31. En mujeres obesas con alto riesgo de embarazo después de una relación sexual no protegida, la inserción de un DIU de cobre es el método de elección. Si esto no es posible, se recomienda la píldora de 30mg acetato de ulipristal que el comprimido de 1,5mg de levonogestrel32.
Cirugía bariátricaSe considera el tratamiento más efectivo para la pérdida de peso en la obesidad mórbida cuando los tratamientos conservativos (p. ej., dieta, medicamentos) fallan. Las técnicas de cirugía bariátrica se pueden separar en dos grupos: procedimientos de malabsorción y procedimientos restrictivos33. La pérdida de peso después de la cirugía bariátrica a menudo disminuye la resistencia a la insulina y la resolución de la disfunción ovulatoria con aumento de la fecundidad, pero puede presentar riesgos importantes maternos y fetales. Por ende, se aconseja retrasar la concepción hasta 2 años34.
Al discutir la anticoncepción después de la cirugía bariátrica, se debe tener en cuenta la malabsorción producida por la cirugía como un factor de riesgo de falla anticonceptiva. En casos de procedimientos quirúrgicos que no incluya malabsorción y en mujeres que volvieron a un IMC≤30kg/m2, la anticoncepción estroprogestativa es una posible alternativa, aunque los estudios son limitados y controversiales en este campo. Algunos investigadores recomiendan prudencia en el momento de prescribir anticonceptivos orales en estos pacientes35. Otros, por ejemplo, una revisión sistemática del de la literatura en el 2010, concluyó que no se identificó una disminución sustancial en la efectividad con los AOC en los estudios disponibles33.
No obstante, se contraindica el uso de anticonceptivos estroprogestativos en el post-operatorio de la cirugía bariátrica durante mínimo 6 semanas por el riesgo aditivo de TEV con la cirugía33.
Se sugiere una anticoncepción con el implante subdérmico como solución en esta población. Con el Implanon® no se afecta la hemostasia ni existen problemas de malabsorción35. Se demostró que seis meses después de la cirugía, los niveles circulantes de etonogestrel eran adecuados para un buen efecto anticonceptivo.
Los riesgos inherentes en cada método anticonceptivo se correlacionan con la presencia de obesidad y factores de riesgo asociados. A lo sumo podemos informar la deficiencia de hierro posiblemente mantenida por reglas abundantes bajo el DIU de cobre.
Debido a la limitada información disponible, después de la cirugía bariátrica, los AOC o de progestina pueden ser empleados, teniendo en cuenta las restricciones relacionadas con los factores de riesgo asociados y el tipo de cirugía. Se debe tener en cuenta el hecho de un mayor riesgo vascular arterial y venoso en esta población. Si la concepción ya se ha completado y la paciente lo desea, se puede discutir un método de anticoncepción permanente en el momento de su cirugía bariátrica.
EsterilizaciónLa anticoncepción permanente (esterilización femenina, vasectomía) son los métodos más efectivos y más utilizados en mujeres obesas. Las razones aún no están bien esclarecidas. Están asociados con un costo más elevado a corto plazo, pero son los métodos más rentables después de más de un año de utilización36. Dentro de los métodos de esterilización femenina más utilizados se encuentra la ligadura de trompas por vía laparoscópica, la mini laparotomía y la esterilización oclusión tubárica por vía histeroscópica (Essure®). La última creando una alarma sanitaria mundial. La migración de los dispositivos de alambres de Essure® a la cavidad abdominal y otras severas reacciones adversas reportadas, crearon su próxima retirada del mercado en los EE. UU.37.
La mini laparotomía se considera un procedimiento menos efectivo y más difícil de realizar en mujeres obesas38. La vasectomía es un método altamente efectivo con riesgos mínimos, recomendado en las parejas de mujeres obesas que han completado la concepción39.
ConclusionesSe propone el uso de progestinas orales o los implantes de progestina como métodos hormonales más seguros para mujeres obesas con riesgos de tromboembolismo y enfermedad cardiovascular.
Si se utiliza un AOC, se recomienda utilizarlos evaluando las posibles comorbilidades relacionadas con la obesidad. Una dosis de estrógeno de 35 microgramos combinada con una dosis baja de levonorgestrel es la primera opción.
El parche demostró en algunos estudios fallas anticonceptivas en mujeres con peso mayor a 90kg, aunque sigue siendo un método anticonceptivo superior a los métodos de barrera. Para la CE más efectiva se recomienda el dispositivo intrauterino de cobre, dado que los tratamientos de tipo oral disminuyen su efecto por la diminución en la absorción.
FinanciaciónNo se recibió financiación para la realización de este artículo.
Conflicto de interesesLos investigadores no tienen ningún conflicto de interés que declarar.
Agradecemos especialmente a la señora Edna Esperanza Mera por las correcciones gramaticales del artículo.