La enfermedad trofoblástica gestacional (ETG) es un conjunto de enfermedades derivadas de la hiperproliferación de células trofoblásticas, y caracterizadas por hipersecreción de la hormona gonadotrofina coriónica humana (hCG). Entre sus manifestaciones se encuentra el hipertiroidismo, consecuencia de la acción estimuladora de la hCG sobre el receptor de TSH, si bien en la mayoría de casos es exclusivamente bioquímico, siendo mucho menos frecuente su presentación como hipertiroidismo sintomático. Se presenta el caso de una paciente con ETG, quien al diagnóstico presentaba un hipertiroidismo clínico y que, adicionalmente al tratamiento quirúrgico de evacuación de la mola hidatiforme, precisó tratamiento farmacológico betabloqueante y antitiroideo para paliar la sintomatología.
Gestational trophoblastic disease (GTD) is a group of tumours caused by the hyperproliferation of trophoblast cells and is noted for its overproduction of hCG. Among its manifestations, there may be hyperthyroidism, due to the stimulating activity of hCG on TSH receptors. In most cases it is only a biochemical hyperthyroidism, with its presentation as symptomatic hyperthyroidism being much less frequent. We report the case of a patient with GTD, who at diagnosis presented with symptomatic hyperthyroidism. Treatment included surgical evacuation of the hydatidiform mole, as well as a beta-blocker and antithyroid drug treatment to relieve the symptoms.
La enfermedad trofoblástica gestacional (ETG) engloba un conjunto de enfermedades benignas o malignas, derivadas de la hiperproliferación de células trofoblásticas extraembrionarias. Incluye la mola hidatiforme parcial o completa, la mola invasiva, el coriocarcinoma, el tumor del sitio placentario y el tumor trofoblástico epitelioide. La presentación más frecuente es la mola hidatiforme, con una incidencia en Europa de 0,57-1,1 por cada 1.000 gestaciones1. Todas estas entidades se caracterizan por una hipersecreción de la hormona gonadotrofina coriónica humana (hCG), siendo sus niveles directamente proporcionales a la masa tumoral2.
Dado que existe una homología estructural entre las moléculas de la hCG y la hormona tirotrópica (TSH), así como entre sus receptores3; en estos casos, puede producirse una reactividad cruzada de la hCG con el receptor de la TSH, ejerciendo una acción tirotropa estimulante traducida en un estado de hipertiroidismo.
La prevalencia del hipertiroidismo bioquímico en la ETG2 es muy variable oscilando entre un 25 y un 64%, sin embargo un 5% de los casos cursan con un claro hipertiroidismo clínico4. Si bien, el hipertiroidismo grave es una manifestación poco frecuente en la ETG, puede cursar con complicaciones tan serias como el edema agudo de pulmón, la insuficiencia cardiaca y una elevada mortalidad5.
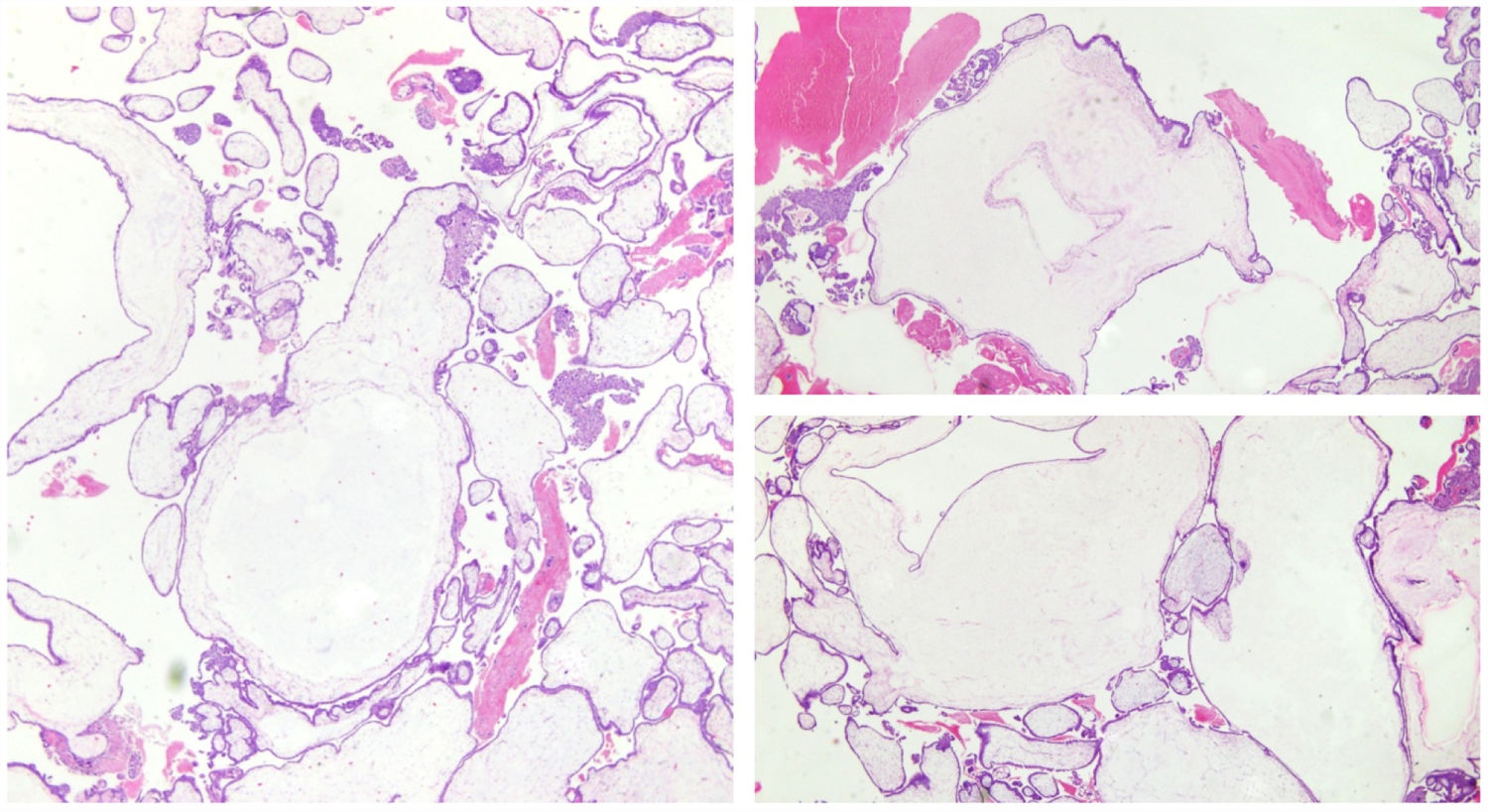
Caso clínicoDescribimos el caso de una mujer de 32 años con ETG e hipertiroidismo franco. La paciente, sin antecedentes de interés, acudió a urgencias de ginecología por clínica de un mes de evolución de metrorragia, dolor hipogástrico y náuseas. La prueba de gestación en orina fue positiva y la ecografía transvaginal mostró una masa uterina de 11×8cm compatible con mola hidatiforme. Ante dichos hallazgos se amplió el estudio con una hCG sérica de 1.395.102UI/l (VN: 1.000-3.090), TSH<0,01μUI/ml (VN: 0,55-4,78) y T4Libre 3,39ng/dl (VN: 0,78-1,53). Fue valorada por el servicio de Endocrinología, realizándose una anamnesis dirigida donde asociaba diarrea, insomnio, palpitaciones, ansiedad y pérdida de 4kg de peso. A la exploración física presentaba taquicardia (115lpm), temblor distal, diaforesis y bocio grado 2 a expensas del lóbulo tiroideo derecho, por lo que se inició tratamiento con propranolol 15mg/día y metimazol 15mg/día. Posteriormente, requirió en 2 ocasiones legrado por aspiración (al ingreso y 4 días tras el diagnóstico), sin complicaciones perioperatorias. El estudio histopatológico fue compatible con una mola hidatiforme completa (fig. 1). El control analítico poslegrado objetivó un descenso progresivo de cifras de la hCG y un perfil tiroideo aún alterado con la TSH<0,01; T4L 1,94; T3 total 2,16 (VN: 0,60-1,81). Ante la tendencia de la mejoría sintomática y la evacuación de los restos trofoblásticos fue suspendido el tratamiento antitiroideo. Dos semanas tras el diagnóstico, fue valorada de forma ambulatoria encontrando unos valores de la TSH discretamente descendidos (0,24μUI/ml) con T4L y T3 normalizadas, suspendiéndose también el betabloqueo. Adicionalmente, se completó el estudio con una ecografía tiroidea que mostró la presencia de un bocio multinodular con un nódulo dominante en lóbulo tiroideo derecho de 4cm (TI-RADS 3) cuya citología por punción-aspiración fue compatible con bocio coloide con signos citológicos de hiperfunción. Cuatro semanas después del diagnóstico, la paciente estaba clínica y bioquímicamente eutiroidea (tabla 1). Sin embargo, por persistir con unos valores de la hCG moderadamente elevados al mes del diagnóstico y habiendo documentado metástasis pulmonares en una tomografía axial torácica, compatibles con una ETG de alto grado, se realizó una histerectomía total. Así mismo, recibió tratamiento quimioterápico con el esquema etopósido, metotrexato, actinomicina D, ciclofosfamida y vincristina (EMA-CO), encontrándose actualmente en remisión completa de la enfermedad.
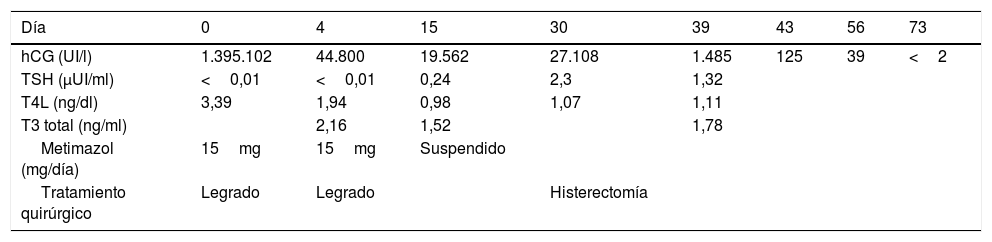
Resumen de los niveles seriados de hCG, hormonas tiroideas y tratamientos recibidos
| Día | 0 | 4 | 15 | 30 | 39 | 43 | 56 | 73 |
|---|---|---|---|---|---|---|---|---|
| hCG (UI/l) | 1.395.102 | 44.800 | 19.562 | 27.108 | 1.485 | 125 | 39 | <2 |
| TSH (μUI/ml) | <0,01 | <0,01 | 0,24 | 2,3 | 1,32 | |||
| T4L (ng/dl) | 3,39 | 1,94 | 0,98 | 1,07 | 1,11 | |||
| T3 total (ng/ml) | 2,16 | 1,52 | 1,78 | |||||
| Metimazol (mg/día) | 15mg | 15mg | Suspendido | |||||
| Tratamiento quirúrgico | Legrado | Legrado | Histerectomía |
hCG: hormona gonadotropina coriónica humana; TSH: hormona tirotrópica; T4L: T4 libre.
La ETG comprende un espectro de condiciones premalignas y malignas cuyo tratamiento es quirúrgico, con la evacuación de los restos trofoblásticos. Actualmente, es poco frecuente encontrar casos con ETG grave debido al diagnóstico temprano con la ecografía pélvica y la cuantificación de la hCG1. En los casos de hiperfunción tiroidea asociada, esta suele resolver tras la cirugía y la correspondiente normalización de los niveles de la hCG. En este contexto, es importante realizar el estudio de la función tiroidea, aún en ausencia de síntomas, para anticipar posibles complicaciones perioperatorias y, en caso de hipertiroidismo grave, iniciar tratamiento con fármacos antitiroideos o betabloqueantes antes de la cirugía6. Se han publicado casos de tormenta tiroidea en el periodo perioperatorio particularmente en el momento de la cirugía6,7. De forma congruente, nosotros decidimos controlar el estado hipermetabólico y el estatus tiroideo previo a la administración anestésica y la intervención quirúrgica con el fin de minimizar el riesgo de complicaciones.
Por otra parte, se ha descrito una correlación inversa entre los niveles de la hCG y las cifras de TSH, así como una correlación directa entre los niveles de la hCG y de T4L2. Estudios previos sugieren que son necesarias concentraciones de la hCG mayores de 100.000UI/l, para producir una hiperfunción tiroidea2,8,9. En el estudio de Lockwood et al.9 se observó que concentraciones de la hCG superiores a 200.000IU/l se asociaban a supresión de la TSH en un 67% de pacientes con ETG, mientras que cifras superiores a 400.000IU/l se producía supresión en el 100% de los pacientes. En nuestro caso, la concentración inicial de la hCG fue excepcionalmente alta, 3,5 veces este último valor lo que justifica las cifras también elevadas de T4L y la clínica tan significativa. Al igual que lo descrito en la serie de casos de Norman et al.8, que incluyeron 27 pacientes con ETG de las cuales el 60% tuvieron un hipertiroidismo clínico, nuestra paciente se tornó eutiroidea una vez la hCG alcanzó concentraciones menores o cercanas a 30.000UI/l.
Si bien el biomarcador de la ETG y las hormonas tiroideas tienen una regresión paralela tras el tratamiento; en este caso particular, también planteamos como diagnóstico concomitante un nódulo tiroideo autónomo que pudiera superponerse y contribuir con el estatus de hipertiroidismo. Sin embargo, ante la progresiva normalización de la función tiroidea tras el control de la enfermedad de base y el congruente descenso de la hCG, se desestimó la realización de otras pruebas complementarias.
El caso aquí descrito es de interés al ilustrar la importancia de evaluar la función tiroidea en pacientes con valores muy elevados de la hCG, y cómo el diagnóstico y tratamiento temprano puede prevenir casos graves de tirotoxicosis o tormenta tiroidea.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.