La hernia diafragmática congénita (HDC) en un feto de una gestación gemelar es una situación extremadamente infrecuente y de difícil manejo. La cirugía fetal no parece una opción válida debido al alto riesgo de rotura prematura de membranas y/o parto prematuro. La interrupción fetal selectiva debe hacerse antes de la semana 22, y tampoco está exenta de riesgos. El manejo expectante se asocia a la prematuridad y a fetos de bajo peso característicos de una gestación gemelar. Por tanto, el asesoramiento a los padres por parte de un equipo multidisciplinar es crucial en la toma de decisiones. La cesárea programada a término parece ser la vía más razonable en estos casos, sobre todo si es el segundo gemelo el afecto por HDC. Se presentan 6 casos de gestaciones gemelares bicoriales con uno de los fetos afecto de HDC con diferentes manejos y evoluciones obstétricas.
Congenital diaphragmatic hernia (CDH) in a twin gestation foetus is an extremely infrequent and difficult situation to manage. Foetal surgery does not seem to be an option due to the high risk of premature rupture of membranes and/or preterm delivery. Selective foetal termination must be done before 22 weeks and is also not without risk. Expectant management is associated with prematurity and low weight foetuses characteristic of twin gestation. Therefore, parental counselling by a multidisciplinary team is crucial in decision making. Programmed caesarean section at term seems to be the most reasonable route in these cases, especially if the second twin is affected by CDH. Six cases of bicornuate twin gestations with one of the foetuses affected by CDH are presented, with different management and obstetric outcomes.
La elevada incidencia de embarazos múltiples es la principal complicación derivada de las técnicas de reproducción asistida (TRA) a consecuencia de la transferencia de más de un embrión, y procedimientos como la inducción de la ovulación. Este tipo de gestaciones tiene muchas más complicaciones, tanto maternas como fetales que los embarazos únicos1.
La hernia diafragmática congénita (HDC) es una malformación fetal que compromete de forma importante el pronóstico del recién nacido (RN). Se trata de un defecto en el diafragma a través del cual las vísceras abdominales ascienden a la región torácica. Aparece aproximadamente en 1/2.500-10.000 gestaciones. Es más frecuente la izquierda (85 vs. 13%) y causa complicaciones al nacimiento, siendo las más importantes la hipertensión pulmonar y la hipoplasia pulmonar del neonato2.
La mayoría de HDC se diagnostican en la ecografía morfológica del segundo trimestre, habiendo diagnosticado casos precozmente en la ecografía de las 11-13,6 semanas3. Para valorar la severidad y establecer el pronóstico de la HDC en el periodo intrauterino, existen varias medidas, aunque la más empleada es el Lung-to-Head Ratio (LHR), cociente entre el área pulmonar contralateral al defecto obtenido en el plano de 4 cámaras y el perímetro cefálico, siendo aún más representativo cuando se emplea el cociente entre el ratio observado y el esperado para la edad gestacional del feto (LHR O/E)2,4.
El manejo prenatal y posnatal es muy complejo. Prenatalmente, en gestaciones únicas de mal pronóstico, se ha empleado el uso de balones endotraqueales mediante fetoscopia con buenos resultados. Esta terapia consiste en la oclusión de la tráquea fetal a través de un balón insertado entre las 26-28 semanas de gestación, con lo que se evita la salida de fluido traqueal y se promueve la distensión pulmonar5. Está en estudio la posibilidad de administrar sildenafilo transplacentario para mejorar la estructura pulmonar fetal y evitar la hipertensión pulmonar del neonato con HDC4,6. Posnatalmente, la cirugía es el tratamiento principal, y hay casos en los que está indicado la utilización de Extracorporeal membrane oxigenation (ECMO)7.
El diagnóstico de una HDC en un feto de una gestación gemelar es una situación extremadamente infrecuente. La situación se vuelve aún más compleja que en la gestación única, siendo importante conocer el manejo y el pronóstico de estos casos8–10.
Presentamos 6 casos de embarazos gemelares bicoriales con un feto afecto por HDC controlados en nuestro centro entre los años 2012 y 2020.
Casos clínicosLa media de edad de las gestantes fue de 36,33 años (±10,3). Todas las gestaciones fueron bicoriales biamnióticas (BCBA). De ellas, 2 fueron espontáneas y 4 conseguidas mediante TRA (una de ellas con donación de ovocitos).
El diagnóstico de la HDC se realizó en 4 casos (2, 3, 5 y 6) en la ecografía morfológica del segundo trimestre. En un caso (caso 1) se detectó en la semana 12+3 y en otro (caso 4) en la semana 17+5.
Tras recibir asesoramiento por parte de obstetras, especialistas en medicina materno fetal, neonatólogos y cirujanos pediátricos, en 2 de los casos (casos 1 y 4) los padres optaron por una reducción fetal selectiva, lo que se realizó, dada la corionicidad, mediante la administración de CLK intracardiaco del gemelo afecto, procedimiento que se llevó a cabo antes de la semana 20 en todos los casos. El resto de parejas optaron por un manejo expectante.
Entre los casos en los que se realizó una interrupción fetal selectiva, en uno de ellos (caso 4), se produjo una rotura prematura de membranas en la semana 21+3 con corioamnionitis posterior y parto semana 23+1, siendo éxitus inmediato en el mismo paritorio. El otro caso (caso 1) se finalizó en semana 35 mediante cesárea por presentación podálica y rotura prematura de membranas naciendo un varón sano que no requirió ingreso en neonatología.
En las gestaciones en las que se decidió realizar una actitud expectante, la edad gestacional media al parto fue de 35+3 semanas (±1,25). El LHR O/E era compatible con un riesgo intermedio de hipoplasia pulmonar en 3 casos (casos 3, 5 y 6) y bajo en uno (caso 2). Dos gestaciones se finalizaron mediante cesárea programada, uno fue un parto vaginal y en otro se realizó un parto vaginal del primer gemelo y una cesárea por riesgo de pérdida de bienestar fetal del segundo. El peso medio de los RN con HDC fue de 2.483,8g (±338,33) y de los sanos 2.605g (±408,74). Hubo un total de 6 (66,6%) RN<2.500g.
De los fetos con HDC, el caso 2 se intervino y se objetivó una eventración diafragmática con presencia de saco herniario, que se reparó, siendo dado de alta a los pocos días del nacimiento, y viviendo sin secuelas a los 5 años. El caso 3 fue intervenido en el día 4 de vida y actualmente tiene 5 años y vive con importantes secuelas que incluyen hipertensión pulmonar y retraso psicomotor y del lenguaje. Los RN afectos en los casos 5 y 6 fallecieron antes de ser intervenidos; uno de ellos estuvo previamente en ECMO.
Los gemelos sanos fueron dados de alta y actualmente viven sanos.
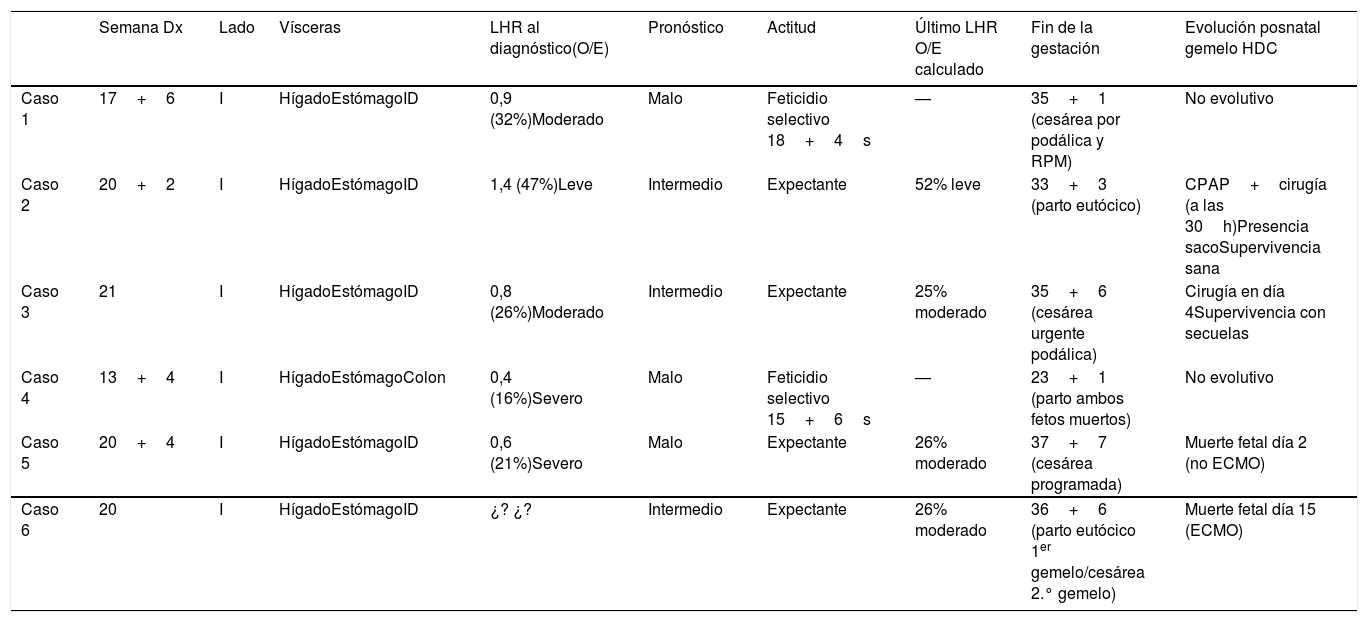
En la tabla 1 se resumen todos los datos de diagnóstico, parto y resultados neonatales de nuestros casos.
Características y pronóstico de las gestaciones gemelares con un feto afecto de hernia diafragmática congénita
| Semana Dx | Lado | Vísceras | LHR al diagnóstico(O/E) | Pronóstico | Actitud | Último LHR O/E calculado | Fin de la gestación | Evolución posnatal gemelo HDC | |
|---|---|---|---|---|---|---|---|---|---|
| Caso 1 | 17+6 | I | HígadoEstómagoID | 0,9 (32%)Moderado | Malo | Feticidio selectivo 18+4s | — | 35+1 (cesárea por podálica y RPM) | No evolutivo |
| Caso 2 | 20+2 | I | HígadoEstómagoID | 1,4 (47%)Leve | Intermedio | Expectante | 52% leve | 33+3 (parto eutócico) | CPAP+cirugía (a las 30h)Presencia sacoSupervivencia sana |
| Caso 3 | 21 | I | HígadoEstómagoID | 0,8 (26%)Moderado | Intermedio | Expectante | 25% moderado | 35+6 (cesárea urgente podálica) | Cirugía en día 4Supervivencia con secuelas |
| Caso 4 | 13+4 | I | HígadoEstómagoColon | 0,4 (16%)Severo | Malo | Feticidio selectivo 15+6s | — | 23+1 (parto ambos fetos muertos) | No evolutivo |
| Caso 5 | 20+4 | I | HígadoEstómagoID | 0,6 (21%)Severo | Malo | Expectante | 26% moderado | 37+7 (cesárea programada) | Muerte fetal día 2 (no ECMO) |
| Caso 6 | 20 | I | HígadoEstómagoID | ¿? ¿? | Intermedio | Expectante | 26% moderado | 36+6 (parto eutócico 1er gemelo/cesárea 2.° gemelo) | Muerte fetal día 15 (ECMO) |
CPAP: administración de presión positiva en la vía aérea; D: derecho; ECMO: oxigenación por membrana extracorpórea; HDC: hernia diafragmática congénita; I: izquierdo; ID: intestino delgado; LHR O/E: >45% leve, 25-35% moderado, >25% severo; RPM: rotura prematura de membranas; SG DX: edad gestacional al diagnóstico.
El diagnóstico de la HDC oscurece el pronóstico de todo tipo de gestaciones, y es una situación de difícil manejo para todos los profesionales dedicados a la perinatología. Aunque la colocación de un balón intratraqueal en casos de alto riesgo de hipoplasia pulmonar ha demostrado ser eficaz en los casos de HDC en las gestaciones únicas8,9, hasta la actualidad no hay casos publicados sobre esta técnica en embarazos gemelares ya que es difícil justificar los riesgos a los que se expone al gemelo sano, que incluyen fundamentalmente la rotura prematura de membranas y/o el parto prematuro8,9.
Es importante el manejo multidisciplinar de estos casos, ofreciendo a los padres un asesoramiento global que abarque las implicaciones obstétricas, neonatológicas y quirúrgicas que les permita tomar una decisión informada, que debe ser respetada y apoyada por todo el equipo, tanto si optan por la reducción fetal selectiva como por el manejo expectante. El adoptar una conducta expectante en una gestación gemelar conlleva el riesgo de prematuridad inherente a la gestación múltiple, que además puede verse incrementado por la presencia de polihidramnios frecuente en esta malformación, por lo que empeoraría el pronóstico del RN con HDC. En nuestros casos con manejo expectante, un 50% fueron prematuros y nacieron antes de las 37 semanas. Esto concuerda con la revisión de Wang et al., donde en los 11 casos descritos de gemelos con HDC y manejo expectante describen una prematuridad del 63,5%10. La prematuridad es mayor en los casos de gemelos con HDC que en las gestaciones únicas10. Aunque Wang et al. también describe un 54% de RN con bajo peso10, y nuestro porcentaje es similar (66,6%), debemos considerar que los gemelos nacen con un peso menor a los recién nacidos de las gestaciones únicas, por lo que no pueden considerarse de bajo peso en este grupo especial.
En los casos en los que se realizó una interrupción fetal selectiva, en uno de ellos se produjo una rotura prematura de membranas en semanas previables con éxitus del RN inmediatamente tras el parto y el otro fue un prematuro tardío que evolucionó correctamente. Esto demuestra que este procedimiento no está exento de riesgos para el gemelo sano.
En nuestra casuística, la supervivencia de los RN con HDC en los casos que se adoptó conducta expectante fue de un 50%, coincidiendo con los datos de Wang et al. de un 45,5%10. De ellos, uno tiene importantes secuelas y el que vive asintomático presentaba una eventración, lo que coincide con el pronóstico de los gemelos supervivientes con HDC descritos en la bibliografía6.
Respecto a la vía del parto, en nuestro centro se permite el parto vaginal en gestaciones únicas con HDC. En el caso de una gestación gemelar, creemos más indicado programar una cesárea sobre todo si el feto afecto es el segundo gemelo. No existen datos concluyentes sobre la vía del parto en estas gestaciones ni de cómo afecta que el feto con HDC sea el primero o el segundo; incluso en las casuísticas más amplias como la de Wang et al.10, no mencionan la vía del parto. Lo que si es necesario es que el parto tenga lugar en un hospital terciario.
A la vista de nuestros resultados, es difícil el asesoramiento en los casos de gestación gemelar con un feto afecto de HDC respecto a qué conducta ofrece los mejores resultados perinatales, para ello deberíamos basarnos en casuística más amplias. Al tratarse de casos excepcionales, hay poca literatura al respecto. Con nuestra serie de casos, pretendemos ampliar la casuística publicada y ayudar a obstetras y padres a tomar mejor sus decisiones cuando se encuentren con un caso como los descritos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes. Este estudio fue aprobado por nuestro Comité de Ética de referencia y debido a su naturaleza retrospectiva no se obtuvo consentimiento informado específico.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses con relación al estudio realizado.
Queremos agradecer a todos los miembros del Servicio de Obstetricia, del Servicio de Neonatología y del Servicio de Cirugía Pediátrica del Hospital Universitario La Paz que en algún momento han atendido a alguna de las gestantes y sus hijos presentados en este artículo.