El leiomioma es el tumor ginecológico más frecuente. Entre las opciones terapéuticas, la embolización de arterias uterinas (EAU) se emplea como alternativa a la miomectomía o a la histerectomía.
El objetivo es conocer las características epidemiológicas y clínicas de las pacientes sometidas a EAU y analizar los resultados a los dos años.
Material y métodosEstudio observacional y descriptivo de 93 pacientes que fueron sometidas a EAU para el tratamiento del mioma uterino. A las pacientes se les realizó una anamnesis completa, exploración clínica y analítica. Además un seguimiento en consulta a los 2, a los 6, a los 12 y a los 24 meses.
ResultadosLa media de días de sangrado fue de 6,74 (4–14). La tasa media de hemoglobina fue de 11,94g/dl (7–16). La media de los días de ingreso fue de 4,2 (2–10) y la media de los días de dolor posterior fue de 5,8 (1–15). Hubo 3 casos de amenorrea transitoria (3,2%) y 3 casos de amenorrea definitiva (3,2%).
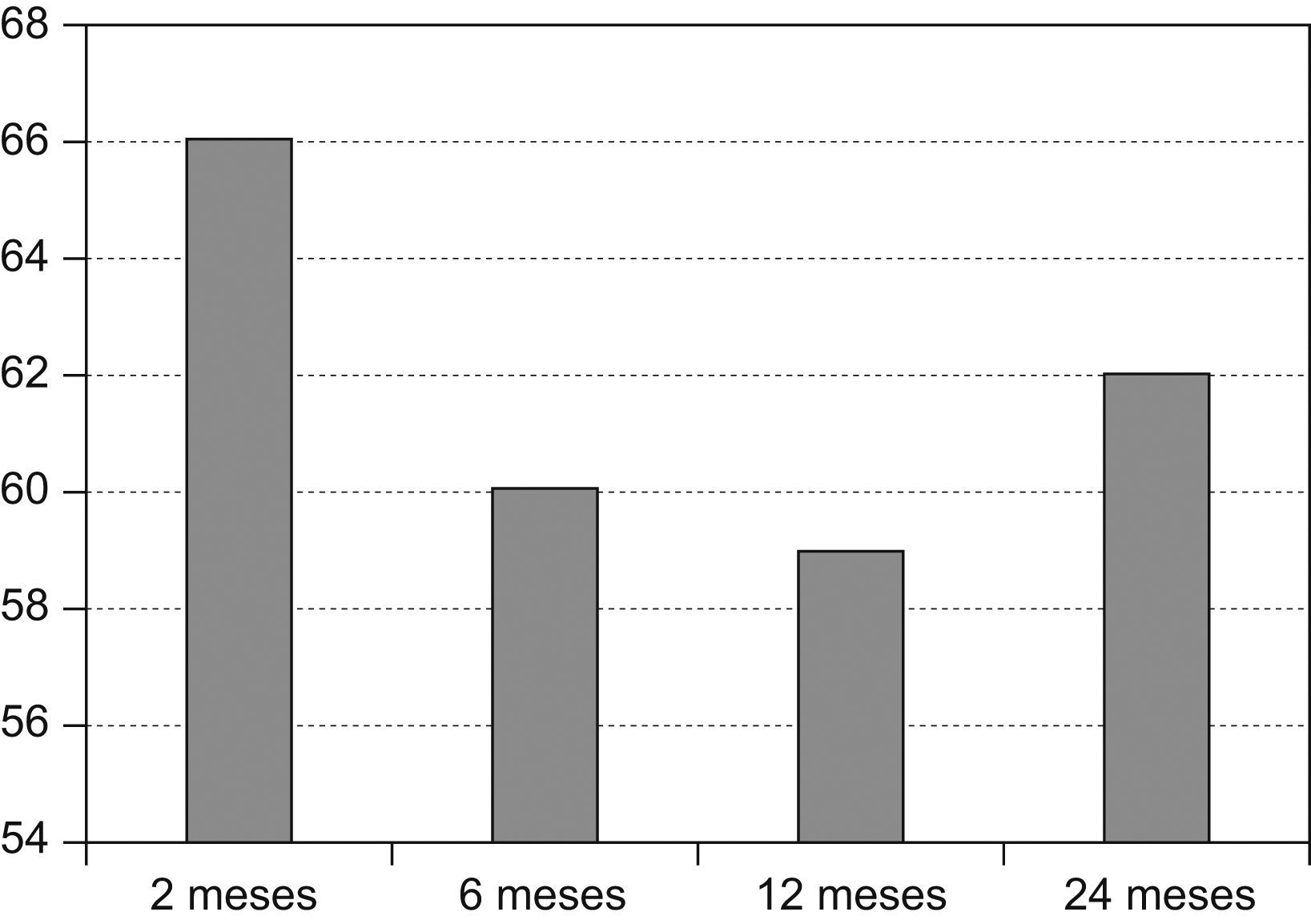
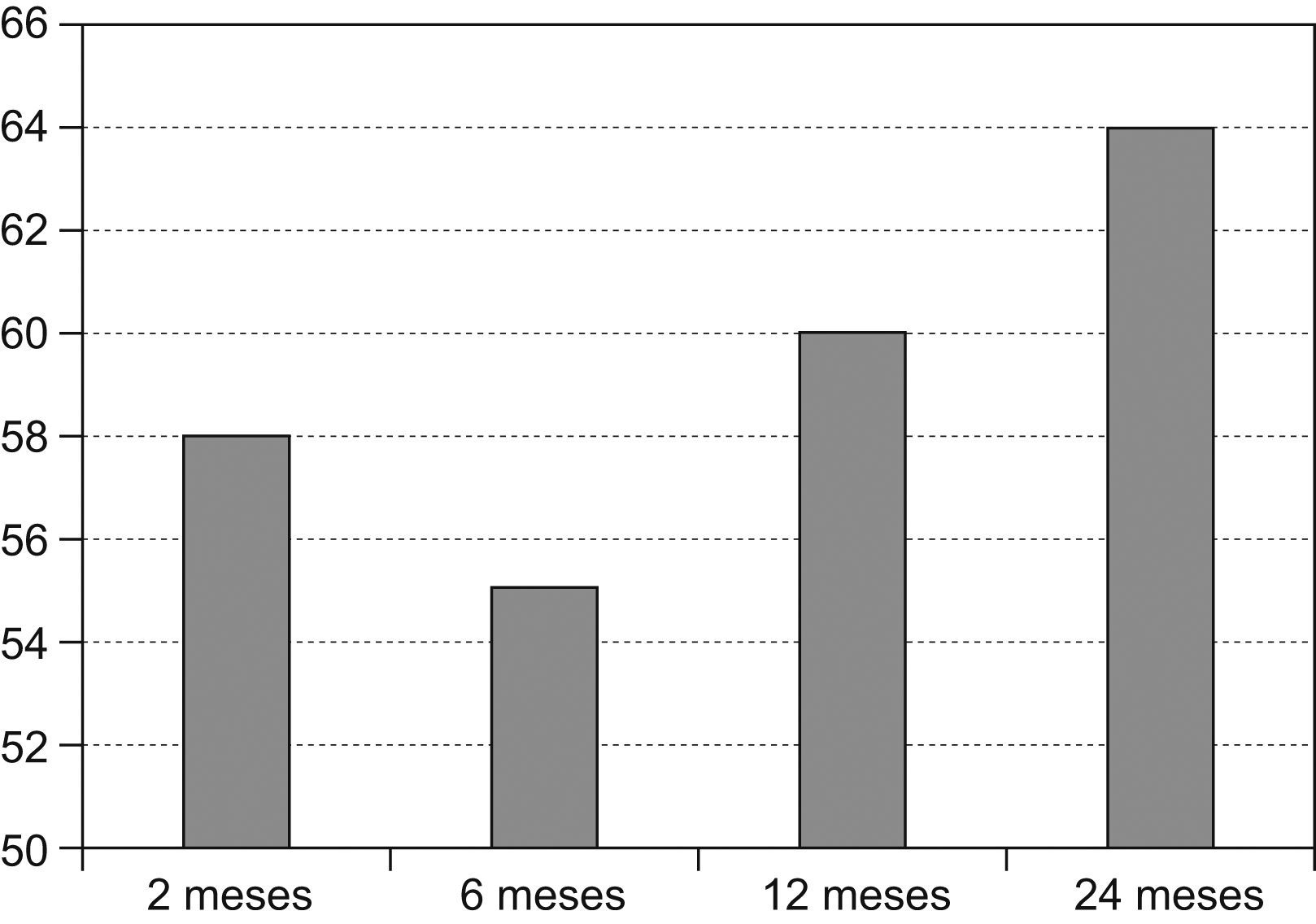
En el volumen uterino y en el tamaño del mioma se apreciaba una reducción significativa en cada revisión hasta los dos años de la embolización. Respecto a la variación clínica, se aprecia una disminución significativa en la sintomatología, el sangrado y el dolor.
DiscusiónEn el estudio, la EAU se revela como una técnica bien tolerada y eficaz con una respuesta estadísticamente significativa de todos los parámetros clínicos y ecográficos. Sus indicaciones deben ser especificadas y respetadas para mantener su eficacia y utilidad.
Leiomyoma is the most common gynecologic tumor. Uterine artery embolization (UAE) is used as an alternative to myomectomy or hysterectomy to treat uterine leiomyoma.
ObjectiveTo determinate the epidemiological and clinical characteristics of patients undergoing UAE and to analyze the results of UAE at 2 years.
Material and methodsAn observational, descriptive study was carried out in 93 patients who underwent UAE for the treatment of uterine myoma. A complete history and physical examination were performed and laboratory data were collected. Follow-up visits were performed at 2, 6, 12 and 24 months after the procedure.
ResultsThe mean number of days of bleeding was 6.74 (4–14). The mean hemoglobin was 11.94g/dl (7–16). The mean length of hospital stay was 4.2 days (2–10), and the number of subsequent days of pain was 5.8 (1–15). There were three cases of transient amenorrhea (3.2%) and three of permanent amenorrhea (3.2%).
The volume and size of uterine myoma were significantly reduced at each follow-up visit until 2 years after the embolization. A significant decrease in symptoms, bleeding and pain was confirmed in this period.
DiscussionUAE is a well-tolerated and effective technique, with a statistically significant response of all clinical and ultrasonographic parameters. The indications for UAE should be clearly defined and followed to maintain the efficacy and utility of this procedure.
El leiomioma (tumor benigno de músculo liso) es el tumor ginecológico más frecuente. La incidencia de miomas clínicamente aparentes en edad reproductiva se estima entre el 20 y el 25%1 con una prevalencia mayor en la 4.a y 5.a década de la vida, siendo en embarazadas del 1,4%2. Su incidencia en mujeres sintomáticas de 25 a 44 años (menorragia, dolor pélvico, síntomas urinarios, digestivos, alteraciones reproductivas, etc.) ha sido estimada en 12,8/1.000 mujeres por año3. Se estima que alrededor del 40% de las pacientes con miomas presenta síntomas producidos directamente por éstos. Los síntomas dependen sobre todo del tamaño, la localización y el número de miomas.
No existe consenso (debido a la falta de estudios prospectivos, randomizados y controlados) acerca de cuándo tratar quirúrgicamente los miomas, sobre todo en aquellos casos en los que se desea preservar la fertilidad ante el riesgo de finalizar en una histerectomía.
Actualmente disponemos de terapias médicas y mínimamente invasivas para el tratamiento de los miomas como alternativa a la cirugía cuando ésta se contraindica o no se desea. Los agonistas de la hormona liberadora de gonadotropinas presentan buenos resultados en cuanto a mejoría clínica, pero a costa de los efectos indeseables de su uso prolongado.
Una de estas alternativas existentes es la embolización de arterias uterinas (EAU), realizada en el Hospital Universitario Virgen de las Nieves desde el año 2001, como alternativa a la miomectomía o la histerectomía en pacientes sintomáticas que desean preservar su útero o cuando se contraindica la cirugía. Consiste en la inyección percutánea por vía femoral de partículas de alcohol polivinílico y gelatina. El procedimiento dura una hora aproximadamente y el principal efecto secundario es el dolor pélvico de intensidad moderada o severa que suele mejorar en el 24 al 48%. El síndrome postembolización caracterizado por fiebre, náuseas, vómitos y anorexia aparece en el 15% de las pacientes y se resuelve en una semana. Otras complicaciones descritas son infección, alergia, hemorragia, hematomas inguinales, insuficiencia renal por el contraste, trombosis venosa profunda, perforación uterina, disfunción sexual, expulsión vaginal de miomas y en raros casos se ha descrito la muerte4. En casi el 5% de las pacientes se describe la amenorrea transitoria o irreversible tras EAU5, siendo de casi un 50% en las mujeres mayores de 50 años6. Hasta ahora los estudios han demostrado una disminución del tamaño del mioma del 20 al 70% con una mejoría de los síntomas en el 77 al 86% a los 6 meses del tratamiento.
El objetivo del estudio es conocer las características epidemiológicas y clínicas de las pacientes sometidas a EAU; determinar las complicaciones inmediatas y tardías del procedimiento y analizar los resultados clínicos, ecográficos y hematimétricos tras dos años del tratamiento.
Material y métodosSe realiza un estudio observacional y descriptivo de 93 pacientes que fueron sometidas a EAU para el tratamiento de mioma uterino sintomático en el Hospital Universitario Virgen de las Nieves de Granada desde enero de 2000 hasta febrero de 2008. El estudio consta de dos partes:
- 1.
Descripción de las características clínicas y epidemiológicas de las 93 pacientes sometidas a la técnica.
- 2.
Análisis de los resultados clínicos y ecográficos de las 45 pacientes que tienen más de 2 años de seguimiento.
Tras la selección de las pacientes y obteniendo su consentimiento informado se contactó con el servicio de radiología para programar la intervención, que se realizó con analgesia epidural hasta 2 días después. A todas las pacientes se les realizó una anamnesis completa recogiendo el motivo de la consulta, los deseos genésicos, los tratamientos previos realizados, ecografía y hematimetría. Se realizó un seguimiento en consulta a los 2, a los 6, a los 12 y a los 24 meses analizando la mejoría clínica subjetiva según el motivo de la consulta, cambios en los parámetros hematológicos (hemoglobina y hematocrito), la evolución del tamaño del útero y del mioma medido por ecografía (calculando el volumen de ambos mediante la fórmula del volumen de un poliedro=d1×d2×d3 por 0,56 para determinar el volumen uterino y d1×d2×0,56 para el volumen del mioma), los efectos secundarios y la necesidad de tratamiento quirúrgico posterior. La respuesta clínica se ha medido como variación del síntoma respecto al inicial (de esta manera, si en la revisión la paciente refiere que ha sangrado la cuarta parte de lo que sangraba normalmente se anota como sangrado a los x meses=25%).
Para el análisis estadístico de los datos se utilizó el procesador estadístico SPSS15.0. Los resultados se presentan en porcentajes y números absolutos.
ResultadosDe las 93 pacientes sometidas a EAU la media de edad fue de 37,3 años (23–52) con menarquia a los 12 años (8–16).
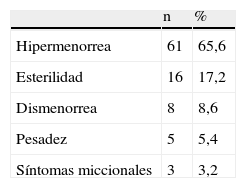
Entre las 16 pacientes (17,2%) que consultaron por esterilidad la media de tiempo buscando embarazo fue de 18 meses (14–28), 7 de las cuales ya se habían sometido a técnicas de reproducción asistida, pero todas ellas sin éxito. En 20 casos, independientemente del motivo de la consulta, existía una dismenorrea moderada-intensa (tabla 1).
La media de días de sangrado en el momento de la consulta fue de 6,74 (4–14); en 19 casos (el 27,1% de los casos) el sangrado duró más de siete días.
En 11 pacientes existía un antecedente quirúrgico relacionado con el mioma, encontrándose 6 pacientes sometidas ya a miomectomía de otro mioma y 5 habían precisado laparotomía exploradora para intentar su tratamiento.
La tasa media de hemoglobina en el momento de la consulta fue de 11,94g/dl (7–16), 40 pacientes (43,01%) tomaban hierro oral y 2 pacientes (2,1%) habían precisado transfusión sanguínea.
La media de los días de ingreso fue 4,2 (2–10), la media de los días de dolor posterior fue de 5,8 (1–15). La media de los días de baja laboral fue de 19,7 (2–60). Veintidós pacientes (23,65%) no requirieron analgesia domiciliaria, siendo requerido el tratamiento con AINE por 54 pacientes (58,06%) y rescate por 17 pacientes (18,47%). Apareció fiebre en 18 casos (19,72%).
De los 93 casos, 11 se catalogaron como fracasos de la técnica (definidos como aquellos que requirieron tratamiento complementario del mioma): 4 mujeres (4,2%) requirieron miomectomía, 3 mujeres (3,2%) requirieron laparotomía exploradora y 7 mujeres (7,8%) requirieron histerectomía. Hubo 3 casos (3,2%) de amenorrea transitoria y 3 casos (3,2%) de amenorrea definitiva, estos últimos casos en pacientes muy próximas a los 50 años. Tres pacientes (3,2%) refirieron haber expulsado restos y 8 pacientes (8.8%) quedaron embarazadas. Únicamente se registró una complicación grave en los 93 casos documentados consistente en un absceso tubo-ovárico a las 7 semanas de la embolización. Uno de los miomas embolizados posteriormente resultó ser un sarcoma. En tres casos se ha propuesto por el servicio de radiología la reembolización del mioma, siendo aceptada sólo en una paciente por el comité quirúrgico del servicio de ginecología.
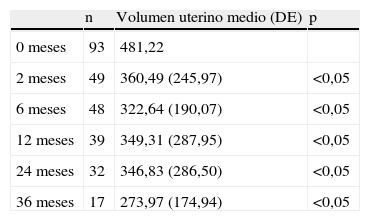
De las 93 pacientes sometidas a EAU, se analizaron aquellas que tenían más de dos años de seguimiento (n=45). En el volumen uterino (tabla 2) se apreciaba una reducción significativa respecto al inicial a los 2, a los 6, a los 12 y a los 24 meses, pero a partir del año se comienza a observar un suave incremento del tamaño.
Variación del volumen uterino medio a lo largo del tiempo
| n | Volumen uterino medio (DE) | p | |
| 0 meses | 93 | 481,22 | |
| 2 meses | 49 | 360,49 (245,97) | <0,05 |
| 6 meses | 48 | 322,64 (190,07) | <0,05 |
| 12 meses | 39 | 349,31 (287,95) | <0,05 |
| 24 meses | 32 | 346,83 (286,50) | <0,05 |
| 36 meses | 17 | 273,97 (174,94) | <0,05 |
DE: desviación estándar.
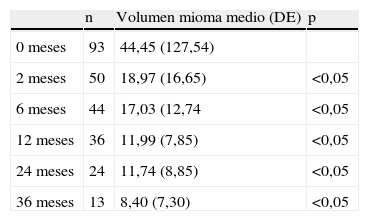
El tamaño del mioma disminuye de manera significativa en cada revisión hasta los dos años de la embolización, por lo que el tamaño medio del mioma es a los 2 años menos de la mitad del inicial (tabla 3).
Variación del volumen medio del mioma a lo largo del tiempo
| n | Volumen mioma medio (DE) | p | |
| 0 meses | 93 | 44,45 (127,54) | |
| 2 meses | 50 | 18,97 (16,65) | <0,05 |
| 6 meses | 44 | 17,03 (12,74 | <0,05 |
| 12 meses | 36 | 11,99 (7,85) | <0,05 |
| 24 meses | 24 | 11,74 (8,85) | <0,05 |
| 36 meses | 13 | 8,40 (7,30) | <0,05 |
DE: desviación estándar.
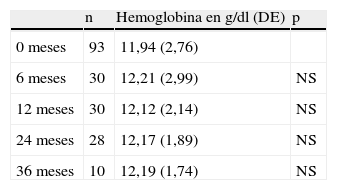
El valor medio de hemoglobina a los 6 meses es de 12,2gr/dl, al año y a los dos años es prácticamente igual (tabla 4), por lo que no existe variación significativa de este valor en ningún momento del estudio. En cuanto al hematocrito la media a los 6 meses es del 39% apreciándose un aumento estadísticamente significativo desde antes de la embolización.
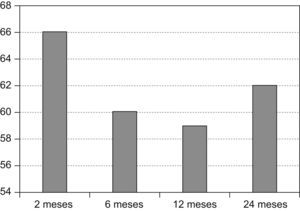
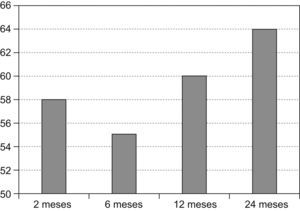
Respecto a la variación clínica, se aprecia una disminución significativa en la sintomatología del sangrado y del dolor con el tiempo (figs. 1 y 2).
DiscusiónLa EAU para el tratamiento de miomas sintomáticos se ha erigido como una técnica poco invasiva alternativa a la miomectomía quirúrgica cuya eficacia a largo plazo todavía se desconoce. Este trabajo pretende evaluar la eficacia y la seguridad de la técnica a los dos años de su realización. Cabe destacar el prolongado seguimiento existente y el alto número de casos analizados que supone una casuística elevada para nuestro entorno. En contraposición a esto, cabe objetar el hecho de que la revisión de los pacientes se ha desarrollado por varios médicos, por lo que puede haber una cierta variación interobservador en la valoración de la respuesta.
En el estudio la EAU se revela como una técnica eficaz, con una respuesta estadísticamente significativa de todos los parámetros clínicos y ecográficos analizados en los dos años de seguimiento. Sin embargo, si observamos la evolución de los parámetros analizados, encontramos entre los 6 y los 12 meses un punto de inflexión en la disminución de éstos, si bien a los 24 meses tanto la reducción del volumen uterino como la mejoría clínica siguen siendo significativas. Este repunte en el volumen uterino puede interpretarse como consecuente a un proceso de revascularización de los miomas que se inicia alrededor del año postembolización y que tal vez a largo plazo haga fracasar la técnica, como recogen Broder et al7 que indican la necesidad de reembolización a los 5 años del tratamiento inicial.
Pensamos que por esto hay que ser muy cuidadosos a la hora de seleccionar a las mujeres que se van a someter a esta técnica. Estas pacientes deben saber que el beneficio obtenido es normalmente menos duradero, más lento y de menor intensidad que el de la miomectomía, pero a cambio garantiza la preservación uterina y evita los riesgos de un acto quirúrgico. Esto ha hecho que muchas pacientes con deseo genésico incompleto recurran a esta técnica para solucionar su problema de esterilidad relacionado con el mioma. Sin embargo, esa indicación de la técnica no está aceptada y se debe por lo tanto desaconsejar8.
Los datos obtenidos del estudio concuerdan con los existentes en la bibliografía, que describen la EAU como una técnica bien tolerada, que requiere pocos días de ingreso y de baja laboral y con escasas complicaciones. En nuestro hospital no ha habido ningún fallo ovárico precoz como consecuencia de la técnica (identificada como una de las complicaciones más graves del procedimiento)9. Las amenorreas definitivas encontradas se han desarrollado en pacientes próximas a los 50 años, lo cual, unido a la mejoría de los sangrados registrada durante al menos dos años, podría abrir la puerta a una posible indicación de la EAU en pacientes perimenopáusicas con polimenorreas no controlables con tratamiento médico, evitando así en este numeroso grupo de pacientes una intervención quirúrgica para su tratamiento.
Los resultados de este estudio y los existentes en la bibliografía no nos permiten considerar la EAU como una técnica más eficaz que la miomectomía7,10. Aunque debemos cuestionar la necesidad de la comparación entre las dos técnicas, por considerar que las indicaciones de la EAU son diferentes a las de la miomectomía. La EAU en nuestro entorno únicamente se usa como alternativa a la histerectomía o en aquellas miomectomías tan difíciles técnicamente que tienen alta probabilidad de acabar en histerectomía o cuando se contraindica la cirugía por otra causa11. En cualquier otra circunstancia pensamos que la miomectomía quirúrgica constituye la técnica de elección para el tratamiento de los miomas sintomáticos. Por todo esto, podemos concluir que ambas técnicas tienen su lugar y que las indicaciones de la EAU deben ser especificadas y respetadas para mantener su eficacia y utilidad. La realización de nuevos trabajos que evalúen la eficacia a todavía más largo plazo deberá aclarar definitivamente la utilidad de este procedimiento.