El embarazo ectópico es una de las principales causas de mortalidad entre las mujeres embarazadas; se produce por la implantación y el desarrollo del blastocito fuera de la cavidad endometrial. Entre estos embarazos, los ectópicos cervicales son los de menor frecuencia. Se presenta el caso inédito de un embarazo ectópico cervical gemelar con una edad gestacional de 12,4 semanas, entidad poco documentada en la literatura consultada. Las particularidades en su forma de presentación provocaron que se dificultara su rápido diagnóstico, pero este llegó a tiempo y el tratamiento seguido salvó la vida de la madre.
Ectopic pregnancy is one of the main causes of mortality among pregnant women. It occurs due to the installation and development of the blastocyst outside the endometrial cavity. Cervical ectopic pregnancies are the least common type of ectopic pregnancy. We report the unpublished case of a cervical ectopic twin pregnancy with a gestational age of 12.4 weeks; a practically undocumented experience in the literature consulted. The particularities in the form of presentation hindered its rapid diagnosis, but the treatment was executed on time and saved the mother's life.
El vertiginoso avance de la ciencia y la tecnología ha contribuido al desarrollo del ámbito sanitario a nivel internacional de manera permanente, progresiva y dinámica. Un exponente de esta visión progresista, lo constituyen los novedosos métodos y medios diagnósticos complementarios que se utilizan para el diagnóstico precoz y tratamiento oportuno del embarazo ectópico. A pesar de esto, y debido a la diversidad de formas de presentación de esta urgencia médica, aún es de interés, para la comunidad científica, la difusión de las experiencias y conductas seguidas en cada caso, como una vía para contribuir a incrementar la calidad de la atención y a disminuir con ello las tasas de muertes por esta causa.
Esta complicación del embarazo ocurre cuando el óvulo fertilizado o blastocito se desarrolla en los tejidos distintos de la pared uterina, ya sea en la trompa de Falopio (lo más frecuente), o en el ovario, o en el canal cervical, o en la cavidad pélvica, o en la abdominal. Cuando el embarazo ocurre en el endometrio del útero se le conoce como embarazo ectópico, el cual se produce por un trastorno en la fisiología de la reproducción humana que conlleva la muerte fetal, y es la principal causa de morbilidad infantil y materna en el primer trimestre del embarazo1-3.
El embarazo ectópico o extrauterino constituye una de las principales causas de mortalidad entre las mujeres embarazadas1. Su incidencia es baja, la cual representa entre el 1 y el 2% del total de embarazos registrados. Estudios epidemiológicos al respecto reportan que aproximadamente el 98% de estos son tubáricos, y de ellos, el 60% son ampulares, el 30% ístmicos, el 5% fímbricos, el 3% intersticiales y el 2% corresponden a otras localizaciones2. En los Estados Unidos, uno de cada 100 embarazos es de localización ectópica y cifras superiores al 95% de ellos afectan el oviducto1.
El embarazo cervical representa un tipo raro y peligroso de embarazo ectópico. La mortalidad materna por esta causa se ha reducido en los últimos años (0,6-1%) gracias al diagnóstico precoz y tratamiento oportuno. La hemorragia masiva es la principal complicación, con una frecuencia cercana al 30%; esta requiere de procedimientos quirúrgicos de urgencia, como la histerectomía, el legrado cervical con taponamiento, el legrado cervical más uso de prostaglandinas locales, la resección histeroscópica, las ligaduras vasculares, la embolización arterial y el cerclaje cervical4,5.
En la actualidad, gracias a las modernas técnicas ecográficas, el embarazo ectópico cervical se puede diagnosticar en las primeras etapas de su evolución al identificar un saco gestacional en el cuello uterino, y puede instaurarse un tratamiento conservador que permite preservar la fertilidad. Hace casi 2 décadas, el embarazo cervical a menudo se diagnosticaba erróneamente como un aborto incompleto y se trataba mediante dilatación y legrado, lo que después ocasionaba graves hemorragias. La histerectomía era el tratamiento de elección para salvar la vida de la paciente6.
Al sistematizar los casos comunicados en la literatura especializada sobre embarazo ectópico cervical, se aprecian criterios clínicos, diagnósticos anatomopatológicos y ultrasonográficos emitidos por varios autores. Al decir de Aguilar Charara et al.6, a menudo se utiliza el tratamiento conservador en este trastorno; por ejemplo, metotrexato (MTX) y embolización de la arteria uterina, lo que da como resultado la expulsión espontánea tardía del embarazo ectópico cervical.
Kung et al.7 han descrito criterios diagnósticos por ecografía del embarazo cervical, que incluyen:
- •
Identificación del saco gestacional o de la placenta dentro del cuello uterino.
- •
Embarazo intrauterino inexistente.
- •
Visualización de una línea endometrial normal.
- •
Útero en reloj de arena (en forma de 8) con un canal cervical prominente.
- •
Un saco con actividad cardiaca activa por debajo del orificio cervical interno, lo que indica un embarazo viable.
Jurkovic et al.8, iniciadores del ultrasonido diagnóstico aplicado a la obstetricia, plantean que el embarazo cervical también se confirma al demostrar el «signo del deslizamiento» cuando se aplica presión suave sobre el cuello uterino con la sonda ecográfica durante la exploración transvaginal para descartar aborto en evolución de aborto retenido por un orificio cervical externo resistente.
Tomando en consideración los elementos antes relacionados, así como los factores de riesgo asociados al embarazo ectópico y los criterios anatomopatológicos para el diagnóstico del embarazo ectópico —entre los que se establece que: a) las glándulas cervicales deben estar en oposición a la inserción placentaria; b) que la inserción placentaria en el cérvix debe ubicarse por debajo de los vasos uterinos, o por debajo de la angulación peritoneal de la superficie anterior y posterior del útero, y que c) no debe haber elementos fetales en la cavidad uterina9—, otros investigadores10 han propuesto criterios clínicos para la identificación del embarazo ectópico, entre los que se encuentran:
- •
Hemorragia uterina sin calambres luego de un periodo de amenorrea.
- •
Cérvix blando y agrandado cuyo tamaño es igual o mayor que el fondo del útero (útero en forma de reloj de arena).
- •
Producto de la concepción totalmente limitado adentro y firmemente adherido al endocérvix.
- •
Orificio cervical interno cerrado.
- •
Orificio externo parcialmente abierto.
La sistematización de la información referente a esta área del saber ha permitido la determinación de criterios de clasificación ultrasonográfica para el diagnóstico del embarazo cervical. Al respecto, autores como Ushakov et al.11 plantean los siguientes:
- •
Saco gestacional en el endocérvix.
- •
Presencia de una parte del canal intacto entre el saco y el OCI.
- •
Invasión local del tejido endocervical por el trofoblasto.
- •
Visualización de estructuras embrionarias o fetales en el saco gestacional ectópico y especialmente la demostración de actividad cardiaca.
- •
Cavidad uterina vacía.
- •
Decidualización endometrial.
- •
Útero en reloj de arena.
- •
Observación con Doppler del color del flujo arterial peritrofoblástico intracervical.
El embarazo ectópico cervical gemelar es inhabitual y comprometedor para la vida de la madre y el feto. La incidencia comunicada por la literatura médica contemporánea consultada es de entre un caso por cada 1.000 a 18.000 gestaciones. El diagnóstico tardío retrasa el inicio del tratamiento, representa un riesgo vital y tiene entre los tratamientos tradicionales la histerectomía1,2,12.
Debido a que el embarazo ectópico cervical gemelar constituye una entidad poco frecuente en la práctica médica asistencial, y que de forma particular esta no ha sido suficientemente abordada en la literatura consultada, se presenta esta investigación, con el propósito de socializar con la comunidad científica un caso inédito de embarazo ectópico cervical gemelar en región cérvico-ístmica, atendido en el Hospital Provincial General Docente de Riobamba en el mes de enero de 2010, que evolucionó rápidamente hacia la instauración de complicaciones, las cuales fueron mitigadas mediante la adopción de una conducta a seguir conformada por acciones médicas de urgencia.
DesarrolloPrimer día: gestante de 34 años de edad, multípara, con escaso historial de seguimiento del embarazo actual, la cual acude al Servicio de Emergencia del Hospital Provincial General Docente de Riobamba el día 25 de enero del año 2010 por presentar sangrado transvaginal oscuro, de 22 días de evolución, de poca cantidad, acompañado en las últimas horas de dolor abdominal intenso tipo cólico. Al explorar la actividad uterina parece que la misma es negativa, con movimientos fetales ausentes; concomitantemente presenta disuria y leucorrea.
Historia obstétrica:
- •
Gestaciones: 2.
- •
Abortos: ninguno.
- •
Cesárea: ninguna.
- •
Partos: 2.
- •
Hijos: 2, ambos vivos.
- •
Fecha de la última menstruación: 30/10/2009.
- •
Edad gestacional según esta consulta: 12,4 semanas.
Examen físico:
- •
Presión arterial: 110/60mmHg.
- •
Frecuencia cardiaca: 78 por minuto.
- •
Frecuencia respiratoria: 20 por minuto.
- •
Temperatura axilar: 36,6¿C.
- •
Saturación de oxígeno: 97%.
- •
Abdomen suave, doloroso a la palpación profunda en hipogastrio, sin reacción peritoneal.
- •
Útero grávido, con altura uterina mayor que la edad gestacional, correspondiente a 20 semanas de gestación.
- •
Frecuencia cardiaca fetal: no se ausculta.
- •
Tacto vaginal: cérvix central, blando, borrado en un 50%, dilatado en aproximadamente 3cm. Se palpa una masa irregular a nivel de cérvix, sangrado genital moderado.
Diagnóstico presuntivo al ingreso: embarazo de 12,4 semanas por fecha de última menstruación más óbito fetal vs. enfermedad trofoblástica gestacional.
Estudio hematológico:
- •
Hb: 12,8g/dl.
- •
Hto: 39%.
- •
Plaquetas: 400.000/mm3.
- •
TTP: 28 seg.
- •
Creatinina: 0,9mg/dl.
- •
Glucosa: 73mg/dl.
- •
Urea: 17mg/dl.
- •
Grupo sanguíneo O.
- •
Factor Rh positivo
- •
Gravidez en sangre positiva.
Se realiza estudio ecográfico abdominal, el cual muestra saco gestacional único sin frecuencia cardiaca fetal, concluyendo que se trata de aborto diferido, confirmándose así enfermedad trofoblástica gestacional. Para corroborar este diagnóstico, se indica y realiza ecografía transvaginal, en la que se reportan 2 sacos gestacionales sin frecuencia cardiaca fetal.
Diagnóstico de certeza: embarazo gemelar, más óbitos fetales.
Conducta a seguir: tomando en consideración la casuística anterior, se decidió inducir el aborto utilizando oxitocina en infusión venosa a 0,002 unidades por minuto. Debido a que después de 18h de evolución no se observaron modificaciones cervicales con respecto al examen inicial, y como que inicialmente no se había realizado, se procedió a practicar especuloscopia, observándose presencia de masa cervical de mediana consistencia, irregular, que permite tomar una muestra de aproximadamente 1cm (muestra 1) sin que se produzca sangrado. A continuación se ofrece el resultado histopatológico.
Resultado histopatológico de la muestra 1:
- •
Macroscopia: se recibe fragmento de tejido blando con aspecto de coágulo hemático de aproximadamente 1cc.
- •
Microscopia: vellosidades coriónicas inmaduras, varias de ellas hialinizadas.
- •
Diagnóstico histopatológico: restos corioplacentarios.
Tres horas más tarde la paciente comienza a presentar signos de compromiso hemodinámico con cifras de hemoglobina de 10,2g/dl y hematocrito de 31%, por lo que se decide realizar laparotomía exploratoria.
Del segundo al cuarto día: se efectúa laparotomía exploratoria bajo anestesia general, encontrándose:
- •
Útero aumentado de tamaño cuyo fondo llega hasta el ombligo. El fondo uterino y parte del cuerpo se encuentran blandos.
- •
Presencia de masa tumoral desde el segmento uterino hasta el orifico cervical externo que ocupa toda la cavidad pélvica.
- •
Ovarios y trompas normales.
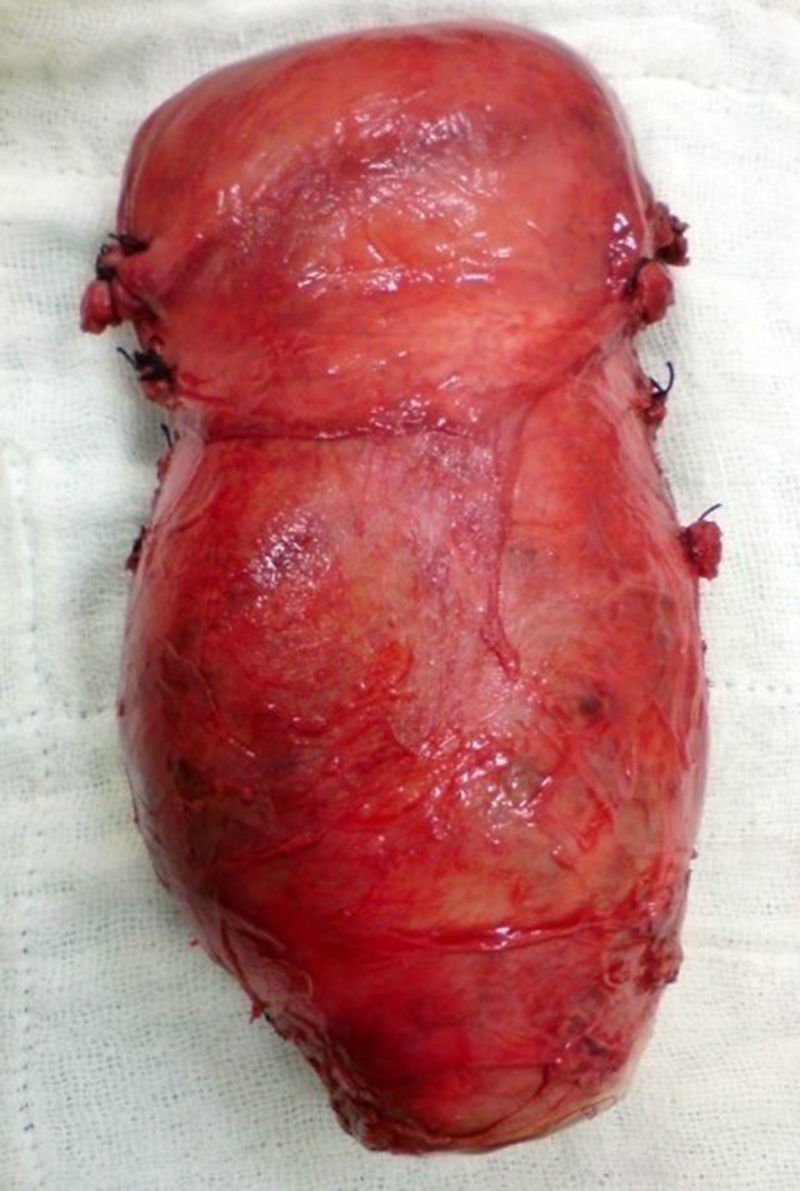
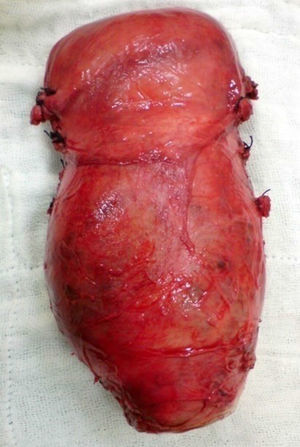
- •
Se realiza histerectomía total abdominal sin anexectomía (fig. 1). Práctica que resulta de difícil extracción por el tamaño y la consistencia de la masa, la cual se envía a anatomía patológica para su estudio (muestra 2).
Resultado histopatológico de la muestra 2:
- •
Macroscopia: útero sin anexos que mide 15×10×4cm, sagitalmente abierto a nivel de cara anterior; cérvix de 15cm de diámetro mayor; exocérvix grisáceo; lo que corresponde a endocérvix y el tercio inferior del cuerpo uterino están ocupados por nódulos de gran tamaño, de 13cm de diámetro, de aspecto coágulo hemático. Al corte se observa cavidad amniótica con 2 fetos macerados, uno con una extensión craneocaudal de 3cm y el otro con una extensión craneocaudal de 2,5cm. Las 2 terceras partes del cuerpo uterino están limpias y tapizadas por endometrio de 0,1cm, sin restos hemáticos ni evidencia de inserción placentaria. Miometrio de 2cm de espesor en cortes sucesivos, de aspecto usual.
- •
Microscopia: cérvix con epitelio endocervical cilíndrico mucosecretor, focos bacterianos con moderado infiltrado inflamatorio, polimorfonuclear. Masa endocervical correspondiente a tejido fibrinohemático y necrótico, vellosidades coriónicas hialinizadas. Endometrio bajo formado por glándulas pequeñas de epitelio pseudoestratificado, estroma con reacción decidual. Miometrio de aspecto usual.
- •
Diagnóstico histopatológico: útero sin anexos. Embarazo ectópico cervical gemelar necrótico. Inflamación aguda.
Durante el periodo transquirúrgico la paciente evolucionó de forma favorable, comportamiento que se mantuvo a la largo del postoperatorio mediato e inmediato, lo que permitió que al cuarto día la paciente fuera dada de alta, con seguimiento por consulta externa de ginecología.
Del cuarto al undécimo día: al realizar el seguimiento en consulta externa se observa herida quirúrgica cicatrizada y cúpula vaginal sin complicaciones. Se le comunica a la paciente que el resultado del examen histopatológico informó de un embarazo ectópico cervical gemelar.
DiscusiónLos reportes de casos de embarazos ectópicos cervicales encontrados en la literatura consultada se refieren mayoritariamente a aquellos en la cicatriz de las cesáreas de la madre, siendo esa la causa más frecuente en este tipo de ectópico1-13. En el caso que se presenta no se encontró esa característica, ni se contó con historial de embarazos ectópicos anteriores.
Stucki y Buss14 reportan que la amenaza de embarazo ectópico aumenta con la edad, siendo más frecuente en madres con edades comprendidas entre 30 y 40 años, criterio que se hace evidente en el caso que se presenta de una gestante de 34 años de edad. Al respecto, los investigadores de este trabajo igualmente consideran que la edad constituye un factor de riesgo asociado a esta entidad ginecológica.
Autores como Guerrero Martínez et al.1 consideran que de forma general, la mayoría de los embarazos ectópicos son diagnosticados en las primeras 10 semanas de edad gestacional, criterio con el cual coinciden los autores de esta investigación desde una perspectiva del análisis anatómico y fisiológico del aparato ginecológico. Sin embargo, al analizar la casuística presentada, puede observarse que este criterio no está presente en el reporte que se muestra y, por el contrario, constituye un caso raro en ginecología, al tratarse de una paciente con un embarazo gemelar que alcanzó 12,4 semanas.
Un análisis del tema en profundidad inclina a pensar que la no aparición de complicaciones en el organismo materno, con anterioridad a la edad gestacional declarada por la paciente, pudiera estar relacionado con errores en el cálculo de la misma, así como con el insuficiente seguimiento de la gestante durante el primer nivel de atención, lo que limita el poder contar con información relevante en su historia de salud.
Como la mayoría de la bibliografía consultada sobre diagnóstico y manejo conservador del embarazo ectópico cervical4-9, el tratamiento definitivo consistió en la realización de una histerectomía total abdominal sin anexectomía, intervención quirúrgica de la cual la paciente se recuperó sin dificultades. Las muestras tomadas permitieron corroborar el diagnóstico.
Conclusiones- •
La captación precoz y el adecuado seguimiento del embarazo permiten diagnosticar y tratar oportunamente las diferentes complicaciones obstétricas que durante su curso se puedan presentar, lo que hubiera evitado el dolor innecesario sufrido por la paciente en el momento en que se intentó la inducción del aborto, así como el riesgo de aparición de nuevas complicaciones. Las particularidades del caso que se presenta y la baja incidencia del mismo provocaron que el diagnóstico inicial no fuera acertado.
- •
La socialización entre la comunidad médica y científica de las patologías poco frecuentes contribuye a la difusión del conocimiento y con él al incremento subyacente de la calidad de la atención al individuo, la familia y la comunidad.
No existen conflictos de intereses.