Examinar el impacto de la menopausia en las disfunciones sexuales y la depresión en las mujeres.
DiseñoSe compara a 229 mujeres premenopáusicas de 40-50 años con 224 mujeres posmenopáusicas de 50-60 años, en incidencia de disfunciones sexuales y depresión. Mediante entrevista personal se preguntan los datos. Nos dieron la valoración subjetiva sobre su satisfacción sexual, y cumplimentaron el cuestionario Breve perfil de la función sexual femenina (BPFSF).
ResultadosHubo diferencias significativas p<0,001 en todos los parámetros sexuales, peores en las posmenopáusicas, en no deseo sexual (19,65 versus 35,71%), en no lubricación (10,91 versus 58,03%, por mayor sequedad vaginal, en 61,16%), en no excitación (13,97 versus 33,03%), en anorgasmia (36,68 versus 54,46%) y en dispareunia (15,72 versus 33,03%). No hubo diferencias en depresión, pero son cifras altas, del 35%.
Conclusiones1) Las mujeres posmenopáusicas tienen mayor paridad, mayor IMC (con tendencia a la obesidad), más problemas médicos como HTA (30%), osteoporosis (10,61%) y cáncer de mama (10%). 2) Tienen más frecuente estado civil de viuda, más estudios primarios, menos secundarios y muchas no tienen ingresos personales. Las que tienen ingresos, en su mayoría se encuentran en el nivel bajo (de 500 a 1.000 euros). 3) Tienen menos satisfacción sexual subjetiva, 4,27 puntos sobre 10, y menor puntuación en el BPFSF. La puntuación<de 20 puntos que indica falta de deseo sexual, se da en un 54,46%. 4) Con la menopausia, empeora la función sexual de la mujer, sumándose a ella la depresión.
To examine the impact of menopause on sexual dysfunction and depression in women.
DesignThe incidence of sexual dysfunction and depression was compared between 229 premenopausal women aged 40-50 years old and 224 postmenopausal women aged 50-60 years. Data were collected through a personal interview. The patients reported their subjective evaluation of their sexual satisfaction and completed the Brief Profile of Female Sexual Function (BPFSF) questionnaire.
ResultsThere were significant differences (P<.001) in all the sexual parameters, which were worse in postmenopausal women: no sexual desire (19.65 versus 35.71%), no lubrication (10.91 versus 58.03% due to greater vaginal dryness in 61.16%), no arousal (13.97 versus 33.03%), anorgasmy (36.68 versus 54.46%) and dyspareunia (15.72 versus 33.03%). There were no significant differences in depression, although this disorder was present in more than one-third of women (35%).
Conclusions1. Postmenopausal women had greater parity, a higher body mass index (with a tendency to obesity), and more medical problems such as hypertension (30%), osteoporosis (10.61%) and breast cancer (10%). 2) Postmenopausal women were more often widows, more often had only primary school education and less often had secondary education, and more frequently had no personal income. In most of the women with an income, the income was low (500-1,000 euros). 3) Postmenopausal women had lower subjective sexual satisfaction, scoring 4.27 out of 10 points, and lower scores in the BPFSF. A score of less than 20 points, which signifies hypoactive sexual desire, was found in 54.46%. 4) Sexual function deteriorates after menopause and there is an increase in depression.
El deseo, la excitación, el placer y la satisfacción sexual global son un continuum de la experiencia sexual1. La respuesta sexual en la mujer es más compleja que en el hombre; la excitación puede preceder al deseo, orgasmo y resolución2. Lo normal es lo que satisface a cualquier persona individual. La disfunción sexual afecta al 50% de mujeres pos-M, estando muchas no diagnosticadas. La frustración, el estrés y la rabia en la mujer influyen en el bienestar de la pareja.
Todo lo que influye en la satisfacción sexual es: el bienestar psicológico, la relación de la pareja, la salud física, las experiencias pasadas, las influencias culturales y religiosas, las creencias y pensamientos, la experiencia sexual, la sociedad y la cultura, las creencias familiares, los estresores externos, la autoimagen sexual, las hormonas, las enfermedades y medicaciones, y la historia médica.
En la mujer, la estimulación sexual regular promueve el flujo sanguíneo y mantiene el tamaño y la profundidad vaginal. La sequedad vaginal afecta al deseo. Disminuye la frecuencia coital, y la depresión y el nerviosismo aumentan la dispareunia. La dispareunia es un problema común en la posmenopausia, cuando el deseo da más dolor que placer3.
Las disfunciones sexuales aumentan en la transición a la menopausia, en la lubricación, el orgasmo y el dolor4. Las mujeres pos-M tienen 2-3 veces más disfunción sexual que las mujeres premenopáusicas (pre-M) (odds ratio [OR]=2,3). Otros factores de riesgo en las disfunciones sexuales son: la ausencia de pareja, OR=11,2; la ansiedad, OR=3,8, y los hijos <18 años viviendo en casa, OR=1,6.
La salud sexual es esencial en el bienestar y en la salud general de la mujer5. La actividad sexual frecuente en la mujer no es indicador de bienestar sexual, depende también de tener o no pareja, de la salud de la pareja y de la función sexual. La mujer insatisfecha sexualmente tiene menor bienestar psicológico general.
En este trabajo, estudiamos las diferencias en disfunciones sexuales y depresión entre mujeres pre-M de 40-50 años y pos-M de 50-60 años, todas con al menos un hijo, de forma prospectiva durante un año.
Material y métodosA lo largo de un año, desde julio de 2012 a julio de 2013, en el Centro de Especialidades de Monteolivete (Valencia), en la consulta de Ginecología del autor, hemos recogido 229 casos de mujeres pre-M de 40 a 50 años y 224 casos de mujeres pos-M de 50 a 60 años, que han consultado para revisión ginecológica. Todas eran mujeres fértiles, que han tenido por lo menos un hijo. Se excluye a las mujeres pre-M mayores de 50 años y a las mujeres pos-M menores de 50 años.
A todas las pacientes, que dieron su consentimiento informado, al finalizar la consulta, por entrevista personal, se les preguntó: su estado civil (soltera, casada, viuda, divorciada, pareja de hecho); nivel de estudios (primarios, secundarios, universitarios); si trabajaba, nivel de ingresos mensuales en euros; medio (urbano o rural); peso y estatura, para cálculo del índice de masa corporal (IMC) según la fórmula: IMC=P (kg)/T2 (m). Se preguntó por la edad de su pareja, si no la tenían, o si están juntos como pareja pero viven aparte (living apart together [LAT]); los años de convivencia; los antecedentes médicos y quirúrgicos; la depresión actual o pasada (con la medicación que toma, por la hoja de medicamentos crónicos).
Se les preguntó por deseo sexual, lubricación (según datos de la exploración clínica), sequedad vaginal en las pos-M; excitación, orgasmo y dispareunia. Se les preguntó por su nivel de satisfacción sexual subjetiva, en una escala de 0-10 puntos. Y se les pasó el cuestionario del Breve perfil de la función sexual femenina (Brief profile of female sexual function [BPFSF]).
El BPFSF es un cuestionario de 7 preguntas. Es un autocuestionario desarrollado a partir de 2 cuestionarios validados basados en pacientes: el perfil de la función sexual femenina de 37 preguntas, y la personal distress scale (PDS), escala personal de distress o angustia, de 7 preguntas. El BPFSF pregunta sobre los sentimientos de la mujer en torno a la sexualidad, sobre su actividad sexual y sus preocupaciones, con relación a los últimos 2-3 meses. Una puntuación total entre 0 y 20 puntos indica falta de deseo sexual, es decir un trastorno del deseo sexual hipoactivo (TDSH).
Ninguna paciente se negó a cumplimentar el cuestionario, ni a hacer la entrevista.
En el estudio estadístico, los datos cuantitativos se expresan como rango, media y desviación estándar, los datos cualitativos se expresan en porcentajes. Para la comparación de medias, se utiliza el test de la t de Student. Para la comparación de porcentajes, se utiliza el test de Pearson de la X2 (chi cuadrado). La significación estadística se considera con una p<0,05.
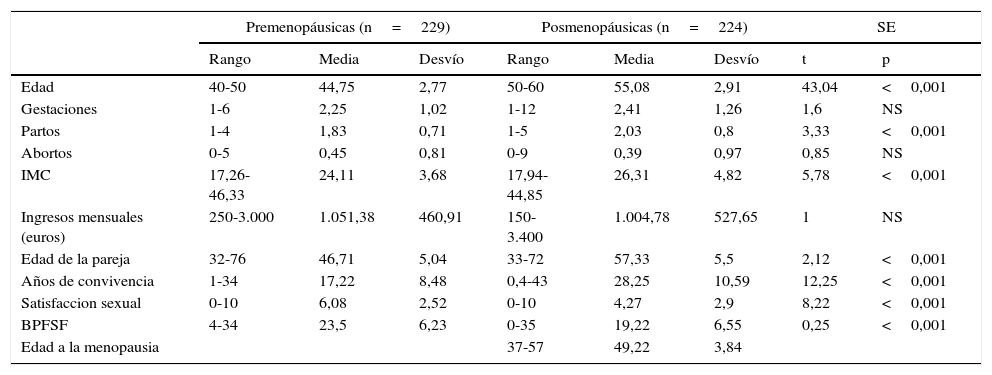
ResultadosEn la tabla 1, se presentan los datos cuantitativos de: edad, gestaciones, partos y abortos, IMC, ingresos mensuales, edad de la pareja y años de convivencia, satisfacción sexual valorada de 0-10 puntos, y puntuación del BPFSF. También la edad a la menopausia, en el grupo de pos-M.
Datos cuantitativos de ambos grupos y su comparativa
| Premenopáusicas (n=229) | Posmenopáusicas (n=224) | SE | ||||||
|---|---|---|---|---|---|---|---|---|
| Rango | Media | Desvío | Rango | Media | Desvío | t | p | |
| Edad | 40-50 | 44,75 | 2,77 | 50-60 | 55,08 | 2,91 | 43,04 | <0,001 |
| Gestaciones | 1-6 | 2,25 | 1,02 | 1-12 | 2,41 | 1,26 | 1,6 | NS |
| Partos | 1-4 | 1,83 | 0,71 | 1-5 | 2,03 | 0,8 | 3,33 | <0,001 |
| Abortos | 0-5 | 0,45 | 0,81 | 0-9 | 0,39 | 0,97 | 0,85 | NS |
| IMC | 17,26-46,33 | 24,11 | 3,68 | 17,94-44,85 | 26,31 | 4,82 | 5,78 | <0,001 |
| Ingresos mensuales (euros) | 250-3.000 | 1.051,38 | 460,91 | 150-3.400 | 1.004,78 | 527,65 | 1 | NS |
| Edad de la pareja | 32-76 | 46,71 | 5,04 | 33-72 | 57,33 | 5,5 | 2,12 | <0,001 |
| Años de convivencia | 1-34 | 17,22 | 8,48 | 0,4-43 | 28,25 | 10,59 | 12,25 | <0,001 |
| Satisfaccion sexual | 0-10 | 6,08 | 2,52 | 0-10 | 4,27 | 2,9 | 8,22 | <0,001 |
| BPFSF | 4-34 | 23,5 | 6,23 | 0-35 | 19,22 | 6,55 | 0,25 | <0,001 |
| Edad a la menopausia | 37-57 | 49,22 | 3,84 | |||||
BPFSF: cuestionario Breve perfil de la función sexual femenina; IMC: índice masa corporal; NS: no significativo; SE: significación estadística.
Hay diferencias significativas en: la edad, p<0,001, 44 años en pre-M frente a 55 en pos-M. Hay diferencias en la paridad, p<0,001, 1,83 en pre-M frente a 2,03 en pos-M. En el IMC, p<0,001, en pre-M fue 24,11 y en pos-M fue 26,31. Hay diferencias p<0,001, en la edad de la pareja y en años de convivencia, lógicamente, al ser las pos-M de otra década mayor.
Hay diferencias p<0,001, en la satisfacción sexual, que es mayor en pre-M, 6,08 frente a 4,27 en pos-M, (que no llegan al aprobado). Esto también se refleja en la puntuación del BPFSF, mayor en pre-M, 23,5 frente a 19,22.
La edad media a la menopausia fue 49 años en el grupo de pos-M.
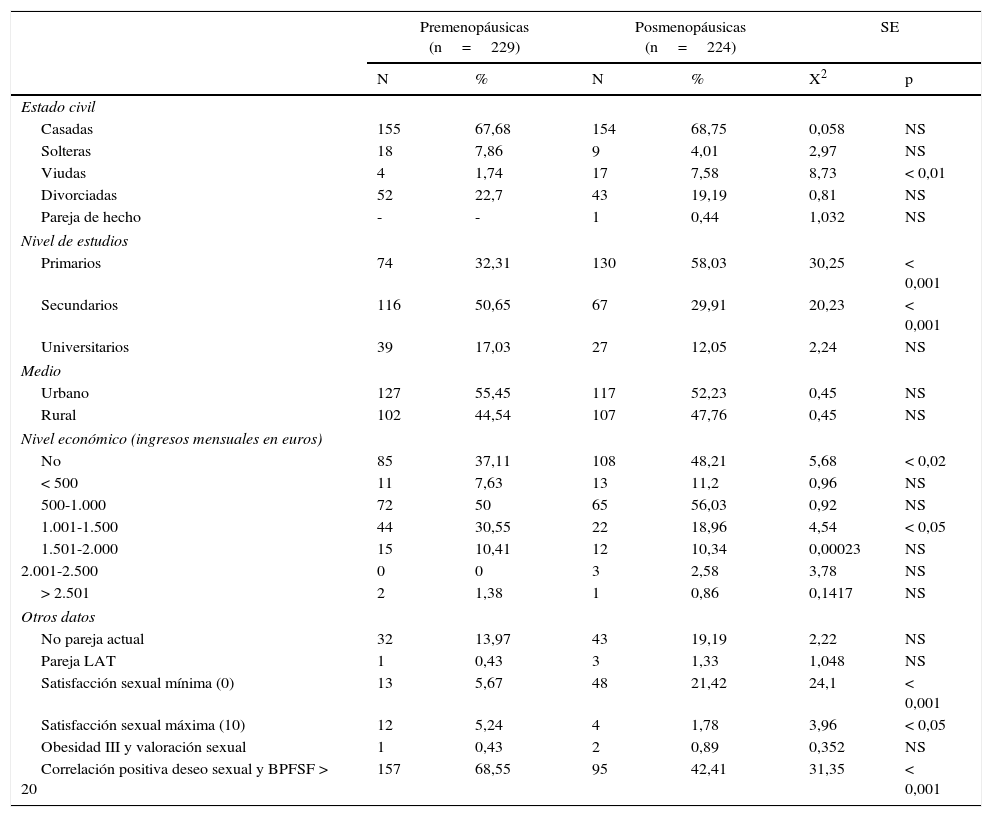
En la tabla 2, se presentan los datos cualitativos de: estado civil, nivel de estudios, medio, nivel económico con los ingresos mensuales en euros, y otros aspectos: no pareja actual y pareja LAT. Satisfacción sexual mínima (0 puntos) y máxima (10 puntos), la obesidad grado III y la valoración sexual, y la correlación positiva entre el deseo sexual expresado en la entrevista y su puntuación en el BPFSF >de 20 puntos.
Datos cualitativos de ambos grupos y su comparativa
| Premenopáusicas (n=229) | Posmenopáusicas (n=224) | SE | ||||
|---|---|---|---|---|---|---|
| N | % | N | % | X2 | p | |
| Estado civil | ||||||
| Casadas | 155 | 67,68 | 154 | 68,75 | 0,058 | NS |
| Solteras | 18 | 7,86 | 9 | 4,01 | 2,97 | NS |
| Viudas | 4 | 1,74 | 17 | 7,58 | 8,73 | < 0,01 |
| Divorciadas | 52 | 22,7 | 43 | 19,19 | 0,81 | NS |
| Pareja de hecho | - | - | 1 | 0,44 | 1,032 | NS |
| Nivel de estudios | ||||||
| Primarios | 74 | 32,31 | 130 | 58,03 | 30,25 | < 0,001 |
| Secundarios | 116 | 50,65 | 67 | 29,91 | 20,23 | < 0,001 |
| Universitarios | 39 | 17,03 | 27 | 12,05 | 2,24 | NS |
| Medio | ||||||
| Urbano | 127 | 55,45 | 117 | 52,23 | 0,45 | NS |
| Rural | 102 | 44,54 | 107 | 47,76 | 0,45 | NS |
| Nivel económico (ingresos mensuales en euros) | ||||||
| No | 85 | 37,11 | 108 | 48,21 | 5,68 | < 0,02 |
| < 500 | 11 | 7,63 | 13 | 11,2 | 0,96 | NS |
| 500-1.000 | 72 | 50 | 65 | 56,03 | 0,92 | NS |
| 1.001-1.500 | 44 | 30,55 | 22 | 18,96 | 4,54 | < 0,05 |
| 1.501-2.000 | 15 | 10,41 | 12 | 10,34 | 0,00023 | NS |
| 2.001-2.500 | 0 | 0 | 3 | 2,58 | 3,78 | NS |
| > 2.501 | 2 | 1,38 | 1 | 0,86 | 0,1417 | NS |
| Otros datos | ||||||
| No pareja actual | 32 | 13,97 | 43 | 19,19 | 2,22 | NS |
| Pareja LAT | 1 | 0,43 | 3 | 1,33 | 1,048 | NS |
| Satisfacción sexual mínima (0) | 13 | 5,67 | 48 | 21,42 | 24,1 | < 0,001 |
| Satisfacción sexual máxima (10) | 12 | 5,24 | 4 | 1,78 | 3,96 | < 0,05 |
| Obesidad III y valoración sexual | 1 | 0,43 | 2 | 0,89 | 0,352 | NS |
| Correlación positiva deseo sexual y BPFSF > 20 | 157 | 68,55 | 95 | 42,41 | 31,35 | < 0,001 |
NS: no significativo; Pareja LAT: living apart together (son pareja pero no viven juntos); SE: significación estadística.
Hay diferencias significativas (p<0,001) en estado civil de viuda, mayor en pos-M; p<0,001 en estudios primarios (mayor en pos-M) y en estudios secundarios (mayor en pre-M). En el nivel económico, hay diferencias p<0,02 entre las que no tienen ingresos personales (mayor en pos-M). En general, el mayor nivel de ingresos, en ambos grupos, es el de 500 a 1.000 euros mensuales.
En otros aspectos, hay diferencias significativas en la satisfacción sexual mínima de 0 puntos, p<0,001, que es mayor en pos-M. Y en la satisfacción sexual máxima de 10 puntos, p<0,05, que es mayor en pre-M. La correlación positiva del deseo sexual y la puntuación mayor de 20 puntos en el BPFSF, tiene diferencias p<0,001: en el grupo pre-M es mayor.
Antecedentes médicos tienen 84 casos (36,68%) en el grupo pre-M. Lo más frecuente fue: hipotiroidismo en 8 casos (9,52%) e HTA en 7 casos (8,33%). Y antecedentes quirúrgicos en 155 casos (67,68%). Las intervenciones más frecuentes referidas fueron: amigdalectomía en 35 casos (22,58%) y apendicectomía en 31 casos (20%). Entre las ginecológicas, la esterilización tubárica (ET) en 24 casos (15,48%), y los quistes de ovario en 7 casos (4,51%). Solo hubo un caso de cáncer de mama (0,64%), pero 6 casos de prótesis mamarias (3,87%).
En el grupo de pos-M, tienen antecedentes médicos 113 casos (50,44%). Lo más frecuente fue: HTA en 34 casos (30,08%), hipotiroidismo en 21 casos (18,58%), osteoporosis en 12 casos (10,61%). Y hay antecedentes quirúrgicos en 170 casos (75,89%). Las intervenciones quirúrgicas más frecuentes referidas fueron: amigdalectomía y apendicectomía, ambas con 37 casos (21,76%). Entre las ginecológicas más frecuentes: la ET en 13 casos (7,64%), los quistes de ovario en 10 casos (5,88%). Hubo 17 casos de cáncer de mama (10%) y prótesis mamarias en 4 casos (2,35%).
Hay diferencias significativas, p<0,001 en HTA (X2=13,83), que es mayor en pos-M. Hay diferencias significativas p<0,05 en ET (X2=4,92), mayor en pre-M. Y en cáncer de mama, p<0,001 (X2=13,55), mayor en pos-M.
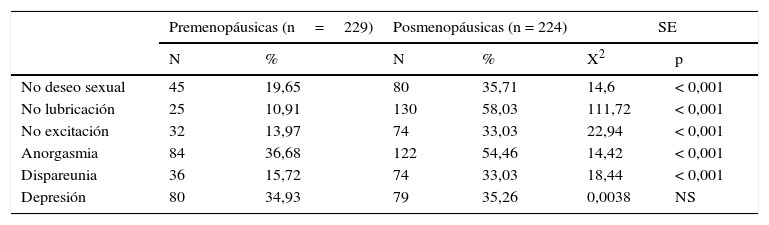
En la tabla 3, se presentan las diferencias en las disfunciones sexuales y la depresión entre ambos grupos. La depresión fue 34,93% en pre-M y 35,26% en pos-M, sin diferencias significativas, aunque son valores altos. Hay diferencias significativas en todos los parámetros sexuales, p<0,001, siendo peores los resultados en pos-M en no deseo sexual, no lubricación (la sequedad vaginal se dio en 137 casos del grupo pos-M, 61,16%), no excitación, anorgasmia y dispareunia.
Disfunciones sexuales y depresión en ambos grupos y su comparativa
| Premenopáusicas (n=229) | Posmenopáusicas (n = 224) | SE | ||||
|---|---|---|---|---|---|---|
| N | % | N | % | X2 | p | |
| No deseo sexual | 45 | 19,65 | 80 | 35,71 | 14,6 | < 0,001 |
| No lubricación | 25 | 10,91 | 130 | 58,03 | 111,72 | < 0,001 |
| No excitación | 32 | 13,97 | 74 | 33,03 | 22,94 | < 0,001 |
| Anorgasmia | 84 | 36,68 | 122 | 54,46 | 14,42 | < 0,001 |
| Dispareunia | 36 | 15,72 | 74 | 33,03 | 18,44 | < 0,001 |
| Depresión | 80 | 34,93 | 79 | 35,26 | 0,0038 | NS |
NS: no significativo; SE: significación estadística.
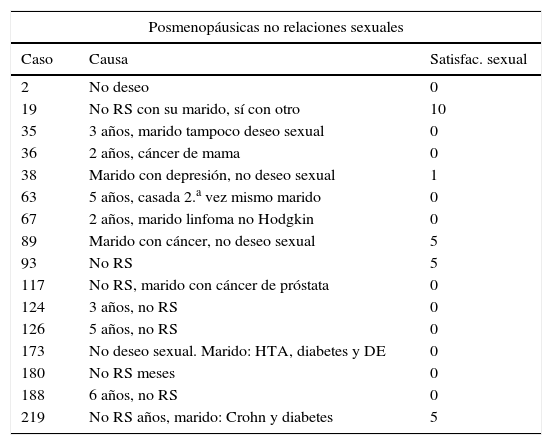
En la tabla 4, se presentan los casos de cáncer de mama y los casos sin relaciones sexuales (RS) (tabla 5). En el grupo pre-M, hay 7 casos sin RS (3,05%), y en el grupo pos-M 16 casos (7,14%), hay diferencias significativas p<0,05. Las causas descritas se resumen en falta de deseo, por enfermedad propia o sobre todo de su pareja, en casos de cáncer. Su valoración de la satisfacción sexual es muy baja, media 1,625. En pos-M, tienen 0 puntos en 11 casos (78,75%).
Sin relaciones sexuales
| Posmenopáusicas no relaciones sexuales | ||
|---|---|---|
| Caso | Causa | Satisfac. sexual |
| 2 | No deseo | 0 |
| 19 | No RS con su marido, sí con otro | 10 |
| 35 | 3 años, marido tampoco deseo sexual | 0 |
| 36 | 2 años, cáncer de mama | 0 |
| 38 | Marido con depresión, no deseo sexual | 1 |
| 63 | 5 años, casada 2.a vez mismo marido | 0 |
| 67 | 2 años, marido linfoma no Hodgkin | 0 |
| 89 | Marido con cáncer, no deseo sexual | 5 |
| 93 | No RS | 5 |
| 117 | No RS, marido con cáncer de próstata | 0 |
| 124 | 3 años, no RS | 0 |
| 126 | 5 años, no RS | 0 |
| 173 | No deseo sexual. Marido: HTA, diabetes y DE | 0 |
| 180 | No RS meses | 0 |
| 188 | 6 años, no RS | 0 |
| 219 | No RS años, marido: Crohn y diabetes | 5 |
| Posmenopáusicas con cáncer de mama | |
|---|---|
| Caso | Satisfac. sexual |
| 28 | 7 |
| 36 | 0 |
| 72 | 0 |
| 78 | 0 |
| 90 | 8 |
| 92 | 6 |
| 124 | 0 |
| 128 | 4 |
| 131 | 5 |
| 132 | 5 |
| 140 | 0 |
| 141 | 10 |
| 156 | 7 |
| 158 | 4 |
| 165 | 6 |
| 210 | 2 |
| 211 | 1 |
DE: disfunción eréctil; HTA: hipertensión arterial; RS: relaciones sexuales; SE: significación estadística.
El cáncer de mama: un solo caso en pre-M (0,43%), frente a 17 casos en pos-M (7,58%), con diferencias significativas, p<0,001. Su valoración de satisfacción sexual es muy baja, media 3,82, y dan 0 puntos en 5 casos (29,41%).
Como resumen de estos resultados, señalamos que la mujer pos-M tiene más paridad, mayor IMC, la edad de su pareja y los años de convivencia son mayores. Tienen menor satisfacción sexual subjetiva, 4,27 puntos, no llegan al aprobado, y menor puntuación en el BPFSF. La edad media a la menopausia es de 49 años. Tienen más frecuencia de estado civil viuda, más estudios primarios y menos secundarios. Más mujeres pos-M no tienen ingresos personales. La satisfacción sexual mínima (0 puntos) es mayor en pos-M. Tienen antecedentes médicos en 50,44%, con mayor frecuencia de HTA. Hay mayor frecuencia de cáncer de mama, y comienza a ser frecuente la osteoporosis.
No hay diferencias en depresión, pero la tasa es alta, 35%. Las disfunciones sexuales: falta de deseo, de lubricación (por la sequedad vaginal mayor), de excitación, de anorgasmia y dispareunia son mayores en las pos-M. Hay más mujeres pos-M que no tienen RS, por falta de deseo, enfermedad propia o de su pareja (sobre todo con las oncológicas).
DiscusiónSegún nuestros datos, el retrato de la mujer pos-M sería el siguiente: tiene más paridad (2,03 frente a 1,83), p<0,001, más IMC (26,32 frente a 24,11), p<0,001. La edad de su pareja y los años de convivencia son mayores, p<0,001. Hay más viudas, p<0,001, más estudios primarios, p<0,001. Más mujeres sin ingresos personales (48,21 frente a 37,11%), p<0,02. Tienen antecedentes médicos en 50,44%, con mayor frecuencia de HTA, cáncer de mama y osteoporosis.
No hay diferencias significativas en depresión, pero la tasa es alta, 35%. Las disfunciones sexuales son mayores en las pos-M (todas p<0,001): en no deseo sexual, 35,71 frente a 19,65%; en no lubricación, 58,03 frente a 10,91%; en no excitación, 33,03 frente a 13,97%; en anorgasmia, 54,46 frente a 36,68%; y en dispareunia, 33,03 frente a 15,72%. La sequedad vaginal se da en 61,16%.
En la pre-M ya comienza el desinterés sexual6, siendo lo más frecuente, seguido de la anorgasmia. Las hormonas sexuales modifican la función sexual junto a las influencias sociales. En la menopausia, la mujer tiene que ajustar su vida y relaciones a los cambios hormonales, y aparecen las disfunciones sexuales7. El distrés es mayor en pre-M (64,5%) que en pos-M (36,2%). En las pos-M, hay disminución de deseo y de excitación.
Las influencias en la posmenopausia son8: los síntomas vasomotores, la depresión-ansiedad (con relación a los síntomas vasomotores, el estrés familiar, las condiciones de comorbilidad y los estresores psicosociales); el insomnio, la atrofia genital, el aumento de peso, el aumento de colesterol, la autopercepción de la imagen corporal, el estrés personal y la psicosomática.
En mujeres lituanas, los factores de riesgo para disfunción sexual en la posmenopausia fueron: la depresión-ansiedad, los síntomas de menopausia y la edad9. Con el tratamiento hormonal sustitutivo (THS), hubo mayor deseo, lubricación, satisfacción y menor dispareunia. El THS no mejora ni la ansiedad, ni la excitación, ni el orgasmo. Estos resultados se superponen a los propios de nuestro estudio10, en los que mejoró la dispareunia (p<0,001), pero no hubo cambios ni en la frecuencia coital ni en la satisfacción sexual.
En cambio, en mujeres chinas, lo más frecuente fue la no lubricación en 49,2%, seguido de la anorgasmia, tanto en la menopausia natural como en la quirúrgica, p<0,00111. Las disfunciones sexuales contribuyen más a la insatisfacción sexual, luego las dificultades interpersonales. Las chinas tienen poco contacto íntimo y menos coitos en la menopausia. La insatisfacción se da en 30,7%. En nuestro grupo de pos-M la insatisfacción se dio en 42,41%.
Estudiando la calidad de vida en la transición a la menopausia12, los factores que disminuyen la calidad de vida son: la edad de la mujer, la menopausia y la eyaculación precoz del hombre. En otro estudio13, sobre calidad de vida en la menopausia, influía el IMC >30, que se asocia a disfunción sexual, así como la incontinencia urinaria.
Dentro de las comorbilidades en la menopausia, podemos considerar la diabetes tipo I, donde también hay alta prevalencia de disfunción sexual, 25%14. En las diabéticas tipo I, hay afectación del deseo, de la excitación y de la satisfacción. También tienen ansiedad y depresión. En la diabetes tipo II, también se comprueba disminución de excitación, lubricación, orgasmo, satisfacción, y mayor dispareunia15. Influye la irregularidad menstrual, la duración de la diabetes mayor de 10 años y el hábito de fumar. En nuestra serie hubo pocos casos de diabéticas, así que no podemos pronunciarnos.
Si se compara la disfunción sexual en diabéticas, obesas e hipotiroideas frente a mujeres saludables, se ve que en las primeras hay mayor prevalencia de disfunción sexual16, asociada a marcadores de riesgo cardiovasculares: hemoglobina glucosilada (Hb1Ac); TSH (hormona estimulante de la tiroides); colesterol de baja densidad (LDLc); PAI I(inhibidor del activador del plasminógeno) y TA diastólica.
Si ahora consideramos el síndrome metabólico, definido por: diabetes (glucemia basal [GC] >100mg/dl), obesidad (circunferencia abdominal>88cm), TG (triglicéridos) >150mg/dl, colesterol de alta densidad (HDLc) <50mg/dl e HTA >130/85mmHg; hay alta prevalencia de síndrome metabólico en la pos-M, y al comparar mujeres pos-M con y sin síndrome metabólico, las disfunciones sexuales fueron 37,9 frente a 19%, p=0,003. El aumento de TG se relaciona con aumento de riesgo de disfunción sexual, OR=2,00717. Y en la pre-M, el síndrome metabólico es factor independiente de riesgo para peor deseo sexual18.
Con hiperlipidemias (LDLc >160mg/dl, HDLc<50mg/dl o TG >150mg/dl) en el 51% de ellas hay disfunción sexual, con disminución de excitación, orgasmo, lubricación y satisfacción19. Los predictores son: la edad, el IMC, e independientemente el HDLc y los TG.
En nuestra serie, hay 4 casos de síndrome metabólico en pre-M (1,74%) frente a 16 casos en pos-M (7,14%), con diferencia significativa: X2=7,82, p<0,001.
En la menopausia, hay cambios biológicos, psiquicos y sociales, que impactan en la salud mental y la depresión. Las mujeres vulnerables tienen más riesgo de depresión20. En la transición a la menopausia, disminuyen los estrógenos y hay cambios de humor. El estrés, los problemas físicos y de actividad física, los cambios de estilo de vida (trabajo, familia) y la edad, contribuyen a los sintomas psicológicos. En la transición a la menopausia, aumenta la depresión. Se entrecruzan los síntomas: pérdida de energía, trastornos del sueño, cambios de peso, baja concentración, disminución de libido. La depresión está en relación con disminución de estradiol, con aumento de la hormona folículo estimulante (FSH) y hormona luteinizante (LH), pérdida de empleo o pareja, historia de síndrome premenstrual, fumar, sofocos y aumento de peso. Por otro lado, la mujer rumia sobre su estado, maximiza sus problemas, con la menopausia la depresión ocurre antes. Se amplifica el efecto negativo sobre el humor de los eventos de la vida. Con la menopausia quirúrgica hay mayor riesgo de depresión. Y con enfermedades crónicas, y sobre todo neurológicas: ictus, Parkinson. El THS no mejora la depresión porque, más que la disminución de estradiol, importan sus fluctuaciones. En todo caso, va mejor el tratamiento transdérmico que el oral.
En mujeres de mediana edad sexualmente activas en Perú21, hubo 35,2% de baja función sexual, y 37,6% de depresión. En nuestra serie, la depresión, sin diferencias significativas entre pre-M y pos-M, fue del 35%.
En mujeres sin depresión, hubo baja función sexual en pre-M en 47,7% y en pos-M en 85,9%, en todos los parámetros, p<0,001 (como en nuestra serie). Los factores independientes de riesgo fueron: la educación, los ingresos familiares y la menopausia22.
Otro aspecto importante es el cáncer de mama. En nuestra serie, en las pos-M, había cáncer de mama en 17 casos (10%) frente a un caso en la pre-M (0,67%), con diferencia muy significativa, p<0,001.
El cáncer de mama impacta en la imagen corporal y en la función sexual. El 70% de las mujeres con cáncer de mama tienen problema sexuales23, y más las que toman inhibidores de la aromatasa porque aumentan los síntomas vasomotores de la menopausia. Con mastectomía, también es peor que con tumorectomía, p<0,001. Tienen sequedad vaginal, disminución de libido y dispareunia.
En nuestros casos de cáncer de mama, su valoración de la satisfacción sexual fue baja, media 3,82 sobre 10, y en 5 casos (29,41%) señalaron 0 puntos.
Y si el principio es el deseo, finalizaremos hablando de deseo sexual. La mujer tiene relaciones en un contexto de sentimientos y conductas, más que el hombre. Influyen en el deseo la imagen corporal y el humor. El deseo sexual disminuye en las mujeres mayores, en las pos-M, con relaciones de mucho tiempo24 y en la pareja con disfunción sexual. La disfunción sexual en uno se asocia a disfunción sexual en el otro. En la mujer hay interrelación entre deseo y excitación. Las mujeres con muchas parejas sexuales en su vida exploran más su sexualidad y tienen más fantasías y pensamientos en su autoestimulación. La obesidad es un predictor negativo de bajo deseo sexual, por su papel en la autoimagen. En la depresión, el deseo es nulo.
El deseo sexual tiene 3 dimensiones, según Levine: la conducta (determinantes biológicos), la motivación (determinantes psicológicos – conducta de aproximación) y el deseo (dimensiones culturales – expresión del deseo). Los factores predictivos del deseo sexual25 son: el psicoticismo, las creencias conservadoras, las creencias según la edad, la falta de pensamientos eróticos, los pensamientos con relación a la pasividad femenina, la cohesión de la pareja y el afecto de la pareja (los mejores predictores), la pos-M y los problemas médicos, y los pensamientos de fallo o de indiferencia durante la relación sexual.
Cuando se considera la falta de deseo sexual, el TDSH, en las pos-M hay peor función sexual que en las pre-M, p<0,00126. En 56,8% había TDSH moderado o severo y en 26,5% TDSH severo o muy severo. La depresión fue del 18,8% en pre-M y del 28,2% en pos-M, p<0,001.
Con TDSH y depresión, hay peores relaciones y función sexual; y al revés también, con depresión y TDSH27. Son menos felices en su relación, tienen gran dificultad en formar y mantener relaciones y disminuye el sexo con su pareja. Las depresivas con tratamiento inadecuado tienen aumento de severidad del TDSH, p=0,02, y disminución del deseo sexual, p=0,04. En 1/3 de pre-M con TDSH, se presenta depresión.
Con TDSH, hay que ver las circunstancias particulares de cada caso. Hay muchas causas28: hormonales (menopausia, contracepción), neurológicas (neuropatía diabética), vasculares (sequedad vaginal), psicológicas, enfermedades (diabetes, obesidad, HTA, cáncer) y medicaciones.
Si el TDSH es multifactorial, el tratamiento es difícil. Se siente menos femenina, con fallo sexual, baja autoestima, insegura, inadecuada, frustrada, infeliz, sin esperanza, amargada y con depresión. Influyen: la función sexual anterior, los cambios en la pareja (salud, estatus, duración de la relación) y los sentimientos por la pareja29.
En un trabajo nuestro anterior30 sobre el TDSH, comparando 2 cuestionarios en mujeres ovariectomizadas e histerectomizadas (56 casos) frente a normales (42 casos), los resultados fueron demoledores: el 82,69% no estaban satisfechas con su vida sexual; el 69,23% tenían disminución de deseo sexual; el 76,92% no sentían excitación; el 26,92% experimentaban dispareunia y el 76,92%, anorgasmia. El 67,30% podían prescindir del sexo y el 51,92% estaban deprimidas y nerviosas por sus problemas sexuales.
Hay relación entre la disminución del deseo sexual y el aumento de actitudes negativas hacia la interacción sexual31: caricias, besos, hablar sobre la relación sexual, etc.
Finalmente, sobre la satisfacción sexual, término global que incluye11 buena comunicación, satisfacción en la relación, amor por la pareja y devoción en la relación, en nuestra serie, la media en pre-M fue 6,08 sobre 10 frente a 4,27 sobre 10 en pos-M, p<0,001. Y si consideramos las que han obtenido<5 puntos en su valoración, en las pre-M fueron 54/229 (23,58%), y en las pos-M 95/224 (42,41%), con diferencia significativa (X2=18,18; p<0,001). Las pos-M no están satisfechas sexualmente, por todos los factores que hemos visto.
La conclusión es que la menopausia supone un Rubicón para la mujer, y cuando se pasa, se inicia un deterioro de su salud global, física y mental, y sexual, que enlaza con el inicio del envejecimiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.