A pesar de que el cáncer de vulva se ha considerado tradicionalmente como una enfermedad poco frecuente y de presentación en edades avanzadas, la realidad actual nos muestra una incidencia creciente en mujeres entre la tercera y quinta décadas de la vida, probablemente debido a la adquisición de nuevos hábitos higiénico-dietético-sociales y como consecuencia de una mejoría del conocimiento médico y realización de pruebas complementarias cada vez más específicas que permiten un diagnóstico más temprano. Este diagnóstico precoz es el que marcará el devenir y el mejor pronóstico de esta enfermedad en nuestras pacientes, por lo que debemos ser minuciosos en la valoración clínica de esta región anatómica, en la evaluación de los síntomas referidos por las pacientes, así como en el estudio macroscópico y colposcópico de la presencia o no de lesiones asociadas en la zona.
Although vulvar cancer has traditionally been considered a rare disease that occurs at advanced ages, the current reality shows a rising incidence in women in the third to fifth decades of life. This increase is probably due to new dietary and social hygiene habits and to improved medical knowledge and increasingly specific complementary tests, which allow earlier diagnosis. An early diagnosis is a key factor in achieving an optimal prognosis. Consequently, careful physical examination, assessment of the symptoms reported by patients, and macroscopic and colposcopic study to determine the presence or absence of associated lesions in the area are essential.
Para ilustrar la importancia de la precocidad del diagnóstico en la evolución de esta enfermedad, presentamos 2 casos diagnosticados, tratados y en seguimiento actual en nuestro departamento. El primero con un diagnóstico temprano lo que permitió una exéresis total de la enfermedad en régimen ambulatorio y el segundo con un diagnóstico tardío y, por tanto, un pronóstico más desalentador.
Casos clínicosPrimer casoPaciente de 41 años derivada desde el ginecólogo de área a nuestra unidad de patología cervical por presentar una lesión vulvar, pruriginosa y a veces sangrante, de 2 meses de evolución. Entre sus antecedentes personales destaca únicamente alergia a penicilinas, cefalosporinas, monobactámicos y carbapenemes. Entre sus antecedentes ginecológicos señala 2 partos eutócicos y un tipo menstrual regular. Niega antecedentes familiares oncológicos de interés. En nuestra unidad se realiza una exploración ginecológica minuciosa en la que se observa una lesión verrugosa en horquilla perineal-introito, no indurada. La vagina y el cérvix no muestran alteraciones. El útero presenta tamaño normal, es móvil, y en los anejos no se palpa afección. A continuación, y de forma ambulatoria, se realiza biopsia de la lesión previa infiltración local con anestesia que incluye la práctica totalidad de la lesión. La histología de la lesión es informada como de carcinoma epidermoide de mediano grado de madurez. La paciente es enviada a la unidad de ginecología oncológica donde, tras la valoración del caso, así como de una evaluación anestésica previa, se propone escisión local de lesión vulvar con BSGC bilateral. La intervención transcurre sin incidencia y las piezas remitidas a anatomía patológica son informadas como hiperplasia epidérmica con hiperqueratosis y paraqueratosis focal, con cambios inflamatorios crónicos inespecíficos sin evidencia de malignidad y sin que se observen cambios indicativos de infección viral por HPV en el caso de la lesión de vulva y como linfadenitis reactiva inespecífica sin evidencia de malignidad en el caso de los ganglios centinelas.
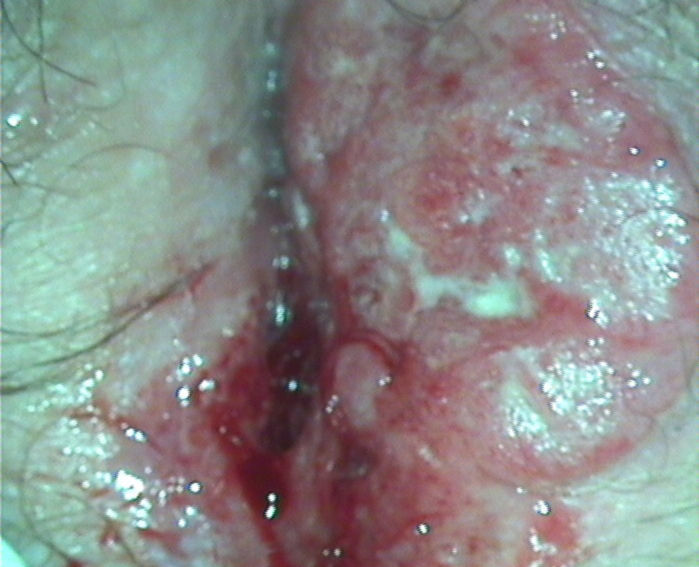
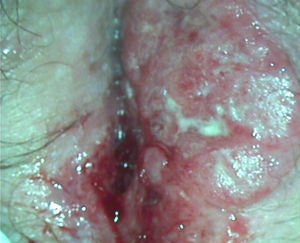
Segundo casoPaciente de 58 años derivada desde el área a nuestra unidad de patología cervical por aparición de tumoración friable vulvar y prurito de 5 meses de evolución. En la anamnesis general la paciente niega antecedentes personales de interés así como ausencia de antecedentes familiares de interés oncológico. En la anamnesis ginecológica la paciente refiere ausencia de relaciones sexuales así como menopausia a la edad de 53 años. En nuestra unidad se realiza exploración ginecológica observándose una tumoración exofítica ulcerada en labio mayor izquierdo que llega hasta el rafe perineal y mínimamente en el lado derecho (fig. 1) sin palparse adenopatías inguinales. La exploración de vagina y cuello es insatisfactoria ante la falta de colaboración de la paciente por presentar mucho dolor, por lo que no se puede observar la presencia o no de infiltración vaginal. Igualmente, procedemos a realización de vulvoscopia compatible con lesión bien delimitada, ligeramente elevada sobre el tegumento y de superficie rojo-punteada y con zonas erosivas, tomándose biopsia de la misma que es informada como compatible de carcinoma epidermoide vulvar moderadamente diferenciado. La paciente es enviada a la unidad de ginecología oncológica donde tras la valoración del caso así como de una evaluación anestésica previa, se propone la realización de vulvectomía radical con linfadenectomía inguinofemoral bilateral y biopsia selectiva del ganglio centinela previa firma de consentimiento informado por parte de la paciente. La intervención transcurre sin incidencia, remitiéndose las piezas de linfadenectomía y de vulvectomía, así como el ganglio centinela inguinal izquierdo, a anatomía patológica para estudio diferido siendo informadas como carcinoma epidermoide moderadamente diferenciado que respeta los márgenes de resección laterales y profundo pero con afectación de margen de resección quirúrgico vaginal sin observarse infiltración neoplásica en las piezas de linfadenectomía pero con infiltración neoplásica del ganglio centinela inguinal izquierdo por un carcinoma epidermoide moderadamente diferenciado.
DiscusiónEl cáncer de vulva constituye el 1% de las neoplasias malignas en la mujeres, con una incidencia global de 1-2/100.000. Tradicionalmente se ha considerado una enfermedad poco frecuente y de presentación en edades avanzadas, sin embargo en las últimas décadas se ha observado un aumento de la incidencia de neoplasia intraepitelial vulvar (VIN) y carcinomas escamosos en mujeres más jóvenes, debido principalmente a cambios en la conducta sexual, al creciente hábito tabáquico femenino, a un mejor conocimiento médico de la enfermedad, así como a la utilización de medios diagnósticos cada vez más específicos que permiten un mejor diagnóstico precoz. El liquen escleroso, VIN, la enfermedad de Paget y el melanoma in situ son factores de riesgo conocidos, por lo que deberán tener un seguimiento estrecho por parte de los especialistas1,2.
Existen varias formas histológicas de presentación, siendo la variedad epidermoide la más frecuente (representa un 90% del total).3 En sus estadios iniciales, suele presentarse como una zona sobreelevada, indurada, a veces hiperqueratósica y de coloración variable. En estas fases es fácil el enmascaramiento de estas lesiones por una asociación con una VIN, liquen escleroso, hiperplasia de células escamosas, atrofia genital o sobreinfección con liquenificación por el rascado exagerado de la paciente. En estadios más avanzados la morfología se hace más manifiesta, pudiendo observarse una lesión ulcerada, polipoidea o nodular de coloración rojiza con frecuente presencia de zonas hiperqueratósicas que puede acompañarse de adenopatías inguinales palpables. Las lesiones son multicéntricas en un 10% de los casos. En cuanto a su localización, la más frecuente se sitúa en la parte anterior de la vulva seguida por los labios mayores, menores, clítoris y horquilla vulvar1,4.
En general este tipo de enfermedad es sintomática (prurito, tumor, dolor, ulceración, etc.), sin embargo existe una demora diagnóstica que repercute de manera negativa en el pronóstico.
De forma general, el diagnóstico se fundamenta en estos pilares:
- –
Anamnesis minuciosa en la que consten antecedentes de ETS, otras enfermedades ginecológicas, procesos de inmunodepresión y hábitos higiénicos.
- –
Exploración clínica de genitales externos, cérvix, vagina y regiones inguinales.
- –
Vulvoscopia con ácido acético al 5%.
- –
Toma de biopsia de lesiones sospechosas bajo control colposcópico mediante pinza sacabocados, punch de Keyes, bisturí frío o tijera previa infiltración anestésica local y, generalmente, en régimen ambulatorio.
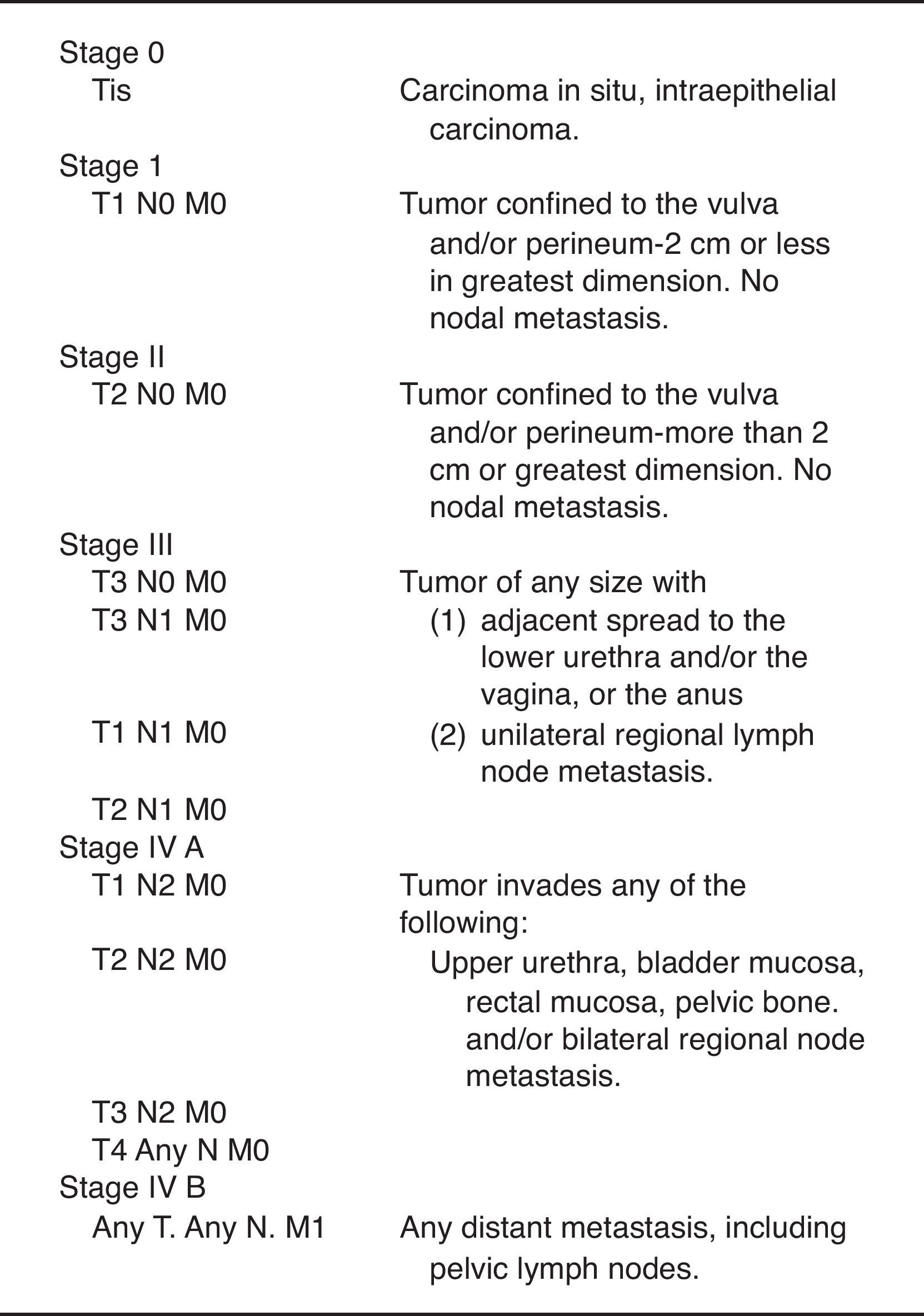
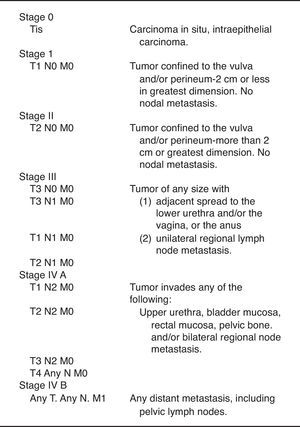
La clasificación propuesta por la Federación Internacional de Ginecólogos y Obstetras (FIGO) en el año 2000 para este tipo de tumores es la siguiente (fig. 2).
La afectación ganglionar junto con el diámetro máximo de la lesión primaria son los factores pronósticos más importantes. De forma general, el tratamiento del cáncer de vulva es quirúrgico en estadios precoces y la quimiorradioterapia es una opción en estadios avanzados4. De esta manera, en el estadio IA se suele realizar una escisión simple de la lesión, sin ser generalmente necesaria la disección ganglionar inguinal, lo que justifica el estudio del ganglio centinela en casos de duda importante.4,5 En lesiones laterales catalogadas como IB se puede realizar exéresis local radical o hemivulvectomía radical con linfadenectomía inguinal ipsolateral. En caso de lesiones centrales en estadio IB la vulvectomía ha de ser radical con linfadenectomía bilateral. En estadio iii, la vulvectomía ha de ser radical y más o menos amplia según la extensión de la lesión, con linfadenectomía inguinofemoral bilateral y radioterapia coadyuvante. En casos con contraindicación formal de cirugía, la radioterapia radical es una opción válida. Igualmente, la aplicación de quimioterapia y radioterapia neoadyuvantes está admitida en casos avanzados previa a la cirugía estándar. Se debe tener en cuenta que la correlación exploración clínica-histología es bastante pobre.
La realización de biopsia selectiva del ganglio centinela está indicada en los casos siguientes:4–6
- –
Estadificación IA.
- –
Carcinoma escamoso en estadio IB o II con tumor de menos de 3 cm.
- –
Profundidad de invasión mayor a 1 mm.
- –
Ganglios linfáticos inguinofemorales clínicamente negativos.
- –
Estadio ganglionar clínico.
- –
Edad.
- –
Grado de diferenciación.
- –
Grosor tumoral.
- –
Profundidad de la invasión estromática.
- –
Presencia de invasión linfática del espacio pericapilar.
En general, un 30% de las pacientes con lesiones resecables presentan invasión ganglionar.
Para concluir, el cáncer invasivo de vulva se erige como una enfermedad de presentación cada vez más frecuente en nuestro medio. La posibilidad de una detección precoz será uno de los factores determinantes en el pronóstico, por lo que debemos ser minuciosos en el estudio de la enfermedad que atañe a dicha zona.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.