El síndrome HELLP es un particular estado de gravedad de la preeclampsia con alto riesgo de deterioro de la filtración renal (aclaramiento de la creatinina [ACr]).
ObjetivoComparar el ACr y la frecuencia de insuficiencia renal aguda (IRA) en pacientes preeclámpticas con y sin el síndrome HELLP.
Pacientes y métodosEstudio observacional, longitudinal, retrospectivo y analítico que incluyó a 250 mujeres embarazadas con preeclampsia severa admitidas en la UCI de un hospital de alta especialidad. Acorde a los criterios de la clasificación de Mississippi con la cuenta plaquetaria con punto de corte en 150.000 plaquetas/μL, se formaron 2grupos: grupo A con síndrome HELLP (<150.000) y grupo B sin síndrome HELLP (>150.000). Se comparó el ACr (ml/min/1,73 m2 superficie corporal) de la admisión (medición basal) y del egreso a la UCI (medición final) así como la frecuencia de IRA (definida como ACr < 60). Análisis estadístico: estadística descriptiva y la prueba t de Student. Se tomó como significativo p < 0,05.
ResultadosEl grupo A lo formaron 128 casos y el grupo B, 122 casos (cuenta plaquetaria 95.801±37.263 vs. 203.508±47.471; p=0,01). El ACr no cambió (grupo A: basal 116,84±42,07 vs. final 118,24±46,40; p=0,80 y grupo B: basal 133,77±45,42 vs. final 130,99±48,45; p=0,64). El ACr del grupo A resultó menor que el del grupo B (basal p=0,002; final p=0,03). Frecuencia de IRA: grupo A (basal 6,25% y final 4,69%) y grupo B (basal 2,46% y final 3,28%).
ConclusiónLas pacientes con síndrome HELLP tuvieron ACr basal y final más reducido, con mayor frecuencia de IRA.
HELLP syndrome is a particularly serious state of preeclampsia with a high risk of deterioration of renal filtration (creatinine clearance [CrCl]).
ObjectiveTo compare CrCl and the rate of acute renal failure (ARF) in patients with preeclampsia with and without HELLP syndrome.
Patients and methodsObservational, longitudinal, retrospective study in 250 pregnant women with sever preeclampsia admitted to the ICU of a highly specialised hospital. According to Mississippi classification criteria for platelet count, 150,000 platelets/μl was used as the cut-off point to establish 2groups: group A with HELLP (<150,000) and group B without HELLP (>150,000). CrCl (ml/min/1.73 m2 body surface) at admission to (baseline) and discharge from ICU (final measurement) and the ARF rate (defined as CrCl < 60) were compared. Statistical analysis: descriptive statistics and Student's t-test with P<.05 being significant.
ResultsGroup A was comprised of 128 cases and group B 122 cases (platelets 95,801±37,263 vs. 203,508±47,471, P=.01). CrCl did not change (group A: baseline 116.84±42.07 vs. final 118.24±46.40, P=.80 and group B: baseline 133.77±45.42 vs. final 130.99±48.45, P=.64). CrCl in group A was lower than in group B (baseline P=002; final P=.03). The ARF rate in group A was 6.25% at baseline and 4.69% for the final measurement, and in group B was 2.46% at baseline and 3.28% for the final measurement.
ConclusionsPatients with HELLP syndrome showed a lower baseline and final CrCl with a higher ARF rate.
La integridad de la filtración renal asegura la homeostasis del medio interno, la eliminación de compuestos tóxicos y la síntesis de sustancias necesarias para el organismo1. A partir de la concepción ocurre una serie de cambios anatómicos y funcionales que incrementan la filtración renal, con lo que se mejoran las condiciones para el desarrollo de una gestación exitosa2. En las pacientes embarazadas con preeclampsia, el estado hipertensivo que con mayor frecuencia complica al embarazo humano3, están presentes factores prerrenales, intrínsecos y posrenales que pueden deteriorar el aclaramiento de la creatinina (ACr)4. Aun cuando todas las pacientes preeclámpticas están en riesgo, solo algunas presentan deterioro renal que, en grado extremo, puede condicionar insuficiencia renal aguda (IRA)4,5. La IRA, definida como la reducción brusca en horas o días de la filtración glomerular6, es más frecuente cuando las enfermas preeclámpticas presentan el síndrome HELLP4, un acrónimo introducido por Weinstein7 compuesto con las siglas en inglés referentes a: H hemolysis, EL elevated liver enzymes, LP low platelet count. El síndrome HELLP es una forma de presentación de la preeclampsia muy agresiva que por sí misma incrementa la morbimortalidad materna y fetal8,9. Sibai et al.10 y Martin et al.11, entre otros investigadores, han encontrado que la severidad de la trombocitopenia es el parámetro del síndrome HELLP que tiene mayor impacto adverso sobre la evolución materna y cuya aparición se relaciona directamente con un incremento en la frecuencia de complicaciones graves como la IRA, lo cual también se ha reportado en otras investigaciones12–15.
El objetivo de la presente investigación fue comparar el ACr y la frecuencia de IRA en pacientes embarazadas preeclámpticas con y sin el síndrome HELLP admitidas en la Unidad de Cuidados Intensivos (UCI) de un hospital de alta especialidad.
Pacientes y métodosSe realizó un estudio observacional, longitudinal, retrospectivo y analítico que incluyó a todas las pacientes embarazadas con preeclampsia y datos de severidad (PS) atendidas en el Hospital de Ginecología y Obstetricia N.° 3 del Centro Médico Nacional La Raza del Instituto Mexicano del Seguro Social (IMSS) de la ciudad de México en el periodo comprendido entre el 13 de julio del 2014 y el 13 de diciembre del 2015. Todas las enfermas procedían de diferentes hospitales de segundo nivel pertenecientes al IMSS, donde les iniciaron el tratamiento médico correspondiente. A su llegada al departamento de admisión y urgencias del hospital sede, se revisaron los datos clínicos descritos en la nota médica de envío para corroborar el diagnóstico de preeclampsia severa acorde con las recomendaciones del American College of Obstetricians and Gynecologists de los Estados Unidos de Norteamérica publicadas en el año 201316. Se excluyó a las pacientes con antecedentes de preeclampsia o síndrome HELLP recurrentes, hipertensión arterial sistémica, enfermedad renal crónica primaria o secundaria, enfermedad hepática crónica, hiperesplenismo, trombocitopenia de cualquier causa (gestacional, idiopática, autoinmune o secundaria) y las que recibieron transfusión o algún agente diurético oral o parenteral en su lugar de origen o en el traslado.
El estudio incluyó a 250 enfermas porque fueron las que reunieron los criterios de selección. Se encontró que, luego de su revisión inicial, las pacientes seleccionadas fueron admitidas en la UCI, donde se registró la edad materna (años), paridad (mediana), edad gestacional (semanas) y los valores de su admisión acerca de la tensión arterial sistólica, diastólica y media (mmHg) y la presión venosa central (cm agua) previa colocación de un catéter en la vena periférica de uno de los miembros torácicos o en la vena subclavia. También se registró la media de la diuresis horaria reportada durante su estancia en la UCI. En su admisión a la UCI se obtuvo una muestra de sangre periférica, la cual fue procesada en el laboratorio clínico del mismo hospital para determinar los niveles de la hemoglobina (g/dL), cuenta plaquetaria (plaquetas/μL), ácido úrico (mg/dL), aspartato aminotransferasa (U/l), alanino aminotransferasa (U/l), deshidrogenasa láctica (U/l) y bilirrubina total (mg/dL).
Una vez que se conocieron los resultados de laboratorio se aplicaron los criterios de la clasificación de Mississippi propuesta por Martin et al.11 para establecer el diagnóstico del síndrome HELLP y se consideró la cuenta plaquetaria con punto de corte 150.000 plaquetas/μL para formar 2grupos de pacientes: el grupo A con <150.000 plaquetas/μL identificadas como portadoras del síndrome HELLP y el grupo B con >150.000 plaquetas/μL que se consideraron sin el síndrome HELLP. A su vez, las pacientes del grupo A se ordenaron por clases: clase 1 <50.000, clase 2 de 50.000 a 100.000 y clase 3 >100.000 pero <150.000 plaquetas/μL, también acorde con la clasificación de Mississippi11.
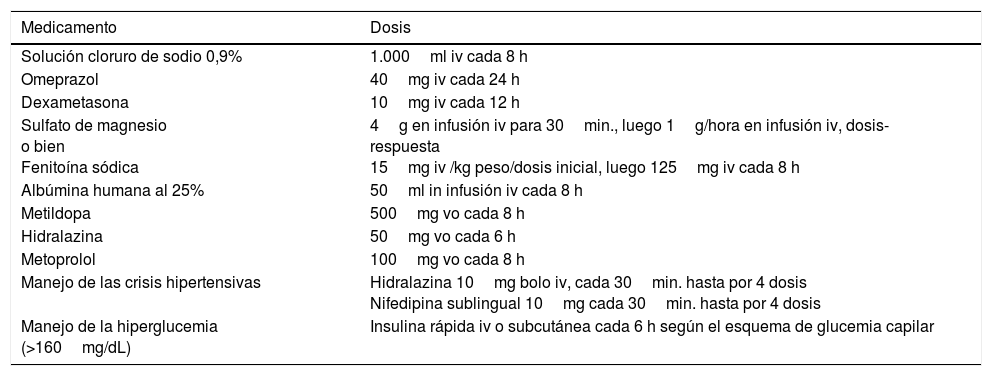
Todas las enfermas recibieron los cuidados intensivos y el tratamiento farmacológico conforme a las recomendaciones internacionales y a la norma institucional del IMSS, pero con los recursos disponibles en el hospital16–18 (tabla 1).
Tratamiento farmacológico de la preeclampsia con el síndrome HELLP en la unidad de cuidados intensivos
| Medicamento | Dosis |
|---|---|
| Solución cloruro de sodio 0,9% | 1.000ml iv cada 8 h |
| Omeprazol | 40mg iv cada 24 h |
| Dexametasona | 10mg iv cada 12 h |
| Sulfato de magnesio o bien Fenitoína sódica | 4g en infusión iv para 30min., luego 1g/hora en infusión iv, dosis-respuesta 15mg iv /kg peso/dosis inicial, luego 125mg iv cada 8 h |
| Albúmina humana al 25% | 50ml in infusión iv cada 8 h |
| Metildopa | 500mg vo cada 8 h |
| Hidralazina | 50mg vo cada 6 h |
| Metoprolol | 100mg vo cada 8 h |
| Manejo de las crisis hipertensivas | Hidralazina 10mg bolo iv, cada 30min. hasta por 4 dosis Nifedipina sublingual 10mg cada 30min. hasta por 4 dosis |
| Manejo de la hiperglucemia (>160mg/dL) | Insulina rápida iv o subcutánea cada 6 h según el esquema de glucemia capilar |
iv: vía intravenosa; vo: vía oral.
Una vez que el equipo médico multidisciplinario de la UCI consideró que se había logrado la estabilidad de la enfermedad materna, se interrumpió la gestación de manera programada practicando en todas las enfermas la operación cesárea bajo el efecto de un bloqueo peridural en las instalaciones del mismo hospital. Luego de ser intervenidas quirúrgicamente, las pacientes fueron trasladadas a la UCI donde continuaron el tratamiento establecido hasta su recuperación y alta a una sala general. El periodo del estudio se inició en el momento en que las pacientes fueron admitidas a la UCI y terminó en el momento de su egreso.
Con fines de la presente investigación se comparó el ACr (ml/min/1,73 m2 de superficie corporal) de su admisión a la UCI (medición basal) con el de su alta (medición final). El ACr se calculó utilizando la fórmula de Cockcroft-Gault19 ajustada para el sexo femenino (ACr=[140–edad en años×peso en kg/creatinina sérica en mg/dL×72] 0,85). Se consideró como normal el ACr>90, con deterioro el ACr<90 pero>60 y con IRA cuando el ACr fue <60ml/min/1,73 m2 de superficie corporal, respectivamente20. No se utilizó la clasificación de la lesión renal aguda propuesta por la Acute Kidney Injury Networt porque no se conocieron las cifras de la creatinina sérica previas a la preeclampsia o al síndrome HELLP ni tampoco se cumplieron las 48 h de observación en la UCI en la mayoría de las pacientes: esto es para conocer su diuresis en el periodo que marca la clasificación21.
Para la realización el estudio se contó previamente con la autorización del Comité Local de Ética e Investigación en Salud del hospital sede (Registro R-2014-3504-8). Para el análisis estadístico se utilizaron medidas de estadística descriptiva (media, mediana y desviación estándar) e inferencial (prueba t de Student). Se tomó como significativo el valor p<0,05.
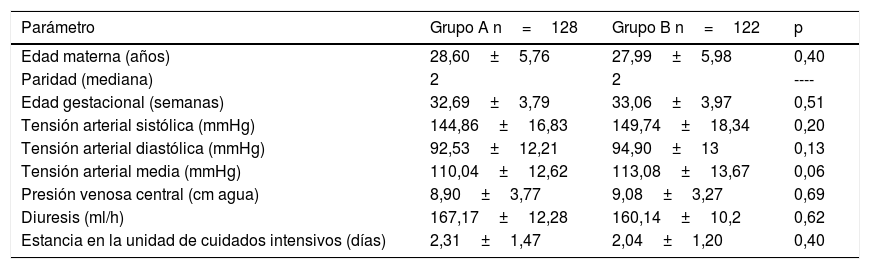
ResultadosEl grupo A se formó con 128 casos (51,2%) y el grupo B con 122 casos (48,8%). La distribución de las enfermas del grupo A fue la siguiente: 20 pacientes pertenecieron a la clase 1, 46 a la clase 2 y 62 a la clase 3, lo que correspondió al 15,63; 35,94 y 48,43%, respectivamente. La media de la cuenta plaquetaria del grupo A fue 95.801±37.263 y del grupo B 203.508±47.471 plaquetas/μL (p=0,01). Los datos generales de las enfermas se muestran en la tabla 2. Como se puede observar, los parámetros estudiados resultaron similares, incluyendo el tiempo de estancia en la UCI (grupo A 2,31±1,47 vs. grupo B 2,04±1,20 días; p=0,40). No se documentaron casos de hematoma hepático, eclampsia o muerte materna.
Datos generales
| Parámetro | Grupo A n=128 | Grupo B n=122 | p |
|---|---|---|---|
| Edad materna (años) | 28,60±5,76 | 27,99±5,98 | 0,40 |
| Paridad (mediana) | 2 | 2 | ---- |
| Edad gestacional (semanas) | 32,69±3,79 | 33,06±3,97 | 0,51 |
| Tensión arterial sistólica (mmHg) | 144,86±16,83 | 149,74±18,34 | 0,20 |
| Tensión arterial diastólica (mmHg) | 92,53±12,21 | 94,90±13 | 0,13 |
| Tensión arterial media (mmHg) | 110,04±12,62 | 113,08±13,67 | 0,06 |
| Presión venosa central (cm agua) | 8,90±3,77 | 9,08±3,27 | 0,69 |
| Diuresis (ml/h) | 167,17±12,28 | 160,14±10,2 | 0,62 |
| Estancia en la unidad de cuidados intensivos (días) | 2,31±1,47 | 2,04±1,20 | 0,40 |
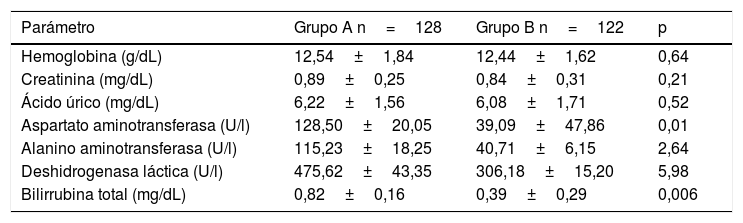
Referente al laboratorio clínico, se encontró que la media del nivel sanguíneo de la enzima aspartato aminotransferasa del grupo A resultó más elevada que la del grupo B (p=0,01) al igual que la bilirrubina total (p=0,006). El resto de los parámetros medidos resultaron similares (tabla 3).
Resultados del laboratorio clínico del ingreso a la unidad de cuidados intensivos por grupos
| Parámetro | Grupo A n=128 | Grupo B n=122 | p |
|---|---|---|---|
| Hemoglobina (g/dL) | 12,54±1,84 | 12,44±1,62 | 0,64 |
| Creatinina (mg/dL) | 0,89±0,25 | 0,84±0,31 | 0,21 |
| Ácido úrico (mg/dL) | 6,22±1,56 | 6,08±1,71 | 0,52 |
| Aspartato aminotransferasa (U/l) | 128,50±20,05 | 39,09±47,86 | 0,01 |
| Alanino aminotransferasa (U/l) | 115,23±18,25 | 40,71±6,15 | 2,64 |
| Deshidrogenasa láctica (U/l) | 475,62±43,35 | 306,18±15,20 | 5,98 |
| Bilirrubina total (mg/dL) | 0,82±0,16 | 0,39±0,29 | 0,006 |
La media de la medición basal del ACr del grupo A fue 116,84±42,07 y de la medición final 118,24±46,40 (p=0,80) y para el grupo B fue 133,77±45,42 y 130,99±48,45ml/min/1,73 m2 de superficie corporal (p=0,64), respectivamente. Cuando se compararon las medias del ACr basal de los 2grupos se encontró una diferencia significativa a favor del grupo B (p=0,002), al igual que en la comparación de las medias de la medición final (p=0,03).
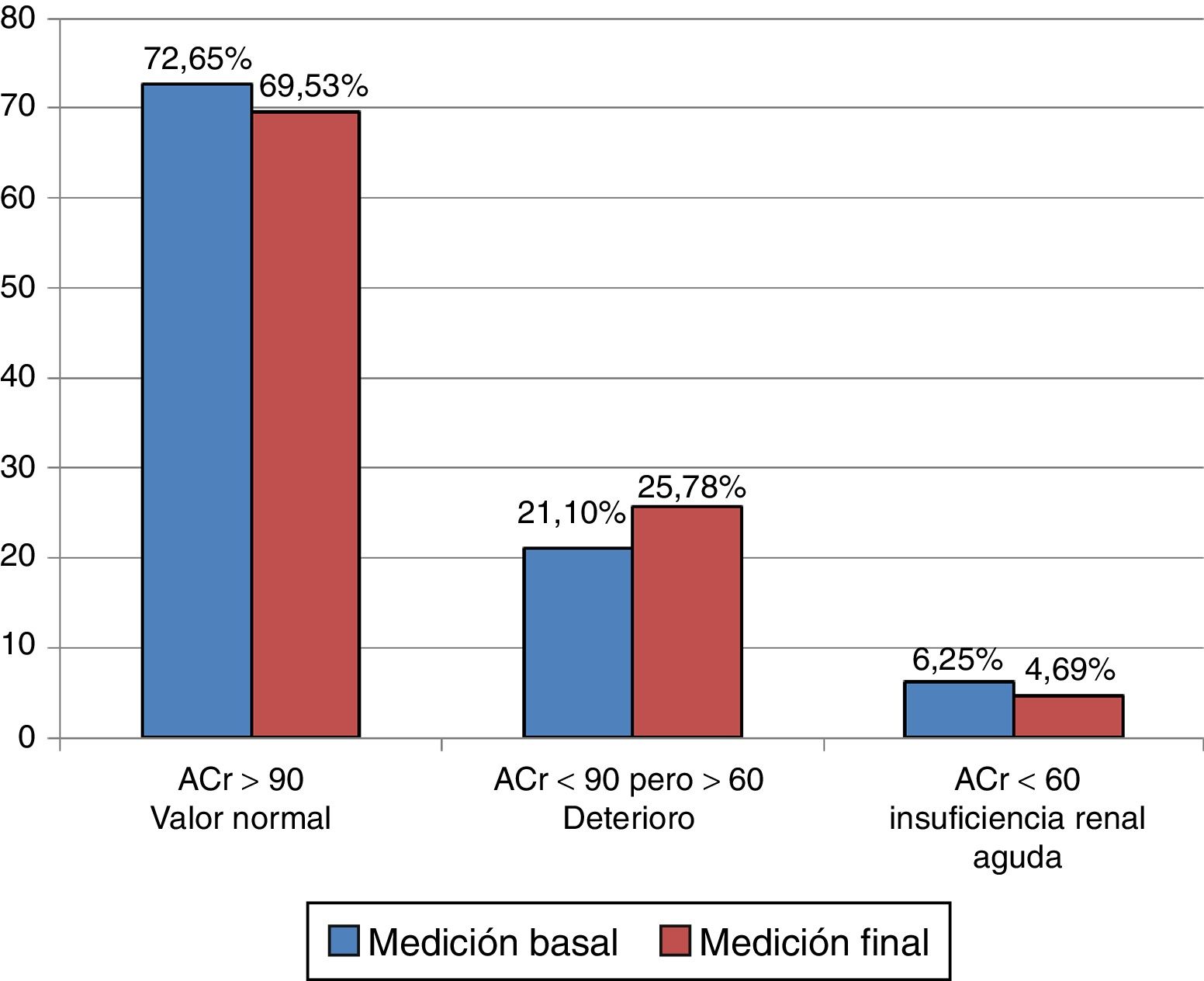
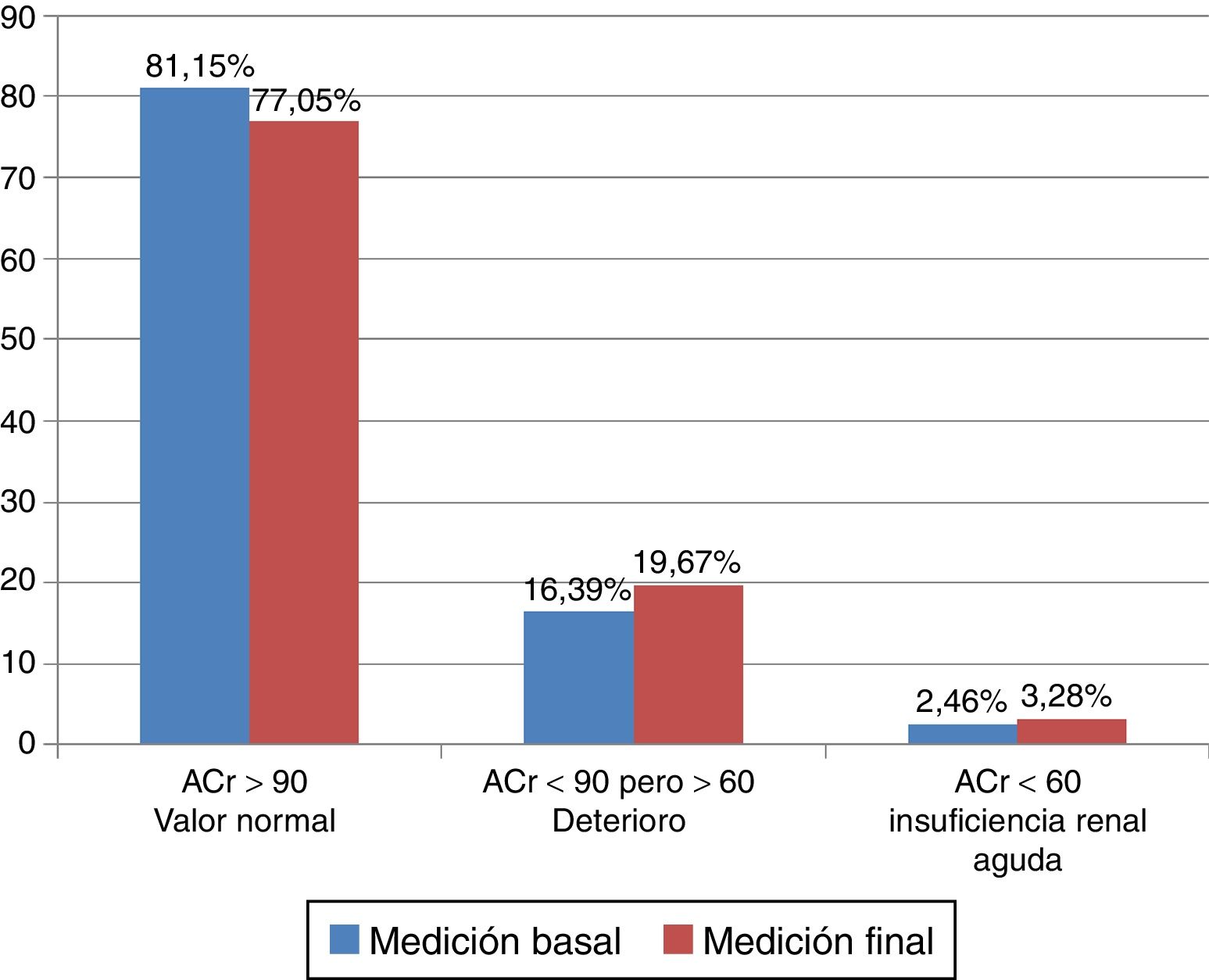
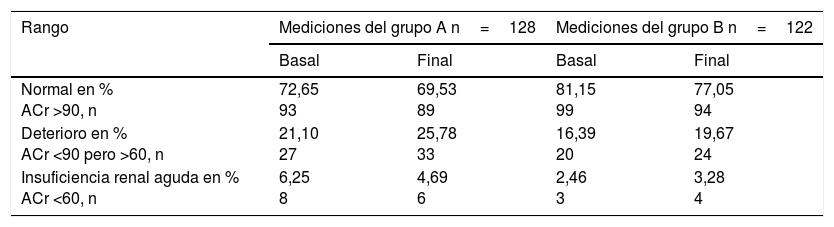
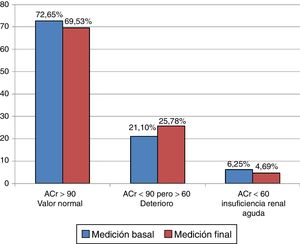
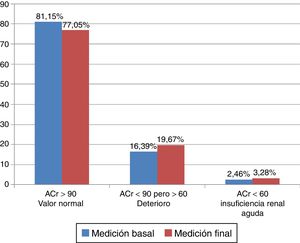
El ACr basal del grupo A resultó en el rango considerado como valor normal en el 72,65% (93 casos), con deterioro en el 21,10% (27 casos) y con IRA en el 6,25% (8 casos). El ACr final resultó en el rango normal en 69,53% (89 casos), con deterioro en 25,78% (33 casos) y con IRA en 4,69% (6 casos). Se encontró que el ACr basal del grupo B estuvo en el rango del valor normal en el 81,15% (99 casos), con deterioro en el 16,39% (20 casos) y con IRA en el 2,46% (3 casos). El ACr final tuvo la siguiente distribución: normal en el 77,05% (94 casos), con deterioro en el 19,67% (24 casos) y con IRA en el 3,28% (4 casos) (tabla 4, figs. 1–2).
Aclaramiento de la creatinina por grupos
| Rango | Mediciones del grupo A n=128 | Mediciones del grupo B n=122 | ||
|---|---|---|---|---|
| Basal | Final | Basal | Final | |
| Normal en % ACr >90, n | 72,65 93 | 69,53 89 | 81,15 99 | 77,05 94 |
| Deterioro en % ACr <90 pero >60, n | 21,10 27 | 25,78 33 | 16,39 20 | 19,67 24 |
| Insuficiencia renal aguda en % ACr <60, n | 6,25 8 | 4,69 6 | 2,46 3 | 3,28 4 |
ACr: aclaramiento de la creatinina (ml/min/1,73 m2 superficie corporal).
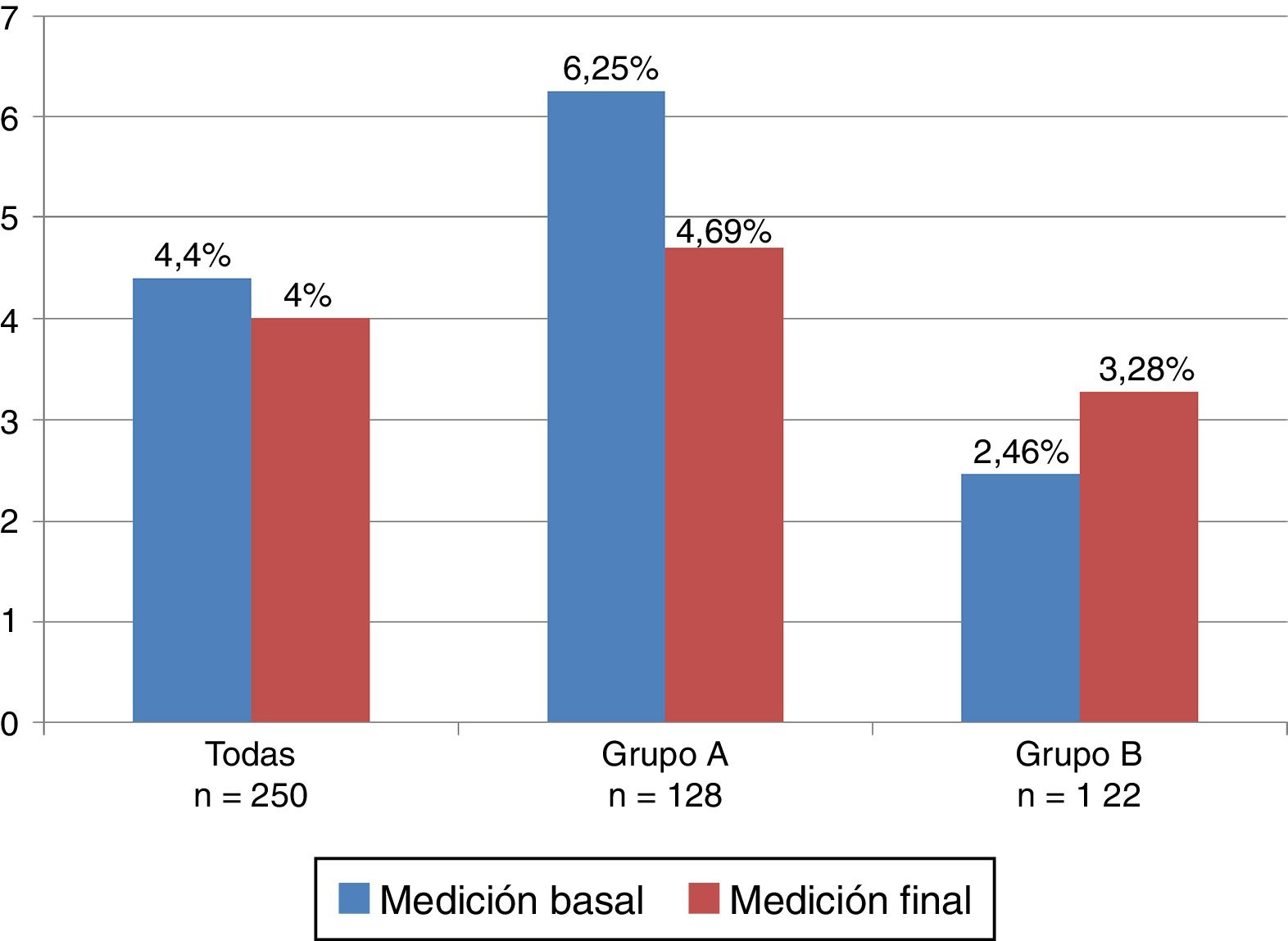
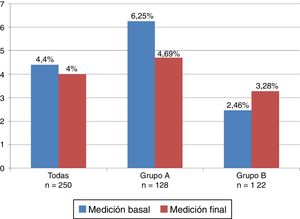
La frecuencia de IRA en la medición basal en las 250 pacientes estudiadas fue 4,4% (11 casos), para el grupo A 6,25% (8 casos) y para el grupo B 2,46% (3 casos). En la medición final en las 250 pacientes fue 4% (10 casos), para el grupo A se encontró en 4,69% (6 casos) y para el grupo B en 3,28% (4 casos) (fig. 3). En todas las pacientes con IRA la diuresis se conservó en límites normales.
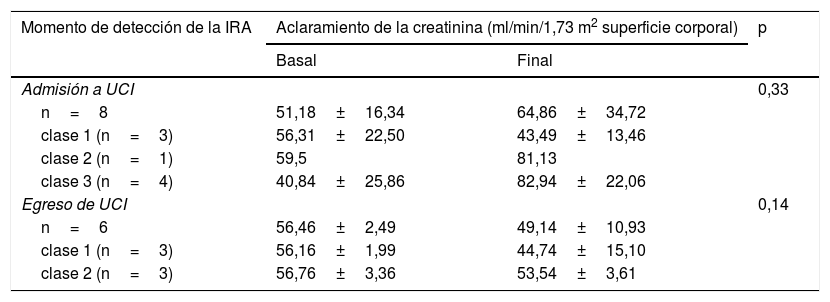
En las 8 enfermas del grupo A cuya IRA se detectó en su admisión a la UCI, la media del ACr de la medición basal fue 51,18±16,34 y de la medición final, 64,86±34,72ml/min/1,73 m2 de superficie corporal (p=0,33). Se encontró que 3 casos pertenecieron a la clase 1, un caso a la clase 2 y 4 enfermas a la clase 3. Las pacientes con clases 2 y 3 mejoraron sus valores, no así las enfermas con clase 1, las cuales mostraron empeoramiento. Esto es, egresaron de la UCI a una sala general con la IRA no resuelta e incluso con ACr más reducido. Sin embargo, en su conjunto, los cambios resultaron no significativos (p=0,33). En las 6 pacientes cuya IRA se identificó al final de su estancia en la UCI se encontró que el ACr de su medición basal había sido 56,46±2,49 y de la medición final 49,14±10,93 (p=0,14). Se encontró que 3 casos pertenecieron a la clase 1 y 3 enfermas a la clase 2; no hubo pacientes con clase 3. En ambas clases el ACr mostró deterioro en la UCI. Esto es, ingresaron con IRA y la mantuvieron así durante y hasta el final de su estancia (tabla 5).
Aclaramiento de la creatinina en los casos del grupo A con insuficiencia renal aguda ordenados por clases del síndrome HELLP
| Momento de detección de la IRA | Aclaramiento de la creatinina (ml/min/1,73 m2 superficie corporal) | p | |
|---|---|---|---|
| Basal | Final | ||
| Admisión a UCI | 0,33 | ||
| n=8 | 51,18±16,34 | 64,86±34,72 | |
| clase 1 (n=3) | 56,31±22,50 | 43,49±13,46 | |
| clase 2 (n=1) | 59,5 | 81,13 | |
| clase 3 (n=4) | 40,84±25,86 | 82,94±22,06 | |
| Egreso de UCI | 0,14 | ||
| n=6 | 56,46±2,49 | 49,14±10,93 | |
| clase 1 (n=3) | 56,16±1,99 | 44,74±15,10 | |
| clase 2 (n=3) | 56,76±3,36 | 53,54±3,61 | |
IRA: insuficiencia renal aguda; UCI: Unidad de Cuidados Intensivos.
En las 3 enfermas del grupo B cuya IRA se identificó en su admisión a la UCI, la media del ACr de la medición basal fue 49,45±12,13 y de la medición final 60,28±6,59ml/min/1,73 m2 de superficie corporal (p=0,24). En las 3 enfermas del grupo B cuya IRA se identificó al egreso de la UCI, la media del ACr de la medición basal había sido 62,04±22,02 y de la medición final fue 53,31±6,08ml/min/1,73 m2 de superficie corporal. La comparación mostró mejoría no significativa (p=0,47) (tabla 6).
Aclaramiento de la creatinina en los casos del grupo B con insuficiencia renal aguda
Momento de detección de la IRA | Aclaramiento de la creatinina (ml/min/1,73 m2 superficie corporal) | p | |
|---|---|---|---|
| Basal | Final | ||
| Admisión a UCI n=3 | 49,45±12,13 | 60,28±6,59 | 0,24 |
| Egreso de UCI n=4 | 62,04±22,02 | 53,31±6,08 | 0,47 |
IRA: insuficiencia renal aguda; UCI: Unidad de Cuidados Intensivos.
Solo una paciente con síndrome HELLP de clase 1 a quien se le detectó IRA en su admisión a la UCI y que continuó con mayor retención azoada durante su estancia en cuidados intensivos requirió de hemodiálisis temporal en el puerperio. Así, la frecuencia del tratamiento dialítico en las 250 pacientes estudiadas fue del 0,4% y específicamente para las 128 enfermas con el síndrome HELLP fue del 0,78%. La mayoría de las pacientes con IRA no recibieron hemodiálisis porque no mostraron complicaciones asociadas a la IRA.
DiscusiónEn un estudio multicéntrico realizado en México por Romero et al.22 se encontró que la frecuencia del síndrome HELLP en pacientes preeclámpticas varió del 4,4 al 31,2%. En la presente investigación la frecuencia fue 51,2%, una cifra superior, la cual se puede explicar porque Romero et al.22 realizaron el diagnóstico del síndrome HELLP utilizando los criterios de la clasificación de Tennessee propuesta por Sibai et al.10 con punto de corte <100.000 plaquetas/μL y en la presente investigación se utilizó la clasificación de Mississippi propuesta por Martin et al.11 con punto de corte <150.000 plaquetas/μL, la cual se eligió porque ofrece la ventaja de agrupar a las pacientes por clases de severidad acorde con la cuenta plaquetaria para su estudio más detallado y porque se ha considerado que se ajusta más a los conceptos fisiológicos de la enfermedad23.
En un estudio reportado en 1990, Sibai24 encontró que el síndrome HELLP se presentó en el 87% de sus casos antes de la semana 37 de la gestación, mientras que Martin et al.25 reportaron la presentación del cuadro entre las 31 y las 33 semanas. En la presente casuística la media de la presentación clínica fue 32,69±3,18 semanas, lo cual resultó acorde con lo referido por ambos autores.
Se ha descrito que las complicaciones maternas en las pacientes preeclámpticas con el síndrome HELLP son multisistémicas3,7–15. De todas ellas, el interés de la presente investigación fue el estudio de la filtración renal estimada con el ACr. Se encontró que las pacientes con el síndrome HELLP tuvieron valores del ACr más bajos que el grupo B, una diferencia que permaneció vigente a lo largo de su estancia en la UCI (medición basal p=0,002 y final p=0,03). El tratamiento médico que recibieron las enfermas en la UCI, al parecer, resultó suficiente para mantener la compensación hemodinámica y metabólica, a juzgar por los valores estables de la presión sanguínea, la presión venosa central, la diuresis horaria y los parámetros del laboratorio clínico. Sin embargo, se puede considerar que no fueron lo suficientemente efectivas para procurar una mejoría franca del ACr de las pacientes en su estancia en la UCI.
La frecuencia de la IRA en mujeres con el síndrome HELLP reportada en la literatura médica ha variado con base en las características de la población estudiada, en los criterios utilizados para definir el síndrome HELLP y en la forma en la que se ha estudiado la filtración renal23. Se ha descrito que la IRA puede aparecer en el 10% de las pacientes26,27. En el año 2011 se publicaron los resultados de un estudio realizado por Curiel-Balsera et al.28 que incluyó a 262 pacientes con diagnóstico de preeclampsia severa (78%, 204 casos), síndrome HELLP (16%, 42 casos) y eclampsia (6%, 16 casos) admitidas en la UCI de un centro de tercer nivel en Málaga (España). Encontraron que la tasa global de IRA en sus enfermas fue del 5% (14 casos), las pacientes con el síndrome HELLP se complicaron en un 11,6% y la IRA fue la segunda causa más frecuente, precedida por la insuficiencia cardiaca. En el presente estudio la frecuencia de la IRA en las pacientes con síndrome HELLP fue de 6,25% en la medición basal y de 4,69% en la medición final; ambas cifras resultaron similares al porcentaje reportado por Curiel-Balsera et al.28, pero menores que lo encontrado por Sibai et al.14 del 7,4% (32 casos) cuyo estudio incluyó 442 embarazos complicados con el síndrome HELLP. También resultaron menores que la frecuencia descrita por Abrough et al.15, quienes la reportaron en el 66% de 12 enfermas estudiadas.
A diferencia del estudio de Curiel-Balsera et al.28, quienes describieron las complicaciones del síndrome HELLP de forma grupal, en la presente investigación se calculó el ACr por clases del síndrome HELLP, lo que permitió identificar claramente que las enfermas de la clase 1 tuvieron los valores más bajos, que no mejoraron con el tratamiento instituido en la UCI.
En el estudio de Curiel-Balsera et al.28, la media de la estancia global en UCI fue 5,6±3,4 días y las pacientes con IRA mostraron una estancia más prolongada (8±5 días); los autores encontraron una asociación significativa entre ambas variables (p=0,0001). En el presente estudio destaca que, a pesar de que la IRA fue más frecuente en las pacientes del grupo A, el tiempo de estancia en la UCI resultó similar en comparación con el grupo de pacientes sin el síndrome HELLP (p=0,40). Se encontró que las enfermas estudiadas fueron egresadas de la UCI y enviadas a una sala general del mismo hospital con base en que se documentó mejoría clínica y hemodinámica y de los parámetros de laboratorio, pero con un alto porcentaje de IRA no resuelta. El hallazgo cobra relevancia porque se conoce que la persistencia de la IRA puede significar el inicio del camino hacia la enfermedad renal crónica4,5,12–15,23. Es posible que la prolongación de la estancia de las pacientes en la UCI hubiera sido de utilidad para documentar con toda seguridad la mejoría de la función renal. Sin embargo, no ocurrió así. La práctica de la hemodiálisis programada resultó muy baja (0,78%, un caso) posiblemente debido a que la enferma en cuestión se identificó oportunamente para iniciarla en la terapia de reemplazo según los lineamientos que recomienda la literatura actual16–18.
A pesar de que se ha registrado un descenso de su frecuencia en el IMSS en los primeros años del presente siglo29, la preeclampsia y sus complicaciones siguen siendo la primera causa de mortalidad materna en México30,31 y en nuestra institución32. En otros países la mortalidad materna relacionada con el síndrome HELLP se ha reportado del 0,6 al 3,5%. En 2de las series de casos más grandes que se han publicado, una por Sibai et al.14 y otra por Deruelle et al.33, la mortalidad materna se reportó del 1,1 y del 0,6%, respectivamente. Curiel-Balsera et al.28 reportaron mortalidad materna de 1,5% (2 casos con preeclampsia severa y 2 casos con síndrome HELLP). En contraste, en la presente investigación no se registraron casos de muerte materna.
ConclusionesLas pacientes preeclámpticas complicadas con el síndrome HELLP tuvieron valores del ACr más bajos, con mayor frecuencia de casos con IRA en comparación con las enfermas gestantes sin HELLP.
Conflicto de interesesNinguno.