El control de los factores de riesgo cardiovascular (CV) es esencial en pacientes con enfermedad cardiovascular. La polipíldora CV contiene ácido acetilsalicílico 100 mg, atorvastatina 20mg o 40mg y ramipril 2,5mg, 5mg o 10mg en combinación fija. El objetivo fue revisar las evidencias sobre la prevención secundaria de la enfermedad cardiovascular, establecer los posibles perfiles de pacientes donde usar la polipíldora CV con atorvastatina 40mg en prevención CV secundaria (P40PS) y definir las situaciones prioritarias de empleo de la P40PS. Se realizó una revisión bibliográfica, que se complementó con la opinión clínica de 19 especialistas. Durante la hospitalización y al alta, la P40PS es una opción en pacientes ingresados por un evento aterotrombótico de cualquier territorio, enfermedad arterial periférica u otras causas y con indicación de los monocomponentes. Se plantea su uso prioritario en: intolerancia previa a la dosis de atorvastatina 80mg, edad>75 años, bajo peso, insuficiencia renal crónica estadio 3, hipotiroidismo, interacciones farmacológicas y origen asiático. En el ámbito extrahospitalario, la P40PS es una alternativa terapéutica en los pacientes con necesidad de prevención CV secundaria con indicación para recibir los monocomponentes y las situaciones prioritarias son recibir los tres componentes por separado, requerir polimedicación, falta de adherencia o de comprensión del tratamiento, y falta de control de los factores de riesgo CV. Este trabajo es el primero con propuestas de uso de la P40PS y puede facilitar el tratamiento de los pacientes con enfermedad cardiovascular en prevención secundaria.
Controlling cardiovascular risk factors (CV) is essential for patients with cardiovascular disease. The CV polypill contains aspirin 100mg, atorvastatin 20mg or 40mg, and ramipril 2.5mg, 5mg or 10mg in a fixed combination pill. The objective was to review the evidence on the secondary prevention of cardiovascular disease, to establish the eventual patient profiles suitables to consider the use of CV polypill with atorvastatin 40mg in secondary CV prevention (P40PS), and to define the priority situations most adequate for the use of P40PS. A bibliographic review was carried out, which was complemented with the clinical opinion of 19 specialists. During hospitalization and discharge, P40PS is an option for patients admitted because of an atherothrombotic event, peripheral arterial disease, or other causes, and with the indication of the monocomponents. Its priority use is proposed in: prior intolerance to the highest dose of atorvastatin (80mg), age>75 years, low weight, stage 3 of chronic renal failure, hypothyroidism, drug interactions and Asian origin. Outside the hospital setting, the P40PS is a therapeutic alternative in patients with a need for secondary CV prevention and with indication to receive the monocomponents. The priority situations to receive the P40PS are: to be taking the three components separately, to require polypharmacy, lack of adherence or understanding of the treatment, and lack of control of CV risk factors. This work is the first with proposals for the use of P40PS and can facilitate the treatment of patients with cardiovascular disease in secondary prevention.
Las enfermedades del sistema circulatorio son la primera causa de muerte en España. Entre ellas, las cardiopatías isquémicas y las enfermedades cerebrovasculares encabezan la lista1. Se estima que un tercio de los pacientes que desarrollan un síndrome coronario agudo (SCA) fallecen antes de llegar al hospital, siendo muy necesario identificar a los pacientes de alto riesgo vascular para poder ofrecer las medidas preventivas más adecuadas2.
Teniendo en cuenta que en nuestro entorno la aterosclerosis es una de las principales causas de morbimortalidad, los esfuerzos actuales se centran en su prevención mediante el control de los factores de riesgo cardiovascular (RCV)3, bien sea en prevención primaria o secundaria. Para controlar dichos factores de riesgo, existen diferentes estrategias terapéuticas. Entre ellos, existen los policomprimidos o polipíldoras, que incluyen combinaciones de fármacos para los diferentes factores de RCV en dosis fijas. La polipíldora cardiovascular (CV) es el primer tratamiento aprobado en Europa para la prevención secundaria de la enfermedad CV. Contiene tres principios activos y a diferentes dosis: ácido acetilsalicílico (AAS) (100mg), ramipril (2,5mg, 5mg y 10mg) y atorvastatina (20mg y 40mg).
Aun disponiendo de un amplio abanico de tratamientos y estrategias para controlar los factores de RCV, hasta un 50% de los pacientes no toma correctamente la medicación prescrita, hecho muy frecuente en la prevención de la enfermedad cardiovascular (ECV)4. Este abandono de la medicación empeora con el tiempo, tanto en prevención primaria como secundaria, y conlleva una reducción de la eficacia de los tratamientos5–7 y un aumento de la morbimortalidad cardiovascular8,9.
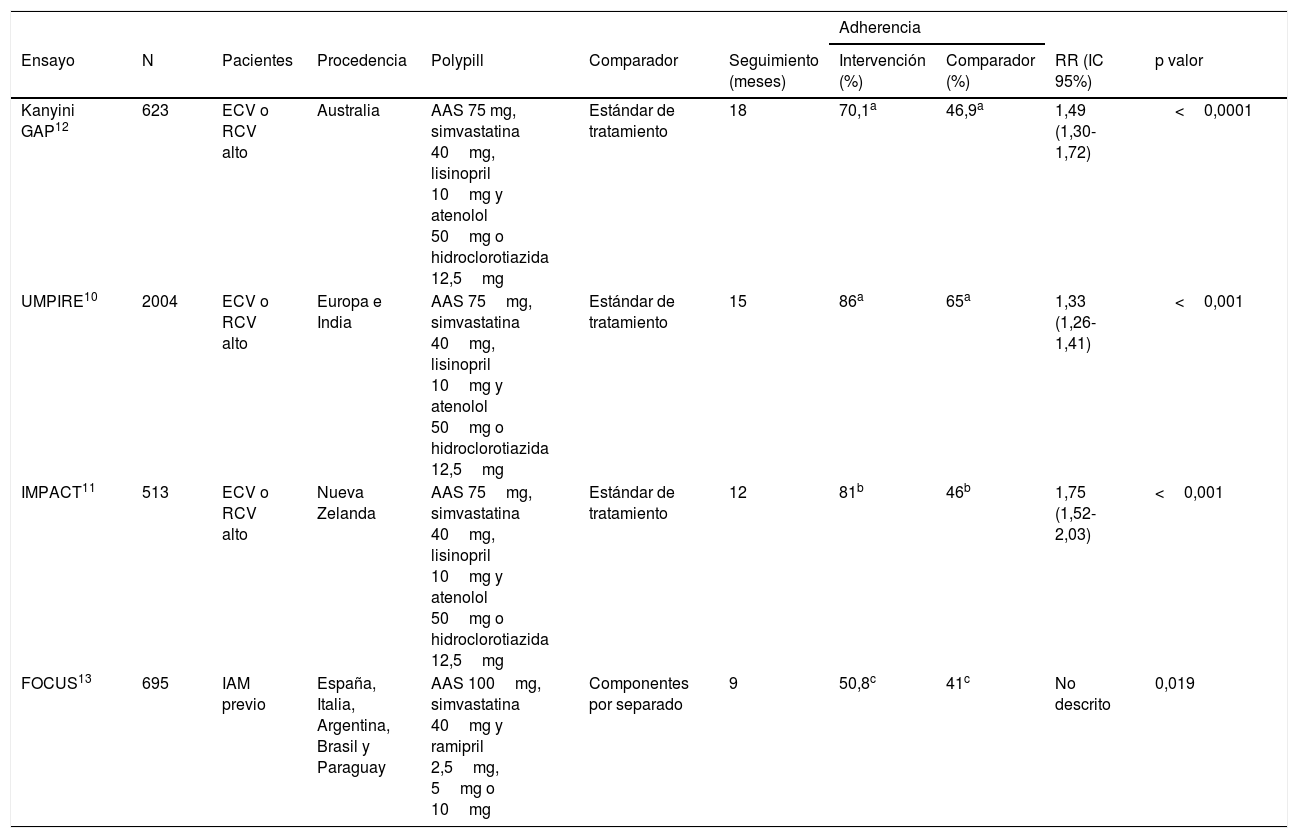
Para mejorar la adherencia, se han desarrollado diferentes estrategias, entre las cuales se encuentra la combinación de fármacos a dosis fijas, como la polipíldora CV. Diferentes estudios muestran cómo estas combinaciones pueden mejorar la adherencia. Los estudios UMPIRE, IMPACT, Kanyini GAP o el FOCUS evaluaron los resultados en términos de adherencia de diferentes combinaciones de fármacos a dosis fijas frente a tratamientos habituales o los componentes por separado. En todos ellos, los porcentajes de adherencia fueron superiores en el grupo de la intervención10–13 (tabla 1) e, incluso, alguno de ellos mostró mejores resultados en otros parámetros como la presión arterial (PA) o el colesterol LDL (cLDL)10. Una reciente revisión Cochrane evaluó la evidencia disponible de 13 ensayos clínicos en los que se incluyó un total de 9.059 participantes, confirmando los beneficios del uso de terapias en combinación fija en la prevención de la progresión de la enfermedad CV14. A partir de estos resultados, la reciente guía AMI-STEMI recomienda el uso de los policomprimidos o tratamientos combinados para mejorar la adherencia en los pacientes en prevención secundaria15 en coherencia con las guías europeas de prevención cardiovascular16. En la misma línea, se publicó un documento de consenso sobre el uso clínico de la polipíldora CV en prevención cardiovascular secundaria, que estaba centrado en la dosis de atorvastatina 20mg y cuyas ventajas principales se referían a la mejora de la adherencia17,18. En aquel momento, la dosis de 40mg no estaba disponible en el mercado español, por lo que una vez comercializada se hacía necesario evaluar sus posibles implicaciones en la práctica clínica real.
Ensayos clínicos sobre adherencia con la polypill*
| Adherencia | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Ensayo | N | Pacientes | Procedencia | Polypill | Comparador | Seguimiento (meses) | Intervención (%) | Comparador (%) | RR (IC 95%) | p valor |
| Kanyini GAP12 | 623 | ECV o RCV alto | Australia | AAS 75 mg, simvastatina 40mg, lisinopril 10mg y atenolol 50mg o hidroclorotiazida 12,5mg | Estándar de tratamiento | 18 | 70,1a | 46,9a | 1,49 (1,30-1,72) | <0,0001 |
| UMPIRE10 | 2004 | ECV o RCV alto | Europa e India | AAS 75mg, simvastatina 40mg, lisinopril 10mg y atenolol 50mg o hidroclorotiazida 12,5mg | Estándar de tratamiento | 15 | 86a | 65a | 1,33 (1,26-1,41) | <0,001 |
| IMPACT11 | 513 | ECV o RCV alto | Nueva Zelanda | AAS 75mg, simvastatina 40mg, lisinopril 10mg y atenolol 50mg o hidroclorotiazida 12,5mg | Estándar de tratamiento | 12 | 81b | 46b | 1,75 (1,52-2,03) | <0,001 |
| FOCUS13 | 695 | IAM previo | España, Italia, Argentina, Brasil y Paraguay | AAS 100mg, simvastatina 40mg y ramipril 2,5mg, 5mg o 10mg | Componentes por separado | 9 | 50,8c | 41c | No descrito | 0,019 |
AAS: ácido acetilsalicílico; cLDL: colesterol LDL; ECV: enfermedad cardiovascular; IAM: infarto agudo de miocardio; IC: intervalo de confianza; N: número de pacientes; PAS: presión arterial sistólica; RCV: riesgo cardiovascular; RR: riesgo relativo.
El objetivo de este trabajo fue revisar las evidencias relativas al abordaje terapéutico de la prevención cardiovascular secundaria, establecer los posibles perfiles de pacientes donde utilizar la polipíldora CV con atorvastatina 40mg en prevención CV secundaria (P40PS) teniendo en cuenta el momento de su prescripción, y definir las situaciones prioritarias de empleo de esta nueva estrategia terapéutica.
Material y métodosSe creó un comité de expertos para la realización de este trabajo, compuesto por siete especialistas implicados en el tratamiento de pacientes con RCV en prevención secundaria (cardiología, medicina interna y farmacología clínica). Se elaboró un esquema de contenidos (índice temático) relacionado con el enfoque terapéutico de la prevención secundaria de la ECV y el uso de la P40PS en este contexto. Seguidamente, se realizó una revisión bibliográfica que fue completada con la opinión de 19 expertos de reconocido prestigio y experiencia en la prevención CV secundaria (cardiología, atención primaria, medicina interna y geriatría), a los que se entrevistó para que aportaran su opinión en relación con los temas del índice. En base a la evidencia científica y la experiencia y la opinión clínica obtenida a través de las entrevistas, el comité de expertos desarrolló el documento, que incluye unas recomendaciones de uso de la P40PS y una propuesta de algoritmo.
Resultados y discusiónAbordaje terapéutico en la prevención cardiovascular secundariaTratamiento antitrombóticoEl tratamiento antitrombótico de referencia en la prevención CV secundaria incluye la antiagregación con AAS. Los efectos protectores CV se obtienen con dosis bajas de AAS (75-100mg/d)19. El tratamiento con AAS reduce el riesgo de eventos vasculares coronarios o cerebrales en torno al 20%, a expensas de un aumento del riesgo de hemorragia gastrointestinal e ictus hemorrágico, pero claramente inferiores al beneficio clínico obtenido. Por tanto, el AAS a dosis bajas es el tratamiento antitrombótico más adecuado para un tratamiento de combinación.
Tratamiento antihipertensivoEl control adecuado de la presión arterial es un componente asimismo clave en prevención CV secundaria. Existe controversia respecto a los niveles óptimos de control de la PA en pacientes con historia previa de cardiopatía isquémica o ictus. En general, se acepta que es razonable mantener la PA<140/90mmHg, habiendo diferencias de opinión con respecto a objetivos más ambiciosos en distintos subgrupos de pacientes20–22. También existe consenso en que el objetivo principal es el control de la PA sin una clara preferencia sobre el grupo farmacológico empleado para su control. Sin embargo, distintos fármacos pueden ser preferibles según cada paciente.
El bloqueo del sistema renina-angiotensina se sitúa entre los tratamientos antihipertensivos de primera línea. Los inhibidores de la enzima convertidora de la angiotensina (IECA) están recomendados en pacientes con disfunción del ventrículo izquierdo, insuficiencia cardiaca o diabetes20,21. Entre ellos, el ramipril es el IECA mejor avalado en la literatura científica, especialmente en el área de la prevención cardiovascular23,24. Los antagonistas de los receptores de la angiotensina II (ARAII) están indicados en pacientes con intolerancia a los IECA. Entre las diferentes familias de sistema renina-angiotensina, los entrevistados expresaron su preferencia por el uso de los IECA.
Tratamiento hipolipemianteEl tratamiento hipolipemiante intensivo con estatinas está recomendado en el paciente que ha sufrido un evento cardiovascular en todas las guías de prevención cardiovascular, independientemente del territorio afecto16,25–28. En general, se considera un tratamiento de alta intensidad el uso de atorvastatina 40-80mg o rosuvastatina 20-40mg. Las versiones iniciales de la polipíldora CV ofrecían exclusivamente una dosis de 20mg diarios de atorvastatina, lo que la hacía insuficiente para la mayoría de los pacientes en prevención secundaria. Por otro lado, un gran número de pacientes presentan circunstancias de riesgo para la toxicidad por estatinas (como la toxicidad muscular), como los que se muestran en la tabla 2, adaptada de Stroes et al29. En estos casos, el uso de atorvastatina 40mg permite conjugar el uso de un tratamiento hipolipemiante intensivo con una reducción del riesgo de toxicidad.
Factores de riesgo para la toxicidad muscular asociada a estatinas
| Antropometría |
| Edad> 75 años |
| Sexo femenino |
| IMC bajo |
| Origen asiático |
| Trastornos concurrentes / comorbilidad |
| Polimedicación (macrólidos, antifúngicos azólicos, amiodarona, inhibidores de la proteasa, inhibidores de citocromo P450) |
| Infección aguda |
| Hipotiroidismo |
| Deterioro de la función renal o hepática |
| Traumatismo severo |
| Infección por VIH |
| Diabetes |
| Cirugía con alta demanda metabólica |
| Historia previa de elvación de CPK o de miopatía no filiada (relacionada o no con la toma de hipolipemiantes) |
| Miopatía metabólica / inflamatoria conocida (por ej, enfermedad McArdle, otras metabolopatías, polimiositis) |
| Ingesta abundante de pomelo |
| Consumo de drogas (heroína, cocaína, anfetaminas, alcohol) |
CPK: creatina fosfoquinasa; IMC: índice de masa corporal; VIH: virus de la inmunodeficiencia humana.
Adaptada de Stroes et al.29.
En la práctica clínica habitual, la recomendación general del uso de la P40PS en prevención CV secundaria se basa en que el paciente tenga la indicación para recibir los tres componentes que la forman y no tenga contraindicación a ninguno de los principios activos. En caso de que exista alguna contraindicación, es recomendable reevaluarla durante el seguimiento del paciente, y pautar el tratamiento en caso de que desaparezca. Más allá de esta recomendación general, los expertos establecieron unos perfiles de pacientes tributarios y situaciones donde sería recomendable su uso.
Perfiles de pacientes tributarios de la P40PS según los momentos de prescripción (ingreso hospitalario y al alta o ámbito extrahospitalario)Una de las cuestiones planteada fue en qué perfiles de pacientes y en qué momento podría valorarse la indicación de la P40PS tras un evento isquémico agudo. Estos momentos fueron definidos como «durante la hospitalización y al alta» o «en el ámbito extrahospitalario» y requieren que se cumplan, además, las situaciones recomendadas que se describen más adelante.
Durante la hospitalización y al alta hospitalaria, los expertos consideran que la P40PS podría ser una opción de tratamiento en estos perfiles:
- •
Pacientes ingresados por un evento aterotrombótico como SCA, enfermedad arterial periférica o ictus con indicación para recibir los tres monocompontes (AAS, ramipril y atorvastatina), y
- •
Pacientes ingresados por otras causas con indicación para recibir los monocompontes.
En el ámbito extrahospitalario, la P40PS se considera una alternativa terapéutica en los pacientes con necesidad de prevención CV secundaria con indicación para recibir los monocomponentes.
A pesar de que los tratamientos farmacológicos aportan un elevado beneficio a los pacientes con enfermedades CV, un gran porcentaje de pacientes no cumplen el tratamiento médico óptimo ya en fases tempranas tras el alta hospitalaria. No cabe duda de que cualquier acción temprana sobre el paciente en las fases iniciales de la hospitalización post-SCA, así como al alta, tendrá un mayor impacto en la incorporación de la misma a la vida cotidiana. Por esta razón, la P40PS es una buena alternativa terapéutica para aumentar las probabilidades de adherencia y cumplimiento del tratamiento farmacológico, siempre y cuando el paciente cumpla los objetivos recomendados en prevención secundaria.
Tras el alta hospitalaria por un evento CV algunos pacientes no tienen prescritos la P40PS ni sus componentes por separado. La mayoría de los expertos sugieren que titularían los componentes individualmente antes de iniciar la prescripción de la P40PS. No obstante, la polipíldora CV incluye seis diferentes combinaciones de dosis de ramipril (tres) y atorvastatina (dos), lo que facilita la titulación empleando un único comprimido. Además, la P40PS ofrece una ventaja respecto a previas formulaciones, ya que la dosis de 40mg de atorvastatina amplía el espectro de pacientes en los que se puede controlar la dislipemia más adecuadamente.
Para poder identificar de manera correcta los perfiles de pacientes candidatos a la P40PS sería necesario poder disponer de recursos o herramientas de apoyo, como un protocolo de uso de la P40PS, la inclusión de dichos pacientes en las guías de práctica clínica, información específica para pacientes o la realización de sesiones de casos clínicos en los centros.
Situaciones recomendadas para considerar el uso de la P40PS según los perfiles de pacientesEn el caso de pacientes ingresados por un evento isquémico agudo, el uso de la P40PS puede tener un valor especial cuando existan circunstancias de riesgo de toxicidad que aconsejen evitar la dosis de 80mg de atorvastatina. La recomendación de inicio de la P40PS durante la hospitalización o al alta se plantea prioritariamente, siempre teniendo en cuenta las características individuales del paciente, en las siguientes situaciones:
- •
Intolerancia previa a la dosis de atorvastatina 80mg,
- •
Edad superior a 75 años,
- •
Bajo peso: IMC<20kg/m2,
- •
Insuficiencia renal crónica estadio 3: IFG<60ml/min/m2,
- •
Hpotiroidismo,
- •
Interacciones farmacológicas: amiodarona y verapamil, y
- •
Origen asiático.
La simplificación del esquema terapéutico al alta puede contribuir a una mejor adhesión terapéutica10–14,30 y eventualmente a una reducción de complicaciones cardiovasculares31,32. El uso de la P40PS puede facilitar, a su vez, la transición desde el hospital al seguimiento en primaria y la continuidad del tratamiento prescrito.
En los pacientes en prevención secundaria que ingresan en el hospital por otros motivos, puede ser recomendable revisar las indicaciones de la P40PS y evaluar la opción de instaurarla, en particular para simplificar los esquemas terapéuticos complejos y, de este modo, facilitar la adherencia.
Las situaciones fuera del ámbito hospitalario en las cuales es más adecuado considerar la prescripción de P40PS son las siguientes:
- •
Cuando el paciente toma los tres componentes por separado,
- •
Cuando el paciente requiere polimedicación,
- •
Cuando existe falta de adherencia o dificultad de comprensión del esquema de tratamiento, y
- •
Cuando presenta falta de control de los factores de RCV.
Las guías europeas33 y americanas25, así como los expertos entrevistados consideran que las dosis de 40 y 80mg de atorvastatina son dosis de alta intensidad. En este sentido, se recomienda la revisión de la presencia de factores de alto RCV para la prescripción de un tratamiento con estatinas a dosis máxima. La dosificación de 40mg puede ser un compromiso razonable para pacientes que presenten riesgo elevado de toxicidad por estatinas manteniendo un tratamiento de alta intensidad29.
Los pacientes que se encuentran en prevención secundaria por un SCA, suelen realizar el seguimiento y control tras el alta hospitalaria con el especialista de cardiología, seguido de rehabilitación cardiaca y atención primaria. En menor medida, son controlados por consultas generalistas o de riesgo vascular de medicina interna y geriatría. Por este motivo, la indicación del uso de la P40PS puede partir inicialmente de una valoración de cardiología. No obstante, cualquier facultativo que realice seguimiento de pacientes de riesgo vascular, puede plantear la indicación. Esto es especialmente relevante cuando la comorbilidad del paciente, habitualmente atendida por especialistas no cardiólogos, aconseje una simplificación o reajuste del esquema terapéutico global del paciente.
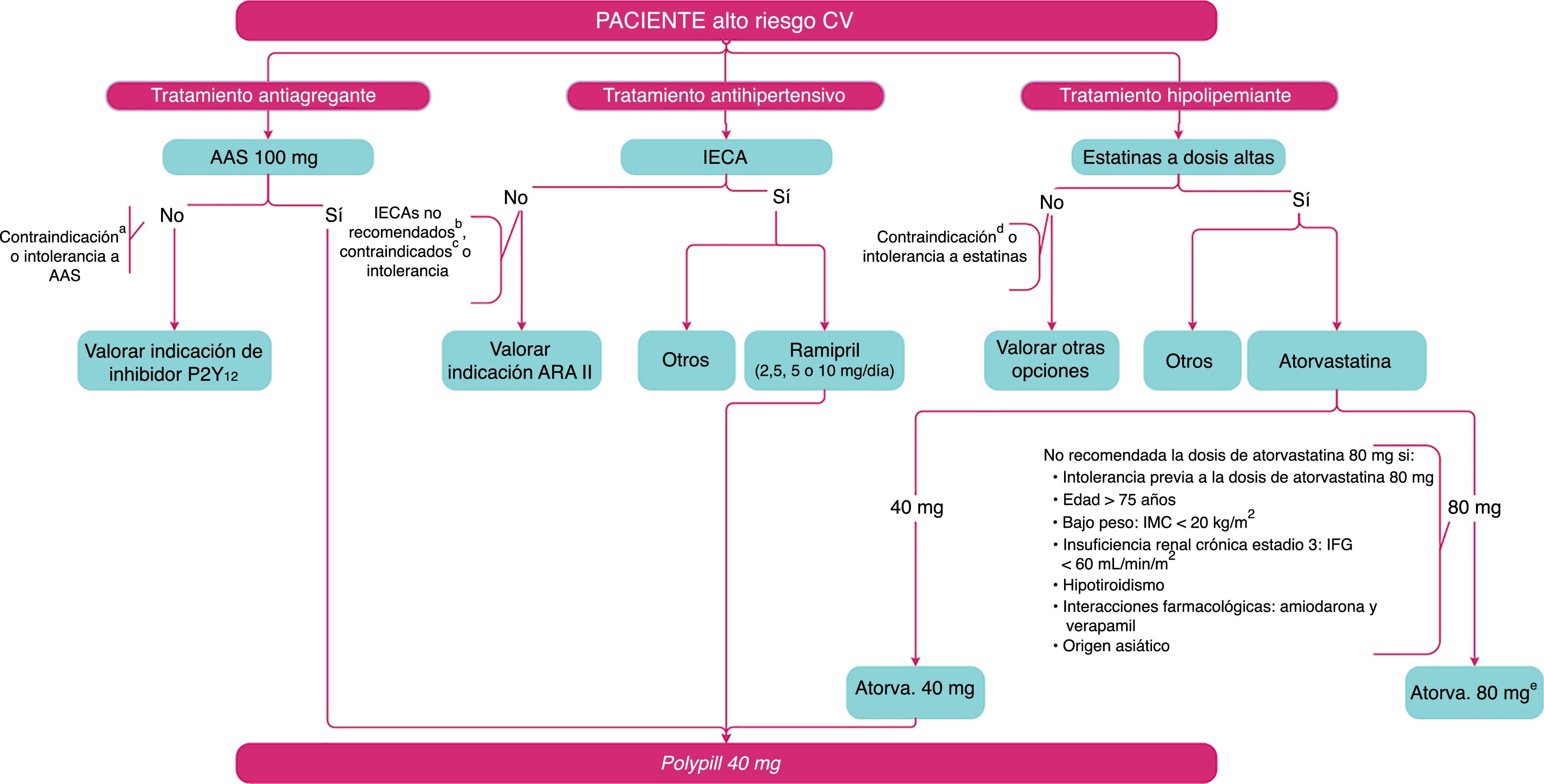
Algoritmo de prescripción de la P40PSEn base a las evidencias de uso de los diferentes componentes de la P40PS y de la propuesta de perfiles de pacientes y situaciones clínicas donde sería recomendable su uso, el grupo de expertos realizó una propuesta de algoritmo de prescripción, que se muestra en la figura 1. Ante un paciente con un RCV elevado se debe evaluar la conveniencia de la prescripción de un tratamiento antiagregante, un antihipertensivo y un hipocolesterolemiante. La primera opción terapéutica de un tratamiento antiagregante es AAS 100mg. En el caso de que no sea posible administrar AAS por contraindicación o intolerancia, se aconsejarán otras alternativas. Entre los fármacos antihipertensivos disponibles, la primera alternativa sería el uso de los IECA. Si estos no están recomendados, están contraindicados o existe intolerancia, se valorará el uso de los ARA II. En aquellos pacientes que pueda administrarse un IECA, se seleccionará el principio activo que se considere más adecuado, entre ellos, ramipril. Para el control lipídico, es aconsejable el uso de estatinas a dosis altas, excepto si están contraindicadas o hay intolerancia. Entre los principios activos, se valorará el uso de atorvastatina 40 u 80mg. Por tanto, en los pacientes que vayan a ser tratados o ya estén en tratamiento con AAS 100mg, ramipril (2,5mg, 5mg o 10mg) y atorvastatina 40mg, serán candidatos adecuados a P40PS. En el algoritmo se recogen las circunstancias que contraindican el uso de AAS, de los IECA o de las estatinas y, por tanto, no serían candidatos al uso de la polipíldora. Adicionalmente, se muestran las condiciones en las que es desaconsejable el uso de atorvastatina 80mg, por lo que el uso de la P40PS puede tener un lugar especial.
Algoritmo de prescripción de la P40PS. Este algoritmo muestra el proceso de evaluación de un paciente con elevado riesgo cardiovascular y las alternativas terapéuticas que incluyen los diferentes monocomponentes de la polipíldora CV en prevención secundaria y que conllevan a su prescripción.
AAS: ácido acetilsalicílico; ARA II: antagonistas de los receptores de la angiotensina II; CV: cardiovascular; IECA: inhibidores de la enzima convertidora de la angiotensina; IFG: índice de filtración glomerular; IMC: índice de masa corporal. a Contraindicaciones AAS: hipersensibilidad, alto riesgo hemorrágico, úlcera gastroduodenal activa. b No siguen las recomendaciones de uso de IECA en prevención secundaria recogidas en el texto. c Contraindicaciones IECA: hipersensibilidad, estenosis bilateral de arterias renales; historia de angioedema; segundo/tercer trimestre del embarazo o lactancia; precauciones de uso: no se recomienda el bloqueo dual del SRAA mediante la utilización combinada de inhibidores de la ECA, antagonistas de los receptores de angiotensina II o aliskirén. d Contraindicaciones estatinas: hipersensibilidad hepatopatía activa o elevaciones persistentes e inexplicables de las transaminasas séricas (> 3 veces límite superior de la normalidad); miopatía; embarazo y lactancia. e No recomendada la dosis de atorvastaína 80 mg: intolerancia previa a la dosis de atorvastatina 80 mg, edad > 75 años, bajo peso: IMC < 20 kg/m2, insuficiencia renal crónica estadio 3: IFG < 60 mL/min/m2, hipotiroidismo, interacciones farmacológicas: sacubitrilo/valsartán, amiodarona y verapamil, origen asiático.
El presente documento pretende valorar las circunstancias más adecuadas para considerar el uso de la polipíldora CV, estableciendo los perfiles de pacientes que pueden obtener un mayor beneficio potencial con su prescripción en distintos contextos clínicos. Para ello, se han revisado las evidencias científicas y la opinión de expertos en patología CV de nuestro medio. El algoritmo adjunto resume estos conceptos de forma simplificada para facilitar la toma de decisiones a los profesionales que atienden a pacientes con ECV en prevención secundaria.
Conflicto de interesesLos autores declaran haber recibido honorarios personales de Ferrer durante la realización del estudio.
Los autores desean dar su agradecimiento a los expertos que fueron entrevistados: José Antonio Alarcón (San Sebastián), Alfredo Bardají (Tarragona), Elena Bello (Madrid), Carlos Brotons (Barcelona), Alberto Cordero (Alicante), Regina Dalmau (Madrid), Rosa Fernández (Jaén), Iluminada García (Madrid), Juan José Gómez (Málaga), Pilar Mazón (Santiago Compostela, La Coruña), Nuria Muñoz-Rivas (Madrid), Juan Carlos Obaya (Alcobendas, Madrid), Domingo Orozco-Beltrana (Alicante), Pablo Pérez-Martínez (Córdoba), José Polo (Casar de Cáceres, Cáceres), Miguel Ángel Prieto-Díaz (Oviedo), Leocadio Rodríguez (Getafe, Madrid), Alessandro Sionis (Barcelona), y Fernando Worner (Lérida). Asimismo, también agradecen el soporte técnico ofrecido por los consultores de GOC Networking: Antoni Torres, Liliana Ramalho y Sonia Pisa, por su apoyo metodológico en el desarrollo del proyecto, y a Verónica Albert, por el soporte con la redacción del manuscrito. Finalmente, agradecen a laboratorios Ferrer, el soporte para poder desarrollar de modo independiente su trabajo, manteniéndose al margen del desarrollo de las discusiones científicas.