El infarto agudo de miocardio durante el embarazo se asocia a una alta mortalidad maternofetal. La ateroesclerosis coronaria es la etiología más frecuente debido a un aumento en la edad de las embarazadas y la asociación con factores de riesgo cardiovascular como el tabaquismo, la hipertensión arterial, la diabetes mellitus, la preeclampsia y la existencia de historia familiar de enfermedad coronaria. Sin embargo, la trombosis, la disección coronaria o el vasoespasmo coronario son otras causas que pueden justificarlo. Presentamos el caso de una paciente primigesta de 33 semanas, sin factores de riesgo cardiovascular, que presenta un evento coronario agudo en el contexto de enfermedad ateroesclerótica y disección coronaria tras el intervencionismo percutáneo.
Acute myocardial infarction during pregnancy is associated with high maternal and fetal mortality. Coronary atherosclerosis is the most common cause due to an increase in the age of the patients and the association with cardiovascular risk factors such as smoking, hypertension, diabetes mellitus, preeclampsia, and the existence of family history of coronary disease. However, thrombosis, coronary dissection or coronary vasospasms are other causes that may justify it. We report the case of a 33 weeks pregnant first-time mother, without cardiovascular risk factors, who presented an acute coronary event in the context of atherosclerotic disease and coronary dissection after percutaneous coronary intervention.
La incidencia estimada de infarto agudo de miocárdico durante el embarazo es de 3-10 casos/100.000 partos con una tasa de mortalidad materna del 11% y una tasa de mortalidad fetal del 9% siendo más frecuentemente en multíparas (66%), mayores de 30 años y durante el tercer trimestre de la gestación. En estos casos, el territorio del infarto suele ser el anterior y la etiología más frecuente son las enfermedades que tienen como base la aterosclerosis1. Sin embargo, otras causas pueden ser el tromboembolismo, la disección coronaria espontánea o el vasoespasmo coronario. El objetivo del estudio es reflejar el mayor riesgo de disección coronaria, tanto espontánea como iatrogénica, que tienen las embarazadas y las precauciones que deben tenerse en cuenta durante el procedimiento percutáneo (protección radiológica del feto, vía preferente de acceso vascular o el uso de stents convencionales).
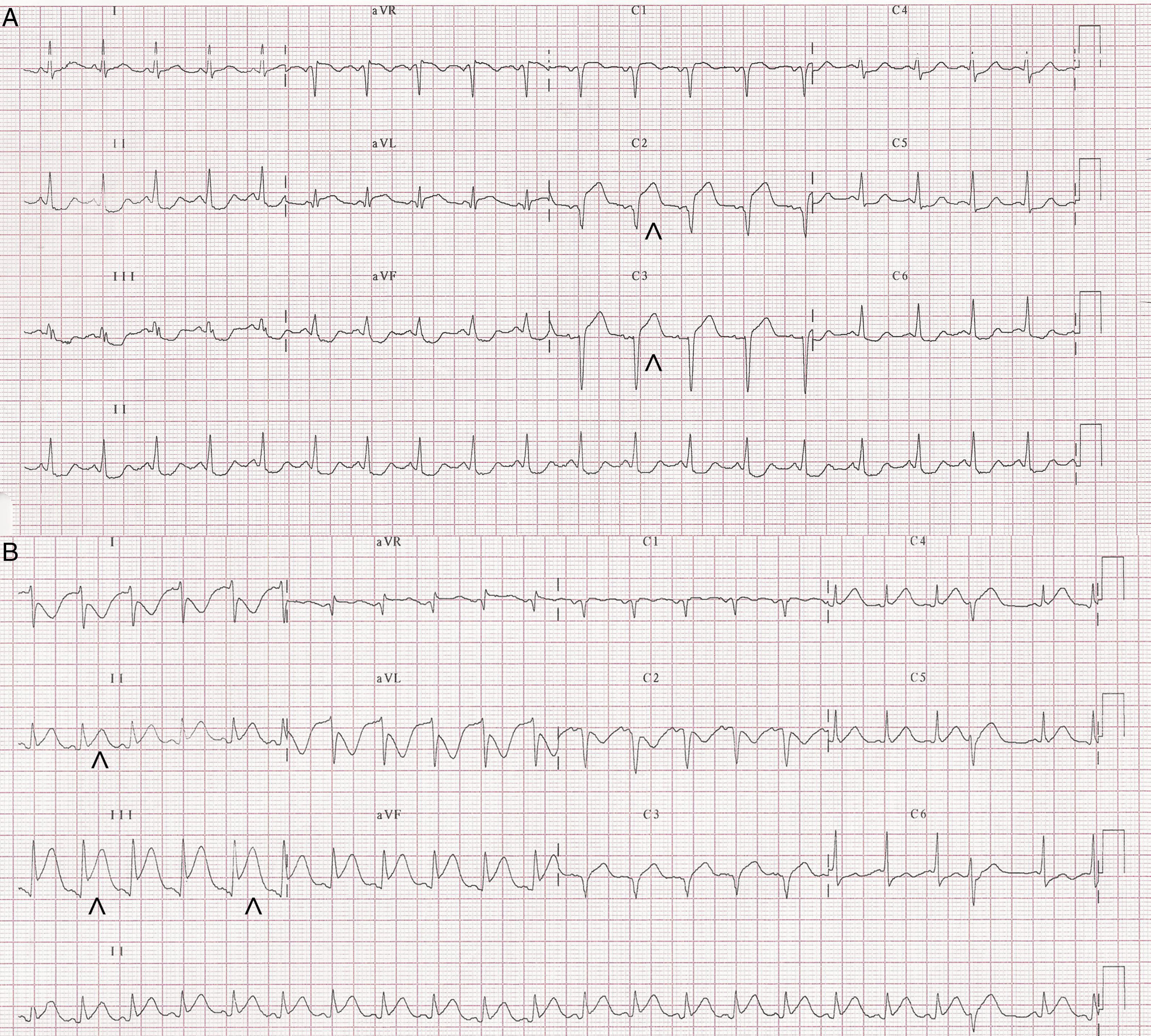
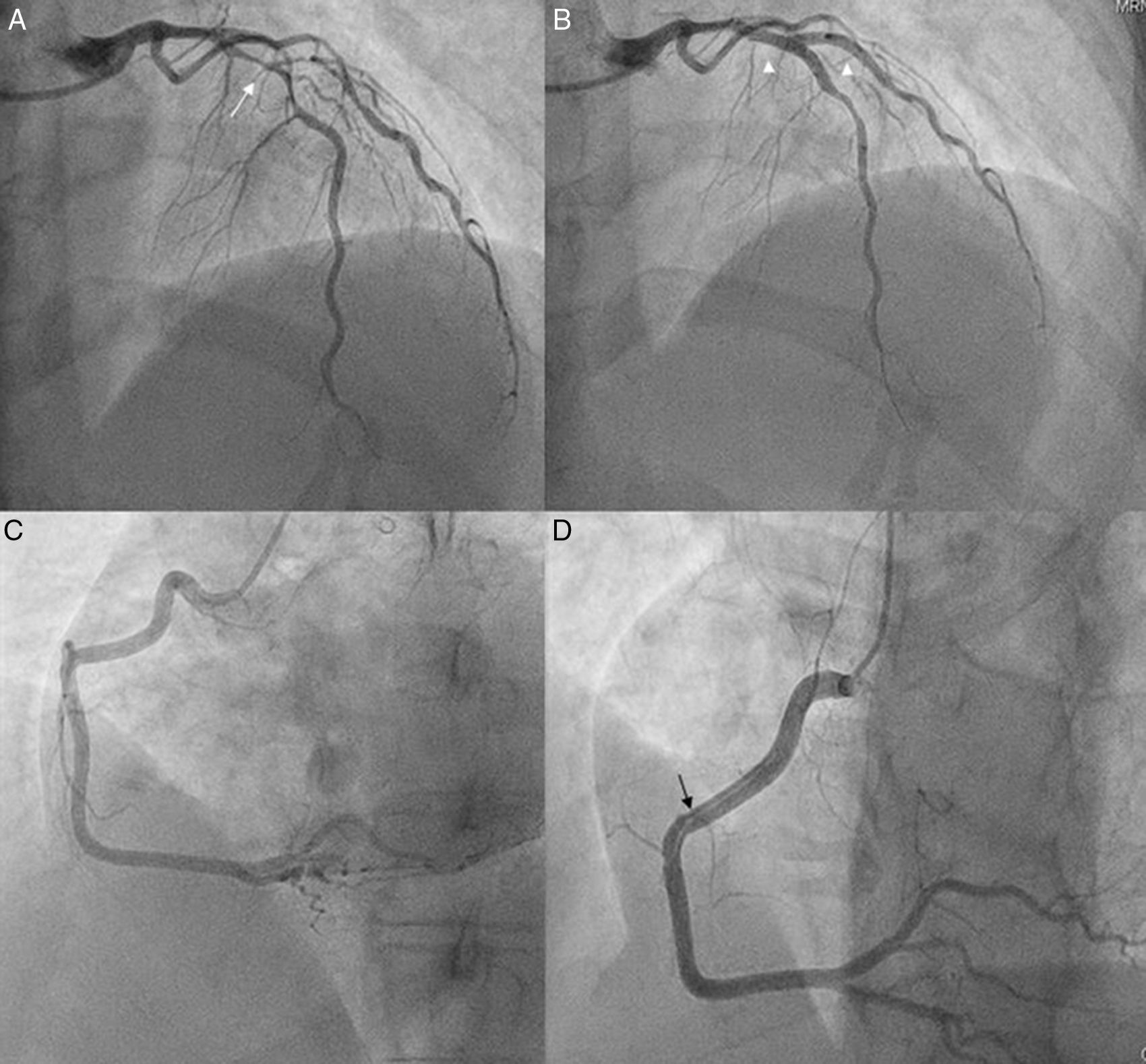
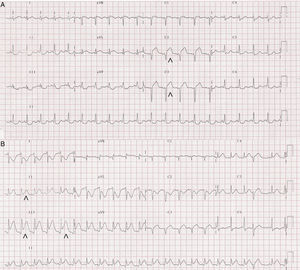
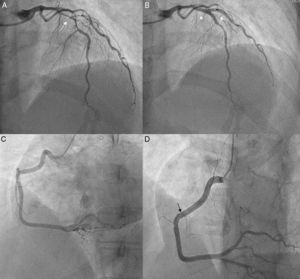
Caso clínicoPaciente mujer de 34 años, primigesta de 33 semanas y sin antecedentes de preeclampsia, eclampsia, infecciones previas, cuadros autoinmunes, inflamatorios ni factores de riesgo cardiovascular, que acude al servicio de urgencias por cuadro de dolor torácico opresivo autolimitado, irradiado a miembro superior izquierdo y a región interescapular, asociado a cortejo vegetativo. Refiere que 4 días antes había presentado episodio de similares características. A su llegada a su centro de salud se le realiza un electrocardiograma que muestra ritmo sinusal con supradesnivel del ST de V1-V3 (máximo de 3mm en V2) con descenso especular (fig. 1A). En urgencias hospitalarias, ya asintomática, se le realiza un nuevo electrocardiograma que muestra mínima elevación del ST de V1-V3 con T negativas en cara lateral. Por este motivo, y tras protección radiológica, se le realiza un cateterismo cardiaco que evidencia lesión severa en tercio medio de la descendente anterior a nivel de la bifurcación con la primera diagonal (fig. 2A) implantándose stents convencionales a ambos vasos (fig. 2B). La coronaria derecha, que se cateterizó sin problemas, no tenía lesiones significativas (fig. 2C). A los 20min de terminar el procedimiento la paciente presenta de forma brusca episodio de bradicardia (30 latidos/min), taquipnea (24 inspiraciones/min) e hipotensión arterial (80/50mmHg), que corrige con atropina (1mg) y expansión (500ml de suero fisiológico), evidenciándose en el electrocardiograma posterior elevación del ST en cara inferior (máximo de 4mm en III) (fig. 1B). Por este motivo se decide realizar un nuevo cateterismo cardiaco donde se objetiva disección desde el ostium de la coronaria derecha hasta el tercio medio (fig. 2D) que se resuelve con el implante de stents convencionales. Tras el intervencionismo coronario, la evolución de la paciente fue tórpida precisando de aminas vasoactivas (noradrenalina a 0,6μg/kg/min) por shock cardiogénico y varias cardioversiones eléctricas por taquicardias ventriculares que derivaban en fibrilación ventricular. En este contexto se realiza intubación orotraqueal y en consenso con obstetras y neonatólogos se decide realizar cesárea urgente en la unidad de medicina intensiva que se lleva a cabo sin incidencias.
A) Electrocardiograma de 12 derivaciones al ingreso donde se evidencia elevación del ST en cara anterior (puntas de flecha). B) Electrocardiograma de 12 derivaciones, tras atropina, que muestra taquicardia sinusal a 125 latidos por minuto con elevación del ST en cara inferior (puntas de flecha).
A) Coronariografía izquierda (anteroposterior craneal) evidenciando enfermedad coronaria severa a nivel de la bifurcación del tercio medio de la descendente anterior con la 1.ª diagonal (flecha). B) Coronariografía izquierda (anteroposterior craneal) con stents implantados en descendente anterior y diagonal (cabezas de flecha). C) Coronariografía derecha (oblicua anterior izquierda) donde se evidencia una coronaria dominante sin lesiones. D) Coronariografía derecha (oblicua anterior izquierda craneal) mostrando disección desde el ostium hasta el tercio medio (flecha).
La disección coronaria es una tipo de enfermedad coronaria poco frecuente, con una prevalencia estimada del 0,07-0,28% y una incidencia anual de 0,26 casos por cada 100.000 personas (0,33 en las mujeres, 0,18 en los varones). No obstante, durante el embarazo, la disección coronaria es responsable del 27% de los infartos agudos de miocardio, aumentando hasta un 50% en el periodo periparto (especialmente dentro de las 2-3 semanas tras el parto)2. Sin embargo, la aterosclerosis sigue siendo la causa más frecuente de cardiopatía isquémica en la paciente embarazada resultando la hipertensión arterial, la diabetes mellitus, la edad materna avanzada, la preeclampsia y la eclampsia factores de riesgo independientes para el infarto de miocardio3. Aún así, otras causas, como el vasoespasmo o la trombosis, pueden justificar la aparición de un evento coronario agudo.
La disección coronaria espontánea se ha relacionado con el embarazo debido a un exceso de progesterona que conlleva cambios bioquímicos y estructurales en la pared arterial como la pérdida normal de fibras elásticas, la fragmentación de fibras reticulares o la disminución de ácidos mucopolisacáridos4. Por otro lado, la propia hemodinámica del embarazo, el estrés del parto, el esfuerzo físico, el estrés emocional extremo, las alteraciones en el tejido conectivo (síndrome de Ehlers-Danlos, Marfan, Loeys-Dietz o el seudoxantoma elástico), los síndromes genéticos, las cardiopatías congénitas o la patología aórtica pueden aumentar la incidencia de disecciones coronarias espontáneas5.
En lo que respecta al vasoespasmo coronario y a la trombosis coronaria, la primera puede deberse a una mayor reactividad a la angiotensina II y a la norepinefrina o a la coexistencia de disfunción endotelial y la segunda a alteraciones en los sistemas de la coagulación y la fibrinólisis o al consumo de tabaco1. Sin embargo, debemos tener en cuenta que la anemia severa, la preeclampsia, la hemorragia posparto, la infección posparto, el shock, la ergometrina, la prostaglandina E1 o los desequilibrios de líquidos y electrolitos pueden favorecer un evento coronario agudo6. Aún así, debemos descartar otras enfermedades como la presencia de fístulas coronarias, puentes miocárdicos, aneurismas de las arterias coronarias, embolias, vasculitis (enfermedades inflamatorias sistémicas, como la periarteritis nodosa, el lupus eritematoso o la eosinofilia), enfermedades infecciosas, la neurofibromatosis, la enfermedad de Kawasaki, la fibrodisplasia muscular, los trastornos metabólicos, las neoplasias o algunas toxicomanías, como el consumo de cocaína, que puedan ser también causa de infarto miocardio en la paciente joven.
Aunque clásicamente, se pensó que la disección coronaria ocurría en mujeres jóvenes sin factores de riesgo cardiovascular, en la actualidad se sugiere un espectro clínico más amplio que abarca a pacientes mayores con enfermedad coronaria ateroesclérotica o con fibrodisplasia muscular (enfermedad idiopática, segmentaria, no ateromatosa de la musculatura de las paredes arteriales de mediano y pequeño calibre) aún sin la presencia de afectación significativa en otros territorios7.
Debido a que la disección en ocasiones compromete la luz verdadera, la ecocardiografía intravascular y la tomografía de coherencia óptica parecen ser herramientas útiles para complementar la angiografía coronaria y aunque los datos recientes sugieren que el tratamiento médico conservador parece ser el eficaz (sobre todo en aquellos casos de disección distal o flujo coronario conservado)8, la intervención coronaria percutánea parece ser la preferida en la fase aguda para restaurar la perfusión coronaria y la estabilidad hemodinámica. Igualmente debemos tener en cuenta que en aquellos pacientes con disecciones espontáneas previas existe un riesgo incrementado a presentar una nueva disección iatrogénica en la realización de una nueva coronariografía desaconsejándose incluso que tengan un nuevo embarazo. Por el contrario, la cirugía de bypass coronario debería limitarse a aquellos pacientes en los que la intervención coronaria percutánea ha fracasado o no es posible9.
En relación a la radiación durante el procedimiento comentar que esta se estima entre 0,02 y 0,1mSv, dosis muy por debajo del umbral de teratogenicidad. A pesar de ello, se deben utilizar medidas de protección como cubrir el abdomen y la espalda de la paciente con un delantal de plomo10 y realizar un abordaje radial ya que minimiza la radiación abdominal/fetal y tiene un menor número de complicaciones relacionadas con la punción siendo los stents convencionales los preferidos al requerir un menor tiempo de doble antiagregación.
Aunque el mecanismo exacto responsable de la aparición de la disección coronaria en nuestra paciente durante la angiografía diagnóstica puede atribuirse a la propia cateterización de la coronaria derecha, asociado a la existencia de enfermedad coronaria y/o el embarazo, debemos tener en cuenta el mayor riesgo de disección, tanto espontánea como iatrogénica, que existe en la paciente embarazada.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.