En pacientes con enfermedad coronaria las guías establecen como objetivo un colesterol asociado a lipoproteínas de baja densidad (cLDL) <70mg/dl. A pesar de las evidencias del beneficio de un estricto control lipídico, el grado de consecución de objetivos es alarmantemente bajo en los estudios más recientes.
Hemos analizado el grado de cumplimiento de objetivos lipídicos en pacientes coronarios de nuestra área sanitaria.
MétodosEstudio observacional y transversal realizado en el Área de Salud de Cáceres (España). Se incluyeron 741 pacientes coronarios ingresados entre 2009-2015 con un perfil lipídico en los últimos 3 años. Se analizaron: colesterol total, cLDL, colesterol asociado a lipoproteínas de alta densidad (cHDL), triglicéridos (TG) y colesterol-no-HDL.
ResultadosEl 74,4% eran varones. La edad media fue de 68,5±13,1 años: 76,3±11,8 en las mujeres y 65,8±12,6 en los varones (p<0,001).
El 52,3% tenían un cLDL<70mg/dl, sin diferencias entre sexos; estaban en objetivos el 44,8% de los pacientes <55 años frente al 59,3% de los >75 años.
Tenían un cHDL>40mg/dl el 68,2% de los varones y un cHDL>50mg/dl el 54,8% de las mujeres. Mostraron unos TG<150mg/dl el 79,4%, sin diferencias entre sexos, y un colesterol-no-HDL<100mg/dl el 59,8%.
ConclusionesLa mitad de pacientes coronarios no alcanzan los objetivos de control lipídico, y esta proporción es muy inferior a la comunicada en estudios previos.
No existen diferencias en el cumplimiento de objetivos por sexos, y la edad es un predictor de cumplimiento.
Current guidelines recommend a low-density lipoprotein cholesterol (LDLc) target of <70mg/dl for patients with coronary artery disease. Despite the well-established benefits of strict lipid control, the most recent studies show that control rate of lipid targets are alarmingly low.
An analysis was performed on the lipid targets attained according to current guidelines for the prevention of cardiovascular disease in coronary patients in a Caceres healthcare area.
MethodsAn observational and cross-sectional study was carried out in a healthcare area in Caceres (Spain). The study included a total of 741 patients admitted for coronary disease between 2009 and 2015 with available lipid profile in the last 3 years Total cholesterol, high-density lipoprotein cholesterol (LDLc), high-density lipoprotein cholesterol (HDLc), triglycerides (TG) and non-HDLc were analysed.
ResultsThe majority (74.4%) of patients were male, with a mean age of 68.5±13.1 years; 76.3±11.8 for women and 65.8±12.6 for men (P<.001).
A total of 52.3% patients achieved the LDLc target of <70mg/dl, with no gender differences. Only 44.8% of the patients <55 years achieved their lipid targets, compared to 59.3% of the patients >75 years.
About 68.2% of men had an HDLc>40mg/dl, and 54.8% of women had an HDLc>50mg/dl. Overall, 79.4% of patients had a TG<150mg/dl, with no gender differences, and 59.8% had a non-HDLc<100mg/dl.
ConclusionsApproximately one half of patients with coronary disease do not achieve their target lipid levels as defined in the European guidelines, and this rate is less than reported in previous studies.
There are no gender differences in achieving lipid goals, and age is a predictor of adherence.
Uno de los principales determinantes del riesgo cardiovascular de los pacientes con enfermedad coronaria (EC) son las alteraciones del metabolismo lipídico.
La mayoría de estudios de intervención han relacionado los efectos beneficiosos cardiovasculares con la disminución de los niveles plasmáticos de colesterol asociado a lipoproteínas de baja densidad (cLDL) y han demostrado que valores de cLDL <70mg/dl se relacionan con disminución de episodios y de mortalidad cardiovascular en sujetos de alto riesgo. Por ello, las guías europeas de práctica clínica en dislipidemias y prevención cardiovascular1,2 consideran en los pacientes con riesgo cardiovascular muy alto un objetivo de control de cLDL <70mg/dl. Recientemente, incluso cifras de cLDL≈50mg/dl han mostrado beneficios adicionales en la prevención cardiovascular3 y se relacionan con reducción del volumen de la placa y aumento de la luz vascular4. Más recientemente, el estudio IMPROVE-IT ha acabado de corroborar la teoría lipídica al demostrar que cuanto más se bajen los niveles de cLDL, mayor mejoría pronóstica se obtiene, independientemente de con qué se baje5.
La conocida como tríada lipídica aterógena puede aparecer en muchos pacientes con EC y se expresa por elevación moderada de la concentración plasmática de triglicéridos (TG) y de las partículas de cLDL y disminución de las del colesterol asociado a lipoproteínas de alta densidad (cHDL), englobados todos ellos en la cifra del colesterol no asociado a lipoproteínas de alta densidad (cNoHDL)6. En estos pacientes se ha descrito la existencia de partículas de cLDL pequeñas y densas, que pueden cursar con cifras de cLDL aparentemente normales, similares a las observadas cuando existe un número inferior de partículas cLDL de mayor tamaño. Los valores de apolipoproteína B son, en estos casos, un marcador fiable del número de partículas aterogénicas circulantes, capaces de atravesar la pared arterial y depositarse en ella, y un adecuado subrogado de la apolipoproteína B es el cNoHDL. Un reciente metaanálisis con 62.154 pacientes incluidos en 8 estudios demostró que el cNoHDL tenía mejor correlación con el riesgo cardiovascular que el cLDL7. Por ello, algunos autores apoyan la utilización de apolipoproteína B o cNoHDL, y se han propuesto valores de corte objetivo para el cNoHDL, 30mg por encima de los valores de corte establecidos para el cLDL.
Existe consenso general en que la elevación del cLDL y del cNoHDL son los parámetros lipídicos más importante a efectos pronósticos. Sin embargo, aun en presencia de concentración de cLDL óptima, persiste un elevado riesgo residual de complicaciones aterotrombóticas relacionado con cHDL bajo y TG elevados. Por tanto, cuando se hayan alcanzado los valores diana del cLDL debe prestarse atención al aumento de los TG plasmáticos y a los niveles bajos del cHDL, puesto que ambos contribuyen al riesgo cardiovascular residual8.
El conocimiento del grado de control en práctica real de los niveles lipídicos en pacientes de muy alto riesgo cardiovascular como son los pacientes coronarios es fundamental para poder establecer estrategias que mejoren los resultados. Para ello es necesario maximizar los controles de lípidos en sangre, minimizar la inercia terapéutica que, en un estudio reciente, se estimó que era del 73%9, y mejorar la adherencia al tratamiento a través del tratamiento combinado10.
Los objetivos del estudio LIPICERES son:
- -
Conocer el grado de control lipídico de los pacientes con EC de nuestra área de salud (ausencia del cumplimiento de los objetivos para cLDL, cNoHDL y presencia de cHDL bajo y TG elevados).
- -
Investigar si la edad y el sexo son predictores del cumplimiento de los objetivos lipídicos.
Se trata de un estudio observacional, transversal y no intervencionista realizado en el Área de Salud de Cáceres (Extremadura, España). Se incluyeron todos los pacientes que ingresaron de forma consecutiva en nuestro hospital con diagnóstico de EC (aguda o crónica) desde enero de 2009 hasta junio de 2015 y de los que se disponía de perfil lipídico reciente, realizado durante los años 2013-2015. Si había más de una determinación de perfil lipídico en este periodo de tiempo, se eligió la más reciente. Los análisis podían haber sido prescritos por su médico de familia o en el hospital, con tal de que incluyeran perfil lipídico completo. El 12,7% de los análisis correspondían al año 2013, el 14,6% al año 2014 y el 72,7% al año 2015. Todos los pacientes recibieron tratamiento de alta intensidad con estatinas si no había contraindicación o circunstancias especiales que afectaran a la seguridad del paciente, de acuerdo con lo establecido en las guías europeas de práctica clínica1,2; si no se alcanzaban objetivos se añadía ezetimiba al tratamiento.
Se obtuvieron datos de 741 pacientes, 550 hombres (74,4%) y 191 mujeres (25,6%). Como datos clínicos solo se recogieron la edad y el sexo.
Cumplimiento de las directrices éticas: el protocolo fue aprobado por el Comité Ético de Investigación Clínica de Cáceres (CEIC-Cáceres). Se garantizó la protección de los datos personales de los pacientes.
Todos los pacientes seguían el tratamiento habitual de la EC, incluido el tratamiento hipolipemiante. No se cambió el manejo de los pacientes por participar en el estudio.
Análisis estadísticoEl análisis estadístico se realizó con el programa estadístico IBM SPSS 20.0 (SPSS Inc.; Chicago, Illinois, Estados Unidos). Las variables cuantitativas se presentan como media±desviación estándar y la comparación de sus medias se realizó mediante la prueba de la t de Student; las variables cualitativas se presentan como porcentajes y las comparaciones se estudiaron mediante prueba de la χ2. Las pruebas estadísticas utilizaron un nivel de significación estadística de 0,05.
ResultadosSe incluyeron 741 pacientes. El 74,4% eran varones. La edad media fue de 68,5±13,1 años: la de las mujeres de 76,3±11,8 y la de los varones de 65,8±12,6 (p<0,0001).
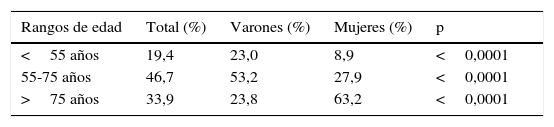
Respecto a la distribución por edades, el 33,9% tenían más de 75 años, y había un 21,9% que eran mayores de 80 años y un 3,2% mayores de 90 años. Un 19,4% de los pacientes tenían menos de 55 años.
La distribución por rangos de edad y género se refleja en la tabla 1. En edades más jóvenes predominan los varones, pero a medida que avanzamos en edad se va incrementando el número de mujeres, de tal manera que por encima de los 75 años la proporción de estas es más del doble que la de varones.
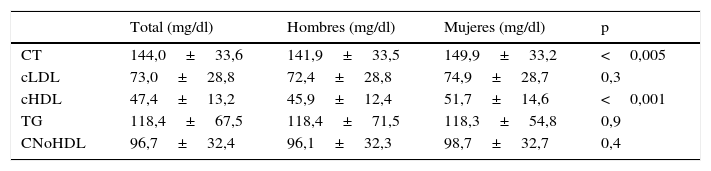
Los valores medios de lípidos se muestran en la tabla 2. Hubo diferencias estadísticamente significativas entre varones y mujeres en los niveles de colesterol total (CT) y cHDL.
Valores medios de parámetros lipídicos (media±DE)
| Total (mg/dl) | Hombres (mg/dl) | Mujeres (mg/dl) | p | |
|---|---|---|---|---|
| CT | 144,0±33,6 | 141,9±33,5 | 149,9±33,2 | <0,005 |
| cLDL | 73,0±28,8 | 72,4±28,8 | 74,9±28,7 | 0,3 |
| cHDL | 47,4±13,2 | 45,9±12,4 | 51,7±14,6 | <0,001 |
| TG | 118,4±67,5 | 118,4±71,5 | 118,3±54,8 | 0,9 |
| CNoHDL | 96,7±32,4 | 96,1±32,3 | 98,7±32,7 | 0,4 |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; cNoHDL: colesterol no HDL; CT: colesterol total; DE: desviación estándar; p: significación estadística <0,05; TG: triglicéridos.
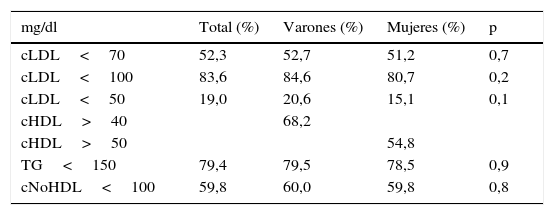
El grado de cumplimiento de objetivos lipídicos se muestra en la tabla 3. Más de la mitad de nuestros pacientes cumplen el objetivo de cLDL <70mg/dl, y más del 80% tenían un cLDL <100mg/dl; casi uno de cada 5 pacientes mostraban un cLDL <50mg/dl; el grado de cumplimiento de los objetivos fue similar en varones y mujeres. Una proporción cercana al 60% tenían un cNoHDL <100mg/dl, similar en varones y mujeres.
Grado de cumplimiento de objetivos lipídicos
| mg/dl | Total (%) | Varones (%) | Mujeres (%) | p |
|---|---|---|---|---|
| cLDL<70 | 52,3 | 52,7 | 51,2 | 0,7 |
| cLDL<100 | 83,6 | 84,6 | 80,7 | 0,2 |
| cLDL<50 | 19,0 | 20,6 | 15,1 | 0,1 |
| cHDL>40 | 68,2 | |||
| cHDL>50 | 54,8 | |||
| TG<150 | 79,4 | 79,5 | 78,5 | 0,9 |
| cNoHDL<100 | 59,8 | 60,0 | 59,8 | 0,8 |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; cNoHDL: colesterol no HDL; CT: colesterol total; p: significación estadística <0,05; TG: triglicéridos.
En cuanto a otros objetivos lipídicos secundarios relacionados con el riesgo residual, el 64,9% de los pacientes mostraban unos valores de cHDL adecuados, y el 79,4% tenían unos TG en valores óptimos, en proporción similar entre varones y mujeres.
Cuando consideramos el cumplimiento de objetivos lipídicos de cLDL <70mg/dl por los grupos de edad establecidos anteriormente, vemos que el 44,8% de los <55 años cumplen el objetivo frente al 54,2% de los >55 años (p=0,05); en las edades medias de la vida (entre 55 y 75 años) cumplen el objetivo de cLDL el 50,8% de los pacientes frente al 53,7% de las otras edades (p=0,45); y en cuanto a los pacientes más ancianos, el 59,3% de los >75 años tienen un cLDL <70mg/dl frente al 49,0% de los <75 años (p=0,013).
En los pacientes a los que se realizó el análisis durante los años 2013 y 2014 (n=202), los valores medios de cLDL fueron de 78,5±28,7mg/dl, y cumplían el objetivo de cLDL <70mg/dl el 44,1%, mientras que aquellos análisis realizados en 2015 (n=539) mostraron unos valores medios de cLDL de 71,0±28,6mg/dl y cumplían el objetivo de cLDL <70mg/dl el 55,9% (p=0,003).
DiscusiónLa dislipidemia se ha identificado como el principal factor de riesgo de sufrir EC11,12, y la mortalidad por EC se relaciona directamente con los valores séricos de cLDL7,13,14, de tal manera que una reducción de 1mmol/l (aproximadamente 39mg/dl) conlleva una reducción de la incidencia de episodios cardiovasculares mayores del 21% y de accidentes coronarios en un 23%15. Por este motivo, la mayoría de los consensos sobre prevención cardiovascular basan los objetivos de intervención en los niveles de cLDL, ya que la mayor parte de estudios de intervención han relacionado los efectos beneficiosos cardiovasculares con la disminución de los niveles plasmáticos de cLDL, y han demostrado que valores de cLDL <70mg/dl se relacionan con disminución de episodios y de mortalidad cardiovascular en sujetos de alto riesgo; incluso cifras de cLDL≈50mg/dl han mostrado recientemente beneficios adicionales en la prevención cardiovascular3,5 y se relacionan con reducción del volumen de la placa de ateroma y aumento de la luz vascular4.
Para conseguir los objetivos de cLDL utilizamos cambios en el estilo de vida, control de otros factores de riesgo, dieta hipolipemiante y normocalórica y fármacos, fundamentalmente las estatinas, que tienen una indicación IA en pacientes con EC.
Sin embargo, a pesar de las evidencias del beneficio de un estricto control lipídico, el grado de consecución de objetivos en este grupo de pacientes de muy alto riesgo con EC es alarmantemente bajo en los estudios.
Los estudios EUROASPIRE I, II y III determinaron las cifras de CT en pacientes con EC en los años 1995-1996, 1999-2000 y 2006-2007, y aunque la evolución en el tiempo muestra una tendencia positiva, las cifras de CT siguen siendo inaceptablemente altas16. En el EUROASPIRE IV17, realizado en los años 2012-2013, el 87% de pacientes con EC estaban en tratamiento con estatinas, pero solo el 21% tenían un cLDL <70mg/dl y el 58% <100mg/dl.
En el estudio L-TAP, realizado en Estados Unidos en 1996-1997, se encontró que la consecución de objetivos de cLDL <100mg/dl era solo del 18% en los pacientes con EC18. El estudio L-TAP 2, realizado 10 años después en 9 países, incluyendo España, mostró mejores resultados que el estudio inicial, pero aun así cerca de un tercio de los pacientes no alcanzaban los objetivos de cLDL <100mg/dl, y solo el 30% alcanzaron el objetivo de cLDL <70mg/dl19.
El registro italiano BLITZ-4 incluyó 11.706 pacientes valorados a los 6 meses de un episodio coronario, y solo el 24% tenían un cLDL <100mg/dl20.
Muchos otros estudios han mostrado datos similares evidenciando un mal control lipídico en los pacientes de alto riesgo. Los estudios EURIKA y REALITY llevados a cabo en 12 y 10 países europeos, respectivamente, incluyendo España, también mostraron altas tasas de pacientes de alto riesgo cardiovascular con mal control lipídico21,22. Respecto a los estudios realizados en España, en el estudio DYSIS-España, la tasa de pacientes con EC con cLDL >100mg/dl fue del 51,3%, mientras que los pacientes con cLDL >70mg/dl fueron superiores al 90%23.
Una reciente revisión bibliográfica sistemática de 120 publicaciones de los años 2010-2014 que evalúa el grado de control lipídico alcanzado en pacientes españoles con alto riesgo cardiovascular24 establece que, a pesar de la alta proporción de pacientes con EC tratados, únicamente entre el 26 y el 55% de los pacientes tratados presentaban niveles de cLDL <100mg/dl, y una proporción muchísimo menor niveles de cLDL <70mg/dl.
El estudio DARIOS, en el que se incluyeron cerca de 28.000 individuos a partir del año 2000, apenas el 1% de los varones y el 2% de las mujeres con diabetes o con un riesgo cardiovascular alto o muy alto alcanzaban los objetivos de cLDL <100mg/dl25.
El estudio ENRICA, realizado en más de 11.000 pacientes en España entre 2008 y 2010, mostró que entre los pacientes con EC, con cLDL elevado y en tratamiento farmacológico, solo el 43,6% tenían cLDL <100mg/dl, y solo el 5,2% tenían cLDL <70mg/dl26.
En el estudio CODIMET, cuyos datos se recogieron durante el año 2006, los valores medios de cLDL en pacientes coronarios fueron de 112,7±36,0 y la proporción con cLDL >70mg/dl fue del 88,4%27; y en un registro de pacientes con síndrome coronario agudo de Toledo de los años 2005-2008, solo el 14,1% de los pacientes con síndrome coronario agudo recurrente tenían un cLDL <70mg/dl28, similar a los datos de CODIMET. En LIPICERES los valores medios de cLDL fueron de 73,0±28,8mg/dl, prácticamente 40mg/dl menos que en CODIMET, y la proporción de pacientes con cLDL >70mg/dl fue del 47,7%, casi la mitad que en CODIMET, tan solo 8-9 años después.
En el estudio ELDERCIC se analizó el manejo ambulatorio de los pacientes con EC crónica atendidos por cardiólogos en España en función de la edad; tenían un cLDL <100mg/dl similar número de pacientes mayores y menores de 65 años (42,4% vs. 46,5%)29 y casi el 83% de los pacientes estaban tomando estatinas, sin diferencias significativas según la edad. En LIPICERES tenían un cLDL <70mg el 59,3% de los pacientes mayores de 75 años y el 49% de los menores de 75 años, siendo esta diferencia significativa. Diversos estudios han puesto de manifiesto que el colesterol plasmático varía con la edad del individuo, de tal manera que aumenta progresivamente desde la pubertad, estabilizándose hacia la sexta década, para declinar en etapas posteriores. En el estudio ENRICA los lípidos sanguíneos aumentaron con la edad hasta los 65 años, excepto el cHDL, que se mantuvo estable26. Esta disminución al final de la vida se atribuye a la combinación entre una desaparición más temprana por enfermedad cardiovascular de los individuos hipercolesterolémicos, y un concomitante decremento del peso con la edad30.
LIPICERES no muestra diferencias en el control del cLDL en relación con el sexo; en el estudio DYSIS-España el sexo femenino se asoció de forma independiente con valores de cLDL fuera de objetivos; por el contrario, el antecedente de EC y el tratamiento con dosis altas de estatinas, se asociaron con mejor control de cLDL23. Creemos que en pacientes de muy alto riesgo, especialmente pacientes con EC —como es la población de LIPICERES—, el tratamiento hipolipemiante es igual de frecuente e intenso en varones y mujeres, con lo que ambos están igual de tratados.
Los valores de apolipoproteína B son un marcador fiable del número de partículas aterogénicas circulantes, capaces de atravesar la pared arterial y depositarse en ella, y un adecuado subrogado de la misma es el cNoHDL. Un reciente metaanálisis con 62.154 pacientes incluidos en 8 estudios demostró que el cNoHDL tenía mejor correlación con el riesgo cardiovascular que el cLDL7, y así, la reducción de los valores de cLDL por debajo de 100mg/dl no se acompañaba de reducción de la incidencia de enfermedad cardiovascular si no se acompaña de reducciones del cNoHDL por debajo de 130mg/dl. Por ello, algunos autores apoyan la utilización de apolipoproteína B o cNoHDL, y se han propuesto valores de corte, para el cNoHDL, 30mg por encima de los valores de corte establecidos para cLDL. Sin embargo, las guías actuales no los consideran objetivos terapéuticos principales porque no se cuenta con ensayos clínicos específicamente diseñados con este fin.
En LIPICERES los valores medios de cNoHDL son de 96,7±32,4mg/dl, inferiores al nivel recomendado en pacientes con EC (<100mg/dl), y el 59,8% de pacientes coronarios cumplen este objetivo en nuestro estudio.
Sabemos que a pesar del estricto control del cLDL persiste una nada despreciable incidencia de complicaciones cardiovasculares; este concepto se ha denominado riesgo residual lipídico31 y se ha observado que es especialmente elevado en los pacientes de alto riesgo cardiovascular21. En un registro de pacientes con EC realizado en España, en el que el 94,1% estaban en tratamiento intensivo con estatinas, se observó que únicamente el 55% tenían cLDL <100mg/dl y, de estos, un elevado porcentaje tenían cHDL <40mg/dl y/o TG >150mg/dl, es decir, riesgo residual lipídico32. En total, el 30% de los pacientes tenían este riesgo residual.
Por tanto, cuando se hayan alcanzado los valores diana del cLDL debe prestarse atención al aumento de los TG plasmáticos y a los niveles bajos del cHDL, puesto que ambos contribuyen al riesgo cardiovascular residual8.
Lahoz et al. encuentran que en pacientes con EC establecida, un 26,3% de pacientes tenían un cHDL bajo y el 39,7% unos TG elevados33. En LIPICERES el 11,2% de pacientes tenían este riesgo residual (7,5% de varones y 3,7% de mujeres), un 35,1% de pacientes tenían un cHDL fuera de objetivos y un 20,6% unos valores de TG >150mg/dl. La elevada prevalencia de cHDL bajo y TG elevados en nuestro estudio no nos sorprende, ya que es conocida la asociación de la diabetes mellitus, factor de riesgo cardiovascular muy prevalente en pacientes con EC (como los de la población de LIPICERES), con un pobre control de cHDL y TG; además, las estatinas, usadas masivamente en pacientes con EC, tienen una leve acción sobre el cHDL y los TG23.
LIPICERES ha detectado un llamativo incremento en el porcentaje de pacientes con cLDL en objetivos del año 2015 con respecto a los años anteriores (del 42,8 al 55,9%); se nos ocurre que la presentación a finales del año 2014 durante las sesiones científicas de la American Heart Association (AHA) del estudio IMPROVE-IT, y posteriormente su publicación5, podrían haber tenido algún impacto en esta mejoría del control lipídico en nuestros pacientes coronarios durante el año 2015; dicho estudio es el primero en esta última década que demuestra beneficio clínico al bajar todavía más los niveles de cLDL (de 65 a 50mg/dl) reduciendo los episodios cardiovasculares con un fármaco «no estatina» como ezetimiba, que además tiene un perfil seguro. Esta afirmación debe ser tomada con cautela y confirmada o rechazada en trabajos posteriores que demuestren esta tendencia.
Consideramos que LIPICERES aporta un conocimiento actualizado del control real del perfil lipídico de los pacientes con EC en nuestro entorno, que probablemente sea extrapolable al resto de nuestro país; además constituyen los primeros datos de control lipídico después de la presentación de los datos del estudio IMPROVE-IT que, con toda seguridad, ha influido favorablemente en la consecución de objetivos lipídicos en pacientes de muy alto riesgo durante el último año.
El estudio LIPICERES presenta diversas limitaciones y fortalezas. Es un estudio observacional y transversal que incluyó los datos de la práctica clínica habitual. No puede excluirse que los datos de los pacientes que no habían tenido episodios agudos en los últimos 7 años (antes de 2009) y que no se incluyeron en el estudio pudieran afectar nuestros resultados. LIPICERES solo tiene en cuenta parámetros lipídicos, y no tiene en cuenta variables clínicas, excepto edad y sexo; somos conscientes de que otras variables clínicas y bioquímicas podrían ser predictores de lograr los objetivos lipídicos.
Conclusiones- -
Aproximadamente uno de cada 2 pacientes coronarios de nuestro medio no alcanza los objetivos de cLDL establecidos en las guías europeas. Aunque esta proporción de pacientes fuera de objetivos es importante, es muy inferior a la comunicada en estudios previos.
- -
Los objetivos de cLDL se cumplen de forma similar en varones y mujeres, y la edad es un predictor de cumplimiento de objetivos.
- -
Hay un porcentaje de pacientes coronarios con otros parámetros lipídicos fuera de rango, como son el cHDL (casi un tercio de los varones y casi la mitad de las mujeres) y los TG, que están elevados en uno de cada 5 pacientes, con lo que esto supone para el riesgo residual.
- -
Se constata un incremento en el porcentaje de consecución de objetivos de cLDL durante el año 2015 frente a años anteriores.
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Antonio González-Peramato Gutiérrez, jefe de servicio del Servicio de Análisis Clínicos y José Luis Bote-Mohedano, coordinador médico del Servicio de Admisión y Documentación Clínica del Hospital San Pedro de Alcántara de Cáceres.