Los sujetos con prediabetes, definida como glucemia alterada en ayunas (IFG), tienen un riesgo cardiovascular aumentado. El objetivo principal del estudio es establecer si la prediabetes se asocia con la presencia de placa ateroesclerótica subclínica (pATS) en forma independiente de la edad, el sexo, la hipertensión arterial y otros factores de riesgo cardiovascular.
Materiales y métodosEstudio observacional apareado por puntaje de propensión (PSM). Se incluyeron 481 sujetos con prediabetes (según los criterios de la Asociación Americana de Diabetes [ADA]) y 481 controles apareados por edad, sexo e hipertensión arterial. Se excluyeron sujetos con enfermedad coronaria y/o vascular periférica y/o diabetes. La pATS fue definida como la presencia de placa detectada por ecografía doppler carotídea.
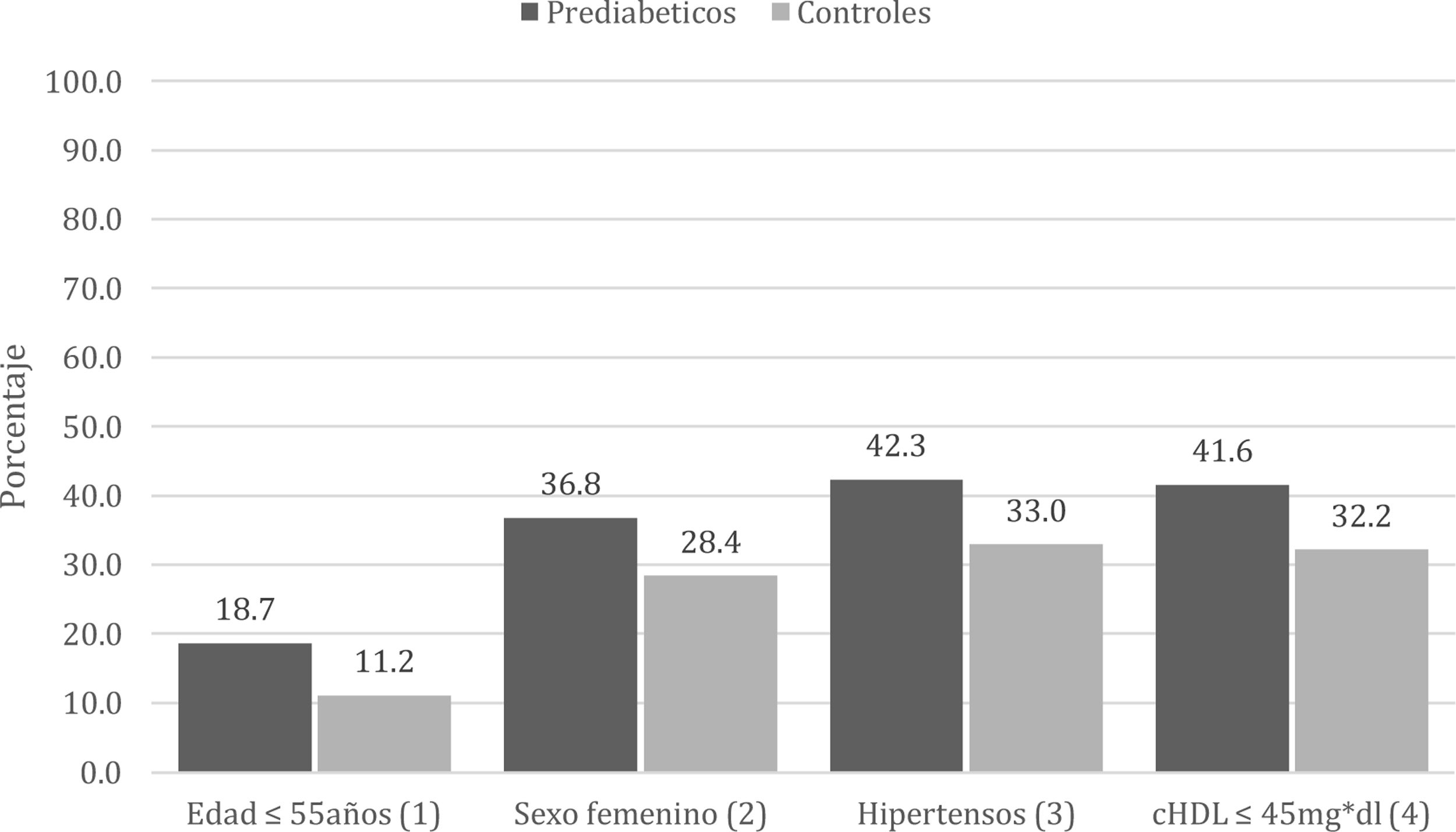
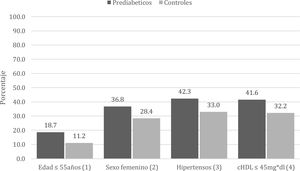
ResultadosLa prevalencia de pATS fue del 34,7% en los sujetos prediabéticos comparado con el 28,8% en los controles. El odds ratio (OR) ajustado tras realizar el control por edad, sexo, hipertensión arterial y c-HDL fue de 1,29 (IC 95%: 1,12-1,48; p<0,001). La prevalencia de pATS fue del 42,3% en los sujetos prediabéticos hipertensos comparada con el 32,9% en los controles (OR: 1,49; IC 95%: 1,05-2,12; p: 0,02). También observamos mayor pATS (18,7%) en los sujetos más jóvenes (≤55 años) comparada con los controles (11,1%) de igual edad (OR: 1,83; IC 95%: 1,05-3,2; p: 0,03).
ConclusionesLos sujetos con prediabetes se asociaron con mayor prevalencia de pATS. La posibilidad (odds) de presentar ateroesclerosis subclínica fue del 29% mayor en los sujetos con prediabetes tras ajustar por edad, sexo, hipertensión arterial y c-HDL.
Subjects with prediabetes, defined as impaired fasting blood glucose (IFG), have an increased cardiovascular risk. The main objective of the study is to establish whether prediabetes is associated with the presence of subclinical atherosclerotic plaque (pATS) regardless of age, sex, arterial hypertension and other cardiovascular risk factores.
Material and methodsObservational study with propensity score matching (PSM). We included 481 subjects with prediabetes (according to the criteria of the American Diabetes Association) and 481 controls matched for age, sex, and hypertension. Subjects with coronary artery disease and/or peripheral vascular disease and/or diabetes were excluded. pATS was defined as the presence of plaque detected by carotid doppler ultrasound.
ResultsThe prevalence of pATS was 34.7% in prediabetic subjects compared to 28.8% in controls. The adjusted odds ratio (OR) after controlling for age, sex, hypertension, and HDL-c was 1.29 (95% CI: 1.12-1.48; P<.001). The prevalence of pATS was 42.3% in hypertensive prediabetic subjects compared to 32.9% in controls (OR: 1.49; 95% CI: 1.05-2.12; P: .02). We also observed higher pATS (18.7%) in younger subjects (≤55 years) compared to controls (11.1%) of the same age (OR: 1.83; 95% CI: 1.05-3.2; P: .03).
ConclusionSubjects with prediabetes were associated with a higher prevalence of pATS. The possibility (odds) of presenting subclinical atherosclerosis was 29% higher in subjects with prediabetes after adjusting for age, sex, hypertension and HDL-c.
La prevalencia de diabetes en individuos adultos mayores de 20 años de Latinoamérica es del 8-10%, y se encuentra en aumento1. Este crecimiento tal vez ha sido favorecido por los hábitos de la alimentación, la obesidad y el sedentarismo que se observan en nuestra región1.
La mayoría de los pacientes con diabetes pasan por un período previo asintomático de prediabetes que se caracteriza por hiperglucemia en ayunas (IFG) y/o intolerancia oral a la glucosa (IGT)2. Además, la prediabetes progresará a diabetes mellitus tipo 2 (DM2) manifiesta en aproximadamente el 25% de los sujetos dentro de 3-5 años3.
Existe un impacto económico creciente de la diabetes y prediabetes sobre los sistemas de salud, por lo que resulta clave delinear estrategias para mejorar la detección, la prevención y el tratamiento de la enfermedad y sus complicaciones4.
La prevalencia mundial de prediabetes varía en función de la definición y el valor de corte tomado para la IFG o para la intolerancia a la glucosa3,5. El límite inferior definido por la Asociación Americana de Diabetes (ADA) y recomendado por las guías de la Sociedad Europea de Cardiología (ESC) y la Asociación Europea para el Estudio de la Diabetes (EASD), conducen a tasas de prevalencia mucho más altas en comparación con las definidas por las guías de la OMS2,3. En una cohorte de adultos no diabéticos, sin antecedentes de infarto de miocardio, la modificación del umbral inferior de IFG de 110 a 100mg/dl resultó en un aumento en la prevalencia de prediabetes del 19,8 al 34,6%6. En este estudio, el 34,6% tenía prediabetes; el 19,4% solo IFG; el 5,4% solo IGT y el 9,8% tenían tanto IFG como IGT6.
Durante el período de prediabetes ocurren una serie de cambios que favorecen el desarrollo de aterosclerosis como las alteraciones del perfil lipídico, la presencia de disfunción endotelial y los cambios inflamatorios que favorecen la ateroesclerosis precoz7. Múltiples estudios realizados en pacientes con prediabetes, definida como IFG, demostraron que el riesgo de presentar eventos cardiovasculares, enfermedad coronaria, accidente cerebrovascular y/o mortalidad cardiovascular y total está aumentado8.
La asociación entre el espesor intima media carotídeo y niveles de HbA1c en individuos sin diabetes ha sido estudiada extensamente. En el estudio MESA que incluyó a 5.121 participantes, se demostró dicha asociación tras ajuste por factores de riesgo cardiovascular9. Sin embargo, existen muy pocas investigaciones clínicas que hayan analizado la asociación entre prediabetes y la presencia de placa ateroesclerótica, posiblemente por la dificultad que conlleva la presencia de múltiples factores de confusión que se presentan en esta población. Tampoco está claro si existen subgrupos de pacientes con prediabetes que tengan mayor prevalencia de ateroesclerosis, y como consecuencia, tengan mayor beneficio con una intervención precoz.
El objetivo principal del estudio es establecer si la prediabetes se asocia con la presencia de placa ateroesclerótica subclínica (pATS) en forma independiente de la edad, el sexo, la hipertensión arterial (HTA) y otros potenciales factores de riesgo cardiovascular que puedan actuar como factores de confusión.
MetodosDiseño y población del estudioEl presente estudio tiene un diseño observacional de tipo transversal apareado por puntaje de propensión (PSM). Los criterios de inclusión fueron: 1) adultos ≥18 años; 2) prediabetes (según los criterios de la ADA), definida como IFG con valores de glucemia entre 100-125mg/dl y HbA1c<6,5%; 3) ausencia de tratamiento hipolipemiante o antidiabético en los últimos 6 meses y 4) consulta por primera vez al servicio de prevención cardiovascular de nuestro centro. Se excluyeron sujetos con enfermedad coronaria y/o vascular periférica y/o diabetes (definida como antecedentes de diabetes tratada o glucemia ≥126mg/dl o HbA1c≥6,5%). La fuente de los datos fue un registro prospectivo y consecutivo del servicio de prevención cardiovascular de nuestro centro. De la misma base de datos se seleccionó mediante PSM un grupo control de individuos sin prediabetes, con idénticos criterios de inclusión-exclusión y similar edad, sexo e HTA. Se realizó el apareamiento inicial por edad, sexo e HTA dado que son factores de confusión que predicen placas ateroescleróticas en nuestra población de prevención primaria. Luego se seleccionaron en 2 etapas otros factores de confusión entre los factores de riesgo clásico mediante análisis de regresión logística y posterior análisis de subgrupos (ver análisis estadístico).
VariablesLos datos demográficos, las variables de interés y los factores de riesgo cardiovascular fueron recolectados del registro prospectivo y consecutivo del servicio de prevención cardiovascular de nuestro centro y de la historia clínica de los sujetos.
Se utilizaron las siguientes definiciones para los factores de riesgo cardiovascular: HTA cuando la presión arterial era ≥140/90mmHg o si recibía tratamiento o tenía antecedentes de HTA. Tabaquismo se recabó el antecedente de tabaquismo actual dentro del año, no se consideró el extabaquismo por ausencia de registro histórico de esta variable. Las variables continuas fueron categorizadas para el análisis de subgrupos y el cálculo de odds ratio (OR) ajustado. Las categorías fueron las siguientes: edad (≤55 y >55 años); colesterol asociado a LDL (c-LDL<160 y ≥160mg/dl); colesterol asociado a HDL (c-HDL≤45 y >45mg/dl) y triglicéridos (TG≤150 y>150mg/dl). Las categorías fueron seleccionadas en base a valores de corte tradicionales (c-LDL y TG) y en base a datos previos de nuestra población sobre optimo valor de corte (edad y c-HDL).
Ateroesclerosis subclínica fue definida como la presencia de una o más placas ateroescleróticas detectadas por eco-doppler carotídeo (pATS) utilizando los criterios del estudio ARIC10, que tienen en cuenta la presencia de 2 de los 3 siguientes criterios: a) Aumento de espesor intima media >1,5; b) Forma anormal (protrusión hacia la luz, perdida de alineación de la pared), y c) Textura anormal. El análisis bioquímico de laboratorio y la evaluación ecográfica vascular carotidea, fue realizado por el laboratorio central y la sección de ultrasonido cardiovascular de nuestra institución.
En forma adicional se estudió la prevalencia de pATS en los siguientes subgrupos clínicos: edad, sexo, HTA, tabaquismo actual, antecedentes familiares de enfermedad coronaria precoz (antecedentes familiares), c-LDL, c-HDL y TG.
La resistencia a la insulina se evaluó a través del índice de glucosa insulina (HOMA-IR). A un subgrupo consecutivo de casos y controles, se les realizó determinación de proteína C reactiva ultrasensible (PCRus). Esta determinación no se realizó en todos los pacientes dado que se dejó de realizar por motivos administrativos en los últimos 18 meses del registro.
Aspectos éticosEl protocolo de este estudio fue aprobado previamente por el comité de ética de nuestra institución y se encuentra registrado en la base de datos de estudios clínicos PRIISA.BA (número 4.852) del gobierno de la ciudad de Buenos Aires. El estudio se realizó respetando las normativas locales para estudios observacionales (resolución 1.480/2011 del Ministerio de Salud de la Nación) y acorde con las buenas prácticas de fármaco-epidemiología. Por ser un estudio retrospectivo y la fuente de datos secundaria se pudo prescindir del consentimiento informado escrito de acuerdo a las excepciones enumeradas en la normativa local para estudios observacionales.
Análisis estadísticoSe calculó el tamaño muestral en base a una prevalencia estimada en nuestra población de pATS del 40% en los sujetos prediabéticos y del 30% en el grupo control. Las estimaciones están basadas a la prevalancia de pATS en sujetos de alto riesgo en nuestra población de prevención primaria y los hallazgos de estudios similares al nuestro11–13. Una muestra de 354 sujetos por grupo (708 en total) nos daría un 80% de poder para detectar una diferencia absoluta del 10% en la prevalencia de pATS por ecografía doppler carotídea, con un intervalo de confianza del 95% (IC 95%). La selección del grupo control se realizó por PSM con método de mejor vecino con apareamiento 1:1. En el material adicional se describe cómo se realizó el apareamiento. Los IC 95% se calcularon por método exacto. Se utilizó estadística inferencial para análisis basales y de subgrupos, aplicando el test de la t de Student o la U de Mann-Whitney y el test del Chi-cuadrado o exacto de Fisher para las variables continuas o categóricas, respectivamente, según corresponda.
En el modelo final de ajuste se incluyeron las 3 variables de confusión definidas en el protocolo para el apareamiento (edad, sexo e HTA) por su relevancia como predictores de pATS en nuestra población, y también se incluyeron otros factores de confusión adicionales seleccionados entre los factores de riesgo clásico en dos etapas. Primero por análisis de regresión logística en la población total, y luego mediante el análisis de asociación de pATS en prediabéticos versus controles dentro de los diferentes subgrupos de los factores de confusión seleccionados en la regresión logística. Para la selección de factores de confusión adicionales se utilizó un valor de corte de p<0,1 tanto en la regresión logística como en el análisis de subgrupos posterior. El OR ajustado de la asociación entre prediabetes y pATS se calculó por el método de Cochran-Mantel-Haenszel controlado por los estratos utilizados en el apareamiento y factores de confusión adicional. El OR ajustado se analizó tras verificar la homogeneidad de los estratos mediante test de Woolf. Se utilizó el programa estadístico CRAN® versión 3.5.0. Se estableció un valor del 5% como nivel de significación.
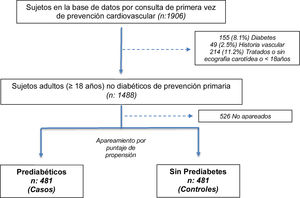
ResultadosDel total de 1.488 sujetos, se incluyeron 481 (32,3%) casos con prediabetes y 481 controles sin prediabetes, apareados por edad, sexo y presencia de HTA, incluidos en la base de datos durante un período de 36 meses que concluyó en enero de 2018. El motivo de consulta fue la realización de control cardiovascular de rutina (fig. 1).
Características de la poblaciónAntes del apareamiento, los pacientes prediabéticos se caracterizaron por ser un grupo de mayor riesgo cardiovascular con mayor edad, sexo masculino, HTA, c-HDL bajo, TG altos y prevalencia de pATS en comparación con los pacientes sin prediabetes (tabla S1 del material adicional). Después del apareamiento, los casos y controles tuvieron similares características en cuanto a edad, sexo, prevalencia de HTA, y los pacientes con prediabetes presentaron mayor índice de masa corporal, índice de resistencia a la insulina y niveles más altos de TG, y menores niveles de c-HDL y c-LDL comparado con los controles (tabla 1).
Características de los sujetos
| Prediabetes (n: 481) | Controles (n: 481) | Valor de p | |
|---|---|---|---|
| Demografía | |||
| Edad en años | 56,9±11,6 | 56,7±12,1 | 0,91 |
| Sexo masculino | 308 (64) | 291 (60,5) | 0,258 |
| Factores de riesgo cardiovascular | |||
| Hipertensión arterial | 274 (57) | 267 (55,5) | 0,649 |
| Tabaquismo | 24 (5) | 29 (6) | 0,48 |
| Antecedentes familiares | 39 (8) | 34 (7) | 0,54 |
| Examen físico | |||
| IMC, kg/m2 | 27,43±4,26 | 26,56±4,17 | 0,002 |
| PA sistólica, mmHg | 125±14 | 124±14 | 0,188 |
| PA diastólica, mmHg | 78±9 | 78±10 | 0,974 |
| Laboratorio | |||
| Glucemia, mg/dl | 107±6 | 91±6 | <0,001 |
| Colesterol total, mg/dl | 201±39 | 205±38 | 0,068 |
| c-LDL, mg/dl | 127±36 | 131±34 | 0,038 |
| c-HDL, mg/dl | 50±14 | 53±14 | <0,001 |
| Triglicéridos, mg/dl | 125±97 | 109±59 | 0,002 |
| Apo-B, mg/dl | 98±48 | 96±28 | 0,442 |
| Apo-A, mg/dl | 146±33 | 150±28 | 0,021 |
| HOMA-IR | 3,31±2,79 | 2,01±1,22 | <0,001 |
Variables contínuas expresadas como media±desviación estándar; variables categóricas expresadas como n (%).
Apo-A: apolipoproteína A; Apo-B: apolipoproteína B; c-HDL: colesterol ligado a HDL; c-LDL: colesterol ligado a LDL; HOMA-IR: índice de resistencia a la insulina; IMC: índice de masa corporal; PA: presión arterial.
La PCRus fue medida en 228 casos y en 243 controles. La misma, fue mayor en el grupo de los pacientes con prediabetes (media±DS: 3,37±12,66mg/dl; mediana y cuartil-Q1/Q3: 1,55 y 0,8/3,37mg/dl) comparado con el grupo control (media±DS: 2,04±2,93mg/dl; mediana y Q1/Q3: 1,2 y 0,6/2,45mg/dl); p: 0,026.
Análisis de factores de confusión asociados a placa ateroescleróticaLos factores de confusión adicionales asociados a placa ateroesclerótica fueron seleccionados entre los factores de riesgo clásicos y estudiados en 2 pasos para su posterior inclusión en el modelo final de análisis. En el primer paso se realizó un análisis de regresión logística en la población total (casos y controles) para estudiar la potencial asociación entre diferentes factores de riesgo y placa ateroesclerótica en la población de estudio. Los 2 factores de riesgo adicional seleccionados tras la regresión logística fueron tabaquismo actual y c-HDL (≤45 y >45mg/dl) (tabla S2 del material adicional). En el segundo paso se realizó un análisis de subgrupos en los pacientes prediabéticos versus los controles estudiando la asociación entre los factores de riesgo utilizados en el apareamiento (edad, sexo e HTA) y los factores de riesgo seleccionados en la regresión logística (tabaquismo actual y c-HDL), con placa ateroesclerótica (tabla S3 y figura S2 del material adicional).
Después de estos análisis en forma adicional a las variables utilizadas en el apareamiento, (edad, sexo e HTA), se seleccionó el c-HDL (≤45 >45mg/dl) como factor confusor adicional asociado a la presencia de placa y a la prediabetes para su inclusión en el modelo final. Todas estas variables estuvieron asociadas con mayor prevalencia de placa en pacientes prediabéticos en relación a los controles con valor de p<0,1, motivo por el cual fueron seleccionadas para el modelo final (tabla S3 y figura S2 del material adicional).
Prevalencia de placa ateroescleróticaLa prevalencia de pATS fue del 34,7% (167/481) en los pacientes prediabéticos comparado con el 28,8% (139/481) en los controles. El OR ajustado (Cohrane-Mantel-Haenzel) tras realizar el control por edad, sexo, HTA y c-HDL fue de 1,29 (IC 95%: 1,12-1,48; p<0,001) (fig. 2).
En el análisis de subgrupos, encontramos mayor prevalencia de pATS en los subgrupos de sujetos prediabéticos más jóvenes (≤55 años) y en los hipertensos comparado con los controles (tabla S3 y figuras 2 y S2 del material adicional). La prevalencia de pATS fue del 18,7% en los pacientes prediabéticos más jóvenes comparada con el 11,1% en los controles de similar edad (OR: 1,83; IC 95%: 1,05-3,2; p: 0,03). La prevalencia de pATS fue del 42,3% en los pacientes prediabéticos hipertensos comparada con el 32,9% en los controles hipertensos (OR: 1,49; IC 95%: 1,05-2,12; p: 0,02) (tabla S3 y figuras 2 y S2 del material adicional).
Hubo una tendencia a mayor pATS en los pacientes prediabéticos con c-HDL≤45mg/dl comparado con los controles con similar c-HDL, 41,9 y 32,2%, respectivamente (OR: 1,52; IC 95%: 0,98-2,36; p: 0,06). Además, observamos una tendencia a mayor pATS en los pacientes prediabéticos de sexo femenino comparado con los controles, 18,7 y 11,2%, respectivamente (OR: 1,48; IC 95%: 0,95-2,3; p: 0,08) (tabla S3 y figuras 2 y S2 del material adicional).
DiscusiónEn el presente estudio se confirma una mayor prevalencia de pATS en sujetos definidos como prediabéticos comparados con el grupo control tras el ajuste por potenciales factores de riesgo cardiovascular (edad, sexo, HTA y c-HDL).
El OR ajustado observado fue de 1,29 (IC 95%: 1,12-1,48) es consistente con el estudio ILERVAS y el SPREDIA-212,13. El estudio ILERVAS incluyó 2.269 pacientes con prediabetes por criterios ADA, con características basales de gran similitud con nuestra población y 4.419 controles en 30 centros de atención primaria de España12. Este estudio encontró mayor prevalencia de pATS en los pacientes prediabéticos (49,3%) en comparación con el grupo control (43,5%). La mayor prevalencia fue a expensas del territorio carotideo (OR: 1,27; IC 95%: 1,14-1,40; p<0,001)12. La asociación de los niveles de HbA1c con pATS se mantuvo en forma significativa incluso tras ajustar por edad, sexo y factores de riesgo cardiovascular12. El estudio SPREDIA-2 es un estudio epidemiológico de base poblacional realizado también en España que seleccionó una muestra aleatoria poblacional de 1.457 adultos de los cuales 850 tenían prediabetes y 349 fueron controles13. El estudio SPREDIA-2 encontró mayor prevalencia de pATS en los pacientes prediabéticos (45,1%) en comparación con el grupo control (34,2%). El OR fue de 1,31 (IC 95%: 1,01-1,69), tras ajuste por edad, sexo y factores de riesgo cardiovascular13.
Nuestro estudio complementa las observaciones del estudio ILERVAS y el SPREDIA-2 dado que encuentra similares hallazgos, pero en una población argentina de menor riesgo y con un diseño observacional con apareamiento mediante el PSM con estimación final del OR ajustado por factores de riesgo cardiovascular. Creemos que, a pesar de ser un estudio de tipo transversal, las características del diseño (apareado por puntaje de propensión) mejoran la validez interna y el grado de evidencia.
En el análisis de subgrupos encontramos una mayor prevalencia de pATS en los participantes hipertensos y en los de menor edad. La asociación de pATS con un factor de riesgo clásico como la hipertensión y niveles de glucemia está bien descripta en los pacientes con síndrome metabólico14. El mayor efecto de la prediabetes sobre el puntaje de calcio coronario en población más joven se ha observado previamente en estudios en los que se realizó estratificación por edad15. En el estudio INTERHART se vio como niveles crecientes de HbA1c se asociaron con una probabilidad del 19% mayor (IC 95%: 14-23) de infarto agudo de miocardio tras ajustar por todas las covariables de riesgo16. Esta asociación fue mayor en los pacientes más jóvenes16. Estos hallazgos podrían señalar un mayor proceso ateroesclerótico a menor edad que se evidencia, posiblemente, debido a la menor prevalencia de otros factores de confusión en la población más joven17. También observamos una tendencia no significativa a mayor presencia de placa en las mujeres y en los sujetos con c-HDL bajo. En estudios previos se ha asociado a las mujeres prediabéticas con mayor puntaje de calcio coronario8 y aumento del riesgo cardiovascular18,19.
Los sujetos con prediabetes en nuestro estudio también se asociaron con mayor índice de resistencia a la insulina y actividad inflamatoria. La resistencia a la insulina se asocia con la dislipidemia aterogénica (niveles bajos de c-HDL, predominancia de partículas pequeñas y densas de c-LDL y TG elevados), disfunción endotelial, inflamación y alteración de la fibrinólisis, todos factores asociados con mayor riesgo de enfermedad cardiovascular20–23. Esto podría implicar que las alteraciones en el metabolismo de los glúcidos debido al estado de resistencia insulínica acelera el proceso ateroesclerótico conduciendo a un incremento del riesgo cardiovascular8,14–23.
Conociendo que la presencia de aterosclerosis subclínica ha sido vinculada a un incremento en el riesgo de eventos cardiovasculares10,24–26 y que los pacientes con prediabetes se caracterizan por presentar múltiples factores de riesgo, resistencia a la insulina y dislipidemia aterogénica, se desprenden algunas implicancias clínicas de nuestro trabajo. Tal como recomiendan las guías debe existir un elevado grado de alerta para precozmente realizar cambios hacía hábitos de vida saludable (reducción en la ingesta calórica, dieta mediterránea y ejercicio regular de grado moderado a intenso) con control agresivo de los factores de riesgo cardiovascular como la hipertensión y tabaquismo2. Dada la elevada prevalencia de pATS en esta población creemos que la misma se podría beneficiar con la realización de un estudio de baja complejidad como la ecografía doppler carotidea para investigar en forma precoz la presencia de placa ateroesclerótica y realizar un control más agresivo de la dislipidemia y otros factores de riesgo cardiovascular27.
LimitacionesNuestro estudio tiene varias limitaciones que deben ser señaladas. Al ser un estudio observacional no se puede establecer causalidad. El carácter observacional del estudio lo expone a múltiples sesgos entre los que señalamos el relacionado con la selección de sujetos y con el registro de las diferentes variables de estudio en los registros médicos. En nuestro trabajo hay un subregistro de tabaquismo activo seguramente relacionado con un problema en la recogida de datos de esta variable, por ende, la influencia de esta variable en el modelo final no puede ser descartada. La población de participantes del estudio representa una población joven de bajo riesgo que es visita en nuestro centro con el objetivo de realizar una evaluación cardiovascular de rutina, y por ende puede no ser representativa de la población general de nuestro país o de otros países.
ConclusionesEn el presente estudio se observó una asociación entre prediabetes y una mayor prevalencia de pATS. Esto llevó a que la posibilidad (odds) de presentar ateroesclerosis subclínica fuera del 29% mayor en los sujetos con prediabetes con relación a los controles tras ajustar por edad, sexo, HTA y c-HDL. Los pacientes hipertensos y los menores de 55 años fueron los subgrupos en los cuales observamos una mayor asociación con pATS. Creemos que estos hallazgos deben llevar a una estratificación temprana del riesgo para individualizar los sujetos que requerirán intervenciones más agresivas sobre los factores de riesgo cardiovascular.
FinanciaciónEl presente trabajo no contó con ninguna fuente de financiación.
AutoríaTodos los autores han participado en la generación de datos y en la revisión de este artículo.
Conflicto de interesesNinguno de los autores declara conflicto de intereses con relación a este artículo.
Agradecemos a Fernando Botto por la revisión del presente manuscrito.