El hiperparatiroidismo primario es una enfermedad endocrina frecuente siendo la cirugía el único tratamiento curativo. La técnica quirúrgica puede estar condicionada por las pruebas de localización preoperatorias. Nuestro objetivo ha sido analizar los resultados quirúrgicos en cuanto a la tasa de curación, etiología y localización de las glándulas responsables del hiperparatiroidismo primario en pacientes con gammagrafía con 99mTc-sestamibi preoperatoria negativa.
MétodosEstudio observacional en pacientes con diagnóstico de hiperparatiroidismo primario esporádico con gammagrafía 99mTc-sestamibi negativa operados de forma consecutiva en una Unidad de Cirugía Endocrina durante 18 años. Se analizaron las tasas de curación, la hormona paratiroidea intraoperatoria (PTHio), etiología y la localización de las glándulas patológicas.
ResultadosEn el estudio se incluyeron 120 pacientes. Tras la cirugía el 95% (n = 114) presentaron criterios de curación de hiperparatiroidismo. El 14,1% presentaba una enfermedad multiglandular. Respecto a la localización de los adenomas el 69% presentaban una localización peritiroidea habitual, objetivando un 23,9% de ectopias que se localizan a nivel cervical y un 7,1% de localización mediastínica.
ConclusionesLa ausencia de captación en gammagrafía con 99mTc-sestamibi no debe condicionar la indicación quirúrgica, ya que en manos expertas el porcentaje de éxito es similar a los pacientes con la prueba positiva. La indicación debe ser establecida por criterios clínicos y bioquímicos.
The primary hyperparathyroidism is a frequent disease whom the surgery is the only curative treatment. The preoperative location imaging techniques could help in the surgical management. Our objective was to analyze surgical results regarding the cure rate, etiology and location of the glands responsible for the primary hyperparathyroidism in patients with negative preoperative 99mTc-sestamibi scintigraphy.
MethodsObservational study in patients with the diagnosis of primary sporadic hyperparathyroidism with negative 99mTc-sestamibi scintigraphy, operated consecutively in an Endocrine Surgery Unit for 18 years. The cure rate, the intraoperatory parathyroid hormone (PTH), the etiology and the pathological glands location were analyzed.
ResultsIn the study were included 120 patients. After surgery 95% of patients (n = 114) presented cure criteria of hyperparathyroidism. The 14.1% presented a multigland disease; 69% of the adenomas presented a typical perithyroid location, founding a percentage of 23.9% of ectopic adenomas in cervical location and a 7.1% in mediastinum.
ConclusionsThe absence of uptake in the 99mTc-sestamibi scintigraphy should not condition the surgical indication. The success with experienced surgeons is similar to patients with positive results. The surgical indication must be established by clinical and biochemistry criteria.
El hiperparatiroidismo primario (HPTP) es una enfermedad endocrina común, siendo el tercer trastorno endocrinológico más frecuente1 tras la diabetes y la patología tiroidea. El diagnostico de esta enfermedad se establece con base en los niveles de calcio y hormona paratiroidea (PTH) séricos2. La cirugía es el único tratamiento curativo de esta enfermedad1.
En las dos últimas décadas, gracias al avance de las pruebas de localización preoperatoria, la cirugía de paratiroides ha sufrido un cambio, permitiendo desarrollar técnicas quirúrgicas mínimamente invasivas. Actualmente la gammagrafía sigue siendo una de las herramientas más utilizadas para localizar los adenomas, aumentando su sensibilidad y especificidad al realizarla con 99mTc-sestamibi mediante técnica de SPECT. Desafortunadamente, la eficacia de esta prueba para el diagnóstico de la enfermedad multiglandular es reducida, por lo que muchos autores recomiendan combinar diferentes modalidades diagnosticas como gammagrafía y ecografía. Otras técnicas de imagen como TC, TC 4D, RM y, sobre todo, PET/TC con diferentes radiotrazadores (con 11C-metionina o 18F-colina) están teniendo buenos resultados, especialmente en los casos que no se han podido localizar mediante gammagrafía y ecografía3,4, aunque no todos los centros disponen de esta técnica.
La ausencia de localización preoperatoria puede generar dudas en el endocrinólogo sobre la conveniencia de la indicación quirúrgica. No obstante, para sentar la indicación quirúrgica en esta patología, no es obligatoria la localización preoperatoria, ya que el tratamiento quirúrgico de los HPTP no localizados preoperatoriamente podría tener alta tasa de éxito en manos de cirujanos expertos.
El objetivo de este estudio es comunicar los resultados quirúrgicos, en cuanto a la tasa de curación, etiología y localización de las glándulas responsables del hiperparatiroidismo primario en los pacientes con gammagrafía con 99mTc-sestamibi preoperatoria negativa.
MétodosEstudio retrospectivo observacional no aleatorizado realizado por la Unidad de Cirugía Endocrina de un centro del tercer nivel. Se incluyeron pacientes intervenidos desde septiembre de 2000 a julio del 2018 con diagnóstico de HPTP esporádico no localizado preoperatoriamente. Los criterios de exclusión fueron los siguientes: antecedente de cirugía tiroidea o paratiroidea y pacientes con hiperparatiroidismo primario en contexto de neoplasia endocrina múltiple (MEN). En todos los pacientes se realizó gammagrafía con 99mTc-sestamibi y una ecografía cervical preoperatoriamente.
En los pacientes incluidos en el estudio se realizó un análisis descriptivo en cuanto a la tasa de curación, la PTH intraoperatoria (PTHio), etiología y localización de las glándulas patológicas. Las variables cuantitativas se presentan como valor medio más desviación estándar y en valores analíticos se presenta el rango de valores.
Se realizó un seguimiento mínimo de 18 meses. Se consideró curación, si el paciente presentaba un calcio sérico dentro de los límites normales al menos seis meses tras la intervención. Se definió persistencia, cuando se encontró hipercalcemia en los primeros seis meses postoperatorios, y recidiva si hay una nueva elevación del calcio sérico a partir de los seis meses tras la intervención quirúrgica.
Se siguió la recomendación del Positional Statement of the European Society of Endocrine Surgeons (ESES) que recomienda el uso de PTHio en pacientes con pruebas de localización negativas o no concordantes5. Se consideró PTHio curativa, de acuerdo con los Criterios de Miami, como un descenso de la PTHio ≥ 50% a los 10 minutos postresección de la glándula patológica respecto a la concentración más alta de PTH de las dos muestras obtenidas con anterioridad (PTH basal y la prerresección). Se consideró verdadero positivo cuando la PTHio descendió correctamente, consiguiendo la curación clínica tras la resección del adenoma; falso positivo en los casos en que la PTHio descendió adecuadamente, pero la enfermedad persistió; falso negativo cuando la PTHio no descendió suficientemente, sin objetivar otra glándula patológica, en un paciente con curación clínica; verdadero negativo cuando la PTHio no descendió porque había una enfermedad multiglandular.
ResultadosDe los 726 pacientes intervenidos por hiperparatiroidismo primario esporádico, en 123 la gammagrafía MIBI preoperatoria fue negativa, tres pacientes fueron excluidos por presentar cirugía tiroidea (dos) o paratiroidea (uno) previa.
De los pacientes sin localización preoperatoria, la edad mediana fue de 59 años (rango 14-80 años), predominantemente mujeres (74%). Los pacientes tenían una calcemia mediana preoperatoria de 11,4 mg/dL (rango 10,6-16,3 mg/dL) y una PTH sérica de 154,5 pg/dL (rango 77-1.679 pg/dL).
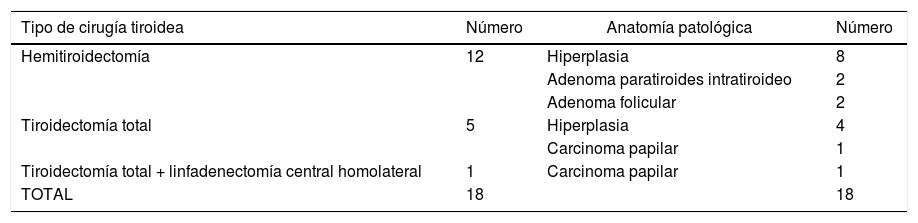
Un 40% de los casos (48 pacientes), presentaba patología tiroidea concomitante (tabla 1), de los cuales 18 pacientes requirieron una cirugía tiroidea en el mismo acto (tabla 2).
Cirugía tiroidea realizada y resultado anatomopatológico correspondiente
| Tipo de cirugía tiroidea | Número | Anatomía patológica | Número |
|---|---|---|---|
| Hemitiroidectomía | 12 | Hiperplasia | 8 |
| Adenoma paratiroides intratiroideo | 2 | ||
| Adenoma folicular | 2 | ||
| Tiroidectomía total | 5 | Hiperplasia | 4 |
| Carcinoma papilar | 1 | ||
| Tiroidectomía total + linfadenectomía central homolateral | 1 | Carcinoma papilar | 1 |
| TOTAL | 18 | 18 |
En todos los pacientes, se realizó una exploración cervical bilateral. En cinco pacientes (4,2%) no se encontró ninguna glándula patológica.
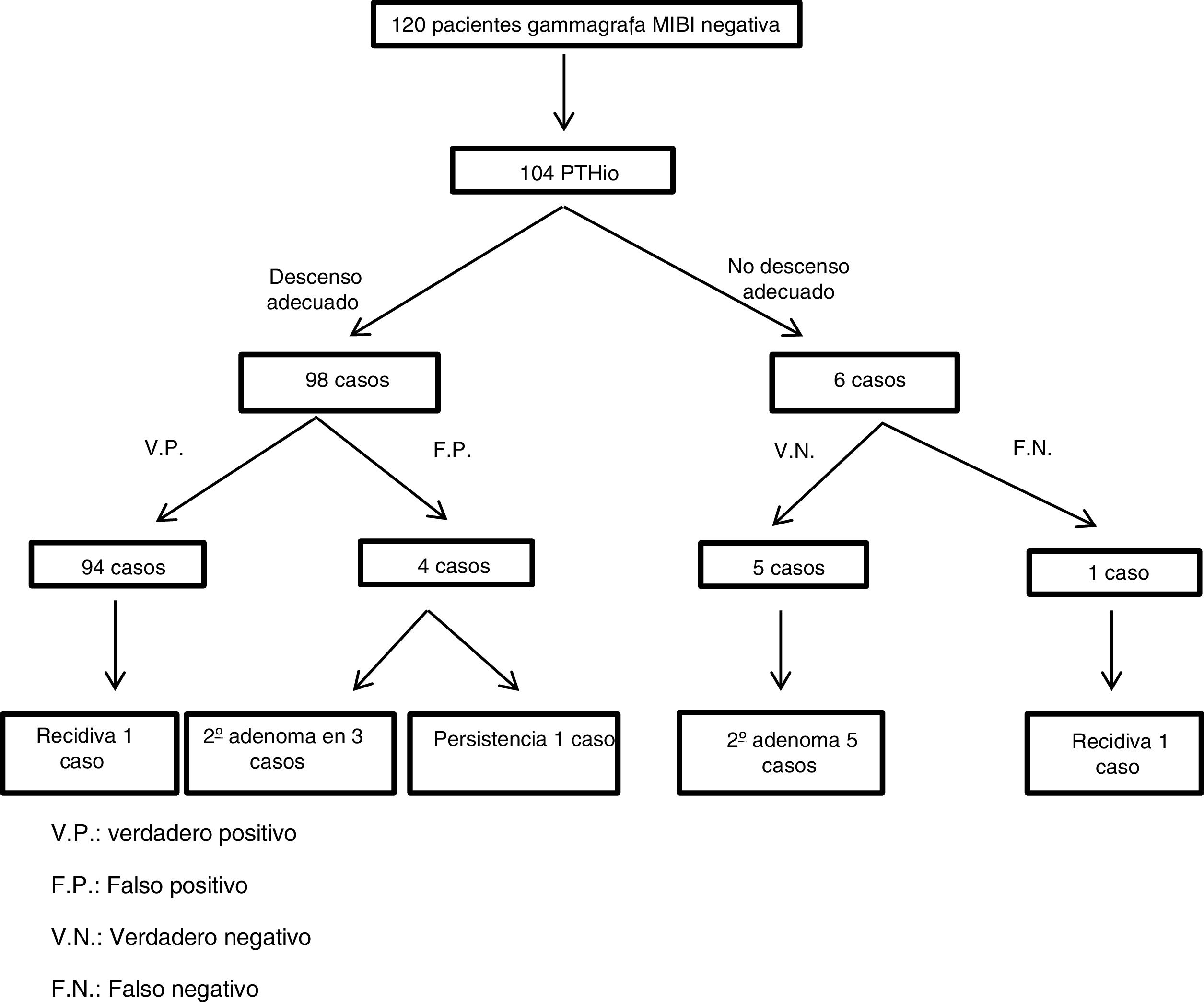
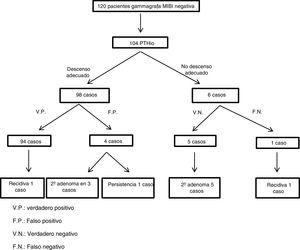
En 104 pacientes se realizó la monitorización intraoperatoria de PTH tras la extirpación de un adenoma. De éstos, 94 pacientes se consideraron verdaderos positivos, aunque un paciente presentó una recidiva a los 29,5 meses. En cuatro pacientes el resultado fue falso positivo, ya que, a pesar del descenso adecuado de la PTHio, en tres casos se objetivó un segundo adenoma en la misma intervención y, el cuarto resultó en una persistencia. En seis casos la PTHio no descendió tras la extirpación del adenoma, encontrándose un segundo adenoma y logrando un adecuado descenso de la PTH tras su extirpación en cinco pacientes. En el sexto paciente no se objetivó un segundo adenoma manteniéndose normocalcémico hasta apreciarse recidiva a los 23 meses (fig. 1). En 16 pacientes no se realizó PTH intraoperatoria; en ocho casos porque se objetivó una enfermedad multiglandular, en cinco casos porque no se encontró ninguna glándula patológica y en tres pacientes por problemas logísticos.
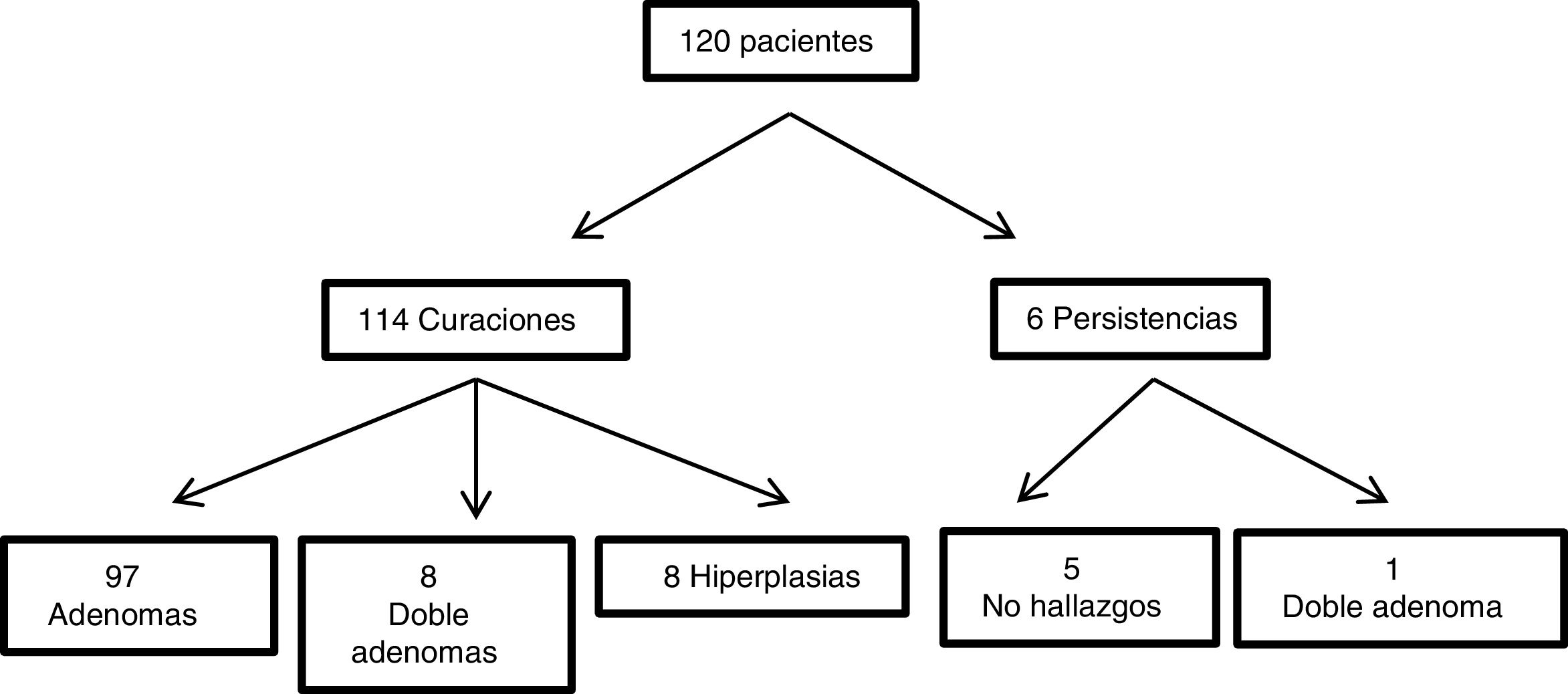
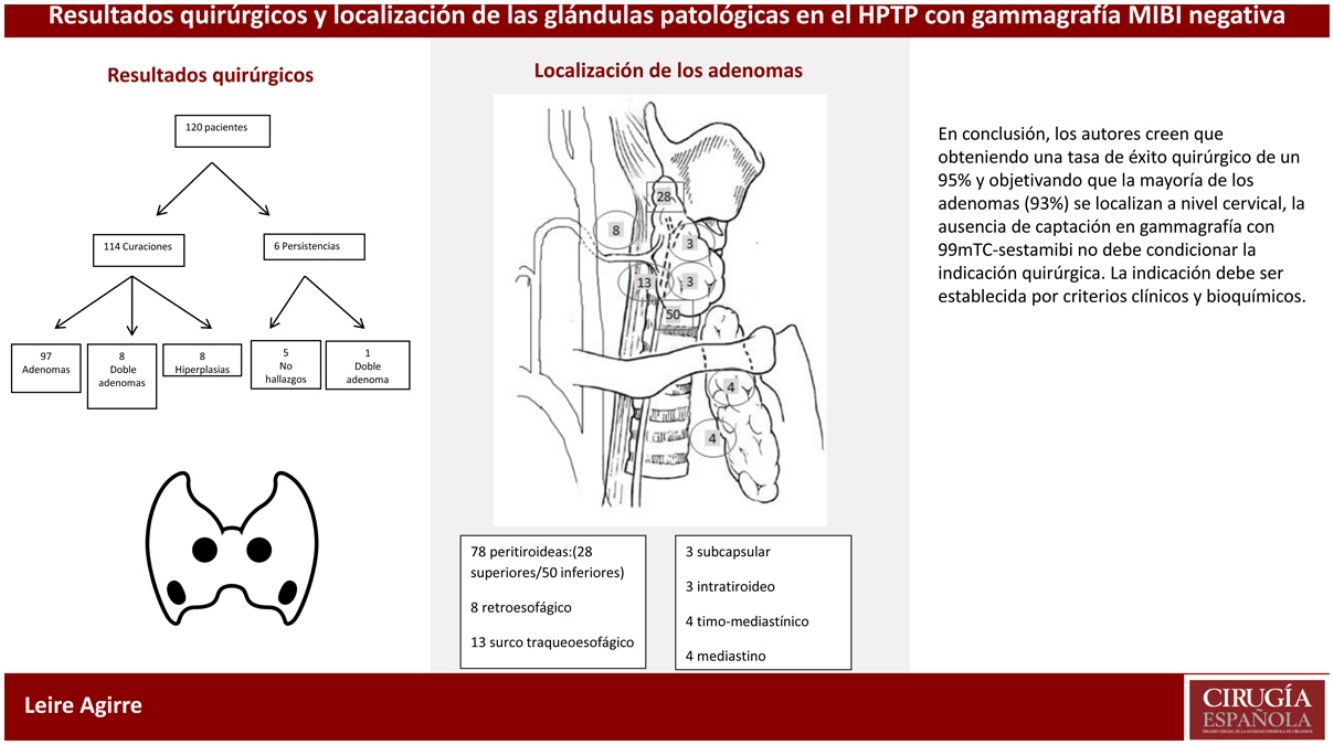
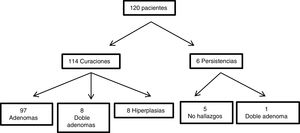
Respecto al éxito quirúrgico, de los 120 pacientes, 114 resultaron en curación clínica a los seis meses de la cirugía (95% de los casos). En seis pacientes se objetivó una persistencia; cinco fueron fracasos por no hallar glándulas patológicas durante la cirugía, pero el sexto fue un adenoma doble no advertido durante la primera intervención. Dos de los 114 pacientes presentaron una recidiva a los 23 y 29,5 meses respectivamente.
Analizando la anatomía patológica/etiología de los HPTP no localizados preoperatoriamente, en el grupo en el que se consiguió una curación clínica (114 pacientes), 97 casos fueron adenomas únicos, ocho adenomas dobles, ocho hiperplasias y un carcinoma. Respecto a los seis casos con persistencia, un caso fue debido a un adenoma doble que fue reintervenido con éxito, y de los cinco que no se halló patología en la primera intervención, en uno se extirpó un adenoma único intratiroideo cuatro años después y en otro un adenoma mediastínico en la ventana aorto pulmonar siete años después; el resto no se ha localizado ni reintervenido. Se extirparon en total 10 glándulas paratiroideas normales (fig. 2).
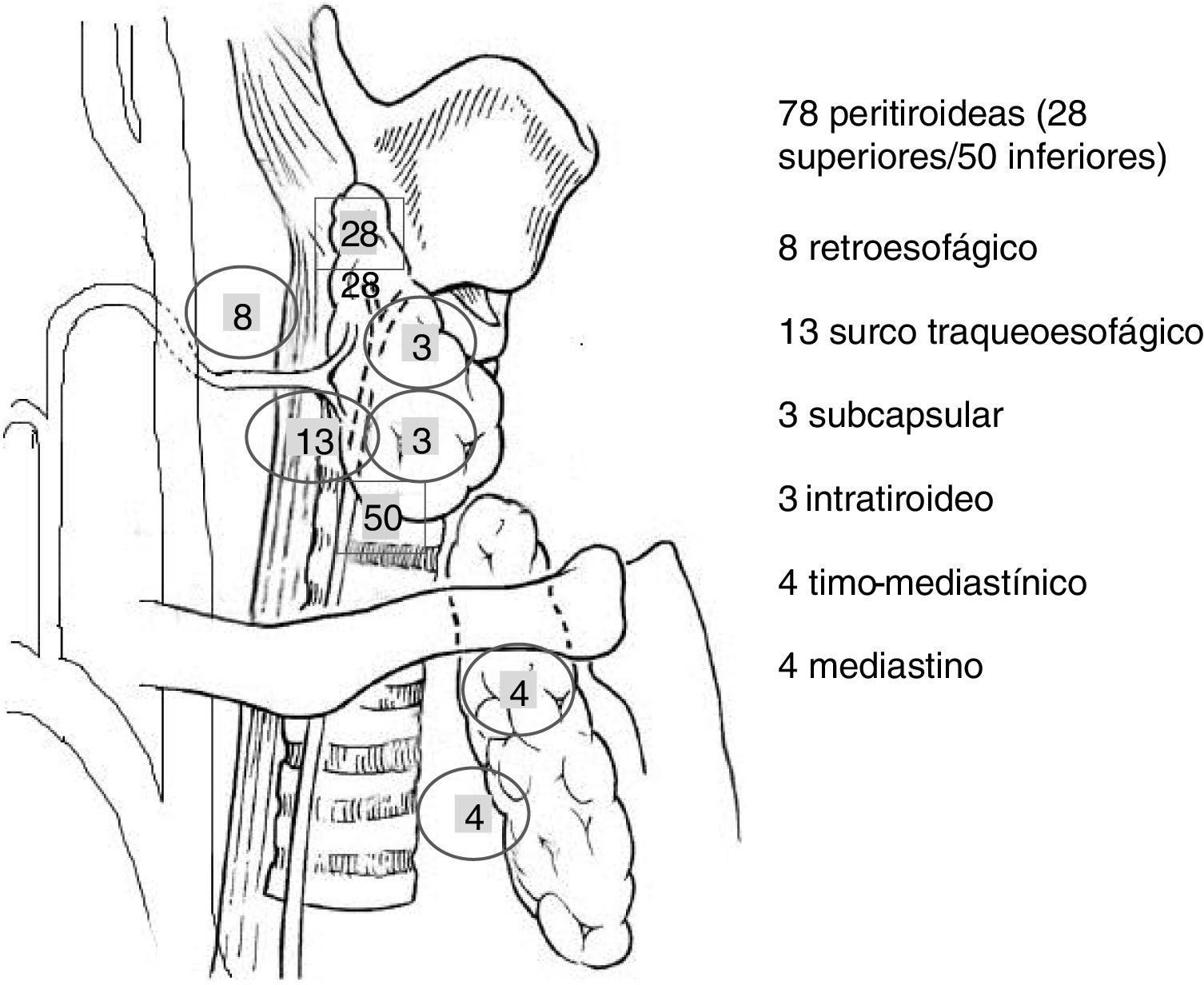
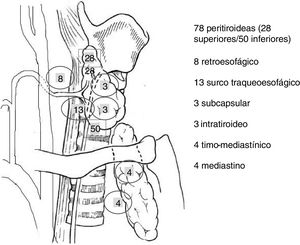
Al examinar la localización de los adenomas simples y dobles de este estudio (113), se observó que la mayoría, 78 casos (69%), presentaba una localización peritiroidea. Analizando las ectopias (31% de los casos), la mayor parte (el 23,9%), se localizaban a nivel cervical (surco traqueoesofágico 13 casos, retroesofágicos ocho, intratiroideos tres y subcapsulares tres) y solo un 7,1% en el mediastino (cuatro casos en el timo mediastínico y cuatro en el mediastino superior). Todos ellos se pudieron resecar por vía cervical (fig. 3).
DiscusiónLa indicación quirúrgica del HPTP está establecida por su sintomatología, y en los pacientes asintomáticos cuando se cumplan ciertos criterios6,7 (tabla 3).
Criterios de indicación quirúrgica en los pacientes asintomáticos
| Edad < 50 años. |
| Calcemia > 1 mg/dL (0,25 mmol/L) del límite superior. |
| Aclaramiento creatinina < 60 mL/min. |
| Osteoporosis T-score < -2,5 (lumbar, cadera, cuello, fémur, 1/3 distal radio) y/o fractura vertebral diagnosticada por imagen (rayos X, RM, TAC). |
| Calciuria en 24 horas > 400 mg/dL y riesgo de litiasis bioquímico o analítico. |
| Presencia de nefrolitiasis o nefrocalcinosis en rayos X, ecografía o TAC. |
| Pacientes en los que no se puede realizar un seguimiento clínico. |
Por lo tanto, las pruebas de localización preoperatoria no se deben considerar un criterio para indicar una intervención quirúrgica, aunque sí facilitan la realización de técnicas quirúrgicas mínimamente invasivas, disminuyendo la morbilidad asociada a la exploración cervical bilateral.
Sin embargo, la realidad es que el resultado en la gammagrafía paratiroidea puede influir en el manejo de estos pacientes. En el estudio de Susana Wu et al.8 se encontró que un sestamibi negativo influye en la toma de decisiones en el tratamiento de los pacientes con hiperparatiroidismo primario. Según este estudio, los endocrinólogos derivaban menos pacientes a los cirujanos, y los cirujanos estaban menos inclinados a realizar una paratiroidectomía en estos pacientes.
La gammagrafía paratiroidea tiene un rango de localización entre un 80-100% en la literatura, siendo más alta al combinarla con la tomografía computarizada por emisión monofotónica (SPECT; 85-95%) que con la proyección planar convencional (75-85%)9-11. Por ello, hasta ahora, el 99mTc-MIBI SPECT era considerado el gold standard como prueba de localización preoperatoria. Varios factores son responsables de que el resultado del sestamibi sea negativo: la naturaleza de la propia glándula paratiroides, que en la histología predominen las células principales, enfermedad multiglandular o glándulas ectópicas, el menor tamaño del adenoma y la presencia de nódulos tiroideos concomitantes12-14. Los factores dependientes del paciente, como la obesidad, también pueden contribuir en este resultado14.
En los últimos años, distintos estudios con PET-TC con 18F-fluorocolina han demostrado niveles superiores de detección de adenomas paratiroideos respecto al 99mTc-MIBI SPECT, disminuyendo la necesidad de exploraciones cervicales bilaterales. Sin embargo, no todos los centros disponen de dicha técnica. Algunos autores recomiendan su uso en aquellos casos en los que no se ha podido localizar el adenoma hiperfuncionante con las pruebas de detección convencional, aumentando así en número de pacientes que podrían beneficiarse de una cirugía mínimamente invasiva4,15,16.
Históricamente, antes de la introducción de las técnicas de imagen preoperatorias descritas, la tasa de curación tras una paratiroidectomia era de un 95%17. Sin embargo, en la literatura esta cifra puede variar según distintos estudios.
En EE. UU., la mayor parte de los enfermos con patología endocrina son intervenidos por cirujanos que operan poco volumen de pacientes. Stavrakis et al.18 encontraron que el 65% de los cirujanos que realizan cirugía tiroidea, paratiroidea o de la glándula adrenal en Nueva York o Florida, realizan de una a tres intervenciones anuales. Esto podría explicar la variabilidad de las tasas de curación de los distintos estudios. Por ello tendríamos que destacar, tal y como hizo John Doppman en el último Consensus DevelopmentConference en 1990, que «en la localización preoperatoria de un adenoma paratiroideo lo mejor es disponer de un cirujano paratiroideo con experiencia»17,19,20.
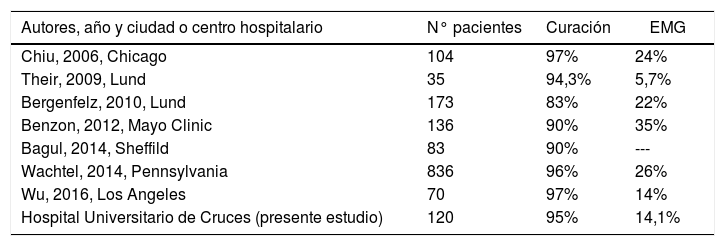
En este estudio, el porcentaje de curación tras la primera intervención quirúrgica ha sido del 95%. En la literatura, hay estudios con resultados variables respecto al éxito quirúrgico en los pacientes con HPTP no localizados preoperatoriamente, entre 83 y 97% (tabla 4)1,8,19,21-24. A pesar de las diferencias entre los distintos estudios, las tasas de curación siguen siendo altas.
Resumen del porcentaje de curaciones y enfermedad multiglandular según distintas publicaciones
| Autores, año y ciudad o centro hospitalario | N° pacientes | Curación | EMG |
|---|---|---|---|
| Chiu, 2006, Chicago | 104 | 97% | 24% |
| Their, 2009, Lund | 35 | 94,3% | 5,7% |
| Bergenfelz, 2010, Lund | 173 | 83% | 22% |
| Benzon, 2012, Mayo Clinic | 136 | 90% | 35% |
| Bagul, 2014, Sheffild | 83 | 90% | --- |
| Wachtel, 2014, Pennsylvania | 836 | 96% | 26% |
| Wu, 2016, Los Angeles | 70 | 97% | 14% |
| Hospital Universitario de Cruces (presente estudio) | 120 | 95% | 14,1% |
EMG: enfermedad multiglandular.
En el HPTP, la enfermedad multiglandular puede variar entre el 3 y 24% según las series25-28. En los pacientes con sestamibi negativo, este porcentaje es mayor; entre 5,7% y 35% (tabla 4)8,19,21-24. En este estudio los resultados están en rango respecto a la literatura; un 84,3% de adenomas únicos y un 14,7% de enfermedad multiglandular.
Los autores creen que esta variabilidad respecto a la incidencia de la enfermedad multiglandular, puede ser debida a la resección de glándulas paratiroides histológicamente normales, que macroscópicamente en la cirugía podrían parecer patológicas. En esta serie se extirparon 10 glándulas paratiroides que en el protocolo quirúrgico fueron definidas como enfermedad multiglandular, pero tras el análisis anatomopatológico fueron reclasificados como adenomas únicos con resección inadecuada de glándulas normales, este dato no lo hemos visto reflejado en la literatura.
Según el metaanálisis de Dominik Taterra et al.29 en 7.005 pacientes, las glándulas paratiroides presentan una localización ectópica en un 15,9%, de los cuales el 11,6% se localizan en el cuello y el 4,3% en el mediastino. Lo autores no han encontrado en la literatura, ninguna referencia a la localización anatómica de los adenomas, con pruebas de localización preoperatorias negativas.
En este estudio se observaron más ectopias (31%), presentando la mayoría una localización cervical. Pocos adenomas fueron localizados en el mediastino (7,1%) y pudieron ser resecados por vía cervical.
Dado que en este estudio la mayoría de los adenomas (93%) se localizan a nivel cervical, los autores consideran beneficioso intervenir a estos pacientes debido a la elevada tasa de éxito en manos de cirujanos expertos. Otro argumento a favor de la cirugía es que el tratamiento farmacológico tiene pocos beneficios y es menos coste-efectivo que la cirugía30,31. Una cirugía precoz puede prevenir las secuelas generadas por el hiperparatiroidismo a largo plazo, siendo la estrategia recomendada por la American Association of Clinical Endocrinologists y la American Association of Endocrine Surgeons con un porcentaje aceptable de complicaciones32. En el único estudio longitudinal prospectivo de HPTP tratados de forma conservadora, casi un 40% de los pacientes asintomáticos desarrollaba un criterio quirúrgico, en un período de 15 años33.
Por todo lo descrito, los autores están de acuerdo con Sitges-Serra34 en que los pacientes con HPTP sin una localización preoperatoria clara deben ser intervenidos por cirujanos especializados, ya que la paratiroidectomía es el único tratamiento curativo de esta patología, obteniendo alta tasa de curación en manos expertas. Debemos tener en cuenta, como indican las Guías de Trabajo Internacional (International Workshop guidelines)13, que «las pruebas de imagen negativas o discordantes, no deben ser un impedimento para remitir a los pacientes a un cirujano experimentado en la cirugía de paratiroides».
En conclusión, los autores creen que obteniendo una tasa de éxito quirúrgico de un 95% y objetivando que la mayoría de los adenomas (93%) se localizan a nivel cervical, la ausencia de captación en gammagrafía con 99mTc-sestamibi no debe condicionar la indicación quirúrgica. La indicación debe ser establecida por criterios clínicos y bioquímicos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.