La afectación de pared abdominal en el cáncer de colon supone un reto quirúrgico, exigiendo abordajes amplios con resecciones en bloque de todos los elementos afectados por el tumor. Se trata de una complicación poco frecuente de estos tumores que requiere una planificación adecuada y una valoración multidisciplinar.
Presentamos el caso de un varón de 76 años con el antecedente de un adenocarcinoma de sigma estenosante que en pruebas de imagen mostraba fistulización a pared abdominal (T4). Se colocó stent endoluminal como puente a cirugía para facilitar la posibilidad de anastomosis. Posteriormente se realizó citorreducción completa con peritonectomía completa de fosa iliaca y flanco izquierdos, sección de vasos gonadales y deferente izquierdos por invasión tumoral, apendicectomía, colecistectomía y omentectomía completa así como HIPEC con Mitomicina C como parte de un ensayo de tumores de colon avanzados1.
En dicha cirugía no se evidenció diseminación peritoneal de la enfermedad (ICP 0) y la afectación de pared se limitaba a un contacto con el orificio inguinal interno donde atrapaba vasos espermáticos y conducto deferente izquierdos. Tanto las estructuras del cordón inguinal como el peritoneo de la fosa iliaca izquierda (incluyendo el del orificio inguinal izquierdo) fueron resecados.
La citología de líquido peritoneal fue negativa para malignidad. La anatomía patológica fue de adenocarcinoma moderadamente diferenciado de sigma de 9 × 8 cm con stent en su interior que perfora pared colónica. T4b, márgenes de resección libres, 0/23 ganglios afectos. El peritoneo extirpado fue de 20 × 6 cm libre de invasión tumoral. Tras la cirugía siguió quimioterapia adyuvante con capecitabina.
Los controles ambulatorios en los primeros meses no mostraron complicaciones. Seis meses tras la cirugía apareció una tumoración inguinal izquierda con signos inflamatorios. Se realizó drenaje con anestésico local hallándose una colección purulenta y antibioterapia intravenosa para control del foco séptico.
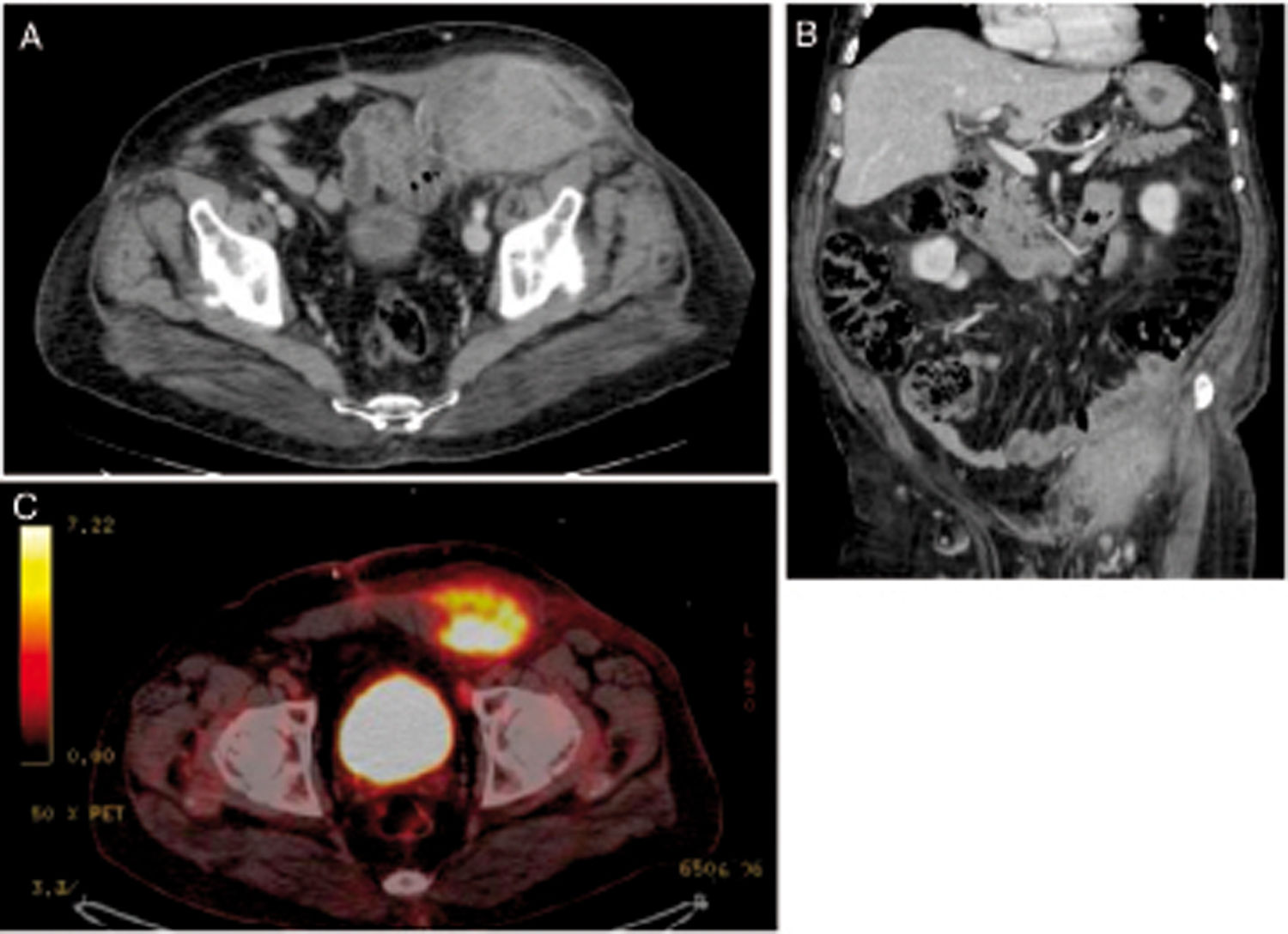
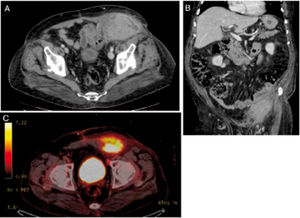
Se realizó TC abdominopélvico (fig. 1) que mostraba una lesión en relación con el músculo recto anterior izquierdo del abdomen, coincidiendo con el área de pared donde fistulizaba la lesión inicialmente. Se realizó también un PET/TC que describió un metabolismo aumentado de la tumoración inguinal, compatible con recidiva neoplásica. Finalmente se tomó una biopsia por PAAF de la lesión positiva para adenocarcinoma de tipo intestinal.
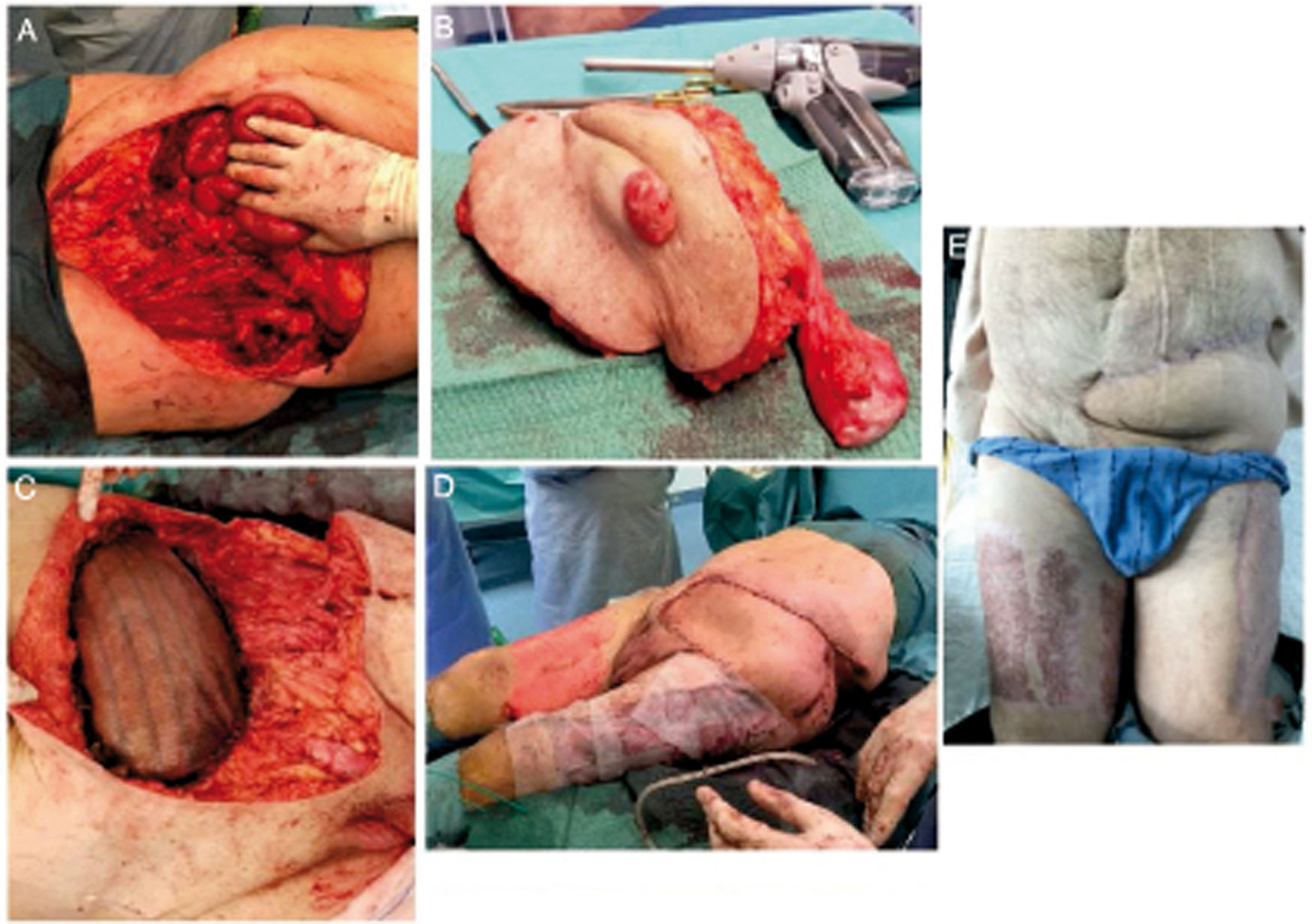
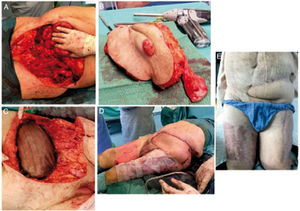
Dados los resultados de las pruebas complementarias y los cuadros infecciosos de repetición que impedían terapia neoadyuvante, se decidió una nueva intervención para exéresis del área afecta y reconstrucción completa de la zona en el mismo tiempo. Se realizó exéresis en bloque de la pared abdominal afecta, desde cresta ilíaca anterosuperior izquierda a raíz del pene, incluyendo músculos oblicuo externo, recto anterior y transverso izquierdos, quedando un defecto de unos 40 × 50 cm.
Las resecciones viscerales incluyeron orquiectomía izquierda, resección de un asa yeyunal contactando con la masa y anastomosis mecánica laterolateral isoperistáltica. El cierre de pared se realizó con malla bicomponente (Proceed® 40 × 40 cm) tipo bridging suturada a aponeurosis de recto y oblicuo mayor en medial y a espina ilíaca anterosuperior en lateral, realizando en esta, pequeñas perforaciones con broca. La cobertura del defecto cutáneo se realizó con un colgajo musculocutáneo anterolateral del muslo (tipo ALT) pediculado y el área del que se extrajo el colgajo se cubrió con injertos cutáneos parciales (fig. 2).
El estudio anatomopatológico de la pieza mostró adenocarcinoma intestinal de 18 × 16 × 10 cm con componente abscesificado a nivel cutáneo, sin infiltración de delgado ni testículo y con márgenes libres. El postoperatorio fue correcto sin complicaciones, y tras 20 meses de seguimiento continúa libre de enfermedad y únicamente presenta una pérdida de función moderada en miembro inferior izquierdo (34 puntos en la escala de funcionalidad de miembros inferiores LEFS).
Para la estadificación del defecto de pared empleamos la clasificación de Anderson para reconstrucción de pared en patología oncológica. Según esta el defecto sería tipo I-II-IV (área mesogástrica, hipogástrica y pared abdominal izquierda) subtipo C (invadiendo la pared en todo su espesor)7.
La afectación de pared abdominal en cáncer de colon se da en aproximadamente un 7,5% de casos, requiriendo resecciones en bloque del colon y la zona afecta, que hasta en un 12% incluyen resecciones multiviscerales2-6.
Al realizar una reconstrucción de pared abdominal por lesiones oncológicas debe llevarse a cabo una planificación adecuada para recuperar completamente la funcionalidad de la estructura y al mismo tiempo asegurar una resección completa. También hay que tener en cuenta la extensión de la enfermedad en el momento de la cirugía, ya que en caso de que no se pudiera realizar una cirugía curativa, debería replantearse la indicación de una gran resección de pared con reconstrucción dado el escaso beneficio para el paciente2-6.
Deben respetarse en la medida de lo posible los tejidos blandos y vasos perforantes durante la disección, para permitir posteriormente el anclaje adecuado de injertos o colgajos. En casos como el nuestro, con defectos abdominales infraumbilicales, el colgajo más recomendado es el tipo ALT dada su capacidad de movilización al poder emplearse pediculado o como colgajo libre1,5,8,9.
La cirugía citorreductora e HIPEC asociada a reconstrucciones de pared complejas permite citorreducciones completas (CC-0) pero conllevan riesgos. Según la literatura asocian una morbilidad de 5-35%, incluyendo hernias incisionales, dehiscencias de la herida quirúrgica e infecciones locales.
Para obtener resultados óptimos en este tipo de pacientes conviene derivarlos a centros especializados con mayor volumen de estas patologías y llevar a cabo un manejo multidisciplinar que permita una cirugía óptima.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.