Tradicionalmente la insuficiencia de safena anterior se trataba mediante crosectomía y resección de los paquetes varicosos. El objetivo del trabajo es mostrar la seguridad y eficacia de una nueva estrategia terapéutica en las varices dependientes de la vena safena magna accesoria anterior.
MétodosEstudio prospectivo no ramdomizado que incluyó 65 pacientes con varices dependientes de la safena anterior con safena interna anterógrada. La modificación en la técnica consiste en hacer solamente flebectomía de los paquetes varicosos, sin ligar el cayado de la safena. Se realizó un estudio hemodinámico venoso preoperatorio, al mes y al año, y para la valoración clínica se utilizó la escala de Fligelstone.
ResultadosClasificación clínica basal CEAP: C2 58%, C3 26% y C4-6 15%. Complicaciones: 3 hematomas, 7 casos de trombosis parciales asintomáticas de safena anterior. Se observó una reducción del diámetro medio inicial de safena anterior de 6,4 mm a 3,4 mm al año (p < 0,001). A los doce meses mantenían un flujo anterógrado el 82% de los casos. Hubo una recidiva de varices visibles en el 8% de los casos. Todos los pacientes han reflejado una mejoría clínica en la escala de Fligelstone. El diámetro de safena anterior mayor de 7,5 mm y la obesidad se identifican como predictores de un peor resultado clínico y hemodinámico.
ConclusionesLa modificación de la estrategia quirúrgica sobre las varices dependientes de la safena anterior presenta un resultado clínico favorable al año de la intervención.
Traditionally, anterior accessory great saphenous vein insufficiency was managed by crossectomy and resection of varicose veins. The aim of this paper is to show the safety and efficacy of a new therapeutic strategy for anterior accessory great saphenous varicose veins.
MethodsThis non-randomised prospective study included 65 patients with varicose veins from the anterior accessory great saphenous vein. The novelty of the technique is to avoid the great saphenous vein crossectomy and perform just flebectomy of the visible veins. Venous duplex studies were performed preoperatively, a month and a year postoperatively. The clinical assessment was done by the Fligelstone scale.
ResultsThe baseline CEAP clinical classification was: 58% C2, 26% C3 and 15% C4-6. The new strategy was applied to all cases. Complications: 3 haematomas, 7 cases of asymptomatic partial anterior saphenous thrombosis. Reduction of the initial average diameter was from 6.4 mm anterior saphenous to 3.4 mm by one year (p <0.001). At twelve months a forward flow is maintained in 82% of cases. Recurrence of varicose veins was 8%. All patients improved their clinical status based on the Fligelstone scale. Cases with saphenous diameter bigger than 7.5 mm and obesity were identified as predictors of worse clinical and hemodynamic outcome.
ConclusionsThis modified surgical strategy for anterior saphenous varicose veins results in better clinical outcomes at one year postoperatively.
La insuficiencia venosa crónica (IVC) es un enfermedad con una prevalencia muy elevada que precisa tratamiento quirúrgico en un número importante de casos, es una de las cirugías programadas más realizadas en los hospitales españoles y origina una de las listas de espera más abultadas, con un gasto sanitario muy elevado1,2.
La consulta del registro de actividad de la Sociedad Española de Angiología y Cirugía Vascular y el análisis de los últimos cinco años nos muestra cómo los tratamientos realizados por varices superan los 25.000 anuales, y se mantiene una lista de espera en torno a los 14.000 pacientes3–7.
El tratamiento quirúrgico para la IVC tiene dos modalidades: tratamientos ablativos o destructivos (safenectomía clásica, ablación por endoláser, radiofrecuencia, esclerosis venosa…); y tratamientos hemodinámicos que conservan las venas safenas como la estrategia de cirugía hemodinámica de la insuficiencia venosa ambulatoria (CHIVA).
La estrategia CHIVA se ha desarrollado en los últimos veinte años y actualmente es la segunda modalidad quirúrgica, tras la safenectomía, para el tratamiento quirúrgico de la IVC8. De una forma esquemática podríamos describir este tratamiento como el diseño de una terapia a medida para cada uno de los pacientes en función del problema hemodinámico responsable de su insuficiencia venosa, que nos permita además la conservación de los ejes safenos. La mayoría de las publicaciones y estudios sobre este tema se han realizado sobre la safena interna. Los casos realizados sobre safenas anteriores han quedado incluidos en ellos y la documentación es escasa sobre la safena anterior.
El objetivo de este trabajo es evaluar la seguridad y eficacia de una modificación del procedimiento habitual de la estrategia CHIVA en pacientes que presentan varices dependientes de la vena safena magna accesoria anterior sin intervenir sobre la vena safena magna ni sobre la unión safenofemoral.
MétodosEste estudio prospectivo comenzó en enero del año 2010 con la inclusión de los primeros pacientes que presentaban varices dependientes de la safena anterior.
Pacientes seleccionadosLa identificación de la vena safena anterior se realizó según las recomendaciones y el consenso para la exploración ecográfica y la denominación del sistema venoso superficial que la Unión Internacional de Flebología publicó en el año 2006. La vena safena anterior (VSA) o vena safena magna accesoria anterior (VSMAA) según este consenso, es un segmento venoso ascendente de forma paralela a la vena safena interna (vena safena magna [VSM]) en el muslo y se encuentra dentro de un compartimento fascial propio. Hay dos signos ecográficos (el signo del ojo y el signo de la alineación) que nos permiten su identificación y diferenciación de la VSM9.
La exploración ecográfica se realizó con una sonda lineal multifrecuencia (Esaote Technos, Genova, Italia) con el paciente de pie. Se realizó un barrido en el que se visualizaron la unión safenofemoral, la unión safenopoplítea, el sistema venoso profundo, las venas safenas y las varices dependientes de las mismas. La exploración doppler nos permitió valorar la permeabilidad y competencia de los vasos explorados, así como la presencia de reflujos y la distribución en forma de shunt venovenosos de los mismos. El reflujo fue considerado como un flujo inverso al fisiológico y de una duración mayor de 0,5 segundos. Se tomaron medidas de la longitud y del diámetro de la VSA en su punto medio y del diámetro de la VSM a 15cm de su origen. Completamos el estudio con la realización del test de eliminación del reflujo (Reflux Elimination Test [RET]) en la VSA, descrito por Zamboni10. Los shunts venovenosos descritos para la VSM por la Sociedad Europea de CHIVA en la reunión de Teupizt del año 2002, fueron adaptados al territorio de la VSA11.
Los criterios de inclusión seguidos fueron:
- -
Pacientes con IVC dependientes de la VSA con RET positivo y VSM anterógrada.
- -
Aceptación de la cirugía y firma del consentimiento informado.
Los criterios de exclusión fueron:
- -
Pacientes con IVC dependiente de la VSA y de la VSM.
- -
Pacientes con insuficiencia venosa profunda.
- -
Test RET negativo en la VSA.
- -
Pacientes con limitaciones para una deambulación normal.
- -
Pacientes que no firmaron el consentimiento informado.
- -
Pacientes con un diámetro safeniano>8,5mm.
Se realizó un registro de los datos epidemiológicos más habituales: sexo, edad, embarazos, índice de masa corporal, clasificación clínica CEAP.
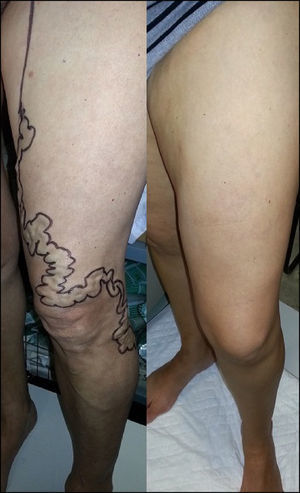
Procedimiento quirúrgicoLa modificación de la estrategia CHIVA consistió en realizar una desconexión y extirpación de la red terciaria de su salida de la VSA, interrumpiendo el shunt venovenoso y obligando a un drenaje anterógrado a través de la propia VSA, sin intervenir en el punto de fuga principal localizado en la unión safenofemoral (fig. 1). La intervención quirúrgica se llevó a cabo en el programa de cirugía mayor ambulatoria de nuestro centro hospitalario. Se realizó una incisión estratégica para desconectar la salida de la red varicosa de la VSA y posteriormente múltiples incisiones complementarias para eliminar las varices. Se utilizó anestesia local, vendaje postoperatorio y heparina de bajo peso molecular en dosis profilácticas (bemiparina 2.500–3.500 unidades/día),durante 10 días, siguiendo los criterios conocidos8.
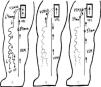
Cartografía tipo del paciente con varices dependientes de la safena. A) Situación basal de unas varices dependientes de la VSMAA. B) Cura CHIVA 1+2 (tradicional), proceder no hemodinámico: crosectomía de la unión safenofemoral más desconexión de la salida de las varices de la VSMAA y varicectomía extensa. C) Cura CHIVA hemodinámica (procedimiento novedoso): desconexión de la salida de las varices de la VSMAA y varicectomía extensa.
La duración de la cirugía ha sido variable dependiendo básicamente de la flebectomía a realizar y siempre ha sido inferior a 90 min.
SeguimientoLa primera revisión se realizó al mes y en ella se buscó la presencia de complicaciones clínicas y hemodinámicas (trombosis venosas profundas o trombosis safenianas), así como la presencia de reflujo en la VSA. Al año se realizó una exploración ecográfica siguiendo la misma sistemática.
Se consideró un éxito hemodinámico cuando se produjo una reducción en el diámetro de la VSA y esta se hizo anterógrada perdiendo el reflujo. Se consideró un fracaso hemodinámico cuando la VSA presentaba un reflujo, cuando la VSM aumentó de tamaño o presentó un reflujo, y cuando hubo una trombosis de la vena femoral.
La eficacia del procedimiento a los doce meses se determinó mediante la valoración del resultado clínico mediante la escala de Fligelstone y la ausencia de recidivas12. La satisfacción de los pacientes se constató mediante una escala numérica del 1 al 10.
Variables estudiadas y análisis estadísticoSe han considerado variables predictoras la edad, sexo, sobrepeso (IMC>25), reintervención de cirugía de varices, longitud de la VSA (mayor o menor de 10cm), diámetro de la VSM (siendo el percentil 75 mayor de 7,5mm), el tipo de shunt hemodinámico (tipo 3 o tipo 5). Se han considerado variables resultado al éxito o fracaso hemodinámico (flujo anterógrado o reflujo), trombosis safeniana y la presencia de recidiva varicosa, ambos al año.
Los datos se procesaron estadísticamente mediante el paquete SPSS v21. Para determinar si existe relación entre algunas variables y la presencia de recidiva, trombosis safeniana y fracaso hemodinámico, se calcularon los correspondientes test. En el caso de variables cualitativas, se ha utilizado el test exacto de Fisher o de la chi cuadrado. En el caso de las variables cuantitativas previo el análisis se comprobó la normalidad a través del test de Shapiro-Wilk. Para las variables que siguen una distribución normal se aplicó el test t de Student, en el caso de no verificarse la normalidad se aplicó el test no paramétrico U de Mann- Whitney. El análisis multivariante se hizo mediante regresión nominal.
ResultadosDatos demográficosHan completado el seguimiento de 12 meses 65 pacientes. El sexo predominante ha sido el femenino, con 58 mujeres frente a 7 varones. La edad media ha sido de 46 años. Una safenectomía interna previa se había realizado en 6 (9%) pacientes. El número medio de embarazos que habían presentado las mujeres era de 2. El sobrepeso afectaba a 26 (40%) casos. La distribución clínica CEAP presentó en la clase II 27 (41%) casos; en la clase III 20 (31%) y clases IV, V y VI 18 (28%) casos, con cuatro úlceras abiertas.
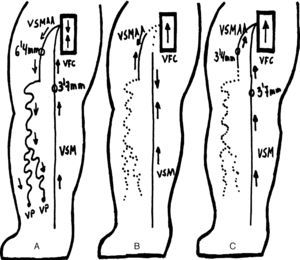
Resultados hemodinámicosLa recogida de los datos ecográficos y hemodinámicos ha presentado los siguientes parámetros. El tipo de shunt venovenoso más frecuente descrito en la VSA fue el tipo III con 50 (77%) seguido a mucha distancia por el tipo V con 14 (22%) y un solo caso del IIa (1%). La nueva estrategia CHIVA aplicada en todos los casos ha sido hemodinámica. La VSA era menor de 10cm en 33 ocasiones (51%), siendo mayor en los 32(49%) casos restantes. El diámetro medio de partida de la VSA fue de 6,4mm y a los doce meses se había reducido a 3,4mm con una reducción media de 3mm. La VSM no modificó su diámetro (tabla 1). El resultado hemodinámico favorable estaba presente en 53(82%) casos, mientras que persistía un reflujo en la VSA en 12(18%) casos (fig. 2).
La aplicación de la escala de Fligelstone mostró una mejoría clínica y estética en la totalidad de los pacientes (tablas 2 y 3). La búsqueda de recidivas clínicas deparó 5(8%) casos de varices recidivadas mayores de 5mm.
Valoración sintomática, y estética a los 12 meses de la cirugía de los 65 pacientes en seguimiento
| Valoración sintomática subjetiva por el paciente. Escala de Fligelstone | |
| 1.- Asintomático, sin molestias | 37 (57%) |
| 2.- Muy mejorado, pero con molestias leves ocasionales | 26 (40%) |
| 3.- Mejorado, pero con síntomas leves habituales | 2 (3%) |
| 4.- Igual: sin mejoría, sigue presentando los mismos síntomas | 0 |
| 5.- Peor, sus síntomas han empeorado | 0 |
| Valoración estética subjetiva por el paciente. Escala de Fligelstone | |
| 1.- Excelente | 27 (42%) |
| 2.- Muy bien, muy satisfecho con el resultado | 29 (46%) |
| 3.- Bien, satisfecho con el resultado | 9 (14%) |
| 4.- Igual, resultado pobre, la mejoría no ha sido importante | 0 |
| 5.- Peor, la mejoría ha sido mínima en el aspecto estético | 0 |
| Valoración estética objetiva por un observador independiente. Escala de Fligelstone | |
| 1.-Sin varicosidades visibles | 52 (80%) |
| 2.-Varicosidades superficiales<5mm | 8 (12%) |
| 3.-Varicosidades superficiales>5mm, en muslo o pantorrilla | 4 (6%) |
| 4.-Varicosidades superficiales>5mm en muslo y pantorrilla | 1 (2%) |
| 5.-Complicaciones de las venas varicosas: eczemas, úlceras | 0 |
Resultados clínicos a 12 meses
| Recidivas varicosas de>5mm | |
| Sin nuevas varices | 60(92%) |
| Aparición de nuevas varices | 5 (8%) |
| Resultado hemodinámico | |
| Flujo anterógrado normal | 53 (82%) |
| Flujo retrógrado persistente | 12 (18%) |
| Resultado clínico (escala Fligelstone) | |
| Mejoría (clase CEAP 1,2,3) | 65 (100%) |
| Empeoramiento (clase CEAP 4 y 5) | 0 (0%) |
La valoración global del tratamiento recogido por la escala numérica mostró que ningún paciente suspendió nuestra actuación, predominando las notas altas, y siendo la media de sobresaliente con un 9,4.
ComplicacionesLa búsqueda de complicaciones ha deparado la detección de 3 (5%) hematomas, que no precisaron actuación quirúrgica. No hemos detectado ninguna muerte, ingreso hospitalario, trombosis venosas profundas ni superficiales sintomáticas, no hemos tenido ninguna infección ni episodio de neuritis. Las revisiones ecográficas precoces han detectado 7(11%) trombosis parciales de la VSA, sin que ningún paciente haya referido síntomas de forma espontánea ni haya precisado acudir a urgencias por dicho motivo.
Análisis de resultadosEl análisis estadístico realizado para determinar si existe relación entre las variables y la presencia de recidiva clínica, de trombosis safeniana y del resultado hemodinámico, no han obtenido asociación estadísticamente significativa con el sexo, la intervención previa y la longitud de la VSA o el tipo de shunt. Por el contrario el diámetro inicial de la VSA>7,5mm y el sobrepeso han resultado estadísticamente significativos como factores asociados a un mal resultado hemodinámico, sin llegar a ser significativos para la recidiva clínica (tabla 4).
Análisis de factores relacionados con los resultados de recidiva y mal resultado hemodinámico a los 12 meses
| Recidiva | Mal resultado HD | |||||
|---|---|---|---|---|---|---|
| Factor | % | Univar | Multvar | % | Univar | Multvar |
| Sexo femenino | 8,6 | 0,55 | 0,26 | 19 | 0,61 | 0,821 |
| Sobrepeso | 15 | 0,,07 | 0,218 | 34 | 0,009 | 0,044 |
| Reintervención | 40 | 0,04 | 0,121 | 60 | 0,04 | 0,178 |
| Longitud VSA >10cm | 6 | 0,51 | 0,339 | 25 | 0,15 | 0,38 |
| Shunt 3/shunt 5 | 10-0 | 0,03 | 0,23 | 24-0 | 0,263 | 0,067 |
| Diámetro inicial VSA >7,5mm | 21 | 0,23 | 0,04 | 37 | 0,030 | 0,02 |
Se muestra en esta tabla los diversos factores que se han estudiado respecto de las variables recidiva a los 12 meses y mal resultado hemodinámico (según los criterios establecidos en la tabla 3). Los porcentajes representan la presencia de ese factor. El análisis univariante se ha efectuado mediante test de la chi cuadrado o el test de Fisher y se muestra la p alcanzada de cada test. Para el análisis multivariante se ha seguido el modelo de regresión nominal y también se representan los valores de p.
HD: Hemodinámico; VSA: vena safena anterior.
La VSA, es responsable del 11% de las varices de las extremidades, del 10-43% de las recidivas varicosas y de peores resultados tras el tratamiento según algunos autores13–17.
El tratamiento clásico de unas varices de origen inguinal con distribución en el territorio de la safena anterior, consiste en una crosectomía reglada de la unión safenofemoral, con ligadura y desconexión de todas las ramas aferentes, incluidas la VSA y la VSM más safenectomía interna, para reducir al máximo el número de recidivas. En la última década son varios los autores que realizan tratamientos exclusivos sobre la VSA sin extirpar o intervenir sobre la VSM sana. Prinz recomienda en su trabajo del año 2001, que en los casos de varices dependientes de la VSA con una VSM competente se realice una crosectomía reglada de la unión safenofemoral con extirpación de los primeros cm tanto de la VSA como de la VSM, más varicectomía complementaria y respetando el resto de la VSM18. Theivacumar en 2011 realizó un tratamiento con endoláser en aquellos pacientes con varices dependientes de la VSA que tenían una longitud mínima de 10cm y un diámetro de 3mm, sin actuar sobre la VSM, con buenos resultados19.
La realización de una cuidadosa cartografía hemodinámica de las varices dependientes de la VSA nos ha permitido diseñar este tratamiento en el que desconectamos el shunt venovenoso y eliminamos la red varicosa sin la necesidad de intervenir en la ingle con el cierre de la unión safenofemoral, respetando de este modo a la VSM. Se evita la crosectomía y se respeta la VSM, preservándola íntegra como futuro material para un posible bypass de revascularización.
En nuestra serie la VSM no se ha visto modificada por nuestra actuación, manteniéndose anterógrada en todos los casos. Por su parte la VSA ha permanecido con un flujo anterógrado en el 82% de los casos. En la actualidad no hay trabajos sobre cirugía hemodinámica que hayan descrito este tipo de tratamiento en las varices dependientes de la VSA.
En nuestro proceder hemos asumido las tesis propuestas para la VSM por Zamboni hace más de una década en las que defiende realizar una cirugía hemodinámica en aquellos pacientes que presentan un test RET positivo en la VSM tras la interrupción del shunt venovenoso por compresión del R3. En la primera serie del año 2001 los pacientes intervenidos de esta forma presentaron una VSM con flujo anterógrado en el 85% de los casos a los seis meses. En su segunda serie presentó un seguimiento a tres años con una safena anterógrada del 18% en los casos que presentaban una incompetencia de la válvula ostial, y un 86% en aquellos casos que presentaban una válvula ostial competente. Escribano presentó unos resultados en 2003 de flujo anterógrado a los seis meses de solo el 12%10,20,21.
La trombosis safeniana era una de las complicaciones que temíamos. Utilizamos heparina de bajo peso molecular durante un mes para minimizar este riesgo. Se detectaron al mes 7 trombosis parciales de la VSA, asintomáticas y que no persistieron al año. Las complicaciones clínicas presentadas han tenido un carácter local, hematomas, y se han resuelto sin problemas. Estos resultados coinciden con el estudio sobre las complicaciones de la cirugía CHIVA que hizo nuestro grupo hace unos años y ponen de manifiesto la seguridad de esta modalidad terapéutica8.
Los resultados clínicos han sido favorables en todos los casos, incluidos aquellos enfermos que han presentado una recidiva, con una satisfacción expresada por los pacientes muy alta. No hemos encontrado asociaciones estadísticamente significativas entre la mayoría de las variables y la presencia de recidivas, de trombosis safenianas o de fracaso hemodinámico. Pero sí hemos encontrado que el sobrepeso y el diámetro de la VSA>7,5mm se asocian a unos peores resultados hemodinámicos. En estos casos y en el futuro nos plantearíamos otras opciones terapeúticas.
Este nuevo proceder presenta como limitaciones un número reducido de casos y un periodo de seguimiento aún corto. Es útil para objetivar que la potencial trombosis de la VSA con extensión a la unión safenofemoral y a la vena femoral común que se podía asociar a esta variación en el tratamiento de las varices de la VSA no se ha producido. Tampoco se ha objetivado la posibilidad de un número elevado de recidivas. Además el porcentaje de complicaciones ha sido bajo y la satisfacción de los pacientes alta.
Es posible que esta técnica no sea la de elección para pacientes con safena anterior mayor de 7,5mm o en pacientes con obesidad importante.
Esta nueva modalidad de tratamiento hemodinámico realizada sobre las varices dependientes de la VSA presenta un resultado clínico y hemodinámico exitoso a los 12 meses, con una satisfacción alta de los pacientes. Es segura, con unas complicaciones benignas, de carácter local. Nos permite corregir las varices dependientes de la VSA sin necesidad de intervenir sobre la unión safenofemoral ni la VSM, permaneciendo esta con un correcto funcionamiento y siendo potencialmente utilizable para cirugía de revascularización.
FinanciaciónNo se ha recibido apoyo institucional en forma de beca o ayuda para la elaboración de este estudio.
Autoría/colaboradoresNMF: diseño, recogida, análisis, redacción, revisión crítica y aprobación.
JPLP: diseño, análisis, redacción, revisión crítica y aprobación.
CLE: análisis, redacción, revisión crítica y aprobación.
FJMG: diseño, recogida y aprobación.
ERD: redacción, revisión crítica y aprobación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El contenido de este artículo es original, y no ha sido enviado ni sometido a consideración a cualquier otra publicación en su totalidad o en alguna de sus partes. Resultados preliminares de este estudio fueron presentados en el XXX congreso de la Sociedad Andaluza de Angiología y Cirugía Vascular del año 2013, y recogido en el suplemento de la revista Actualidad Médica que se editó con motivo de dicho congreso: Actual Med 2013; 98: (789). Supl. 13-16.