Actualmente, el desarrollo de las técnicas de imagen ha permitido que el diagnóstico de las tumoraciones hepáticas se obtenga habitualmente mediante éstas, y es cada vez más excepcional recurrir al empleo de la biopsia percutánea. En ocasiones, por situaciones especiales como es la de este caso, es posible confundir al cistoadenoma biliar (CB) con otras tumoraciones quísticas complejas, entre ellas el absceso hepático.
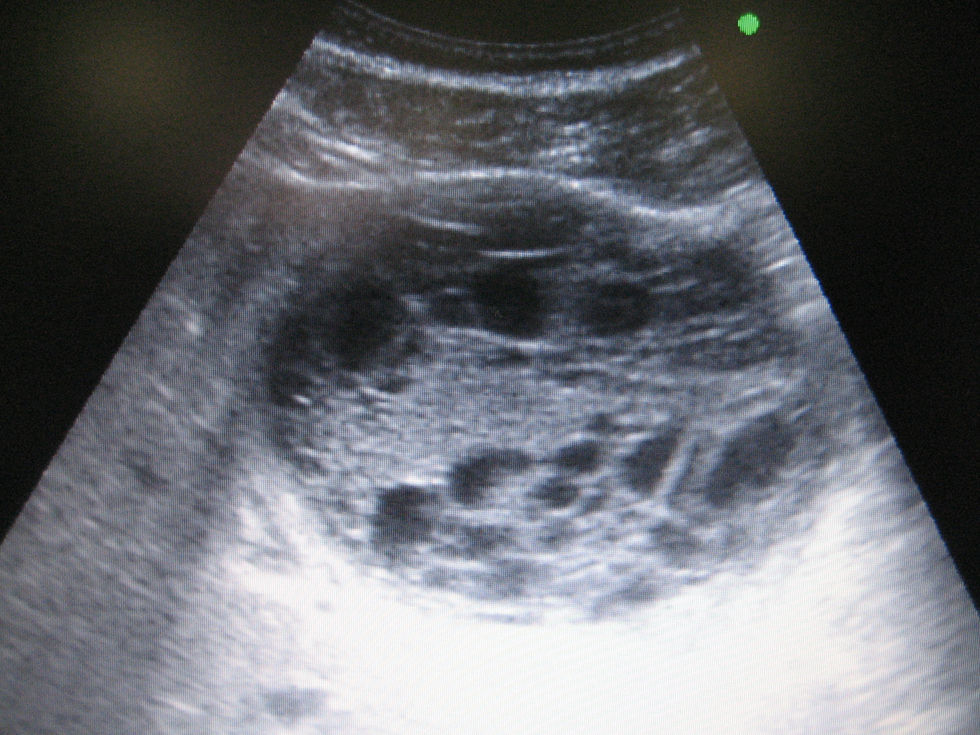
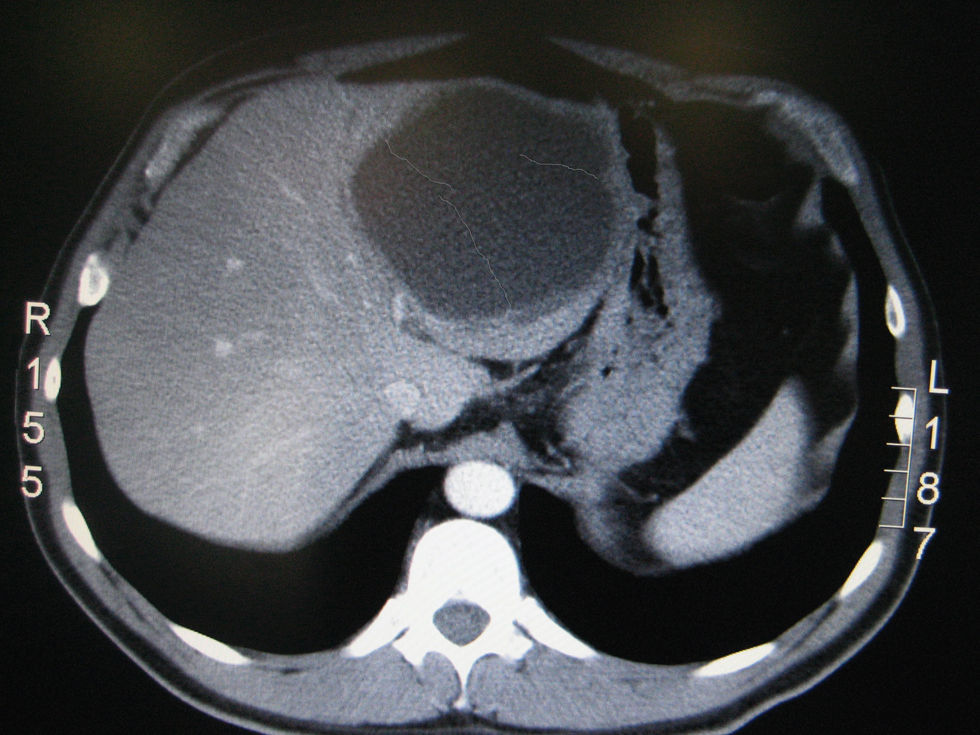
Presentamos el caso de un paciente varón de 45 años, sin antecedentes de interés, salvo frecuentes viajes intercontinentales, con clínica de varios días de evolución de febrícula vespertina, dolor en el hemiabdomen superior y una imagen compatible con absceso hepático tras estudio inicial ecográfico (fig. 1). Se procedió a la colocación de drenaje percutáneo, el que obtuvo líquido serohemático no purulento y no consiguió drenar totalmente la lesión debido a la presencia de tabiques fibrosos internos. Se envió al paciente a nuestro centro para completar el estudio. Se instauró tratamiento antibiótico de amplio espectro, con el que cedió la clínica febril. Los hemocultivos y el cultivo del aspirado resultaron negativos. En la analítica sanguínea se observó 14.000leucocitos/mm3 (4.500–10.500), 0,8mg/dl (<1) de bilirrubina total, 273U/l (40-120) de fosfatasa alcalina, 230U/l (8-38) de GGT, y 467U/ml (<37) de CA 19/9 plasmático. El resto de los parámetros estaba dentro de la normalidad. La serología de hidatidosis fue negativa. En la TC con contraste i.v. se observó una lesión quística bien delimitada de 9cm de diámetro, ubicada en el lóbulo hepático izquierdo, multitabicada y sin realce anular periférico (fig. 2). En una ecografía realizada 48h después, la lesión había reducido su tamaño a 4cm, presentaba una mínima cantidad de líquido en su interior y la punta del catéter se encontraba fuera de ésta. Se procedió a la colocación de un nuevo drenaje percutáneo y se descartó la comunicación de la lesión con el tracto biliar tras inyección de contraste; los hallazgos fueron compatibles con el proceso inflamatorio en resolución. Durante el procedimiento se aspiró líquido intraquístico para un nuevo estudio citológico (que descartó la presencia de células malignas) y bioquímico (CA 19/9 de 30.740U/ml). Bajo el diagnóstico preoperatorio de CB hepático complicado, se intervino quirúrgicamente al paciente: se observó una lesión retráctil sobre el lóbulo hepático izquierdo con adenopatías hiliares. Tras descartar otras lesiones hepáticas en la ecografía intraoperatoria, se realizó lobectomía izquierda y linfadenectomía del hilio hepático. El postoperatorio transcurrió sin incidencias y se dio el alta al paciente al cuarto día. El informe anatomopatológico descartó malignidad y el paciente se trató de CB abscesificado con adenopatías reactivas inflamatorias. El CB es una tumoración quística poco frecuente (aproximadamente el 5%1) y de estirpe benigna (aunque con capacidad de malignizar a cistoadenocarcinoma). Histológicamente está constituido por un epitelio cilíndrico con estroma subyacente (semejante al ovárico), con indentaciones epiteliales y tabicaciones internas2. Posee características radiológicas que habitualmente permiten distinguirlo del resto de las tumoraciones quísticas hepáticas, entre ellas el quiste simple, el quiste hidatídico o las tumoraciones metastásicas con necrosis interna (típicamente, aunque no específicamente, de tumores neuroendocrinos)1,3,4. Ecográficamente, el CB aparece como una tumoración quística bien delimitada, de contenido hipoecoico hetereogéneo, con características tabicaciones internas que le dan un aspecto multiquístico. En la TC y en la RMN pueden evidenciarse además de los septos internos, el grosor más o menos uniforme de su epitelio parietal, con proyecciones papilares internas. La clínica del CB va a depender fundamentalmente de su tamaño y de su localización, puedes variar desde la ausencia sintomática (en los casos de hallazgo casual en pruebas de imagen) hasta casos con clínica debida a ocupación de espacio, lo que provoca malestar en el hipocondrio derecho o sensación de saciedad precoz; además, el CB también puede provocar clínica por complicaciones locales sobre él mismo (hemorragia o infección)4–6. Debido a su origen epiteliar biliar, es frecuente encontrar una discreta elevación plasmática del CA 19/9 y CEA, más evidente en el líquido intraquístico. Según la biografía consultada, los niveles de CA 19/9 intraquísticos de nuestro caso son los más elevados hasta ahora publicados (30.740U/ml). Sin embargo, esta elevación carece de utilidad diagnóstica, ya que puede encontrarse también en quistes hepáticos simples y tampoco permite distinguir un CB de un cistoadenocarcinoma4,7. El CB siempre ha de extirparse quirúrgicamente debido a la posibilidad de malignización hacia cistoadenocarcinoma4–6,8. Desafortunadamente, ni la elevación de los marcadores tumorales ni las pruebas de imagen son capaces de distinguir con certeza entre CB y cistoadenocarcinoma4,6,8, y la punción percutánea queda proscrita por el riesgo de siembra peritoneal5. A pesar de tratarse de una lesión benigna, la enucleación del CB no es suficiente, pues presenta un mayor índice de recidiva y existen casos descritos de CB con focos aislados de cistoadenocarcinoma9, que podrían pasar desapercibidos en el estudio biópsico intraoperatorio10. Por esto, y dada la imposibilidad para distinguir preoperatoriamente entre CB y cistoadenocarcinoma, el tratamiento de elección ha de ser la resección radical de la lesión4,8,10.