Los tumores germinales con enfermedad metastásica de testículo han experimentado una mejora dramática de su supervivencia con el tratamiento quimioterápico. La presencia de masas retroperitoneales es frecuente. Inicialmente se tratan con quimioterapia y si la masa residual permanece estable se plantea cirugía. Excepcionalmente dichas masas pueden diferenciarse a teratomas maduros. En este caso el tratamiento quirúrgico es la opción más adecuada, debido a los problemas por compresión y diseminación que pueden ocasionar a largo plazo1.
Presentamos el caso de un paciente varón de 27 años con diagnóstico a los 20 años de carcinoma embrionario de testículo derecho que requirió orquiectomía derecha. La anatomía presentó carcinoma embrionario sin áreas de teratoma. Posteriormente por recidiva en forma de diseminación retroperitoneal, recibió 5 ciclos de quimioterapia con cisplatino+etopóxido+bleomicina, el último en 2013. En el seguimiento se le detectó una masa para-aórtica retroduodenal en 2015, realizándose una laparoscopia exploradora con toma de biopsias, compatibles con tejido fibroso esclerosante. Sin controles desde entonces por problema social.
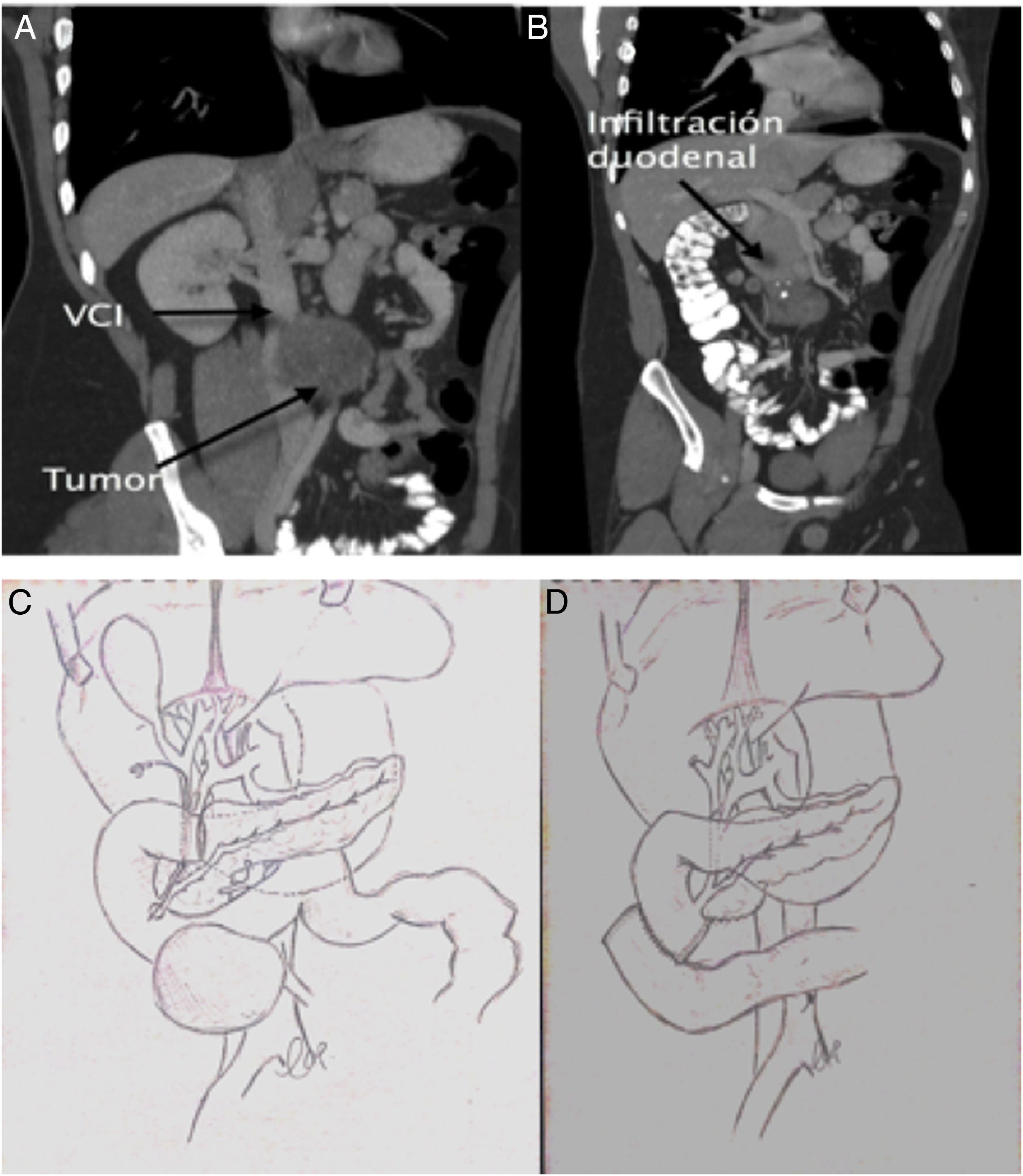
Comenzó en nuestro centro con cuadro de hemorragia digestiva alta. Presentó anemización de 7 puntos de hemoglobina que requirió la transfusión de 4 concentrados de hematíes. Se realizó gastroscopia identificando una lesión ulcerada en 2.ª-3.ª porción duodenal de aspecto infiltrativo, cercana a la papila duodenal. La biopsia no fue concluyente para malignidad. Se realizó una tomografía computarizada donde se evidencia una masa retroperitoneal interaorto-cava de 10cm, con infiltración duodenal y sin plano de separación con cava ni aorta, así como infiltración de la arteria mesentérica inferior (fig. 1). Los marcadores tumorales fueron normales. Se decide cirugía por riesgo elevado de recidiva hemorrágica.
Preoperatoriamente se colocó un introductor por vía femoral derecha por la posibilidad de hemorragia en la disección, especialmente a nivel de la vena cava.
Mediante un abordaje por línea media se realizó colecistectomía y revisión transcística de la vía biliar, demostrándose la papila duodenal a unos 9mm de la tumoración. Se decidió realizar duodenectomía con preservación pancreática y reconstrucción duodeno-yeyunal latero-lateral. Se realizó ligadura de la arteria mesentérica inferior y movilización del mesocolon derecho, que requirió la resección del peritoneo parietal del mismo, así como separación roma de la tumoración de la pared de la aorta. Se realizó el mismo procedimiento en la cava, sin precisar resección vascular al encontrarse la tumoración parcialmente encapsulada a dicho nivel. Se completó la intervención con linfadenectomía del espacio interaorto-cavo.
La evolución fue satisfactoria, sin incidencias, dándose de alta al 8.° día postoperatorio. El seguimiento a 6 meses no muestra recidiva de la enfermedad.
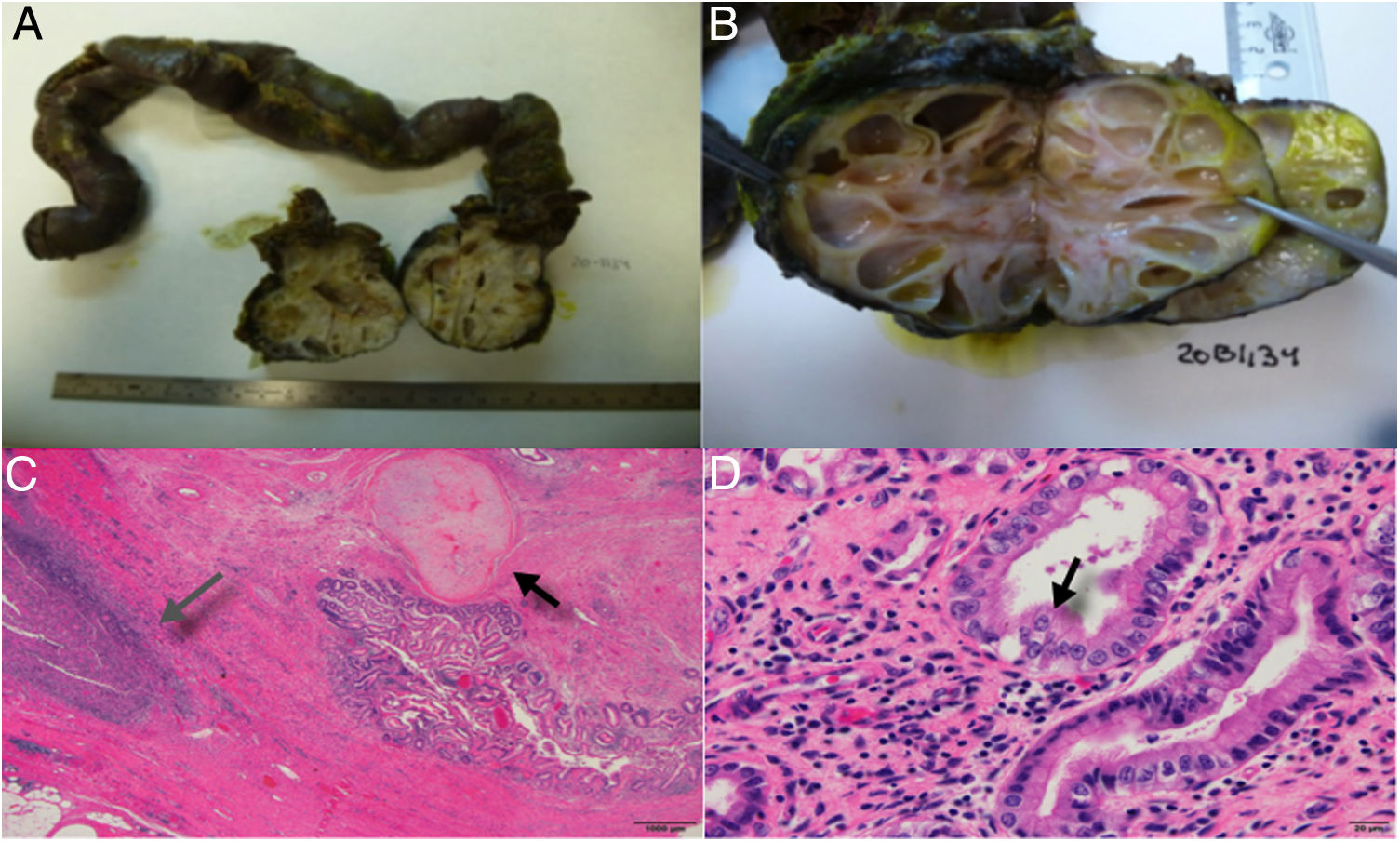
El estudio histológico definitivo confirma una metástasis de carcinoma embrionario posterior al tratamiento, con diferenciación a teratoma maduro en su totalidad, con infiltración de la tercera porción duodenal por lo que se considera una lesión visceral con solo un 5% de necrosis y márgenes de la tumoración libres R0 (fig. 2).
A) Infiltración duodenal por formación nodular multiquística. B) Imagen de la tumoración con quistes de contenido líquido de consistencia mucoide en algunos de ellos. C) Presencia de una masa infiltrante fibrosa con áreas de aspecto mesenquimal con diferenciación a cartílago (marcado por una flecha negra) y áreas de inflamación y necrosis (flecha gris). D) Estructuras glandulares que están revestidas de epitelio, en algunas zonas es inmaduro y en otras muestra diferenciación a epitelio ciliado como el respiratorio (flecha negra) y son diferentes del epitelio intestinal maduro que reviste la luz.
Las masas retroperitoneales son hallazgos comunes tras quimioterapia de los tumores metastásicos embrionarios. Cuando se produce el crecimiento de una masa retroperitoneal puede ser por fracaso de la quimioterapia o por trasformación a teratoma. Hasta un 48% de los pacientes con masas residuales tras quimioterapia acaban desarrollando teratoma, especialmente cuando ya había presencia de áreas de teratoma en el estudio histológico de la orquiectomía2. En estos casos se produce el «Growing teratoma syndrome», siendo la resección radical del mismo la única terapéutica universalmente aceptada3 ya que el teratoma es refractario al tratamiento quimioterápico y radioterápico1.
Generalmente el crecimiento de las masas tumorales se asocia a una elevación de marcadores tumorales, pero un 1,9% de los pacientes con marcadores normales presentan un teratoma maduro4, y es importante no confundir el diagnóstico de teratoma con recidiva/persistencia del tumor germinal.
El porcentaje de necrosis se asocia a una mayor benignidad5. En nuestro caso el porcentaje de necrosis era muy bajo, lo que concuerda con una mayor agresividad, dada la rareza de que un teratoma infiltre duodeno y cause hemorragia, comienzo no comunicado en la literatura.
La primera duodenectomía sin pancreatectomía se describe en los años 906, sin encontrar en la literatura ninguna indicación de duodenectomía por infiltración de teratoma maduro procedente de tumor germinal. Se trata de un procedimiento para intentar preservar la cabeza pancreática en casos de afectación duodenal sin contacto con parénquima pancreático; esencial en casos como el descrito para evitar la morbimortalidad asociada a la duodenopancreatectomía cefálica, siempre que se pueda asegurar un margen oncológico suficiente7. En nuestro caso existían dudas de la posición de la papila con respecto a la tumoración por la discrepancia entre la gastroscopia y la tomografía, por lo que se decidió la exploración de la papila vía transcística, tras colecistectomía, para una mejor localización de la lesión.
La diferenciación en teratoma de los tumores germinales continúa siendo un reto diagnóstico y quirúrgico, precisando un abordaje multidisciplinar en el mejor beneficio del paciente, implicando generalmente la participación de distintas especialidades.
A la doctora del Pozo por sus fantásticas ilustraciones.