El neuroblastoma se origina en las células indiferenciadas de la cresta neural y representa el tumor sólido extracraneal más frecuente en niños1. Sin embargo, es infrecuente en adultos: menos del 10% de estos tumores se diagnostican en pacientes mayores de 10 años2. La incidencia entre los 30 y 39 años es de 0,2 casos por millón de personas2,3. Al no existir protocolos de tratamiento para adultos, las pautas a seguir se basan en las guías infantiles4. Presentamos un caso de neuroblastoma retroperitoneal en el adulto y analizamos su diagnóstico y tratamiento.
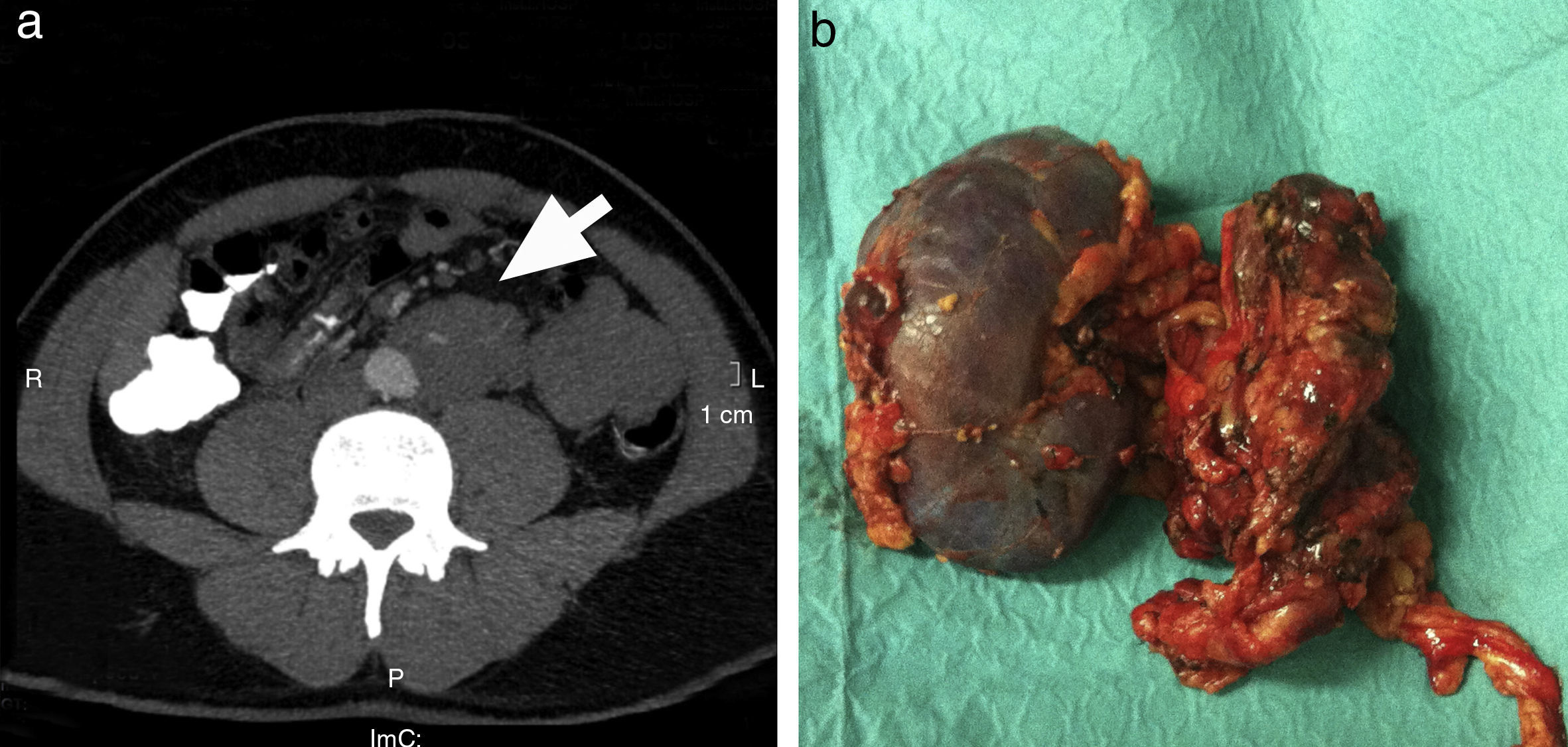
Varón de 39 años que consultó por cuadro de dolor lumbar izquierdo persistente, sin exacerbaciones, de unas semanas de evolución. La exploración física era normal. En la tomografía axial computarizada (TAC) se objetivó una masa retroperitoneal (fig. 1a). Se realizó una punción aspiración con aguja fina (PAAF), siendo la citología compatible para neuroblastoma. La tomografía por emisión de positrones con fluorodesoxiglucosa (FDG-PET) no evidenció metástasis a distancia. Las catecolaminas en orina fueron normales. Se intervino al paciente mediante una laparotomía media suprainfraumbilical, encontrando gran tumoración de 4×4×11cm. Se realizó exéresis de la tumoración con nefrectomía izquierda asociada, dada la existencia de infiltración tumoral del uréter (fig. 1b) y linfadenectomía retroperitoneal. La histología informó de neuroblastoma pobremente diferenciado con afectación linfática. El paciente recibió tratamiento con quimioterapia (3 ciclos de carboplatino y etopósido, alternando con 3 ciclos de ciclofosfamida, adriamicina y vincristina) y radioterapia externa. Tras 24 meses desde la intervención, el paciente está asintomático y no se ha detectado recidiva en la PET-TAC de control ni en el rastreo con meta-yodo-benzil-guanidina (MIBG).
a) Imagen de la tomografía abdominal computarizada preoperatoria en la que se observa una masa retroperitoneal alojada en espacio infrarrenal izquierdo (flecha), que contacta íntimamente con la mitad de la circunferencia de la aorta. b) Pieza quirúrgica en la que se identifica la exéresis en bloque de la tumoración (4×4×11cm) junto al riñón izquierdo.
El neuroblastoma es un tumor infrecuente en el adulto, y aparece de forma más agresiva y con un estadio más avanzado que en niños1,6. La localización en el tejido medular extraadrenal, como ocurrió en nuestro paciente, es más frecuente en adultos. Suele tener un curso clínico insidioso y se manifiesta clínicamente con una masa abdominal de crecimiento rápido o con dolor abdominal, ya que suele alcanzar grandes dimensiones7, como en nuestro caso, así como con dolor secundario a metástasis óseas1,7. Pueden aparecer metástasis sincrónicas en el 70% de los casos5.
En cuanto al diagnóstico de imagen, el estudio de mayor utilidad es la TAC, donde se identifica una masa de predominio retroperitoneal, más heterogénea con el contraste8. También son de utilidad la resonancia magnética (tumores de origen espinal1,2) y la MIBG. La FDG-PET es de gran utilidad para el diagnóstico de las metástasis y la recidiva2.
La indicación de la PAAF es discutible porque, al tratarse de tumores de origen simpático, se puede provocar una crisis hipertensiva por la liberación de catecolaminas en sangre. En este caso las catecolaminas eran negativas. Hay que tener en cuenta que solo un 40-57% de los casos en adultos presentan elevación de las catecolaminas en orina, comparado con la elevación en el 95% de los casos en niños, por lo que valores normales de las catecolaminas no excluyen su diagnóstico4,5. En este caso no se realizó la gammagrafía con MIBG, al contar con un diagnóstico citológico. Esta exploración también puede ayudar al diagnóstico, aunque en ocasiones puede dar falsos negativos2. La FDG-PET no objetivó metástasis.
No existe consenso sobre el tratamiento del neuroblastoma en adultos. En general, se utilizan las guías terapéuticas existentes en niños4, que siguen la clasificación de los grupos de riesgo en función del Sistema Internacional para la Estadificación del Neuroblastoma (INSS), la histología y las características genéticas9.
El INSS clasifica al neuroblastoma en 4 etapas, dependiendo de la localización del tumor, márgenes quirúrgicos e invasión a otras estructuras. Los escasos casos descritos suelen presentarse con estadios avanzados (estadios III y IV), y son frecuentes las recidivas1–6. El tratamiento se basa en la combinación del tratamiento quimioterápico, quirúrgico (incluyendo la linfadenectomía, útil además para la estadificación) y radioterápico. Sin embargo, solo en algunos de estos casos se puede llegar a realizar un tratamiento quirúrgico, dado el estadio avanzado de la enfermedad3–5.
En los estadios I y II el tratamiento de elección es el quirúrgico, con quimioterapia adyuvante y radioterapia en algunos casos en el estadio II. No está establecido el tratamiento adyuvante en el estadio I en pacientes pediátricos7,9. Debido a su mal pronóstico, en adultos se podría plantear este tratamiento en estadios iniciales7,9. En la última década, con las nuevas técnicas de secuenciación del genoma del neuroblastoma, se han podido identificar tanto los genes relacionados con la progresión de la enfermedad como nuevos fármacos diana, lo que puede cambiar la terapia adyuvante en los adultos en un futuro4,10.
En nuestro paciente se obtuvo una resección R0 con ganglios ipsilaterales afectos (estadio II-B). Se le administró quimioterapia y radioterapia tras la cirugía, y ha presentado buena evolución postoperatoria, realizándose controles semestrales con estudios de PET-TAC y de MIBG.
En conclusión, el neuroblastoma es un tumor infrecuente en el adulto que suele diagnosticarse en fases avanzadas y precisa cirugía y tratamiento oncológico intensivo. En los pocos casos descritos existe una alta tasa de recidivas, por lo que se aconseja un seguimiento estrecho. Dada la poca experiencia, sería aconsejable realizar estudios multicéntricos para agrupar la experiencia existente.