De acuerdo con la última clasificación de tumores de la OMS1, la neoplasia mucinosa quística de vesícula biliar se define como una neoplasia quística epitelial compuesta por células que contienen mucina intracitoplasmática. Tradicionalmente se la conoce también como cistoadenoma mucinoso (o cistoadenocarcinoma cuando se encuentra asociada a un carcinoma invasivo), comparte muchas similitudes histológicas con otras neoplasias del mismo nombre localizadas en páncreas o en vía biliar intra- o extrahepática y son extremadamente raras.
Presentamos el caso de una mujer de 75 años sin antecedentes de interés a la que, durante estudio de cuadro agudo de dolor abdominal e ictericia obstructiva, se le descubre imagen ecográfica quística en hilio hepático asociado a coledocolitiasis.
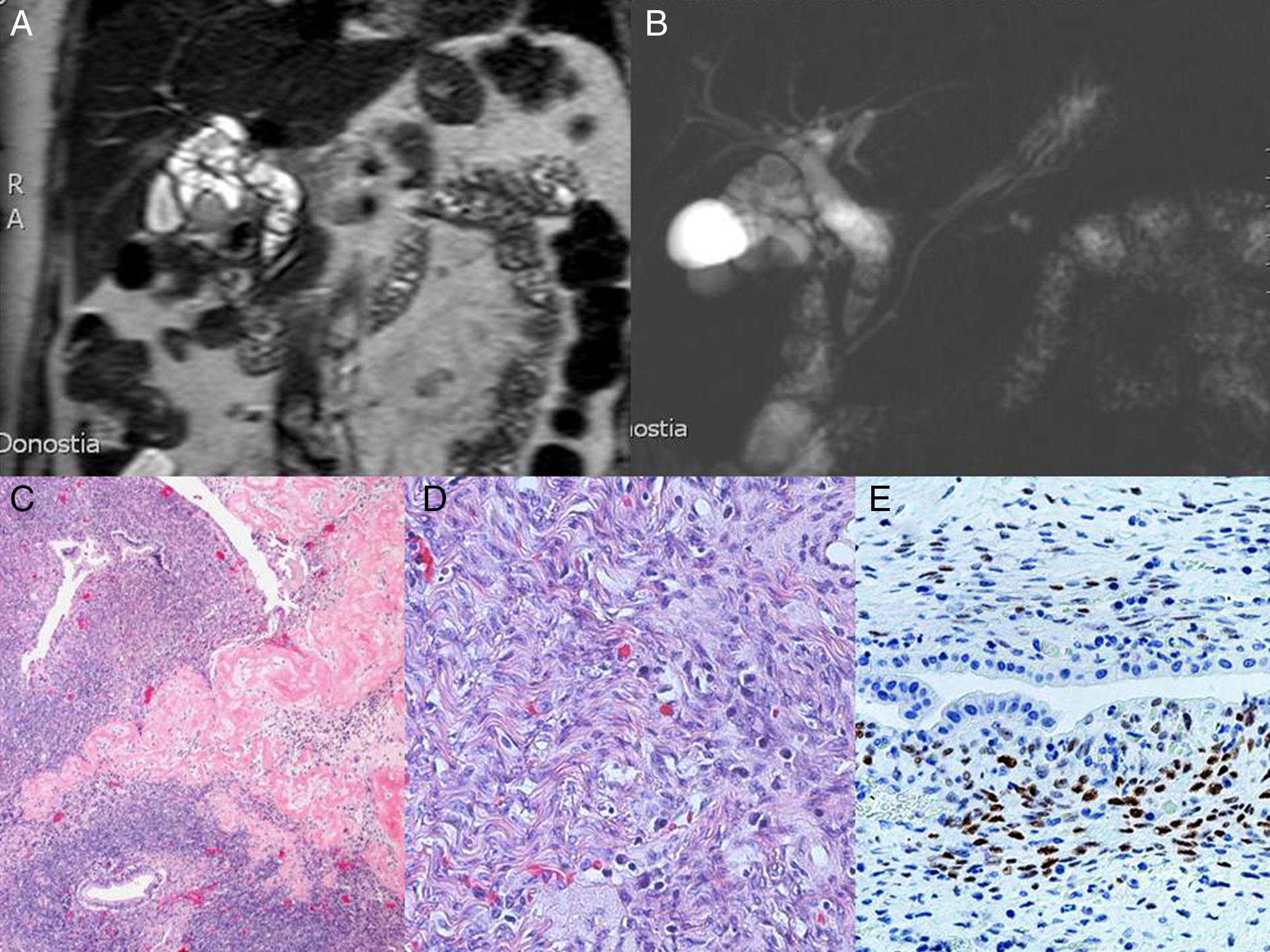
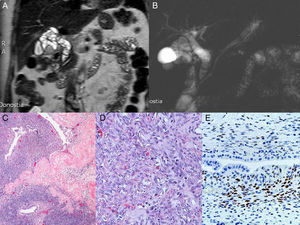
Se realiza colangio-RMN con hallazgo de masa quística multiseptada en región del hilio hepático (figs. 1A y B), además de discreta dilatación de la vía biliar intra- y extrahepática con defecto de repleción a nivel del colédoco, sugestiva de coledocolitiasis. La serología para quiste hidatídico fue negativa.
A y B) RMN previa a la cirugía. C) Estructura hialinizada que histológicamente recuerda a cuerpo albicans. El estroma es hipercelular y contiene estructuras ductales de tipo biliar, hematoxilina eosina (HE x10). D) Detalle del estroma constituido por células fusiformes y ondulantes de tipo ovárico (ovarian-like stroma) y ocasionales linfocitos y células plasmáticas. No se aprecian mitosis, hematoxilina eosina (HE x40). E) Inmunorreactividad de las células estromales frente a receptores de estrógeno (RE+).
Se realizó CPRE, confirmándose la dilatación de la vía biliar y extrayéndose un cálculo. No se encontró ninguna otra causa obstructiva en la vía biliar. Dada la ausencia de sospecha de malignidad, se decidió control evolutivo en consultas externas.
Tras un par de meses asintomática, presentó un nuevo episodio de ictericia obstructiva (sin cambios radiológicos en la tumoración quística descrita previamente). Una nueva CPRE confirmó la existencia de otro cálculo en la vía biliar y se procedió a su extracción.
Dadas la recurrencia del cuadro y la ausencia de un diagnóstico definitivo, se realiza cirugía programada mediante laparotomía, con hallazgo de una tumoración polipoidea intravesicular sólido-quística con pequeña base de implantación en bolsa de Hartmann que ocupaba toda la luz del conducto cístico y que prolapsaba hasta colédoco. Se realizó colecistectomía y coledocoscopia, observando dilatación de la vía biliar sin ningún otro hallazgo. El estudio intraoperatorio de la tumoración fue negativo para malignidad, por lo que se dio por finalizada la intervención.
El postoperatorio cursó sin incidencias reseñables. Una colangio-RMN postoperatoria mostró resección completa de la tumoración quística.
El resultado anatomopatológico definitivo informó de normalidad de la vesícula biliar con implantación de lesión compatible con neoplasia mucinosa quística (fig. 1C-E), por lo que la paciente no recibió ningún otro tratamiento adicional.
Realizamos una búsqueda de la literatura científica disponible en Pubmed y mediante búsquedas en cadena de las referencias encontradas. Posiblemente, el primer caso publicado de esta entidad fue realizado por Bishop et al. en la revista The Lancet en 1901 bajo el título «An undescribed innocent growth of the gallbladder»2; desde esa fecha solo se han publicado 13 casos de esta entidad en la literatura.
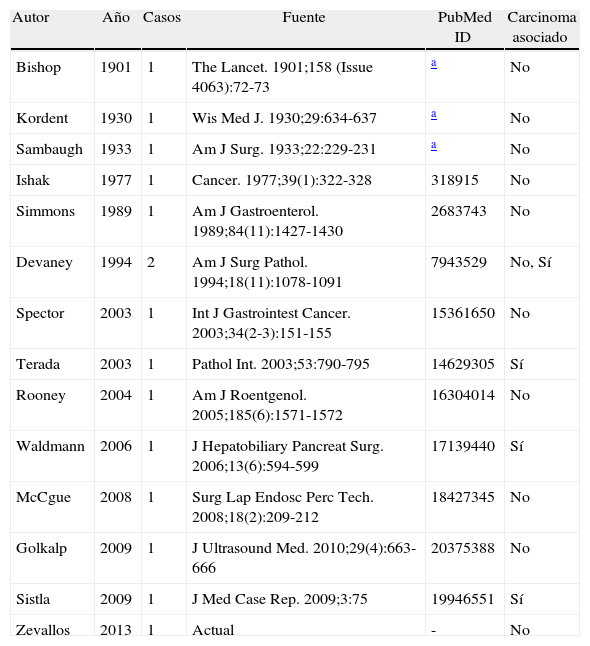
Recogimos información de los 13 casos publicados y junto con el nuestro hemos realizado una serie que puede ayudar a entender mejor esta enfermedad (tabla 1).
Lista de casos publicados de neoplasia mucinosa quística de vesícula biliar
| Autor | Año | Casos | Fuente | PubMed ID | Carcinoma asociado |
| Bishop | 1901 | 1 | The Lancet. 1901;158 (Issue 4063):72-73 | a | No |
| Kordent | 1930 | 1 | Wis Med J. 1930;29:634-637 | a | No |
| Sambaugh | 1933 | 1 | Am J Surg. 1933;22:229-231 | a | No |
| Ishak | 1977 | 1 | Cancer. 1977;39(1):322-328 | 318915 | No |
| Simmons | 1989 | 1 | Am J Gastroenterol. 1989;84(11):1427-1430 | 2683743 | No |
| Devaney | 1994 | 2 | Am J Surg Pathol. 1994;18(11):1078-1091 | 7943529 | No, Sí |
| Spector | 2003 | 1 | Int J Gastrointest Cancer. 2003;34(2-3):151-155 | 15361650 | No |
| Terada | 2003 | 1 | Pathol Int. 2003;53:790-795 | 14629305 | Sí |
| Rooney | 2004 | 1 | Am J Roentgenol. 2005;185(6):1571-1572 | 16304014 | No |
| Waldmann | 2006 | 1 | J Hepatobiliary Pancreat Surg. 2006;13(6):594-599 | 17139440 | Sí |
| McCgue | 2008 | 1 | Surg Lap Endosc Perc Tech. 2008;18(2):209-212 | 18427345 | No |
| Golkalp | 2009 | 1 | J Ultrasound Med. 2010;29(4):663-666 | 20375388 | No |
| Sistla | 2009 | 1 | J Med Case Rep. 2009;3:75 | 19946551 | Sí |
| Zevallos | 2013 | 1 | Actual | - | No |
En esta serie hubo 12 mujeres (86%) y 2 varones (14%), solo en 4 casos se halló una neoplasia mucinosa quística asociada a un carcinoma invasivo, lo que representa un 28%, pero los 2 varones de la serie tuvieron carcinoma invasivo.
Estos datos concuerdan con los de la serie más grande de casos publicados de neoplasia mucinosa quística de origen biliar: 70 casos de neoplasias asentadas en vesícula biliar y en vía biliar intra- y extrahepática publicada por Devaney et al.3. Ellos encontraron que cuando no existe carcinoma asociado, el 96% de los casos eran mujeres; sin embargo, en casos donde sí existe un carcinoma invasivo no se observa asociación al sexo femenino.
Es de resaltar que en la literatura se han descrito 2 tipos histológicos: uno poco agresivo, con estroma celular subepitelial similar al estroma ovárico e inmunorreactivo para receptores de estrógeno y progesterona. Este subtipo afecta a mujeres de mediana edad. El otro subtipo es más agresivo, sin dicho estroma mesenquimal ovarian-like y afecta a varones añosos4 (en nuestra revisión los 2 varones tenían 75 y 88 años respectivamente).
Cuando no existió carcinoma invasivo asociado, la sintomatología dependió del grado de obstrucción de la vía biliar, además casi siempre estaban asociados a colelitiasis o coledocolitiasis. Por otro lado, en los casos en que sí existió dicha asociación, la clínica principal fue dolor abdominal y, en un caso, masa palpable en hemiabdomen superior derecho4–6.
Las lesiones quísticas originadas en la fosa vesicular pueden depender de la superficie inferior del hígado o de la vesícula biliar; además, las lesiones hepáticas como el quiste simple, el quiste hidatídico o los abscesos son más frecuentes que las lesiones ubicadas en la vesícula biliar. Es por esto por lo que es importante realizar una historia clínica detallada, una exploración física minuciosa y múltiples pruebas de imágenes para determinar la ubicación y las características propias de la lesión (ecogenicidad y flujo sanguíneo en la ecografía doppler, densidades en la tomografía y variaciones de intensidad en la colangio-RMN). Entre las lesiones quísticas originadas en la vesícula biliar podemos encontrar quistes hidatídicos, linfangiomas, quistes epiteliales asociados al adenocarcinoma de vesícula o la neoplasia mucinosa quística. También es recomendable realizar siempre una analítica completa con pruebas de colestasis, función hepática, reactantes de fase aguda y serología para quiste hidatídico. De existir un cuadro de colestasis se debe realizar una colangiografía retrógrada endoscópica o transparietohepática para valorar el grado de obstrucción existente en la vía biliar.
Se ha descrito la realización de PAAF guiada por ecografía, intentando tomar muestras de alguna área irregular, pero la citología no ha resultado ser útil para descartar malignidad, dada la pobre celularidad de las lesiones quísticas4.
En todos los casos se debe realizar la colecistectomía con estudio intraoperatorio que descarte malignidad. El diagnóstico definitivo se realiza luego de la extirpación de la tumoración y del estudio anatomopatológico.
En los casos de ausencia de enfermedad maligna, la colecistectomía ha demostrado ser curativa7–10, inclusive para los casos de neoplasia mucinosa quística en los que solo existen nidos de células malignas en una tumoración donde predomina el componente no invasivo5. Se reservan las cirugías más agresivas con segmentectomía hepática o resección multivisceral para los casos de carcinoma invasivo cuando se observa diseminación local de la enfermedad como en el caso descrito por Waldmann et al.6. En ningún caso se dio ningún tratamiento adyuvante.