La nutrición enteral es una opción en pacientes en los que no es posible o suficiente la nutrición oral. Cuando se precisa por periodos prolongados, la gastrostomía endoscópica percutánea (GEP) es una buena alternativa, puesto que presenta menos complicaciones, con mayor comodidad y tolerabilidad, que la sonda nasogástrica o nasoyeyunal1. Entre las complicaciones asociadas a la realización de una GEP se han descrito el neumoperitoneo, gas portal o en la vena mesentérica, lesión del colon transverso, fístula gastrocólica, lesión de intestino delgado, lesión hepática o esplénica, sangrado peritoneal y de pared abdominal. Estas complicaciones son infrecuentes y se detectan durante la realización de la gastrostomía, y son resueltas durante el mismo procedimiento en la mayoría de los casos. En las gastrostomías de larga evolución y, tras su manipulación habitual, se puede producir dolor periestomal, abscesos de pared abdominal (18%), fascitis necrosante, fístula o herniación periestomal (1-2%), sangrado gástrico y ulceración por decúbito (2,5%), obstrucción gástrica, íleo paralítico o gastroparesia, vólvulo gástrico o broncoaspiración (<1%), entre otras complicaciones1.
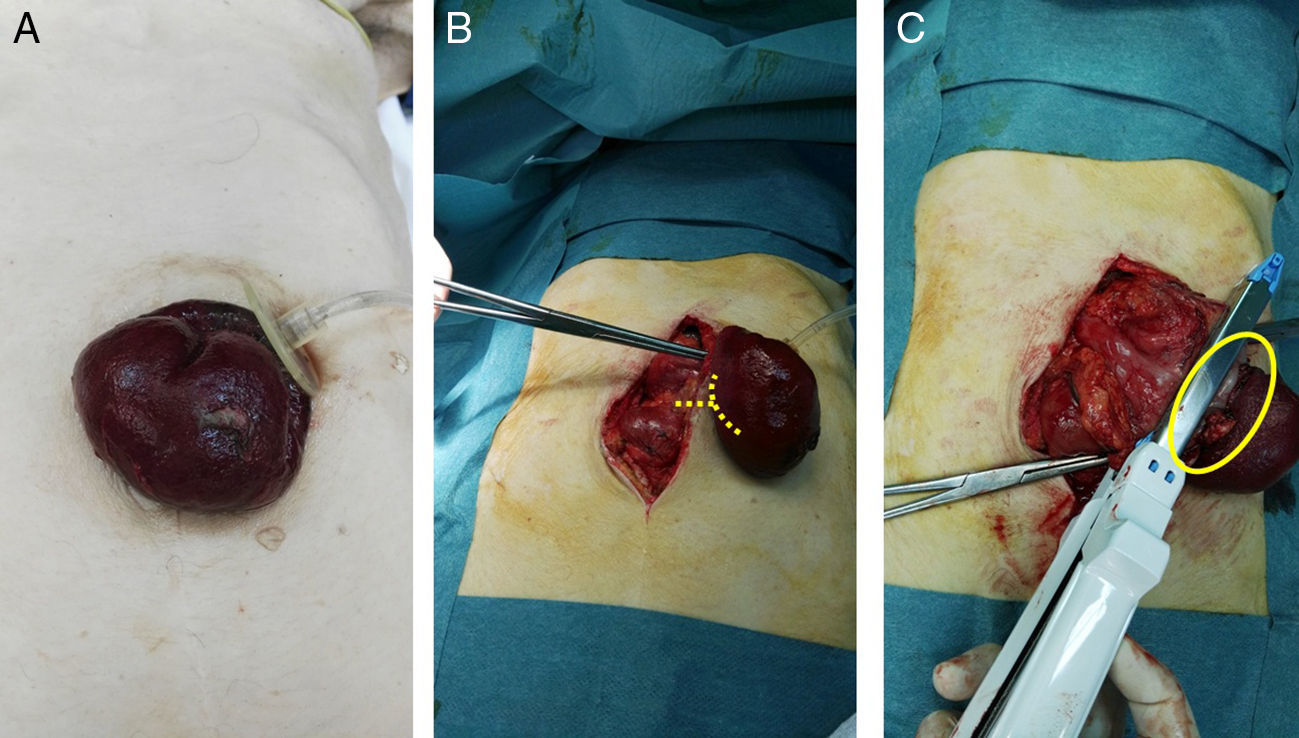
Presentamos el caso de una mujer de 75 años, portadora desde hace 3 años de gastrostomía percutánea definitiva por accidente cerebrovascular asociado a disfagia orofaríngea, que acude a urgencias por dolor abdominal acompañado de náuseas y prolapso de gastrostomía de aproximadamente 12 h de evolución, con signos de isquemia aguda y necrosis de la pared gástrica. Al examen físico, presentaba IMC de 18kg/m2 con deterioro del estado general, taquicardia e hipotensión. La exploración mostraba un abdomen blando, depresible y doloroso a la palpación profunda, pero sin signos de irritación peritoneal. Se objetivó un prolapso gástrico a través del orificio de gastrostomía con signos de sufrimiento de la mucosa gástrica (fig. 1A). En la analítica, destacaba una discreta leucocitosis de 14.900 con 88,1% de neutrófilos. Con el diagnóstico de prolapso gástrico estrangulado a través del orificio de gastrostomía, se decidió cirugía urgente. Se realizó laparotomía media y se liberó el anillo de la gastrostomía (fig. 1B), que no se encontraba dilatado; al observar una isquemia y necrosis del espesor total de la pared gástrica, se realizó resección parcial gástrica con una cortadora lineal recargable (GIA) de cirugía abierta (fig. 1C) e invaginación de la línea de grapado con seda 2/0. Para ello, se desinfló el balón de la gastrostomía, el cual permanecía inflado y dentro de la cavidad abdominal por debajo del anillo herniario. Posteriormente, y dados los antecedentes de disfagia orofaríngea, se realizó una neogastrostomía de tipo Stamm utilizando una sonda de Pezzer en fondo gástrico con doble bolsa de tabaco y fijación con sutura irreabsorbible al peritoneo parietal. Una vez fijada la Pezzer y antes del cierre laparotómico, se comprobó la estanqueidad y el paso de suero salino al duodeno, lo que descartó como condicionante del cuadro de prolapso una obstrucción distal. Durante el postoperatorio, el manejo se basó en reposo digestivo y nutrición parenteral total. Se inició la nutrición por gastrostomía al tercer día postoperatorio y fue dada de alta a los 7 días de ingreso.
A) Prolapso gástrico a través del orificio de gastrostomía con signos de sufrimiento de la mucosa gástrica. B) Laparotomía media y liberación del anillo de la gastrostomía. Las líneas señalan el punto de sección del cuello de la estrangulación del estómago. C) Necrosis del espesor total de la pared gástrica y resección parcial gástrica con GIA. El círculo muestra el cuello seccionado.
Este caso es excepcional por su forma de presentación como prolapso gástrico estrangulado a través del orificio de una gastrostomía, posiblemente desencadenado por un IMC bajo, desnutrición y debilidad de los tejidos de la pared abdominal. La paciente precisó cirugía urgente. Hay escasa bibliografía en la literatura con similares características2,3.
El prolapso de estoma de intestino delgado o colon a través de la pared abdominal es relativamente común. Sin embargo, excepcionalmente se han descrito casos aislados de prolapso gástrico a través del orificio de gastrostomía4,5.
El concepto de prolapso de gastrostomía es ambiguo, puesto que incluye tanto la migración del catéter de gastrostomía desde el estómago hacia el duodeno o el esófago como la exteriorización de parte del estómago a través del orificio de gastrostomía fuera de la cavidad abdominal. La migración del catéter de gastrostomía es relativamente frecuente, con una incidencia de entre el 0,4 y el 11%. Su resolución es sencilla y basta con traccionar del catéter para su correcta recolocación. En nuestro caso, se produjo un prolapso de gastrostomía con exteriorización de la pared gástrica a través del orificio de la gastrostomía. Se han descrito diversas dolencias primarias asociadas con mayor frecuencia al prolapso gástrico a través del orificio de la gastrostomía: parálisis cerebral, demencia, accidente cerebro-vascular, Parkinson, atresia cloacal, síndrome congénito de intestino corto, síndrome de Cornelia-Lange, hernia diafragmática, reflujo gastroesofágico severo, enterocolitis necrosante, progeria, hipoplasia pulmonar, esclerosis lateral amiotrófica, tumores del tracto gastrointestinal superior y fístula traqueoesofágica, entre otras. Además, otros autores6 han propuesto como posible causa la presencia de fístula de contenido gástrico pericatéter asociada a lesión y escoriación cutánea7.
Mitchell y Tetroe8 señalaron algunos factores que pueden influir en la aparición de complicaciones tras la instauración de una GEP como son la edad avanzada, la presencia de enfermedad tumoral, género masculino e hipoalbuminemia. Otro estudio de Blomberg9 et al. muestra cómo la mortalidad a 30 días tras GEP aumenta cuando coinciden valores bajos de albúmina, elevación de proteína C reactiva, mayores de 65 años y un IMC por debajo de 18,5m/kg210,11.
En cualquier caso, la incidencia encontrada en la literatura sobre el prolapso de todo el espesor de la pared gástrica a través del orificio de gastrostomía descrito en nuestra carta científica es poco frecuente y requiere, en la mayoría de los casos, una laparotomía para su correcta resolución.