La banda gástrica ajustable laparoscópica (BGAL) es un procedimiento seguro y reversible que conlleva una baja mortalidad y morbilidad, de aproximadamente 0,05 y 11,3% respectivamente1. Aún así esta tiene una tasa de readmisión alta y cirugía de revisión de hasta un 52%1. Sus complicaciones postoperatorias tardías son frecuentes y probablemente no están documentadas completamente. La erosión y la migración de la banda gástrica tienen una incidencia de 0,6-3%1. Aquí presentamos un caso raro de erosión de una banda gástrica a través del estómago y su posterior migración hacia el íleon, causando múltiples perforaciones intestinales.
Una mujer de 51 años con antecedentes de obesidad mórbida fue sometida un año antes a una BGAL con una pérdida de peso de 25 kg con 2 reajustes. Consultó en el servicio de urgencia de otro centro por dolor abdominal difuso y vómitos biliosos. Los exámenes evidenciaron una amilasa de 4.000mg/dl y lipasa de 1.100mg/dl, siendo diagnosticada de pancreatitis aguda, Balthazar B a la tomografía computarizada (TC) de abdomen y pelvis con contraste oral e intravenoso (iv). La paciente fue tratada mediante dieta absoluta, hidratación endovenosa y analgesia respondiendo parcialmente, continuando con los vómitos y el dolor abdominal.
Se le efectuó un tránsito de esófago-estómago-duodeno que mostró el fondo del estómago herniado, sin visualización de la banda gástrica. Finalmente fue trasladada a nuestro centro.
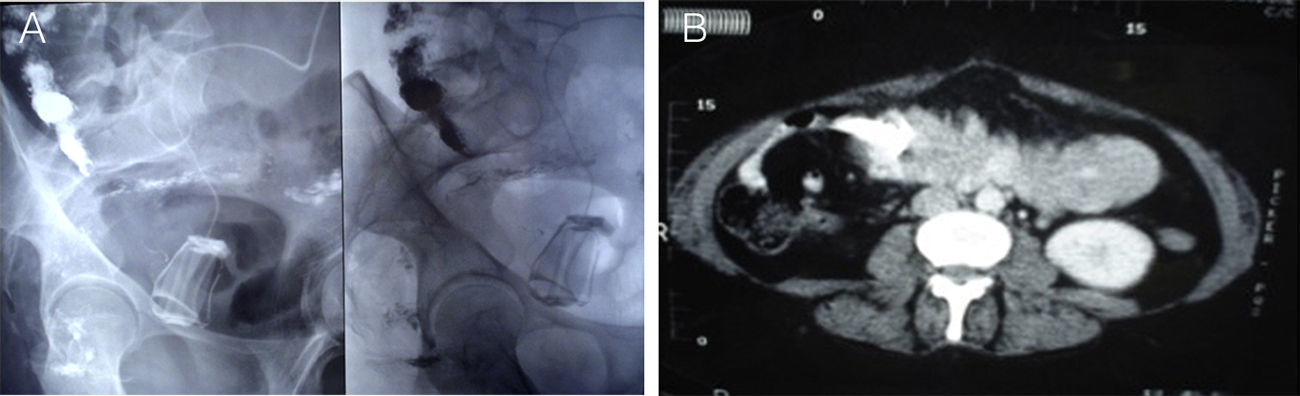
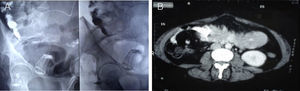
Persistió con dolor abdominal sin irritación peritoneal. Los niveles de amilasa y lipasa eran normales, pero tenía una proteína C-reactiva de 21mg/l y un recuento de glóbulos blancos de 13.200/mm3. Una endoscopía digestiva alta mostró, a nivel del fondo y del antro proximal una gran lesión ulcerada con un objeto extraño correspondiente al tubo conector de la banda gástrica. Bajo fluoroscopia se inyectó medio de contraste en el reservorio, evidenciando la migración de la banda en la fosa iliaca derecha, y una nueva TC de abdomen y de pelvis con contraste reveló la posición intraluminal de la banda (fig. 1).
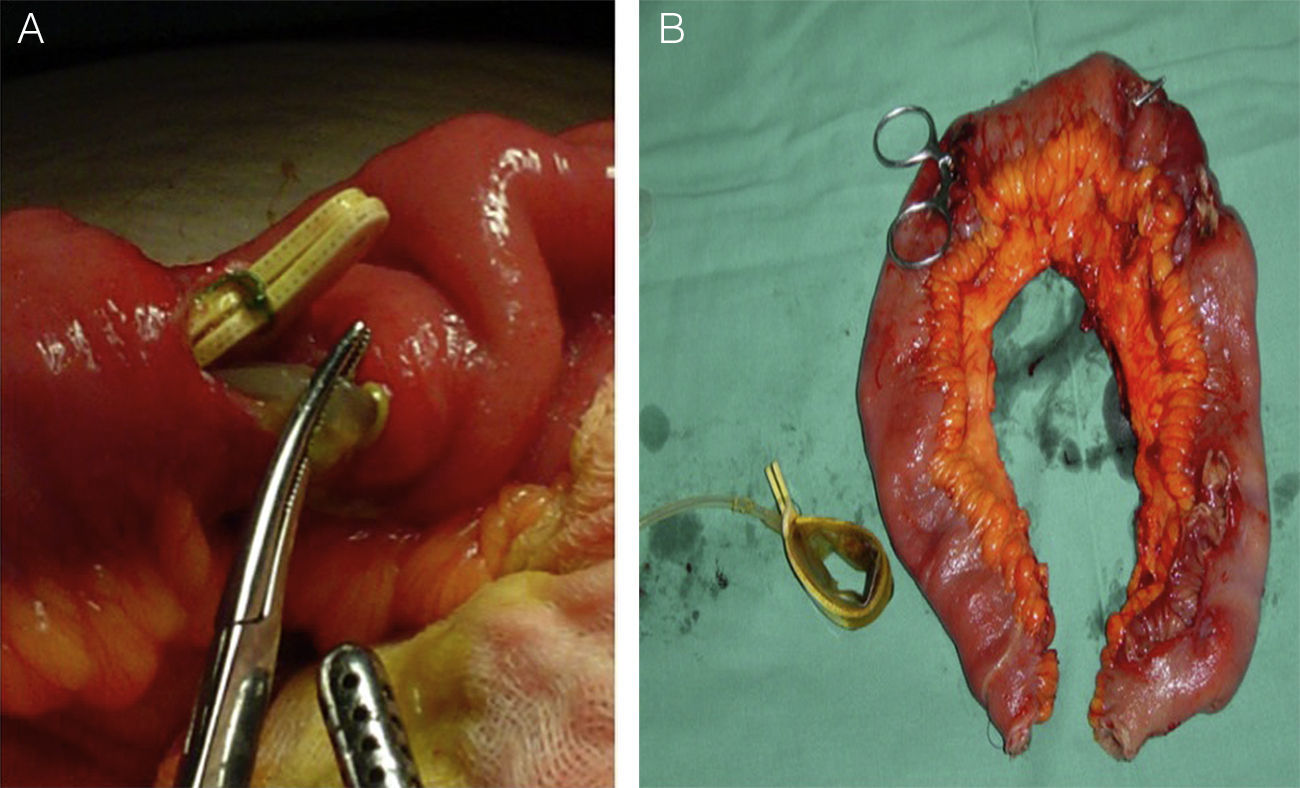
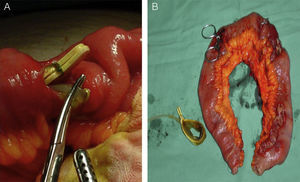
Se indicó la intervención, efectuando una laparoscopia exploradora en pabellón, donde se visualizó el tubo conector penetrando en la pared gástrica, pero la banda no se pudo identificar, por lo que se convirtió a cirugía abierta. Explorando la cavidad se encontraron múltiples perforaciones del intestino delgado, finalmente evidenciando la banda a 20cm de la válvula ileocecal. Se realizó una resección de 40cm del íleon y se reparó mediante una anastomosis término-terminal (fig. 2). La evolución de la paciente fue sin incidentes.
Las complicaciones tardías de la banda gástrica incluyen problemas del puerto y conector, reflujo, dilatación del pouch, prolapso, dilatación esofágica y erosión. Esto conlleva muchas veces cirugías de revisión que finalizan con la retirada de la banda y el rechazo por parte del paciente de la técnica.
La erosión de la banda o su migración intragástrica es una complicación temida y permanece mientras la banda esté instalada. Las causas propuestas en su mecanismo son en relación con una lesión subclínica gástrica en el momento de la instalación, un cierre muy apretado, una presión interna elevada al ingerir bolos de comida muy grandes y alguna reacción anormal del tejido en contacto con la prótesis2.
En la literatura hay 8 casos descritos de migración de la banda hacia el intestino delgado, con uno que presentó perforaciones de este2–9. Ha habido también casos en los que el tubo conector se desconecta y perfora desde afuera la pared del intestino10. Clínicamente estos pacientes pueden presentar un cuadro compatible con obstrucción intestinal, infección de los puertos o fallo en perder peso3–8. Normalmente no presentan peritonitis, dado que la perforación es de lento desarrollo, lo que permite que la reacción inflamatoria crónica lo aísle. En nuestro caso llama la atención que la paciente tuvo pancreatitis previamente, pero parece ser circunstancial.
Su diagnóstico es complejo y se debe tener un alto índice de sospecha. La infección persistente del sitio del reservorio puede ser su primera manifestación. La TC con contraste iv debe ser la modalidad de elección, ya que permite identificar con mayor precisión la localización de la banda y su repercusión4. Por otro lado la fluoroscopia es simple de realizar, objetivando la migración de la banda, y la endoscopia digestiva alta puede ser terapéutica, removiéndola en caso de ser posible3.
El tratamiento va a depender de la clínica y del grado de migración de la banda. Si la banda se encuentra dentro del estómago con más del 50% de su circunferencia se puede intentar una retirada endoscópica, lo cual es menos invasivo y mórbido2. En los casos en que esté migrada hacia el intestino delgado y mas aún, asociada a perforaciones, se requiere un abordaje abierto. La retirada de la banda y su reinstalación inmediata no se recomienda por su alta tasa de fracaso y de riesgo.