Los linfomas primarios del tracto gastrointestinal representan el 5% de todos los linfomas. Dentro de éstos, el linfoma rectal primario (LRP) comprende el 0,1–0,6% de los tumores de colon y el 0,05% de los tumores rectales primarios. Los mayores factores de riesgo causantes de su aparición son la inmunosupresión y la enfermedad inflamatoria intestinal1–3.
Presentamos el caso de una mujer de 73 años, con antecedentes de artritis reumatoide de varios años de evolución en tratamiento con metotrexate, sin otra enfermedad. Acude a Urgencias del Hospital de Requena por un cuadro de proctalgia moderada y rectorragias intermitentes. Refiere alteración del hábito intestinal con tenesmo e incontinencia asociada, de instauración progresiva en los últimos 4 meses.
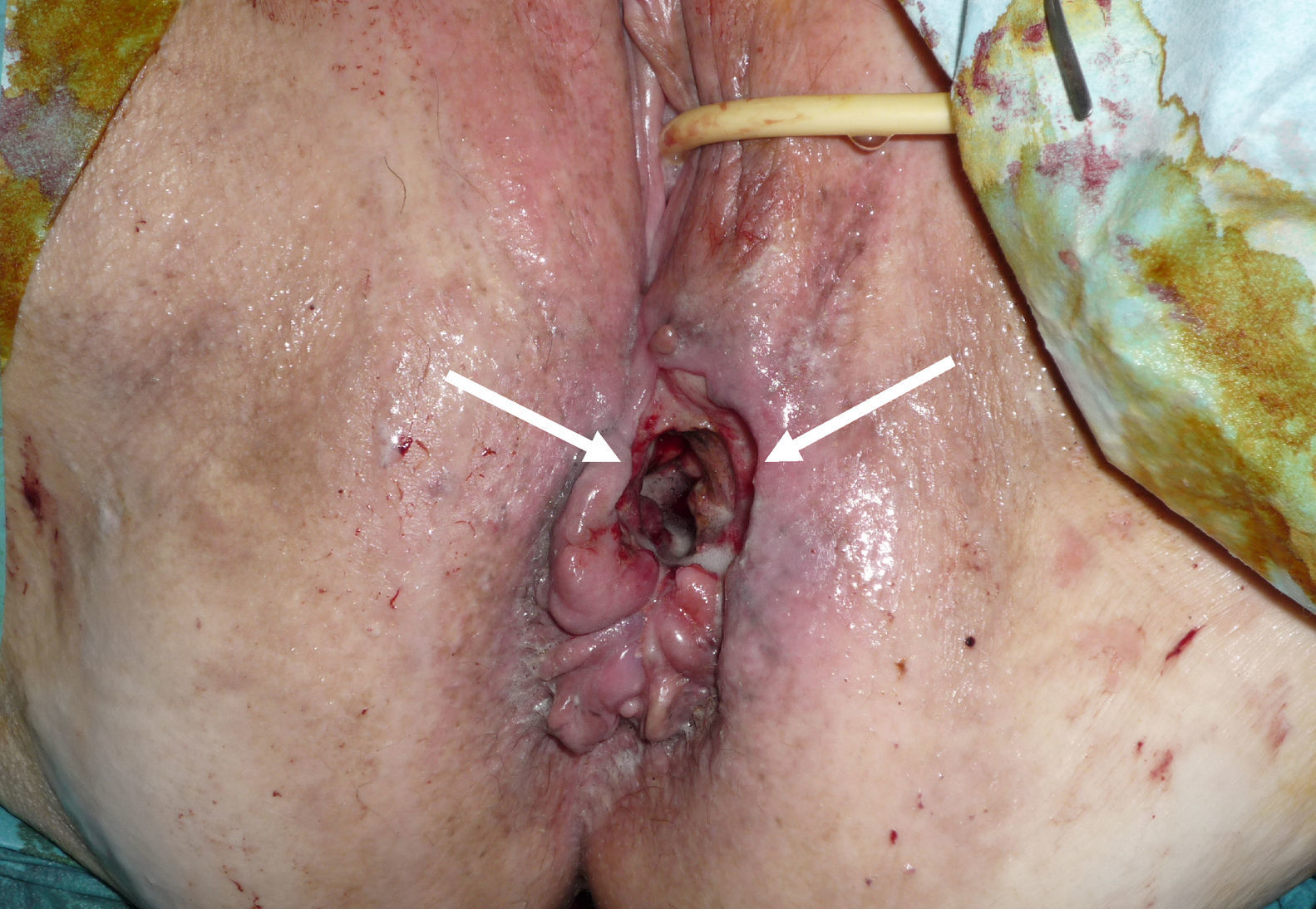
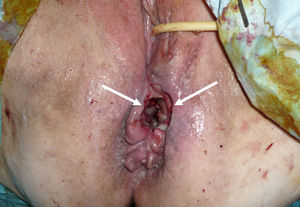
La exploración física evidencia la presencia de una tumoración palpable en el canal anal alto, de consistencia blanda y aspecto mamelonado no estenosante. Se aprecia un orificio fistuloso grande que se dirige hacia el periné anterior y se comunica con el exterior. La biopsia resulta negativa para proceso neoplásico. La ecografía endoanal no aporta imagen de interés.
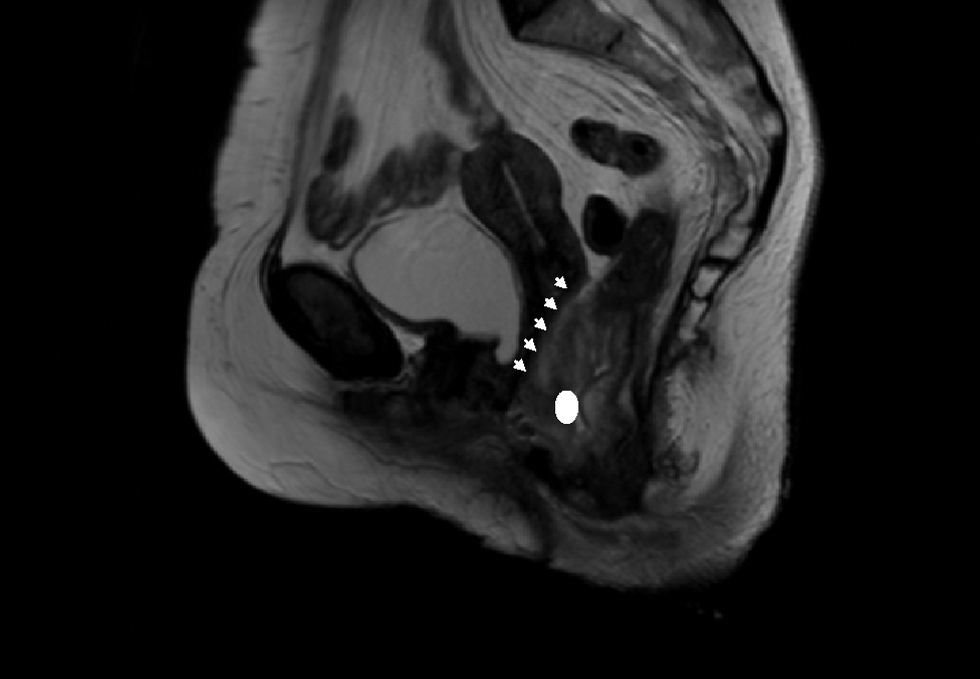
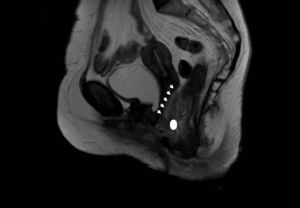
Por resonancia magnética (fig. 1) y tomografía axial computarizada se evidencia en el recto inferior una tumoración de características infiltrativas y crecimiento circunferencial que alcanza la grasa mesorrectal. Infiltra el músculo puborrectal y elevador del ano en el lado izquierdo. La lesión afecta al esfínter interno anterolateral derecho. Existe afectación del tabique rectovaginal y se aprecian adenopatías a nivel mesorrectal, sin evidenciarse otros hallazgos toracoabdominales. En la PET-TC se observa únicamente depósito patológico en topografía rectal. La colonoscopia y endoscopia alta no evidencian otras lesiones. Una segunda biopsia rectal es inespecífica con células inflamatorias. En el Comité Oncológico se decide realizar una colostomía terminal dada la incontinencia grave y una biopsia quirúrgica más amplia (fig. 2).
El estudio inmunohistoquímico informa de linfoma no hodgkiniano (LNH) B de células grandes, con clonalidad de células B, ausencia de translocación (14:18) en la región MBR y MCR, CD45 positivo y negatividad para CD20, CD79 a, CD10, bcl2 y CD3, y tinción débil y focal del CD45RO. La biopsia de médula ósea fue negativa.
Ante los resultados, se diagnosticó a la paciente de LRP en estadio i de acuerdo con la clasificación de Ann Arbor modificada por Musshoff.
Con este resultado se planificaron 6 ciclos de quimioterapia de ciclofosfamida, doxorrubicina, vincristina y prednisona. Tras el primer ciclo, presentó cuadro séptico debido al cual falleció.
El tracto gastrointestinal supone el lugar de presentación más frecuente de los LNH extranodales de célula B originados en el tejido linfoide asociado a mucosa4. Su pico de incidencia es máximo a los 50–65 años y afecta más frecuentemente al sexo masculino1. La causa del LRP es desconocida, pero se ha relacionado con diversas afecciones, como los estados de inmunosupresión o la enfermedad inflamatoria intestinal5, aunque existen casos que no guardan ninguna relación con estas entidades8.
El cuadro clínico de estos pacientes es inespecífico y puede incluir dolor abdominal, anorexia, pérdida de peso, masa polipoidea palpable, rectorragias, anemia y alteraciones en el hábito intestinal1–3,5,7.
Los estudios más utilizados son la tomografía axial computarizada y la endoscopia con biopsias, aunque empleamos el estudio estándar para cáncer de recto. El diagnóstico definitivo es mediante la inmunohistoquimia, que en muchas ocasiones será difícil2,3,6. Es imprescindible distinguir el LRP de un linfoma sistémico, ya que el pronóstico y el tratamiento difieren. En 1961 se elaboraron los criterios de Dawson para excluir adenopatías periféricas, afectación hepática, esplénica o medular1,5. El sistema aceptado internacionalmente para estatificar los LNH gastrointestinales es el de Ann Arbor modificado por Musshoff, que incorpora una subdivisión en el estadio ii según afectación ganglionar regional o a distancia5.
Dada la rareza del LRP y que no existen largas series publicadas en la bibliografía, actualmente no existe consenso sobre su tratamiento2. Hoy en día, está aceptado el realizar inicialmente tratamiento quirúrgico en ausencia de enfermedad metastásica y si se dan complicaciones tales como obstrucción, perforación o hemorragia en caso de enfermedad avanzada2,4. Los autores que recomiendan cirugía defienden que ésta tiene la ventaja de ofrecer información sobre la distribución, la histología y el pronóstico tumoral, así como generar un descenso en la probabilidad de complicaciones y permitir la posibilidad de curar la enfermedad en algunos casos2,5.
Se han descrito diferentes resultados en cuanto al impacto de los tratamientos quimioterápicos y radioterápicos adyuvantes en relación con las tasas de supervivencia. El esquema con ciclofosfamida, doxorrubicina, vincristina y prednisona es el más difundido1. De igual modo, existen casos tratados con quimioterapia y radioterapia sin asociar cirugía con tasas aceptables de supervivencia a corto plazo2,4,5. El LRP presenta peores tasas de supervivencia que los LNH en otras localizaciones del tracto gastrointestinal1. La media de supervivencia a los 5 años con la utilización de cirugía seguida de quimioterapia adyuvante oscila entre el 32 y el 55% para estos tumores. Un tamaño tumoral mayor de 5 cm y la presencia de linfadenopatías regionales ensombrecen el pronóstico1.
Debido a la escasez de casos publicados, es fundamental la coordinación entre los diferentes especialistas implicados en el tratamiento del LRP para poder individualizarlo según las características de cada paciente1–5.