Introducción
Aunque se desconoce la etiología de la fisura anal, la mayoría de los autores le atribuye una naturaleza isquémica, lo cual explicaría el tipo de dolor y la ausencia de tejido de granulación durante su evolución. Estudios histológicos y de flujo mediante Doppler han puesto de manifiesto un déficit de vascularización en la comisura posterior del canal anal en sujetos testigos sanos1,2. Por otra parte, la disposición en Y de las fibras musculares esfinterianas en el rafe medio posterior produce una menor fijación del anodermo, lo cual también podría contribuir a su típica localización. La hipertonía esfinteriana, casi constante, contribuiría a la pobre perfusión del anodermo3. Aunque se reconoce que el traumatismo durante la defecación podría iniciar la lesión, en tan sólo un 20% se detecta una historia de estreñimiento4.
Al lado de los clásicos conceptos patogénicos traumatismo, hipertonía e isquemia se han propuesto otras hipótesis aún no aclaradas. La presencia de anticuerpos antiendoteliales favorecedores de la isquemia5, la proliferación neuronal perifisural6 o el déficit de producción de óxido nitroso7 son las más interesantes.
Básicamente, todos los tratamientos de la fisura van dirigidos a facilitar la defecación (mediante el empleo de medidas dietéticas e ingesta de fibra), tratar el dolor de la fase aguda con analgésicos o antiinflamatorios y reducir la presión del esfínter interno, de forma definitiva (mediante cirugía) o transitoria (mediante fármacos). Durante los últimos años el tratamiento médico de la fisura anal crónica (mediante la reducción de la presión del esfinter interno [EI]) ha venido tomando protagonismo debido a dos factores: los efectos secundarios de la cirugía de la fisura y el mayor conocimiento de la fisiología y la farmacología de las fibras musculares del EI8-13. A pesar de la generalización del tratamiento médico como primera línea terapéutica14,15, la controversia continúa y la última revisión de la Cochrane atribuye al tratamiento médico una respuesta similar a la conseguida con placebo16.
El tono y la función del EI dependen de 3 mecanismos: el tono basal intríseco de la fibra muscular relacionado con la concentración extracelular de calcio que penetra a través de los canales L del calcio; el sistema nervioso entérico de tipo no adrenérgico no colinérgico, cuyo principal neurotransmisor es el óxido nítrico, y el sistema nervioso autónomo vía simpático y parasimpático posganglionar14.
Fundamentalmente se han evaluado tres líneas de tratamiento médico cuya actuación se hace en los tres niveles: inhibidores de los canales L de calcio (reduciendo la concentración intracelular de calcio), como diltiazem o nifedipino; los donantes de óxido nítrico tales como la nitroglicerina, la L-arginina o la isosorbida dinitrato; y la toxina botulínica (paralizante muscular que inhibe la liberación de acetilcolina). Otros fármacos han sido menos ensayados: antagonistas a1-adrenérgicos, agonistas colinérgicos o los inhibidores de las fosfodiesterasas17,18. Sin embargo, los tratamientos médicos presentan importantes objeciones: su moderada eficacia, la necesidad de protocolos prolongados de más de 8 semanas en los fármacos tópicos o la confusa definición de lugar y dosis de infiltración de la toxina botulínica16.
Los fármacos inhibidores de los canales del calcio como diltiazem han mostrado su efecto en la reducción de la presión basal del EI y su utilidad en el tratamiento de la fisura crónica19-22. El objetivo principal de este trabajo ha sido valorar la respuesta inicial al diltiazem tópico al 2% como factor predictor de curabilidad de la fisura anal crónica, intentando responder a la pregunta de si debe completarse el tratamiento médico en todos los casos en ausencia de respuesta inicial clara.
Pacientes y método
Durante el período de febrero de 2004 a diciembre de 2005, Se incluyó en el estudio a todos los pacientes con fisura anal crónica atendidos en la Consulta Externa de Cirugía Colorrectal del Hospital Donostia. Se definió la cronicidad con dos tipos de criterios: cronológico (más de 6 semanas de evolución) y morfológico (presencia de fibras esfinterianas visibles en el lecho de la fisura)14. Todos los pacientes acudieron a nuestra consulta tras recibir tratamiento médico convencional con laxantes, analgésicos diversos y pomadas comerciales (generalmente basadas en corticoides). Los criterios de exclusión fueron: embarazo y fisura posparto, cirugía anal previa, enfermedad inflamatoria intestinal, intolerancia al diltiazem y ulceraciones atípicas del margen anal (úlcera indolora, morfologías atípicas, etc.). Debido a que la respuesta evolutiva era el principal objetivo del trabajo, para evitar pérdidas en el seguimiento se excluyó a los pacientes que mostraron dificultades para un control completo. Se contactó telefónicamente con ellos, antes de la visita, para confirmar la cita, y en caso de dificultad, se ofreció un horario más amplio de consulta, incluyendo la franja horaria de guardia de uno de los autores (C.P.). Se empleó un gel de diltiazem al 2% en fórmula magistral23, en 3 aplicaciones diarias durante 8 semanas (tabla 1). Se recomendó la aplicación del gel en el margen anal (sin penetrar en el canal anal), con una dosificación de aproximadamente 2,5 cm de gel (equivalente a la última falange del dedo índice). Se entregó a todos los pacientes un protocolo escrito que incluía: la fórmula magistral para la farmacia, una hoja explicativa sobre la fisura anal, las normas generales de aplicación del tratamiento y una gráfica con reglas de escala analógica visual (EAV), para rellenarla. Se definió la curación como la desaparición del dolor anal y/o la fisura. Se realizaron controles clínicos con exploración física; la enfermera de consulta recogió la EAV de dolor al final de la primera, la tercera, la sexta y la octava semanas de iniciado el tratamiento.
Se compararon los grupos con y sin respuesta al final del tratamiento mediante el test de la χ2 de Pearson, el exacto de Fisher y el de la t de Student. Se emplearon curvas ROC para valorar la eficacia diagnóstica de la respuesta inicial al diltiazem (al final de la primera semana), calculando un punto de corte y el área bajo la curva, así como la sensibilidad, la especificidad y los valores predictivos según fórmulas estándar24. El análisis estadístico se realizó con el programa SPSS 12.0 para Windows (SPSS; Chicago, Illinois, Estados Unidos).
Resultados
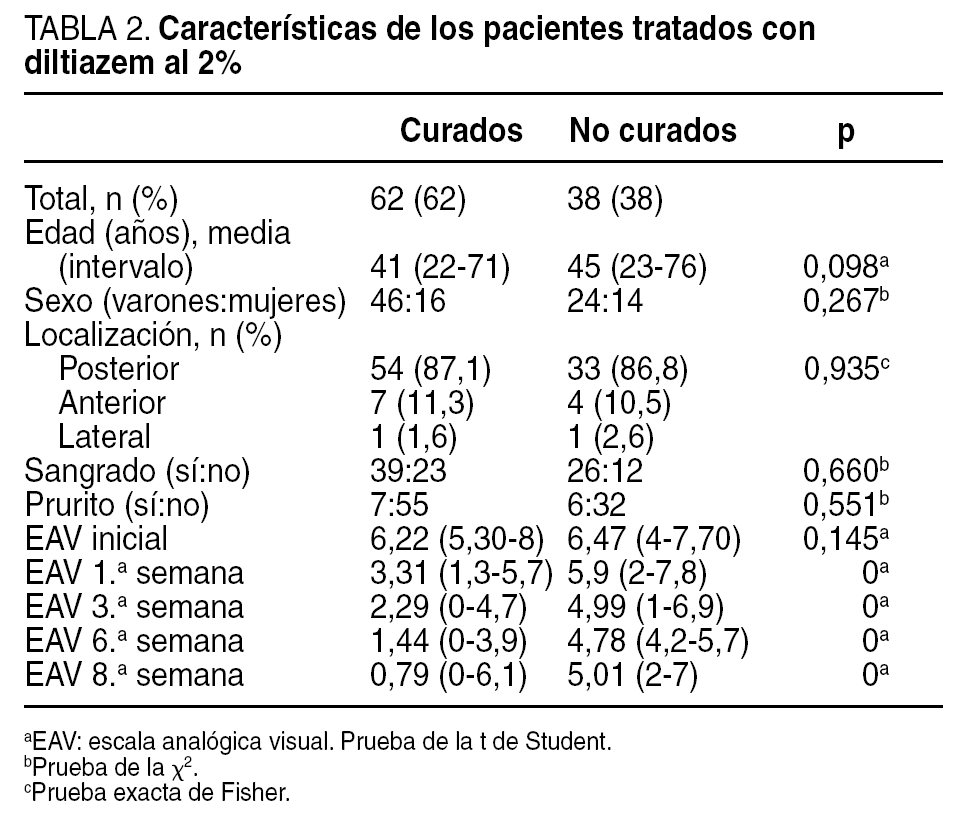
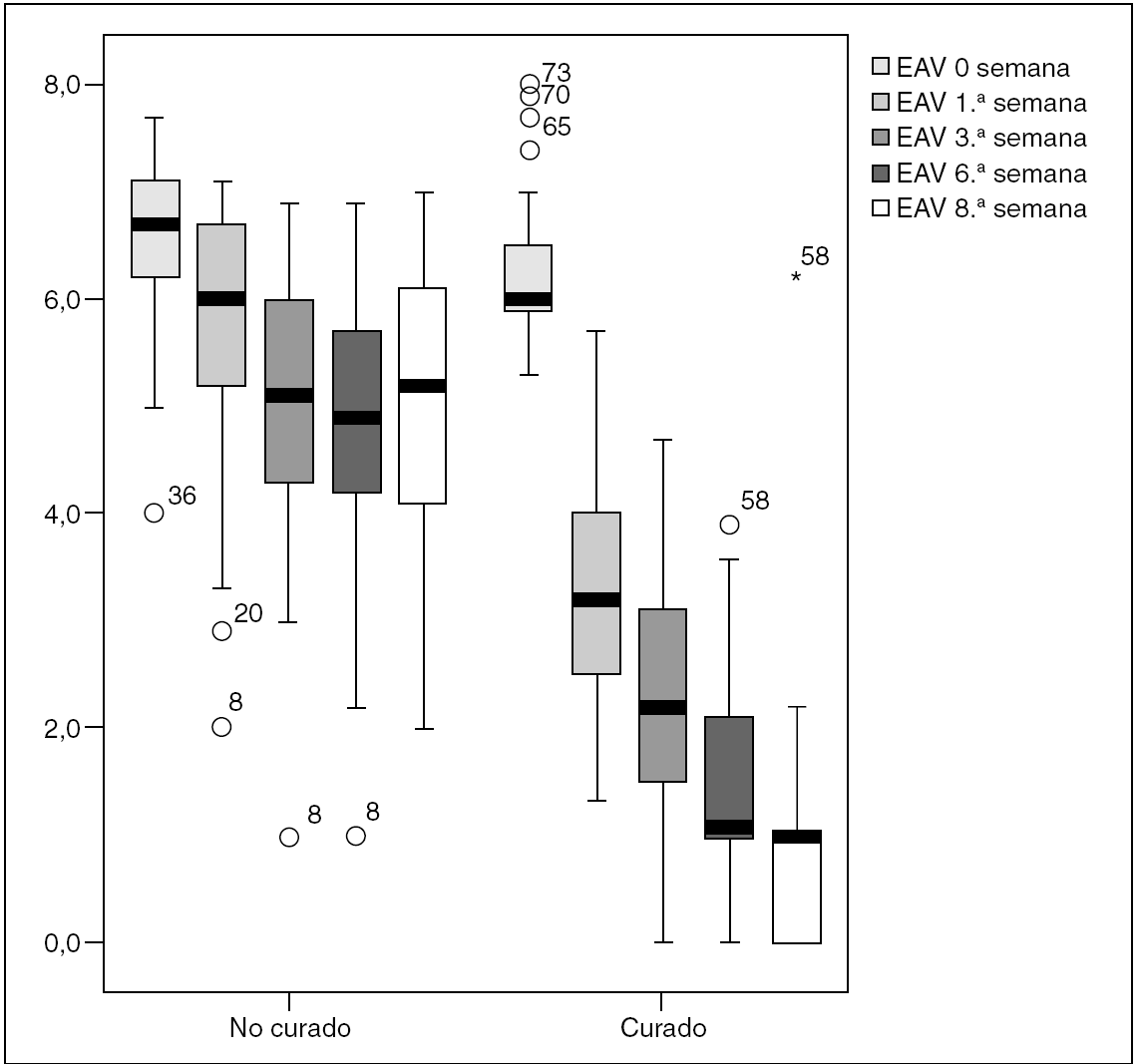
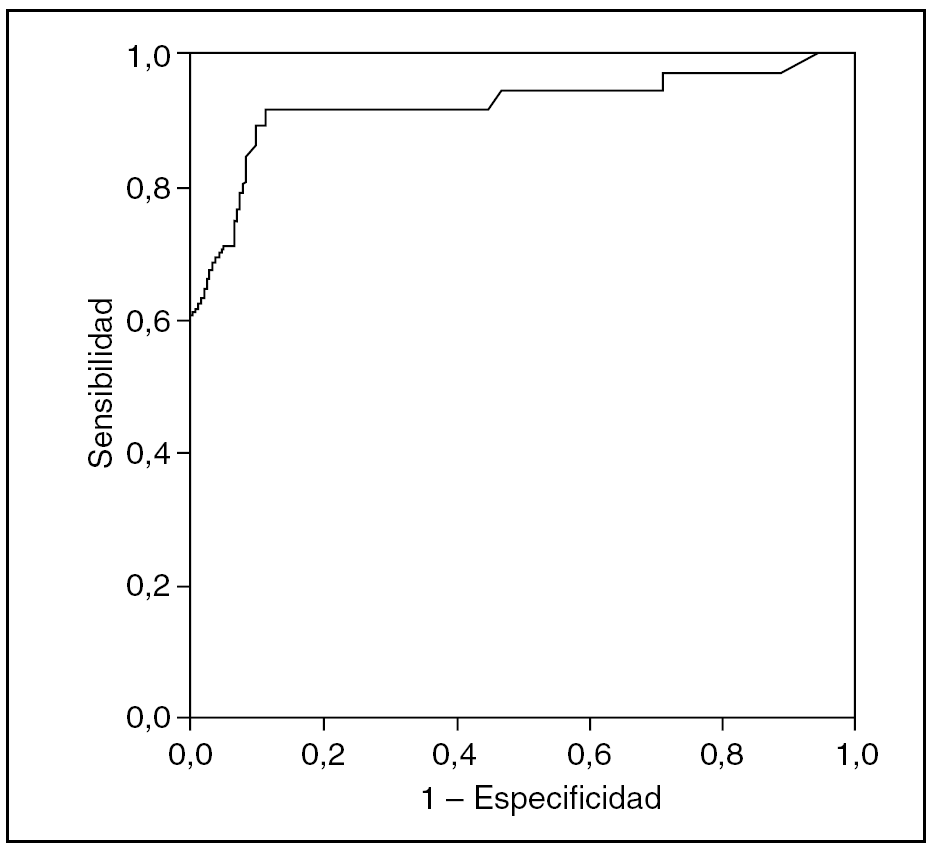
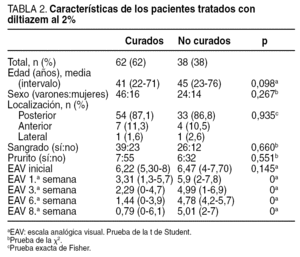
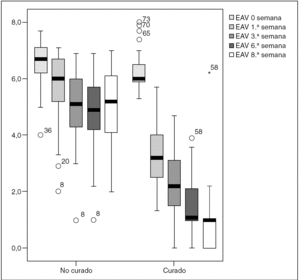
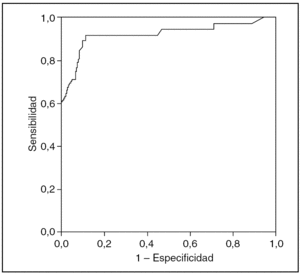
Se han analizado 100 pacientes (70 varones); se excluyó a 27: 3 por enfermedad inflamatoria en tratamiento, 5 por cirugía anal previa y 19 por dificultades de contacto. La media de edad fue de 43 (22-76) años. La mediana de la duración de los síntomas fue de 18 semanas (intervalo intercuartílico, 6-37 semanas). Al final del tratamiento mostraron curación 62 (62%) pacientes, con una morbilidad del 5% (2 pacientes con cefalea leve y 3 con prurito anal que no impidió completar el tratamiento). Se compara las características de los dos grupos, con y sin respuesta al diltiazem (tabla 2), así como las respuestas al dolor mediante EAV en los 4 controles (fig. 1). No hubo diferencias entre los dos grupos respecto a los datos demográficos, aunque la media de edad fue algo superior en el grupo de no curados. Las diferencias de la EAV entre los dos grupos fueron notables desde la primera semana. Se realizó una curva ROC, estableciendo un punto de corte de 4 para la EAV al final de la primera semana, con un área bajo la curva de 0,925 (intervalo de confianza [IC] del 19%, 0,861-0,989) (fig. 2). Se calculó una sensibilidad del 85,5% (IC del 95%, 74,7%-92,2%), una especificidad del 92,1% (IC del 95%, 79,2%-97,3%), un valor predictivo positivo del 94,6% (IC del 95%, 85,4%-98,2%) y un valor predictivo negativo del 79,5% (IC del 95%, 65,5%-88,8%). Al final de la primera semana sólo un 9% de los pacientes que no mejoraron con el diltiazem (EAV ≥ 4) se curaron tras 8 semanas de tratamiento; por el contrario, de los que respondieron bien inicialmente (EAV < 4), se consideró curados al 94,6%.
Fig. 1. Respuesta al dolor. EAV: escala analógica visual
Fig. 2. Curva ROC de la escala analógica visual en la primera semana
Discusión
El tratamiento sintomático de la fisura anal aguda se basa en medidas higiénico-dietéticas, laxantes (fundamentalmente formadores de bolo) y fármacos analgésicos. En ausencia de respuesta y en la forma crónica, el tratamiento estándar ha sido la cirugía (para disminuir permanentemente la presión basal esfinteriana), bien mediante dilatación anal forzada, técnica ya en desuso, bien con la más difundida técnica de esfinterotomía lateral interna.
Varios estudios han demostrado que, si bien los scores de calidad de vida mejoran tras la cirugía, las cifras de incontinencia no son despreciables25,26. En amplias cohortes, el escape de gases llega hasta el 23%; el manchado de la ropa, hasta el 16%, y la incontinencia severa, hasta el 3%10,27.
En la mayoría de las series sobre tratamientos tópicos, se plantean dos problemas: la variada eficacia, entre el 32 y el 80%, y la necesidad de tratamientos prolongados, alrededor de 8 semanas, en pacientes cuya principal queja es el dolor anal. El presente estudio pretende dar respuesta a este último problema. Basándonos en nuestra experiencia inicial desde 1998, primero con la nitroglicerina, y posteriormente con el diltiazem tópico, comprobamos que la respuesta positiva al tratamiento tópico ocurría desde el inicio del tratamiento y los fracasos se manifestaban precozmente.
Se diseñó la presente cohorte para contestar a la pregunta de si es necesario completar el tratamiento con diltiazem tópico aun en ausencia de respuesta inicial. Los resultados a medio y largo plazo con el diltiazem tópico no son un objetivo del presente trabajo. Se extremaron las facilidades de contacto para evitar la pérdida de pacientes, dado que el principal resultado era la respuesta evolutiva. El hecho de que ningún paciente abandonara el tratamiento durante las 8 semanas a pesar del dolor obedece, en nuestra opinión, a varias causas: la mayoría de los pacientes fueron remitidos por especialistas ambulatorios a una unidad de referencia, 34 pacientes mostraron de manera espontánea su preocupación sobre aspectos relacionados con la continencia (se les había propuesto la cirugía anteriormente) y 27 de ellos acudieron a la consulta con referencias extraídas de internet. Además, de los 32 pacientes en que fracasó el tratamiento, 11 aceptaron una segunda tanda de tratamiento tópico para evitar la cirugía. Finalmente no es extraño obtener este grado de cumplimiento a pesar de la clínica en estudios de fisura anal28.
Nuestros resultados del 62% de respuestas a corto plazo están acordes con lo publicado, en torno al 64%, entre el 48% del grupo de Griffin29 hasta el 90% de Bielecki et al30. La dificultad para medir la posología en los tratamientos tópicos podría justificar el rango de éxitos.
Aunque no se hace énfasis en este aspecto, los grupos de Scholefield y Bielecki han presentado datos concordantes con los nuestros. Al analizar las curvas de la EAV de los pacientes con y sin respuesta al diltiazem tópico al final de la primera semana, ambas se cruzan29, o al final de la segunda30. La respuesta al dolor es muy precoz con el diltiazem al 2%, a diferencia de lo que ocurre con otros síntomas como el sangrado o el prurito, que tardan más de 4 semanas31. Las diferentes series con diltiazem han empleado protocolos algo diferentes del nuestro. A pesar de las distintas formulaciones del diltiazem (gel, crema, excipientes, etc.), los efectos secundarios no han sido muy importantes y rara vez han motivado el abandono del tratamiento, a diferencia de lo que ocurre con la nitroglicerina. En nuestra experiencia la cefalea sólo apareció en el 2% de los casos y las molestias perianales, en el 3%, cifras similares a las publicadas32,33. La formulación en gel resulta más cómoda para los pacientes y es la más empleada. Generalmente, el tratamiento ha tenido idéntica duración de 8 semanas, aunque la mayoría de las series han empleado el diltiazem dos veces al día, a diferencia de nuestra posología cada 8 h, algo más acorde con los hallazgos en voluntarios sanos, en quienes la reducción de la presión del EI dura entre 3 y 5 h19.
Desde su introducción en la patología anal en 1986 para la proctalgia fugaz34, el diltiazem ha tenido un papel escaso en el tratamiento de la fisura anal y pocos estudios lo han valorado. Sin embargo, la revisión Cochrane lo sitúa entre los tratamientos con expectativas de futuro16. Su facilidad de manejo, su aceptable eficacia y la escasa incidencia de efectos secundarios hacen del diltiazem un tratamiento a tener en cuenta para evitar la cirugía en la fisura anal crónica.
En nuestra experiencia, de los pacientes que no respondieron inicialmente al diltiazen tópico al 2% con disminución del dolor durante la deposición, tan sólo el 9% se curó al final de la octava semana, y por el contrario, de los que presentaban mejoría inicial, se curó el 94,6%. Nuestros datos respaldan el empleo de un protocolo de tratamiento corto con diltiazem gel al 2% durante 7-10 días, y en ausencia de mejoría hay que proponer a los pacientes tratamiento quirúrgico, sin prolongar tratamientos médicos de dudosa eficacia. Finalmente, se debe recordar que el tratamiento tópico con gel de diltiazem al 2% evita la cirugía a corto plazo en un 62% de los pacientes.
Correspondencia: Dr. C. Placer.
Apdo. 1.690. 20080 San Sebastián. Guipúzcoa. España.
Correo electrónico: 943313762@terra.es
Manuscrito recibido el 3-10-2006 y aceptado el 29-3-2007.