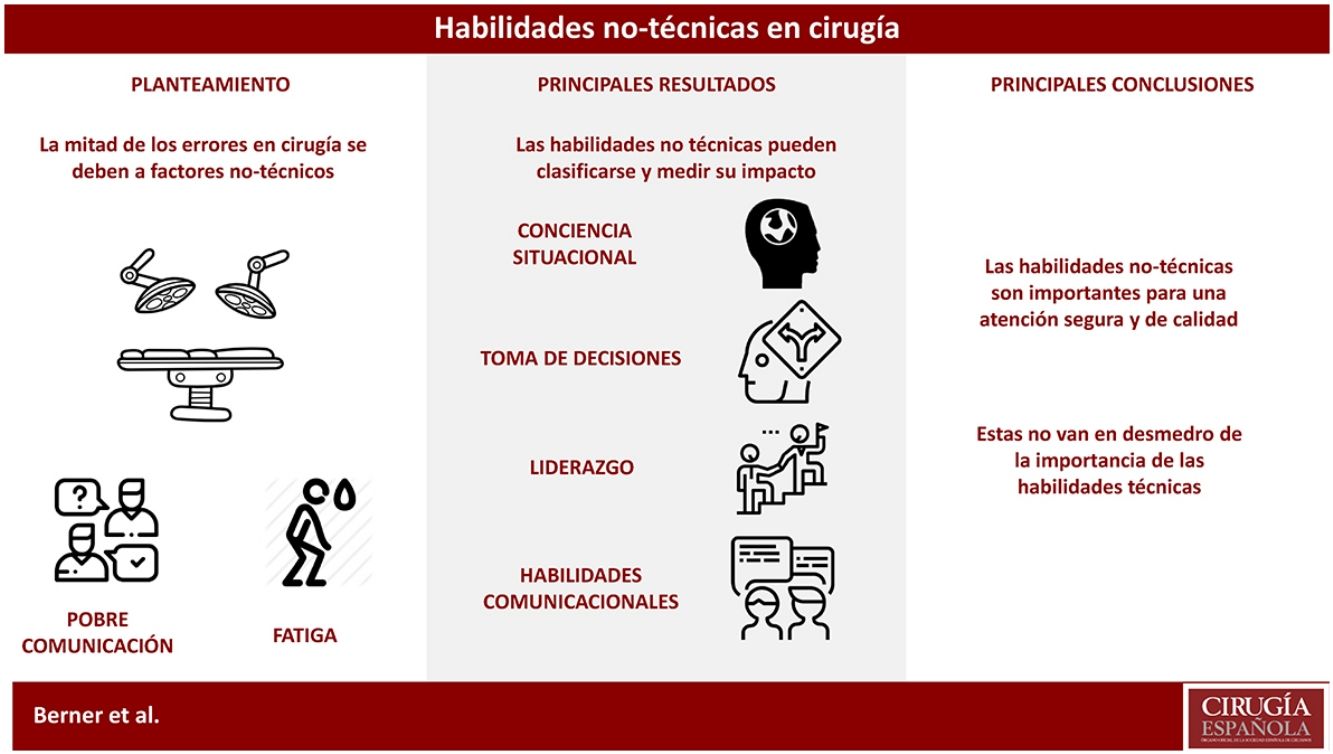
La relevancia de las habilidades técnicas y la destreza manual en cirugía es un hecho indiscutible. Sin embargo, el estudio sistemático del error médico ha expuesto en las últimas décadas que una proporción relevante de estos se relacionan con carencias en habilidades no técnicas. La revisión presentada en este artículo pretende explorar la importancia de estas aptitudes, incluyendo la conciencia situacional, la toma de decisiones, el liderazgo y las habilidades comunicacionales. Como conclusión, los autores proponen que se les dé una adecuada relevancia a estos factores para fomentar una práctica clínica segura.
The significance of technical skills and manual dexterity for surgeons is an indisputable fact. However, the systematic study of medical errors has revealed that a significant percentage of these errors are caused by factors related to non-technical skills. The review presented in this article intends to describe and explore the relevance of these non-technical skills, including: situational awareness, decision-making, leadership and communication. In conclusion, the authors propose that adequate importance needs to be given to these aptitudes to provide safe clinical care.
Los desafíos actuales de la cirugía difieren en gran medida de los que la caracterizaron en el pasado. Los avances en el entendimiento de la enfermedad quirúrgica durante los últimos 2 siglos ha llevado a una mayor profesionalización y a una especialización del quehacer quirúrgico1. Como resultado se ha alcanzado el desarrollo de técnicas de alta complejidad2. Sin embargo, no se ha sofisticado tan solo la técnica, sino también todo el sistema alrededor de esta. El desarrollo tecnológico ha puesto a disposición de los pacientes información que antes no tenían, reduciendo la asimetría en la relación médico-paciente y empoderándolos a un nivel nunca antes visto3.
Pacientes más informados y empoderados son capaces de hacer notar su insatisfacción cuando así lo consideran. Un estudio reciente, publicado en Estados Unidos, entrevistó a 3.988 pacientes sobre el rol que desempeñan en su propia atención de salud. El 34% de los pacientes reportaron que se les hizo difícil coincidir sus objetivos de tratamiento con los de su médico y un 36% afirmaron no estar satisfechos con la cantidad de tiempo que pasaron con ellos4. Actualmente, los cirujanos pueden ser juzgados no solo por sus habilidades técnicas y sus conocimientos, sino también por su conducta profesional, y esto incluye a los médicos en formación5.
Estas circunstancias han derivado en el desarrollo de un modelo de atención y de formación médica centrado en el paciente6. El concepto de una práctica clínica segura se ha convertido en un tema fundamental en los programas de formación de pregrado y posgrado, reflejando la intención de reducir al mínimo los errores médicos evitables7.
En este contexto es razonable preguntarse: ¿es la competencia técnica, por sí sola, suficiente para los desafíos a los que nos enfrentamos en la práctica quirúrgica moderna? En otras palabras: para maximizar el estándar de la atención entregada, mejorar la experiencia del paciente y reducir los errores clínicos, ¿es la habilidad técnica el único aspecto en el que nos debemos centrar?8.
El estudio de los factores humanos relacionados con la cirugía permite apreciar que la entrega de atención de buena calidad no se reduce a la mera interacción técnica entre el cirujano y el paciente en la mesa quirúrgica9. Con una mirada sistémica es posible dilucidar como el resultado terapéutico final se compone de una serie de interacciones complejas entre el cirujano, el paciente, el resto del equipo de salud, el equipamiento y el lugar en el que se desarrolla, siendo influido por una cultura local específica e incentivos, que a su vez responden a un sistema de salud aún mayor10. De hecho, se ha establecido que tan solo un 50% de los errores quirúrgicos pueden ser explicados por falta de competencia técnica. La otra mitad se debe a factores no técnicos, como problemas en la comunicación (43%) y la sobrecarga de trabajo (33%)11.
Siguiendo esta lógica y apreciando que la práctica quirúrgica es una actividad de alto riesgo, los errores pueden explicarse entendiendo la interacción entre condiciones ambientales y habilidades personales tanto técnicas como no técnicas12,13. A pesar de que todas estas son relevantes para la seguridad del paciente, son las habilidades no técnicas del cirujano las que le permiten reconocer e interactuar con este sistema dinámico14.
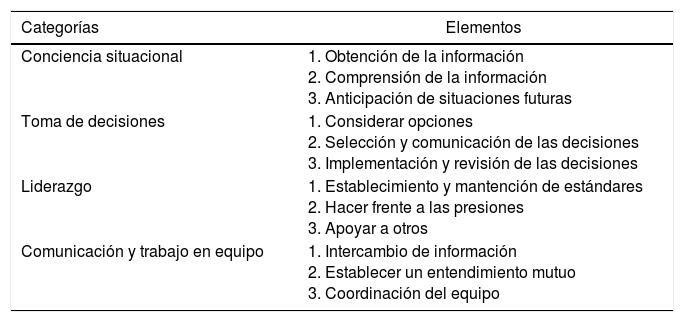
El objetivo de este artículo es profundizar en la relevancia de las habilidades no técnicas en la práctica médica y demostrar como la competencia quirúrgica por sí sola no es suficiente para asegurar una atención de calidad. Para facilitar este análisis nos atendremos a la taxonomía Non-Technical Skills for Surgeons, desarrollada por el Real Colegio de Cirujanos de Edimburgo (tabla 1)15.
Adaptada de la taxonomía de habilidades no técnicas para cirujanos (Non-Technical Skills for Surgeons)
| Categorías | Elementos |
|---|---|
| Conciencia situacional | 1. Obtención de la información 2. Comprensión de la información 3. Anticipación de situaciones futuras |
| Toma de decisiones | 1. Considerar opciones 2. Selección y comunicación de las decisiones 3. Implementación y revisión de las decisiones |
| Liderazgo | 1. Establecimiento y mantención de estándares 2. Hacer frente a las presiones 3. Apoyar a otros |
| Comunicación y trabajo en equipo | 1. Intercambio de información 2. Establecer un entendimiento mutuo 3. Coordinación del equipo |
Esta habilidad cognitiva consiste en la capacidad de un individuo de percibir información relevante tanto sobre la tarea que se encuentra realizando como del ambiente en el que esta se desarrolla. Esta información es entonces procesada para predecir posibles resultados de la decisión y potenciales escenarios futuros16.
El contexto quirúrgico habitualmente involucra la presencia de estímulos sensitivos variables, que incluyen el movimiento de otros miembros del equipo, alarmas o cambios en ellas, retroalimentación dada por el tacto con los instrumentos, entre otras. Esta información es procesada cognitivamente e interpretada, asignándole valor al estímulo y ordenando su prioridad17. El conocimiento y la experiencia previa son de vital importancia en esta etapa para diferenciar cuáles eventos son relevantes y cuáles no. Finalmente, la predicción de escenarios con base en la información obtenida permite establecer planes de acción y conductas alternativas, los que se ejecutan acorde con los resultados obtenidos18.
Sin embargo, la recolección de información puede ser desafiante. Es posible que la información no se encuentre disponible o sea difícil de obtener, tal como en casos de pacientes con fichas clínicas extensas o cuando hay fallas tecnológicas que afectan los sistemas de información clínica. En otras oportunidades los estímulos pueden no percibirse o hacerlo de forma errónea. Esto sucede, por ejemplo, al realizar pasos críticos de una cirugía donde se requieren niveles máximos de atención o cuando existen distractores externos en el pabellón operatorio19. Por ejemplo, en Urología se ha estimado que hay un distractor relevante cada 133s19.
La etapa de comprensión presenta, por su parte, 2 problemas fundamentales: el «anclaje» a una idea y el sesgo de confirmación. El anclaje es una forma de sesgo cognitivo en el que el individuo se basa solo en la parte inicial de la información, omitiendo información posterior que podría ser útil. El sesgo de confirmación, por su parte, consiste en incluir en el proceso solo información que confirma una hipótesis preexistente20. Ambos sesgos restringen la capacidad de proyección de posibles escenarios futuros, especialmente cuando en este proceso cognitivo no participan otros miembros del equipo.
Para disminuir el número de distractores en el quirófano se han propuesto intervenciones basadas en la industria aeronáutica. El concepto de cabina estéril implica evitar que el cirujano realice actividades paralelas durante las fases críticas de una cirugía, aumentando la cantidad y la calidad de la información percibida21. La implementación de esta estrategia en cirugía cardíaca ha resultado en una reducción en el número de quiebres de información y de acciones críticas no verbalizadas en un 37 y un 75%, respectivamente22. De la misma manera, la planificación e instrucción del equipo quirúrgico previo a la intervención mejora la comprensión de la información y la predicción de eventuales consecuencias.
Toma de decisionesLa capacidad de tomar decisiones se define como el conjunto de competencias que permiten el adecuado juicio de situaciones futuras en un escenario que ofrece múltiples alternativas. Esta, a su vez, puede ser subdividida en 3 componentes14:
- -
Evaluación de la situación y consideración de las alternativas,
- -
elección juiciosa y comunicación de la decisión tomada, e
- -
implementación y reevaluación de la decisión.
La toma de decisiones considera una sumatoria de estrategias cognitivas para seleccionar la mejor opción para alcanzar un objetivo23. Clásicamente, el modelo analítico ha sido históricamente considerado la mejor forma de decidir entre distintas alternativas. Este se basa en el análisis de la información disponible para posteriormente valorar las ventajas y las desventajas y así lograr un veredicto24.
A pesar de que este proceso pudiera parecer simple, está inevitablemente influido tanto por factores internos como externos. Además de los sesgos de anclaje y confirmación mencionados previamente, la tendencia natural de seguir nuestros instintos y sentimientos, simplificando las opciones de manera binaria, puede terminar afectando el proceso. Una forma de abordar este problema es considerando el costo de oportunidad. Sencillamente, si se decide por una opción, ¿cuál es el costo de no tomar la alternativa? Otra estrategia es considerar que la alternativa preferida ya no está disponible, obligando a considerar otras opciones. Ambos métodos permiten ampliar el espectro de posibles soluciones, lo cual puede ser aún más beneficioso cuando se incluye en la discusión a otros miembros del equipo.
Prepararse para la peor de las circunstancias puede ser útil para moderar el optimismo de los resultados esperados. El viejo principio de tener siempre un salvavidas durante un procedimiento puede considerarse también una habilidad no técnica25.
Cuando no hay tiempo suficiente para tomar decisiones de manera analítica, otras estrategias cognitivas cobran importancia. Las decisiones con base en órdenes y reglas consisten en un sistema donde el operador sigue un protocolo previamente establecido. Los cursos de instrucción avanzada de trauma o de cuidado de paciente critico entrenan a cirujanos en esta modalidad para realizar intervenciones seguras y adecuadas en situaciones críticas26.
El modelo intuitivo, por su parte, difiere de los previamente mencionados, considerando que una conducta no depende exclusivamente de procesos deductivos o protocolos preestablecidos, sino también de la habilidad de reconocer patrones situacionales27. De esta manera, el foco está en las experiencias previas en situaciones similares, ahorrándose el tiempo de desarrollar abstracciones racionales. Se cree que esta es la forma en que los «expertos» toman decisiones asertivas y oportunas, moviéndose en un continuo entre procesos analíticos y reconocimiento de patrones según las circunstancias28.
LiderazgoEl liderazgo en relación con la atención de salud puede ser definido como «la capacidad de dirigir un equipo, demostrando altos estándares de cuidado clínico y considerando las necesidades particulares de cada miembro del equipo». Para entender el rol del liderazgo en las organizaciones, Pendleton y Furnham han propuesto un modelo explicatorio que incluye 3 dominios, representados con colores primarios en un diagrama de Venn29.
El dominio estratégico involucra tanto tareas como a personas y se enfoca en el futuro, estableciendo el propósito, la misión, el valor de la organización, así como la visión de esta. También incluye la dirección estratégica bajo la cual se genera el alineamiento interpersonal de sus integrantes. Su desarrollo se basa fundamentalmente en la inteligencia creativa de sus responsables. El dominio interpersonal, por su parte, se desarrolla en el presente y se enfoca en las personas. Establece la relevancia de establecer y mantener las relaciones para dirigir la conducta y alinearla según la dirección estratégica. El dominio operacional se concentra en alcanzar los objetivos mediante el esfuerzo del grupo en su conjunto y su capacidad de resolución de problemas. El dominio estratégico puede ser descrito de cierta forma como el cerebro de una organización; el interpersonal, como el corazón, y el dominio operacional serían las manos y las piernas.
El trabajo en equipo es la forma en que el dominio operacional e interpersonal interactúan, reconociendo la sinergia de sus integrantes. De esta manera, el trabajo en conjunto es más que la suma de sus partes. La esencia del líder en este modelo se encuentra en el centro, donde los 3 dominios se sobreponen. En esta zona central nos encontramos con 5 facilitadores de liderazgo, incluidos en la tabla 2.
Facilitadores de liderazgo, según Pendleton y Furnham
| Inspirar | Tanto emocional como intelectualmente, es clave para obtener el alineamiento entre lo estratégico y lo operacional |
| Enfocar | Manteniendo un objetivo claro al planificar y organizar, estableciendo prioridades compatibles con la dirección estratégica y acorde con el dominio operacional |
| Habilitar | Al equipo, entregando dirección y apoyo |
| Reforzar | Con incentivos adecuados para mantener un buen clima de desempeño |
| Aprender | Con base en la recolección de información fidedigna que pueda ser utilizada para una mejora continua |
En cuanto a los beneficios de un liderazgo efectivo en la práctica clínica, Suliman et al. proponen que pueden ser clasificados en 4 áreas30:
- 1.
Calidad y seguridad en la atención de pacientes.
- 2.
Mejoría en el ambiente de trabajo.
- 3.
Uso eficiente de recursos.
- 4.
Modelar el ambiente local y regional, influyendo en la toma de decisiones fuera del sistema.
La comunicación y el trabajo en equipo pueden ser descritos como aquellos que permiten «trabajar en equipo, asegurando que el resto de los integrantes comparten una visión en común, de tal forma que puedan completar sus tareas de forma adecuada»16. Para que esto suceda, 3 tareas consecutivas son necesarias:
- 1.
Transferencia de información.
- 2.
Establecer una interpretación común de la información.
- 3.
Coordinación del equipo.
Al igual que en el resto de las habilidades previamente descritas, existen barreras internas y externas para lograr una comunicación efectiva. Barreras externas serían: ruido, bajo volumen de voz, distancia, tiempo o incluso la falta de claves visuales, como cuando las mascarillas cubren las expresiones faciales. Ejemplos de factores internos podrían ser, por su parte: diferencias de lenguaje, experiencias pasadas, la cultura organizacional, estado de ánimo y los afectos de los involucrados.
Por ejemplo, si un cirujano es grosero con uno de sus colegas más jóvenes, esto claramente influirá la próxima vez que el residente quiera dirigirse a su jefe para tratar algún problema. Incluso el no saber el nombre de los integrantes del equipo puede potencialmente desincentivar las rutas de comunicación para evitar la situación incómoda de preguntar nuevamente sus nombres31.
Considerando que una importante proporción de los errores médicos son atribuibles a fallas en la comunicación11, se han propuesto variadas intervenciones para abordar este problema. Por ejemplo, utilizar gorros con nombre y rol en el quirófano para eliminar la posibilidad de que alguien deje de comunicarse por haber olvidado el nombre de otro miembro del equipo. Sin embargo, entre las intervenciones que han tenido mejores resultados encontramos la introducción de sesiones informativas antes de comenzar la primera cirugía y el uso de listas de verificación preoperatorias. Durante estos, todos los miembros del equipo tienen la oportunidad de dar su opinión y expresar sus preocupaciones con respecto a los casos en cuestión. No existe evidencia concreta de que el realizar estas intervenciones mejore el clima durante la cirugía32, sin embargo, sí existe evidencia de que estas pueden influir en indicadores como la mortalidad perioperatoria33.
EvidenciaDiscutir la importancia de las habilidades no técnicas y su rol en la práctica quirúrgica puede ser difícil y complejo, fundamentalmente porque no existe consenso con respecto a cómo describir estas cualidades. La taxonomía Non-Technical Skills for Surgeons no solo presenta una propuesta conceptual, sino que además se trata de una herramienta validada para medir estas aptitudes34 y un currículum de entrenamiento en estas35. Residentes y cirujanos que han sido expuestos a un curso intensivo de un día en estas materias han demostrado reiteradamente ser más eficaces en la resolución de situaciones críticas en escenarios simulados comparados con otros colegas que no han recibido este adiestramiento36–38. A pesar de que no existe evidencia del impacto que este curso pueda tener en la práctica clínica, la reciente validación de un instrumento de resultados basado en los pacientes podría facilitar la conducción de estudios en este ámbito39.
La adopción de esta metodología fuera del Reino Unido se ha dado principalmente en países de habla inglesa, tal como Australia y Canadá, los que también poseen Reales Colegios de Cirujanos que velan por la especialidad. Sin embargo, la satisfactoria implementación en Japón y Dinamarca hacen promisoria su adaptación en países de habla hispana40,41. A pesar de que están disponibles otros marcos conceptuales, de acuerdo con una reciente revisión de la literatura sobre intervenciones educacionales de habilidades no técnicas, a la fecha, la Non-Technical Skills for Surgeons seguiría siendo la taxonomía de referencia42.
ConclusiónMediante la caracterización de esta serie de aptitudes, nuestra intención es plantear que ni las habilidades técnicas ni el conocimiento y las habilidades quirúrgicas por sí solos son suficientes para proporcionar una atención integral. Es el uso de ambos, además del entendimiento de los factores humanos que interactúan en la práctica quirúrgica, permiten suministrar un cuidado seguro y satisfactorio para el paciente. Si bien es importante darle importancia a las habilidades no técnicas en cirugía, cabe recordar que aún un 50% de los errores restantes están asociados a una deficiencia en las competencias técnicas. La cirugía sigue siendo una práctica cuya esencia es el conocimiento técnico y las habilidades manuales.
Según nuestro conocimiento, no existen experiencias previas publicadas sobre el uso de estas metodologías, o similares, en idioma castellano. Nuestra intención por medio de este artículo es incentivar iniciativas como estas en nuestra región.
El contexto de una creciente modernización de los programas de residencia y recertificación de especialistas en países de habla hispana presenta una oportunidad para incorporar estos conceptos y metodologías. Una vez adaptados a nuestra lengua y culturas organizacionales, podría beneficiar no solo a los cirujanos en formación y a aquellos ya entrenados, sino también tener un impacto en los pacientes bajo su cuidado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.