Entre las complicaciones a largo plazo de cirugía malabsortiva de obesidad mórbida encontramos la hipovitaminosis D y el hiperparatiroidismo secundario1,2. Se han presentado notas clínicas en los últimos años notificando casos tras tiroidectomías totales o parciales que presentaron hipocalcemia mantenida y refractaria al tratamiento1,2. No obstante, en esta revisión bibliográfica, no se hallaron casos de pacientes sometidos a cirugía bariátrica con hiperparatiroidismo primario presente tras dicha intervención, afección que puede camuflar el déficit de calcio y potenciar el efecto de desmineralización ósea.
El síndrome de neoplasia endocrina múltiple 1 (MEN1) es un trastorno autosómico dominante caracterizado por la aparición de tumores en paratiroides (presentes en casi todos los pacientes a los 50 años de edad), en la adenohipófisis y en las células de los islotes pancreáticos. El hiperparatiroidismo es la manifestación más común de MEN I, que muestra una penetrancia casi completa a los 50 años. En la mayoría de los casos, es la manifestación inicial3.
Remitimos el caso de una paciente que presentó hiperparatiroidismo primario en contexto de síndrome MEN I tras bypass gastroyeyunal, hecho que camufló una severa depleción de calcio.
Mujer de 39 años con síndrome MEN I, intervenida de cirugía bariátrica en 2007, habiéndose realizado gastroplastia vertical y bypass gastroyeyunal en Y de Roux, siendo el asa biliopancreática de 100cm, la alimentaria de 250cm y el asa común de 150cm. El postoperatorio a corto y largo plazo transcurrió sin complicaciones aparentes. En ese momento ya presentaba cifras de parathormona (PTH) de 200pg/ml con cifras de calcio normales.
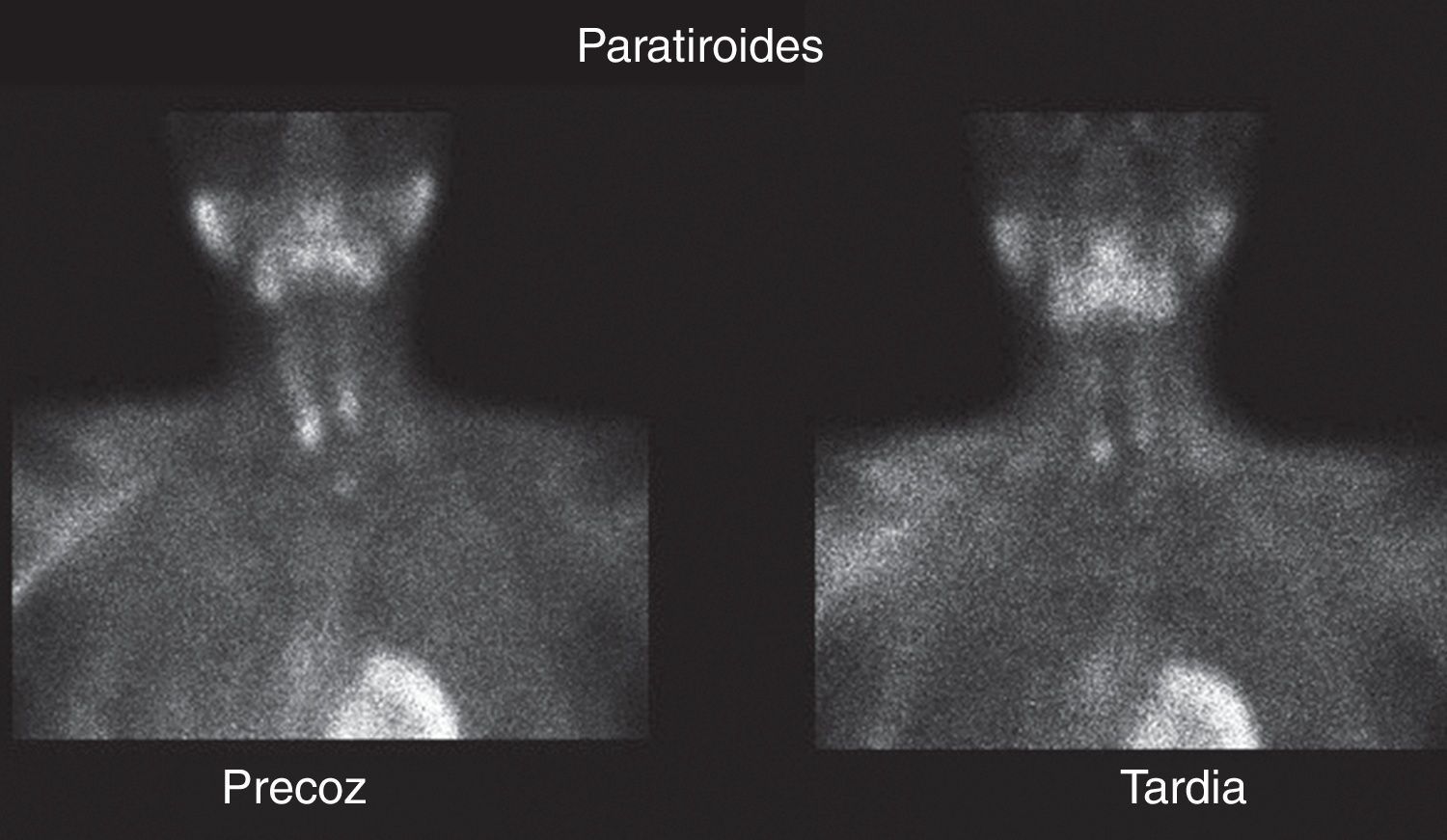
En 2012, en seguimiento en Consultas, la paciente presenta hipercalcemia leve mantenida (rango 9,5-10,5) que llega a la cifra de 11 en el año 2012, y unos niveles de PTH que ascienden hasta los 434,00pg/ml y que, dados los antecedentes familiares de MEN I de la paciente, motiva una gammagrafía paratiroidea donde se objetivan 2 depósitos de actividad aumentada en polos inferiores, compatibles con adenomas paratiroideos (fig. 1). Asimismo, presentaba unos valores de fosfatasa alcalina levemente elevadas, sobre 100-105 U/l. La densitometría mostraba en el T-score una desviación estándar de –1,1 en el fémur y de –0,6 en columna a finales del 2011.
Se interviene quirúrgicamente en mayo del 2012, realizándose paratiroidectomía subtotal, preservando media paratiroides inferior derecha de 6mm de diámetro, con aspecto macroscópico viable. Se descartó el autotrasplante debido a ello, aunque se realizó criopreservación de tejido paratiroideo. Los niveles de PTH en la vena yugular interna previos a la paratiroidectomía fueron de 359pg/ml en la izquierda y 438pg/ml en la derecha. Los niveles intraoperatorios posteriores a la exéresis fueron de 32 en la izquierda y 38 en la derecha.
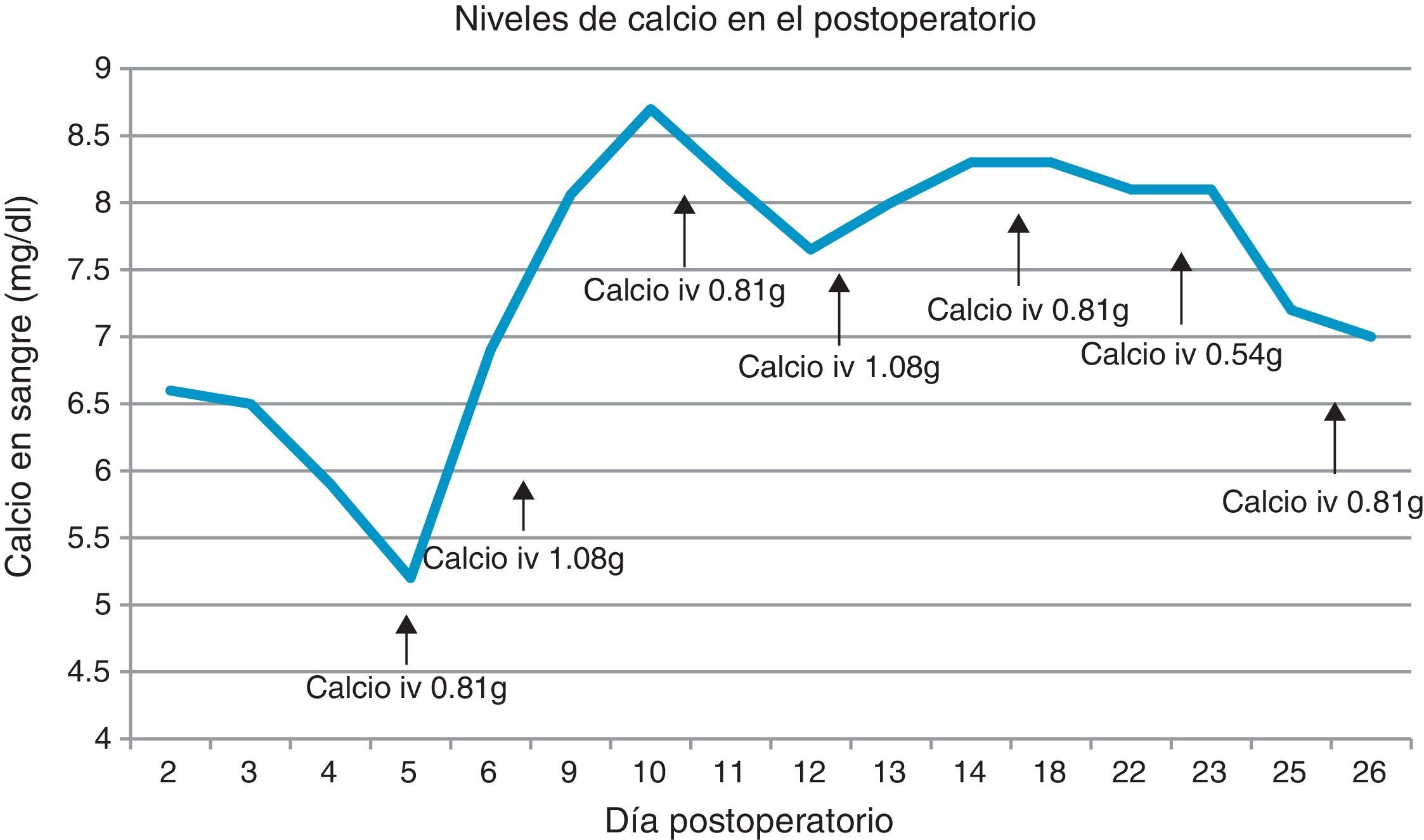
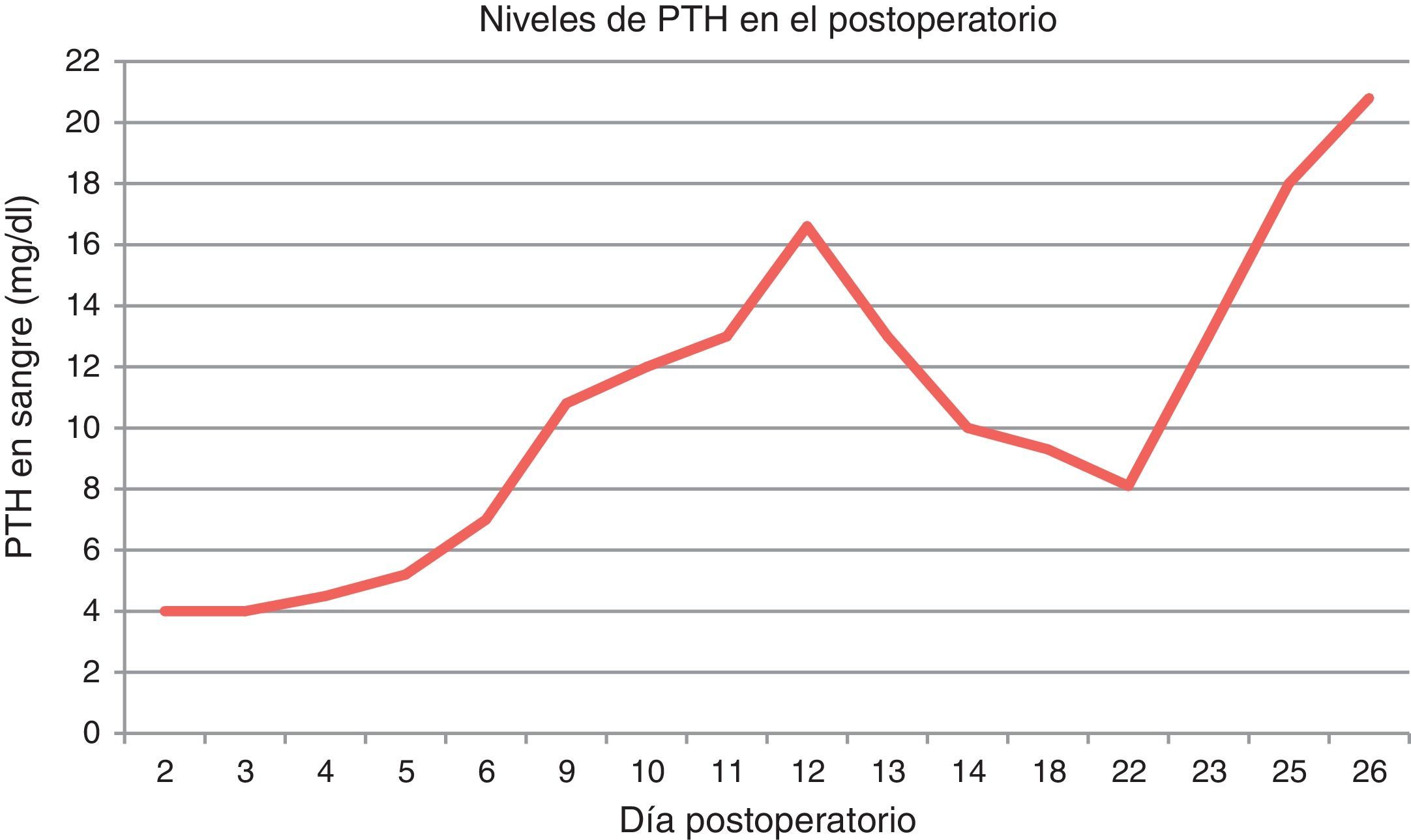
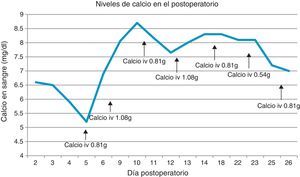
En el postoperatorio inmediato, y a pesar del tratamiento protocolizado de 1g de calcio por vía oral cada 8h y 0,5μg de calcitriol, la paciente presentó severas crisis de hipocalcemia (llegando a un valor mínimo de 5,9mg/dl), con crisis tetánica acompañante a las 72h de la intervención, llegando a precisar hasta 1,08g de calcio por vía intravenosa y 1μg de calcitriol diarios.
Al 18.° día tras la intervención, se objetiva mantenimiento de valores de calcio corregido por encima de 8mg/dl; se decide disminución del aporte intravenoso hasta los 0,81 g diarios. Finalmente, tras 23 días hospitalizada, se reduce el aporte cálcico por vía intravenosa hasta los 0,5 g diarios, presentando unos niveles de calcio de 7mg/dl.
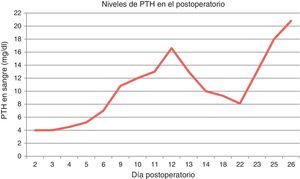
Los niveles de calcio y de PTH en el postoperatorio están representados en la siguiente gráfica (figs. 2 y 3).
Debido al descenso de calcio por debajo de 8mg, en cuanto se intenta disminuir el aporte por vía intravenosa, se decide, en el contexto de estabilidad clínica, remitir a Unidad de Hospitalización Domiciliaria con calcioterapia por vía intravenosa de 0,8g diarios y seguimiento en Consultas, añadida a los 1,5g de calcio por vía oral cada 8h, magnesio y vitamina D.
Durante dicho seguimiento, la paciente ha presentado artralgias, pero ninguna otra sintomatología asociada a disregulación del metabolismo fosfocálcico. Se fue disminuyendo progresivamente hasta suspender el calcio parenteral. Actualmente, está en tratamiento con 0,25μg diarios de calcitriol y 2g de calcio por vía oral cada 8h.
La coincidencia en un mismo paciente de cirugía bariátrica malabsortiva y MEN I es harto improbable, y de hecho, no hay en la bibliografía ninguna reseña de este tipo de caso.
Dos son los mecanismos por los que puede aparecer hipocalcemia en pacientes que han sido sometidos a by-pass yeyunogástrico1. Primero, la desfuncionalización duodenal, donde se absorbe la mayor parte del calcio, hace que este sea absorbido mediante un mecanismo más deficiente en una zona distal del intestino delgado. En segundo lugar, la malabsorción de vitamina D, debido a un menor efecto de las sales biliares secundario a la cirugía4,5.
Los pacientes que se han sometido a cirugía bariátrica malabsortiva están en riesgo de desarrollar deficiencias nutricionales. Todos los especialistas recomiendan suplementos de calcio tras estas intervenciones1,2,6,7 y en ocasiones vitamina D (aunque en este caso no se administró debido a las altas cifras de calcio); además de medidas de estudio de osteoporosis, por ejemplo, la densitometría2,5,8.
Como conclusión, a pesar de la extrañeza del caso, debemos pensar en la posibilidad de que se alcance un equilibrio entre una malabsorción intestinal que cause hipocalcemia y una resorción por hiperparatiroidismo que cause hipercalcemia, y que dé como resultado una normalidad de calcemia, aun con cifras de parathormona elevadas. Es por ello que no hay que tener presente únicamente dichos parámetros analíticos en el seguimiento de una cirugía malabsortiva y, según nuestra propia experiencia y la bibliografía, es recomendable realizar un estudio completo solicitando batería de pruebas como la densitometría si sospechamos malabsorción2,5,8. Además de ello, no se debería demorar la cirugía paratiroidea en pacientes con hiperparatiroidismo primario familiar o esporádico sometidos a cirugía bariátrica, si se cumple alguna de las recomendaciones para intervenir9.
FinanciaciónNo hay fuente de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.