La hemorragia suprarrenal es una complicación poco frecuente que puede comprometer la supervivencia del enfermo. Las manifestaciones clínicas suelen ser imperceptibles y atribuidas a otros problemas postoperatorios, por lo que se hace difícil llegar a su diagnóstico, si bien una detección precoz, hace que pueda ser tratada satisfactoriamente.
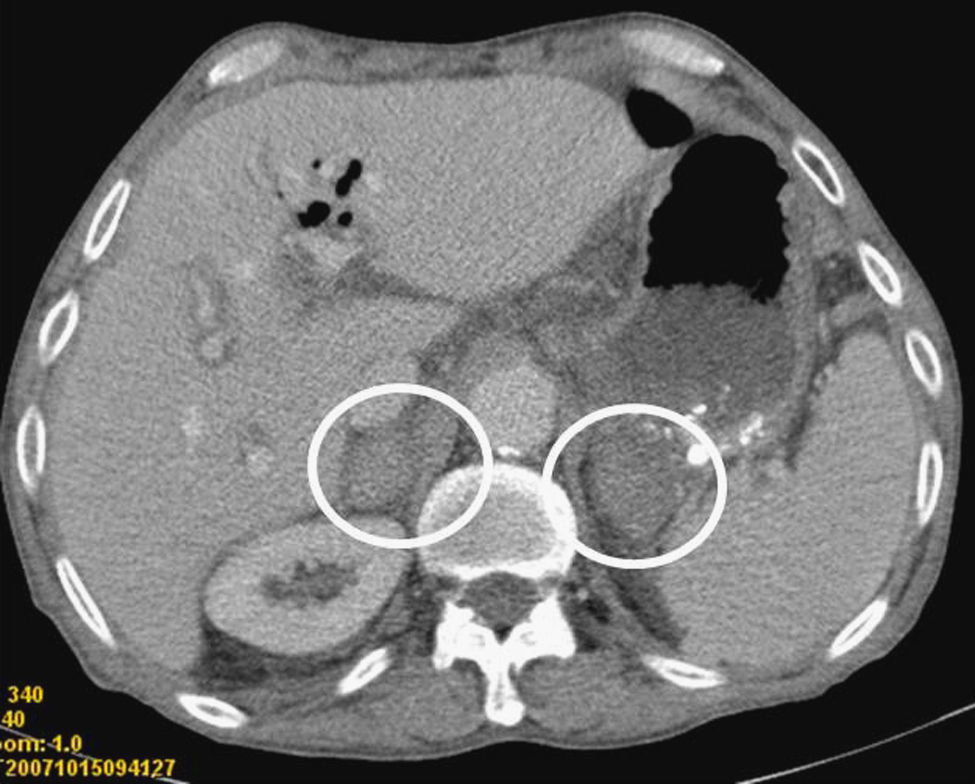
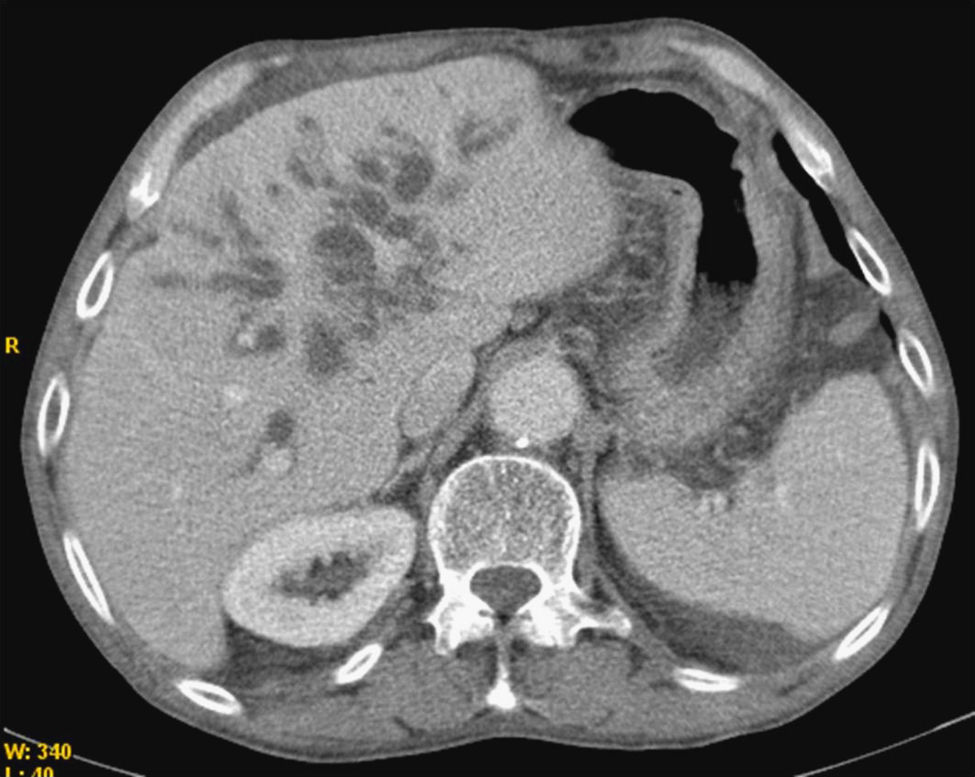
Paciente varón de 70 años, fumador, exenólico, diagnosticado de silicosis, intervenido por dolencia gástrica benigna, y portador de pancreatitis crónica con insuficiencia exocrina en tratamiento sustitutivo. Fue remitido por ictericia y dolor en hipocondrio derecho. La analítica mostraba hiperbilirrubinemia con CA 19,9 elevado. En la exploración física se palpaba vesícula biliar distendida. La ecografía abdominal reveló una dilatación de la vía biliar intra y extrahepática visualizando a nivel de cabeza pancreática una imagen hipoecoica con calcificaciones, mientras que el TAC mostró una imagen compatible con colangiocarcinoma a nivel de colédoco intrapancreático. Fue intervenido practicándose una duodenopancreatectomía cefálica. El examen histológico dictaminó la presencia de adenocarcinoma pancreático con estadificación T3N0Mx y márgenes de resección libres. El curso inicial fue satisfactorio pero al cuarto día apareció fiebre sin foco aparente y letargia, junto con hipotensión progresiva refractaria al volumen, hiponatremia e hipoglucemia. Con la sospecha de insuficiencia suprarrenal se inició tratamiento con hidrocortisona endovenosa 100mg/8h, asistiendo a una recuperación de la tensión arterial, de la natremia y la glucemia. El TAC abdominal mostró glándulas suprarrenales redondeadas y levemente hiperdensas sugestivas de hemorragia en ambas suprarrenales (fig. 1), que eran normales en el TAC preoperatorio (fig. 2). Horas después de instaurado el tratamiento se determinó cortisol basal, (26,01 nmol/l), compatible con insuficiencia suprarrenal, así como anticoagulante lúpico y anticardiolipina que fueron negativos. El paciente presentó una buena evolución posterior pasando a corticoterapia oral con hidroaltesona 20mg/12h.
Aunque la mortalidad de la duodenopancreatectomía cefálica es inferior al 5% en las mejores series, la morbilidad continúa alrededor de un 50%, especialmente relacionada con aspectos técnicos, pero también con complicaciones generales entre las que figuraría la hemorragia suprarrenal1.
La hemorragia suprarrenal descrita por primera vez por Canton en 18632, una entidad mortal sin un tratamiento adecuado, clásicamente asociada a la sepsis por meningococo (síndrome de Waterhouse Friderichen), suele ser de curso insidioso y clínica poco específica especialmente difícil de interpretar en el curso de un postoperatorio abdominal3.
En la literatura inglesa se recogen poco más de 500 casos y la mayoría se diagnostican en las necropsias6, con una incidencia del 0,14 al 25%. Con el uso de las modernas técnicas de imagen se ha incrementado dicho diagnóstico hasta el 1,5-5% entre pacientes hospitalizados4.
La hemorragia suprarrenal puede estar asociada a situaciones de estrés como la cirugía, politraumatismos, sepsis y grandes quemados; también a anticoagulación y coagulopatías como el síndrome antifosfolípido6, siendo la sepsis el escenario más habitual.
La insuficiencia suprarrenal se manifiesta clínicamente cuando se destruye el 90% de la corteza adrenal4. Puede presentarse con fiebre, clínica abdominal, obnubilación, debilidad e hipotensión, fácilmente atribuibles a otras complicaciones postoperatorias, junto con alteraciones bioquímicas como hiponatremia, hiperpotasemia o hipoglucemia5.
A diferencia de otros órganos, las glándulas suprarrenales tienen una circulación arterial muy rica que drena a una única vena adrenal central, provocando a nivel de la microcirculación una hipersensibilidad a las hormonas implicadas en la respuesta al estrés (ACTH, catecolaminas), que en presencia de trastornos de la coagulación3 provocan un incremento del flujo sanguíneo sobre una red vulnerable, desencadenando así una hemorragia intraglandular.
Suelen diagnosticarse incidentalmente por TAC a la búsqueda de otras complicaciones3. El patrón radiológico de hemorragia suprarrenal es de agrandamiento bilateral, con aumento de la intensidad7. La confirmación de insuficiencia suprarrenal viene dada por la determinación hormonal, mediante un cortisol basal o estimulado con corticotropina. Responde favorablemente al tratamiento sustitutivo con corticoides y fluidoterapia, y aunque hay casos en que se recupera la función endocrina, en su mayoría los pacientes deben recibir tratamiento sustitutivo con cortisona indefinidamente8.
A pesar de la dificultad en el diagnóstico debido a su sintomatología inespecífica en el contexto de un postoperatorio abdominal, la sospecha clínica debería suponer la rápida instauración de tratamiento sustitutivo con hidrocortisona o metilprednisolona, previa determinación de cortisol basal, junto a la confirmación mediante ecografía o TAC4.