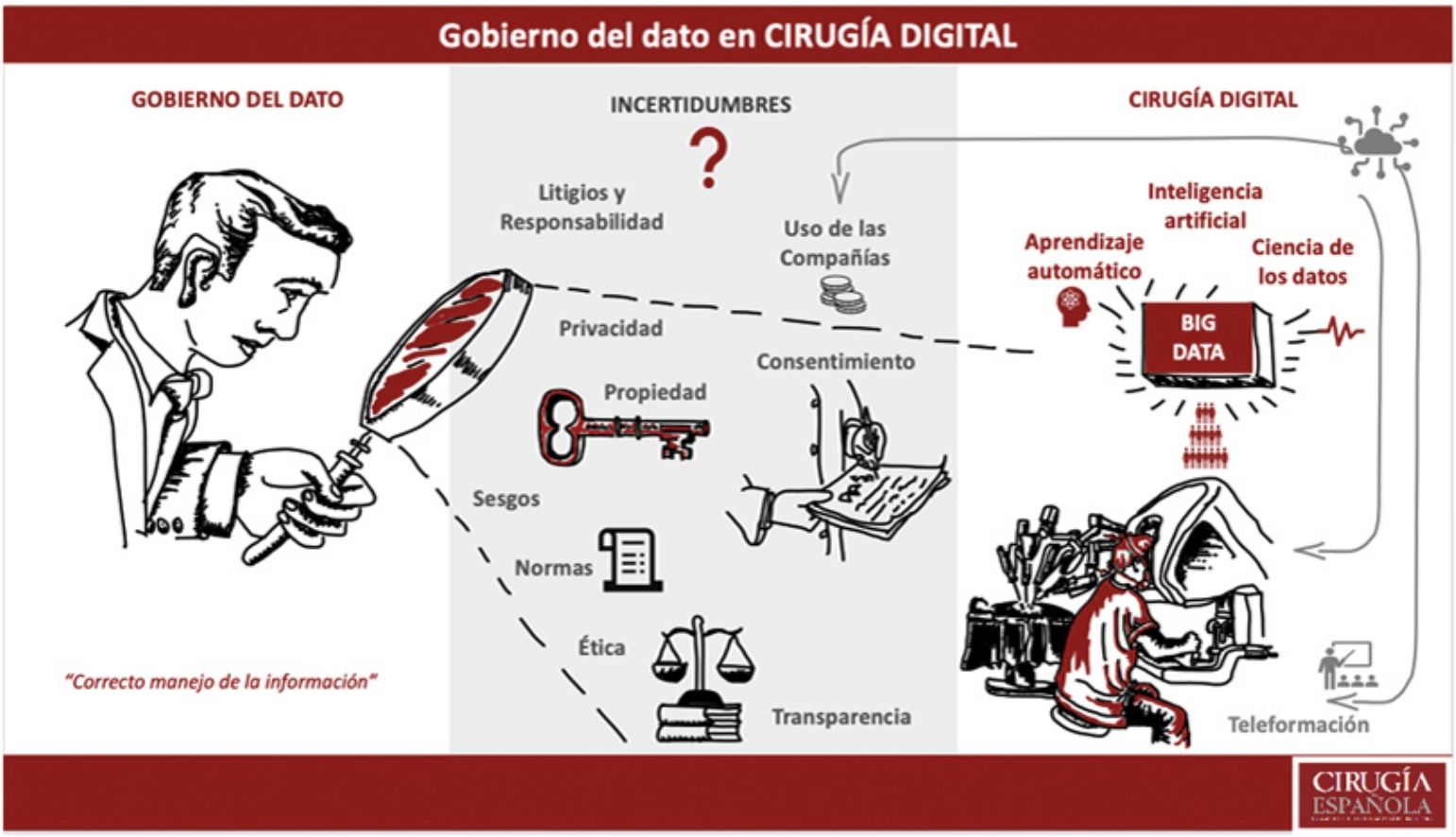
Los avances tecnológicos e informáticos han conducido a una «nueva era» de la cirugía, denominada «cirugía digital». En ella, el manejo de la información es clave. El desarrollo de la inteligencia artificial precisa del Big Data para crear sus algoritmos. La utilización de la tecnología digital para la captura sistemática de datos del proceso quirúrgico plantea problemas éticos de privacidad, propiedad y consentimiento. El empleo de estos datos fuera de control crea incertidumbre y puede ser una fuente de desconfianza y de rechazo por parte de los cirujanos a permitir su utilización, siendo necesario un marco para el correcto manejo de los mismos. Este trabajo expone la situación actual de la gobernanza del dato en cirugía digital, los retos planteados y las líneas de acción necesarias para resolver las áreas de incertidumbre surgidas en el proceso, en el cual el cirujano ha de tener un papel relevante.
Technological and computer advances have led to a «new era» of surgery called digital surgery. In it, the management of information is the key. The development of artificial intelligence requires Big Data to create its algorithms. The use of digital technology for the systematic capture of data from the surgical process raises ethical issues of privacy, property, and consent. The use of these out-of-control data creates uncertainty and can be a source of mistrust and refusal by surgeons to allow its use, requiring a framework for the correct management of them. This paper exposes the current situation of data governance in digital surgery, the challenges posed and the lines of action necessary to resolve the areas of uncertainty that have arisen in the process, in which the surgeon must play a relevant role.
La vertiginosa trayectoria ascendente de los progresos tecnológicos e informáticos en todos los campos está ocasionando una revolución, que afecta también a la cirugía y, según la ley de Moore1, resulta imparable. Esta nueva «era quirúrgica» se ha dado en llamar «cirugía 4.0» o «cirugía digital»2. En ella, el manejo de la información cobra una especial relevancia y su mala gestión puede acarrear consecuencias significativas.
La cirugía es un entorno clínico de alto riesgo que plantea retos específicos, donde las consecuencias de un fallo tecnológico pueden generar un daño irreparable e inmediato sobre el paciente, haciendo surgir cuestiones de responsabilidad. Por otro lado, los resultados quirúrgicos no dependen exclusivamente de la pericia técnica del cirujano, sino que forman parte de un contexto multidisciplinar, difícil de auditar. Asimismo, la utilización de la tecnología digital para la captura sistemática de datos relativos al proceso quirúrgico y a la grabación de las intervenciones plantea problemas éticos de privacidad, propiedad de los datos y consentimiento. El empleo de estos datos más allá de la formación o de la asistencia, como puedan ser fines comerciales o judiciales, puede ser una fuente de desconfianza y de rechazo por parte de los cirujanos a permitir su utilización, repercutiendo secundariamente en la desaceleración del proceso expansivo digital3.
Este trabajo se propone recoger la evidencia actual sobre la gobernanza del dato en cirugía digital, planteando los nuevos retos a los que se expone el cirujano en este contexto de innovación, así como las posibles líneas de acción necesarias para resolver las áreas de incertidumbre surgidas en este proceso.
Evolución de la cirugíaHasta llegar a esta nueva «era quirúrgica», la cirugía ha experimentado cambios fundamentales, que marcan cuatro grandes momentos a lo largo de la historia.
- •
La «cirugía 1.0» corresponde a los inicios de la cirugía abierta en el sigloxix, ligada al progreso en el conocimiento de la anatomía quirúrgica y en las técnicas y procedimientos para tratar diferentes patologías. Las intervenciones se realizaban mediante abordajes invasivos, grandes incisiones y maniobras agresivas, donde la radicalidad era sinónimo de calidad.
- •
También se inician las bases de la formación en cirugía. W. S. Halsted, padre de la cirugía moderna, se refería al modo de aprendizaje de la época con las palabras See one, do one, teach one (ver uno, hacer uno, enseñar uno).
- •
La «cirugía 2.0» incluye los inicios de la cirugía laparoscópica, durante la década de 1980. Se incorporan nuevas tecnologías, como la lente óptica intracavitaria, y se reducen las incisiones. Philippe Mouret realiza la primera colecistectomía laparoscópica en 19874.
- •
La «cirugía 3.0» es la cirugía robótica, coincidiendo con la aprobación del primer sistema robótico5 por la Administración de Drogas y Alimentos de Estados Unidos en el año 2000. Con ella se optimizan las condiciones del cirujano (ergonómicas, de visión, control del temblor…), se facilitan las maniobras complejas, como la sutura, y se reduce la curva de aprendizaje6.
- •
La «cirugía 4.0», o «cirugía digital»2, incorpora la digitalización y el tratamiento de los datos a las mejoras tecnológicas anteriores. Es el momento actual.
Paralelamente, el proceso formativo del cirujano también ha evolucionado hacia la «democratización de la cirugía», con elementos como la realidad aumentada y la realidad virtual7, que mejora los resultados y la eficiencia de la curva de aprendizaje. Además, la «telementorización», apoyada por la tecnología de telecomunicaciones 5G, permite la tutela por un cirujano experto a distancia y en tiempo real, convirtiendo la enseñanza de la cirugía en una disciplina que ha roto las barreras del tiempo y del espacio2.
Cirugía digitalLa cirugía digital, definida como el «uso de la tecnología para mejorar la planificación preoperatoria, el rendimiento quirúrgico, el apoyo terapéutico o la capacitación para mejorar los resultados y reducir los daños», se compone de tres elementos clave: los datos, los sistemas de análisis y las aplicaciones3 (tabla 1).
Elementos clave de la cirugía digital
| Datos | Sistemas de análisis | Aplicaciones |
|---|---|---|
| 1. Recogida2. Filiación3. Visualización4. Almacenamiento | 1. Inteligencia artificiala2. Aprendizaje automáticob3. Visión computacionalc | 1. Imagen: realidad virtuald/realidad aumentadae2. Asistencia quirúrgica: sistemas de apoyo de decisiones, navegación, entrenamiento asistido por ordenador3. Robótica4. Cuidado a distancia: telecirugía, telemonitorización, tecnología de sensores5. Organizativa: registros electrónicos de salud, vías clínicas digitales para pacientes |
La inteligencia artificial (IA) es una rama de la informática que utiliza máquinas para simular cognición humana8. Permite que los inputs alojados en una plataforma informática se traduzcan en aprendizaje a través del procesamiento, permitiendo adaptación individualizada a las circunstancias concretas del paciente y el cirujano, de forma inteligente. El cirujano accede a una macro-red de información en evolución a tiempo real que le permite tomar la mejor decisión en base a algoritmos de aprendizaje de la plataforma y compartir esta información con fines docentes a distancia de otro posible paciente y/o cirujano que se encuentre en red9. La IA requiere alimentarse de un enorme volumen de información, que debe estar supervisada y clasificada para su correcta interpretación.
El aprendizaje automático, o Machine Learning (ML), es un campo dentro de la IA que estudia cómo dotar a las máquinas de capacidad de aprender por sí mismas, mediante el reconocimiento de patrones a partir de datos archivados digitalmente masivos y multidimensionales, para predecir resultados o explorar datos8,10. El ML puede ser supervisado, no supervisado y semisupervisado10. El aprendizaje semisupervisado o reforzado utiliza algoritmos complejos, como las «redes neuronales», y forma parte del llamado «aprendizaje profundo».
La visión computacional es una parte de la IA que diseña sistemas de software asociados a cámaras de imagen o de vídeo para percibir, adquirir, procesar, analizar y comprender las imágenes del mundo real, con el fin de producir información numérica o simbólica, para que puedan ser tratadas por un ordenador.
La realidad virtual es una simulación generada por ordenador que oculta el entorno real a través de gafas y los auriculares, mostrando imágenes de un mundo alternativo, artificial, inmersivo e interactivo, que se experimenta a través de estímulos sensoriales proporcionados por un ordenador en el que las acciones determinan lo que sucede en el entorno11.
La realidad aumentada consiste en la superposición de imágenes digitales sobre un entorno real al cual enriquece con información adicional, contextualmente relevante, en tiempo real.
Fuente: adaptado de Lam et al.3.
El procesamiento del lenguaje natural investiga la manera de comunicar las máquinas con las personas mediante el uso del idioma escrito, oral o a través de signos, tratando computacionalmente la lengua mediante modelización matemática. Este, junto a los avances en aprendizaje automático, aprendizaje profundo y la visión por ordenador, han potenciado el desarrollo de la IA12.
Pero la cirugía digital no se limita únicamente al quirófano, incluso en su vertiente formativa13; abarca también la planificación preoperatoria14, la predicción del riesgo quirúrgico15 o la evaluación del rendimiento quirúrgico16,17.
La cirugía digital ofrece beneficios, tanto para el paciente (mejores resultados clínicos, atención, diagnóstico, tratamiento específico e identificación precoz de la evolución adversa) como para el cirujano (planificación preoperatoria, apoyo en la toma de decisiones, reducción de la carga cognitiva, automatización y estandarización de procesos, predicción y detección de errores, mejora de la ergonomía y salud del cirujano, evaluación del desempeño y aceleración de la educación quirúrgica) y para la organización (mejor eficiencia quirúrgica, rentabilidad, cuantificación de resultados más allá de la supervivencia, comprensión de los beneficios y limitaciones de las estrategias quirúrgicas, entender y mejorar la dinámica del equipo)3.
Los datos y la cirugía digitalLa clave que marca el paso de cirugía 3.0 a 4.0 es la digitalización de la información18. Se produce una incorporación de sistemas de recogida, análisis y procesamiento de datos pre, peri y postoperatorios, de toda índole (capturas de vídeo de intervenciones19,20, imágenes radiológicas, parámetros analíticos, cálculos de rango de movimiento del cirujano en la consola robótica, trazados de monitorización…) que generan una red de información global de todo el proceso quirúrgico (paciente, cirujano, patología, anatomía, procedimiento…). Este gran volumen de información se puede almacenar de múltiples formas y utilizando distintos dispositivos físicos o virtuales (almacenamiento en la nube)21.
Surge el concepto de Big Data como el conjunto de datos de tal envergadura y complejidad que las aplicaciones informáticas tradicionales de procesamiento de datos no son suficientes para su manejo, así como los procedimientos utilizados para encontrar patrones repetitivos dentro de esos datos22.
Doug Laney23 describe «las tres V del Big Data»: Volumen, Velocidad, Variedad, a las que se han ido añadiendo otras, como Variabilidad y Veracidad (tabla 2).
Las V del Big Data
| 1. Volumen | Gran cantidad de datos que precisan un software adecuado para procesarlos |
| 2. Velocidad | Rapidez de incorporación y necesidad de procesamiento inmediato |
| 3. Variedad | Diversidad de formatos de datos (estructurados y no estructurados) |
| 4. Variabilidad | Flujos de datos impredecibles, con variaciones en el tiempo de los picos de carga |
| 5. Veracidad | Fiabilidad y calidad de los datos |
Podemos distinguir diferentes tipos de datos, según la estructura de almacenamiento:
- a)
Datos estructurados. Se almacenan en forma de valores o números, como puntos de datos discretos, de fácil análisis por el ordenador y fácil consulta por las personas. Por ejemplo, los campos de la edad, el género o el código diagnóstico de un registro electrónico de salud10.
- b)
Datos no estructurados. Datos sin formato ni organización predefinidos24. La información es almacenada en conjunto. Puede incluir diferentes tipos de archivo (imágenes, vídeos, audio u otros). Por ejemplo, la parte narrativa de una nota clínica10.
- c)
Datos semiestructurados. Datos cuya estructura incluye características organizativas, como etiquetas, que permiten capacidades de búsqueda, pero sin los dominios definidos de los datos estructurados10.
Sin embargo, no está siendo fácil la implementación de plataformas de almacenamiento y manejo de Big Data en los hospitales. Existen brechas de seguridad y faltan directrices claras sobre la propiedad, el consentimiento, el derecho al borrado y el intercambio de los datos. Cuestiones éticas como la privacidad y la confidencialidad, o normativas respecto a la regulación de litigios y responsabilidad, quedan aún por definir3. Así, si un cirujano siguiera el apoyo a la decisión de la IA, derivando en un resultado negativo, se plantea la pregunta de a quién imputar dicha evolución; la Asociación Médica Estadounidense sobre la IA en el cuidado de la salud ha declarado que los creadores autónomos de IA deben asumir la responsabilidad25,26.
Identificar el punto de inflexión entre la decisión individual del cirujano basada en el apoyo del sistema de IA y el global del proceso tecnológico quirúrgico no es fácil, dado que muchos modelos de aprendizaje automático generan sus resultados al operar en altas correlaciones dimensionales que están más allá de las capacidades interpretativas del razonamiento a escala humana y podrían generar resultados injustificables y opacos. En esta situación, donde se automatizan funciones cognitivas que antes eran atribuibles exclusivamente a agentes humanos, se complica la identificación de las partes responsables, quedando al descubierto el derecho individual del paciente y el sujeto sobre el que hacer recaer la rendición de cuentas27.
Tampoco está resuelta la imputabilidad ante las consecuencias de la utilización de sistemas quirúrgicos digitales defectuosos, así como la negativa del cirujano a seguir las indicaciones de la estrategia quirúrgica derivadas de los algoritmos de IA o a la no disponibilidad de estos medios en el contexto actual. Asimismo, la recogida de datos quirúrgicos fuera de unos criterios preestablecidos hace surgir el problema de la valoración posterior indiscriminada para fines jurídicos en el seno de demandas, indemnizaciones o determinación de negligencia médica3.
En este sentido, la exigencia de «datos abiertos» de la Directiva Europea28 2019/1024 para el acceso y difusión de la información ha encontrado una vía de desbloqueo con la Reforma de 2018 de la Ley Orgánica de Protección de Datos y Garantía de los Derechos Digitales29 y el Reglamento Europeo30 2016/679 cuestionando el hasta ahora inquebrantable derecho fundamental de protección de datos, así como el requisito del consentimiento o la reutilización de datos personales en investigaciones o proyectos afines a un estudio inicial. El comité de bioética español, en el informe31 del 28 de abril de 2020, plantea que no es posible seguir sosteniendo que los datos pertenecen únicamente a la persona que los genera, siendo necesario encontrar el equilibrio entre el interés general y los derechos individuales.
En esta vertiginosa deriva, el cirujano se encuentra ante una «invasión tecnológica» en la que es agente imprescindible, pero a la vez desconoce gran parte de los fundamentos y algoritmos empleados, desconoce quién dirige y se responsabiliza de la gestión de los datos que utiliza y que genera su actuación profesional, y desconoce las consecuencias derivadas tanto de la aceptación de la digitalización quirúrgica como de su discrepancia con los resultados arrojados por la inteligencia artificial durante su interacción con el paciente concreto.
Por el momento, la legislación aplicable al uso de datos en cirugía digital es poco específica. En Europa, la General Data Protection Regulation (GDPR) del Reino Unido y la Unión Europea rige los datos de salud independientemente del formato o la forma en que se recopilan, sin mención de IA o tecnologías asociadas32. La mayoría de la legislación relevante en Estados Unidos se rige por la Regla de Privacidad dentro de la Ley Health Insurance Portability and Accountability Act (HIPAA), que solo aplica a la información médica protegida que es identificable y no resuelve el problema de la propiedad de los datos.
La falta de estandarización de la terminología relacionada con la IA en la ley y de regulación de los datos clínicos digitales, la propiedad intelectual o la responsabilidad de la integridad de los datos, unido a las discrepancias legislativas entre los diferentes países, conduce a que actualmente todavía exista un vacío normativo importante en torno a los datos en la cirugía digital.
La ciencia de los datosLa gestión del ciclo de vida completo de los datos (recogida, procesamiento, análisis y difusión) es la esencia de la «ciencia de datos». Esta combina metodología científica, estadística y análisis de datos para generar valor y obtener información significativa. El estadístico estadounidense J.W.Tukey33 la describió en 1962, introduciéndose como disciplina independiente de la estadística en 2001 por William S. Cleveland. En 2002 arranca la Data Science Journal, primera revista científica de datos.
El «científico de datos» analiza los datos para encontrar patrones, extraer significado y descubrir conocimiento, y así obtener respuestas óptimas en la toma de decisiones y detectar nuevas tendencias. Este debe tener conocimientos de analista de datos, matemáticas, estadística y lenguajes de programación. Utiliza la fuente de información del Big Data, que procesa con softwares adecuados y emplea algoritmos de aprendizaje automático y aprendizaje profundo para obtener predicciones sobre la misma, creando oportunidades sin precedentes para que las organizaciones y las empresas descubran los patrones que se ocultan en los datos y utilicen esta información para tomar mejores decisiones.
La gobernanza de datosLa tecnología digital, tanto en cirugía como en otros campos, depende de enormes cantidades de datos cuya mala gestión tiene consecuencias significativas34.
La gobernanza de datos es el marco necesario para establecer prácticas en torno al acceso a los datos, la monitorización y la evaluación de su uso10. Abarca las «políticas y procedimientos para garantizar que los datos de una organización sean precisos y que se manejen correctamente cuando se introducen, almacenan, manejan, rescatan y eliminan». Además de fijar los principios que rigen sobre los datos (qué datos se recogen, quiénes son los encargados de su gestión, aplicaciones y límites de uso…), las responsabilidades de la gobernanza de datos incluyen: a)establecer la infraestructura y la tecnología de almacenamiento, manejo y seguridad de los datos; b)configurar procesos y políticas, y c)identificar a las personas de la organización que tienen la autoridad y la responsabilidad de gestionar y salvaguardar la información. Ello requiere un cambio cultural en toda la organización, y su implantación debe ser liderada y apoyada por los más altos niveles de la misma. Hasta hoy, pocas organizaciones han desarrollado un sistema de gobernanza de datos.
La gobernanza arroja beneficios, como obtener datos confiables e información más precisa en la que basar decisiones, utilizar una única fuente de información, crear normas de regulación de los datos y reducir costos derivados de decisiones basadas en información errónea y obsoleta.
El modelo de gobernanza establece las reglas, las actividades, las responsabilidades, los procedimientos y los procesos que definen cómo se gestionan y controlan los flujos de datos (entradas, almacenamiento y salidas). Este marco de gobernanza será único para cada organización, ya que refleja aspectos específicos de los sistemas de datos, tareas y responsabilidades organizativas, requisitos regulatorios y protocolos concretos.
Gobernanza de datos en saludEl reciente documento colaborativo sobre la gobernanza de datos en salud, entre la Organización Panamericana de la Salud (OPS) y la Organización Mundial de la Salud (OMS), señala que este nuevo paradigma para la gestión de datos requiere mejorar la recopilación y la calidad de los datos de salud, los flujos de información y una gestión de datos estandarizada e interoperante para facilitar la toma de decisiones más fundamentada en salud pública35.
Las premisas para la gobernanza de datos de salud son la responsabilización de toda la institución, la confianza en los datos recogidos, el establecimiento de procedimientos de cumplimiento y control y la coordinación y el intercambio de datos con la administración pública sanitaria35. Han de activarse a nivel estatal políticas sobre la gobernanza de datos de salud y temas afines, como la privacidad, la gestión y la propiedad de datos de salud, normas para la adopción de tecnologías, herramientas de tecnologías de la información y comunicación (TIC) y expertos en gestión de datos de salud. Un comité multidisciplinar elaborará un plan estratégico y realizará funciones de auditoría y de asesoramiento técnico.
Los principios para la gestión de datos de salud pública36 son: a)datos abiertos (completos, primarios, obtenidos directamente de una organización de forma accesible, sin procesamiento que los distorsione, oportunos, accesibles, procesables automáticamente, no discriminatorios, sin exclusividad de propiedad y no patentados); b)utilización ética (privacidad, confidencialidad y seguridad, con explicación de objetivos y procedimientos de uso); c)valoración de los datos no estructurados; d)datos de calidad; e)sujetos a normas que permitan la interoperabilidad (capacidad de dos o más sistemas o componentes para intercambiar información y utilizarla)37, y f)fortalecer las estadísticas vitales, como bien público útil para la toma de decisiones, distribución de recursos y formulación de políticas.
La ética y los datosLa utilización de datos críticos debe estar ligada a la asunción de responsabilidades bien definidas. Los riesgos de la mala gestión plantean cuestiones éticas derivadas de los posibles daños de la aplicación de la tecnología digital, como el sesgo y la discriminación, la invasión de la privacidad, los resultados de mala calidad, no transparentes o inexplicables, o la negación de la autonomía y de los derechos individuales27,34.
La ética de la IA es un conjunto de valores, principios y técnicas que emplean estándares ampliamente aceptados del bien y el mal para guiar la conducta moral en el desarrollo y el uso de tecnologías de IA27. Tiene como pilares la transparencia, la justicia, la equidad, la no maleficencia, la responsabilidad y la autonomía38-40.
El laboratorio de IA del National Health Service (NHS) del Reino Unido ha publicado documentos para la adopción segura de sistemas de IA en el cuidado de la salud41, y la OMS dispone de una guía sobre ética e IA en el cuidado de la salud42. Esto proporciona un marco general para la IA en el cuidado de la salud, pero no aborda cuestiones específicas de la ética de la IA en la cirugía.
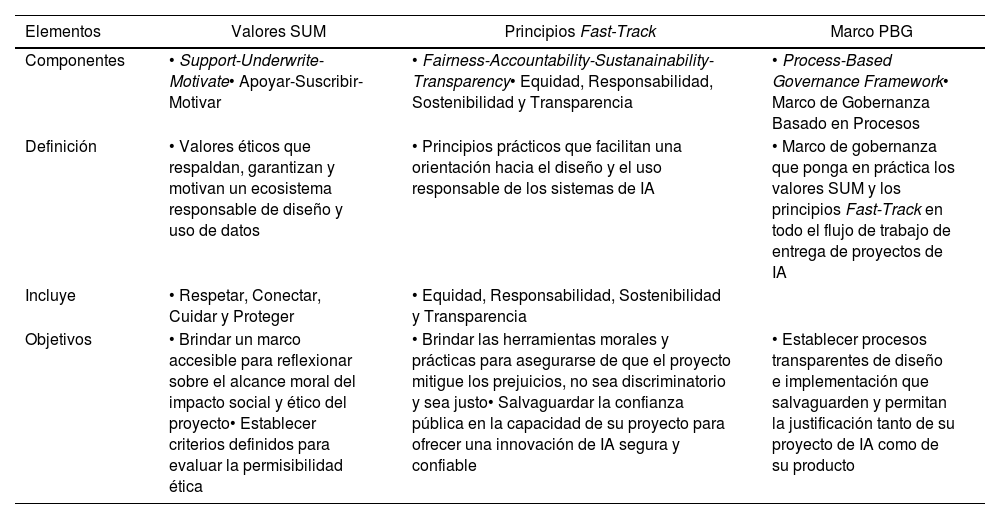
Leslie27 expone una guía de valores, principios y mecanismos de gobierno necesarios para cumplir el propósito de la innovación responsable (tabla 3).
Elementos básicos para una plataforma ética
| Elementos | Valores SUM | Principios Fast-Track | Marco PBG |
|---|---|---|---|
| Componentes | • Support-Underwrite-Motivate• Apoyar-Suscribir-Motivar | • Fairness-Accountability-Sustanainability-Transparency• Equidad, Responsabilidad, Sostenibilidad y Transparencia | • Process-Based Governance Framework• Marco de Gobernanza Basado en Procesos |
| Definición | • Valores éticos que respaldan, garantizan y motivan un ecosistema responsable de diseño y uso de datos | • Principios prácticos que facilitan una orientación hacia el diseño y el uso responsable de los sistemas de IA | • Marco de gobernanza que ponga en práctica los valores SUM y los principios Fast-Track en todo el flujo de trabajo de entrega de proyectos de IA |
| Incluye | • Respetar, Conectar, Cuidar y Proteger | • Equidad, Responsabilidad, Sostenibilidad y Transparencia | |
| Objetivos | • Brindar un marco accesible para reflexionar sobre el alcance moral del impacto social y ético del proyecto• Establecer criterios definidos para evaluar la permisibilidad ética | • Brindar las herramientas morales y prácticas para asegurarse de que el proyecto mitigue los prejuicios, no sea discriminatorio y sea justo• Salvaguardar la confianza pública en la capacidad de su proyecto para ofrecer una innovación de IA segura y confiable | • Establecer procesos transparentes de diseño e implementación que salvaguarden y permitan la justificación tanto de su proyecto de IA como de su producto |
Fuente: adaptado de Leslie27.
El quirófano es un entorno único que plantea desafíos específicos y donde se generan gran cantidad de datos de alto valor. La toma de decisiones quirúrgicas requiere decisiones rápidas, muy contextuales y sobre las que a menudo no se puede consultar al paciente. Además, los conjuntos de datos de la cirugía son extensos, heterogéneos y a menudo no estructurados, que provienen de vídeos quirúrgicos, datos de sensores o de trabajo en equipo43,44. El manejo de esta información plantea problemas de propiedad, de asociaciones comerciales, de incertidumbres en cuanto al consentimiento y la privacidad de los pacientes, pero también del equipo quirúrgico, que estará bajo escrutinio constante34.
La recopilación de los datos de resultados quirúrgicos y de rendimiento quirúrgico, por parte de los cirujanos para valorar sobre su propia práctica o por un auditor externo, presenta controversias20. Antes de iniciar el registro de datos del proceso quirúrgico es preciso establecer un consentimiento expreso por parte del cirujano y del paciente13. Según el General Data Protection Regulation (GDPR) del Reino Unido y la Unión Europea, el consentimiento debe ser específico e informado y, por lo tanto, debe incluir los fines del procesamiento y el derecho a retirarlo en cualquier momento. Esto, aplicado a la cirugía digital, puede generar problemas relativos a futuras aplicaciones desconocidas o al derecho de borrado3.
Se deberán implementar estrategias que minimicen la afectación de la privacidad, como la anonimización de los datos, la selección justificada de los mismos introduciendo solo los relevantes para el algoritmo del aprendizaje automático y la auditoría del proceso13. El depósito centralizado de vídeos quirúrgicos y el posterior análisis anónimo de la técnica y de los resultados, por parte de otros médicos especialistas inicialmente y seguido por IA cuando esté permitido, proporcionaría un medio para la evaluación imparcial y el mantenimiento de los estándares (tanto de los médicos como de los instrumentos quirúrgicos)20. Sin embargo, la agregación de vídeos quirúrgicos en colecciones aisladas, por muy grandes que sean, corre el riesgo de carecer de una representación adecuada. Los conjuntos de datos cerrados también limitan el progreso si se excluyen otros con intereses relevantes, lo que puede precipitar prácticas monopólicas20.
La publicación de la Comisión Europea «Establecimiento de normas armonizadas sobre inteligencia artificial» intenta dar forma al futuro de la incorporación de la IA en la sociedad45. Este documento enfatiza el enorme potencial socioeconómico de la IA y pone de manifiesto que, a la vez que genera beneficios, también acarrea riesgos. Así el «Informe del Subcomité Antimonopolio de la Cámara de Representantes de los Estados Unidos sobre la competencia en el mercado digital» señaló que, en muchos dominios digitales, pocas corporaciones dominantes tenían un control singular de los canales de distribución masiva de una manera que les permitiera mantener el poder y absorber o eliminar a los competidores con facilidad46.
Existen riesgos en el uso de los datos para promover intereses comerciales, individuales o de instituciones concretas, en lugar del bien público, por lo que se deben formar consejos de administración y mantener un alto nivel de transparencia20.
La creación de una normativa de la gobernanza de datos del proceso quirúrgico requeriría la colaboración de un equipo de expertos de tipo multidisciplinar en el que estén implicados cirujanos, pacientes, la industria, la administración, investigadores, ingenieros informáticos y especialistas en ética13.
Ética y formación en cirugía digitalEl desarrollo de la IA en la formación y el entrenamiento quirúrgico también debe considerar las implicaciones éticas de la transparencia y la capacidad de reproducir resultados en diferentes entornos de formación, siguiendo el método científico13,47.
La aplicación de IA en el entrenamiento quirúrgico robótico se encuentra en la fase de desarrollo; sin embargo, los datos preliminares son prometedores48.
El entrenamiento en entornos de laboratorio puede obviar muchas limitaciones éticas respecto a la práctica directa sobre pacientes13.
Líneas de trabajo futurasConciencia del papel del cirujanoAnte las innumerables cuestiones que surgen en torno a la gobernanza del dato en cirugía digital, se hace necesario crear la conciencia de que el camino del progreso tecnológico va de la mano del progreso en la gestión de la información, como epicentro de esta nueva era quirúrgica. Y que el cirujano no puede quedar al margen de este proceso, sino que debe tomar las riendas, participando activamente en la resolución de las cuestiones planteadas.
Conocimiento de las limitaciones y resoluciónExisten todavía limitaciones para la implementación de la gobernanza del dato en cirugía digital, que hay que resolver, y que vienen de la mano de problemas técnicos respecto a las infraestructuras de soporte y gestión de datos, problemas organizativos, éticos y legislativos que definan mejor el marco de propiedad y responsabilidad de los datos quirúrgicos.
Creación de un marco legal europeoUrge la creación de una legislación europea específica para dar respuesta a las cuestiones que plantea la gobernanza del dato en cirugía digital, con una terminología estandarizada respecto a la IA, que permita la unificación de criterios entre diferentes instituciones y países, así como la interoperabilidad.
Inversión y apoyo institucionalLa resolución de cuestiones como la interoperabilidad, la definición de estándares quirúrgicos49, la creación de plataformas con capacidad de almacenamiento de Big Data y el manejo de heterogeneidad de datos de salud, redes, ciberseguridad50,51, requiere de una considerable inversión y de iniciativas con apoyo gubernamental, como la del Reino Unido, que ha establecido un Centro Nacional de Experiencia para supervisar y brindar orientación a los hospitales52.
Educación interdisciplinariaPor otro lado, la cirugía digital precisa una educación interdisciplinaria, que incluya la participación de los pacientes como «corazón» de la cirugía53, fomentando que estos reciban educación sobre qué datos se recopilan y cómo se utilizan de manera que pueden proporcionar un consentimiento debidamente informado sobre si desean compartir sus datos. También es precisa la educación del resto de partes interesadas (tecnólogos, cirujanos, gestores, empresas…).
Formación integral del «cirujano digital»Finalmente, la transformación de la cirugía también está obligando a una transformación de los cirujanos. El futuro cirujano digital debe familiarizarse con los conceptos básicos de la IA12 y comprender la tecnología que utiliza, así como adquirir conciencia sobre los problemas legales, éticos y de gobernanza de datos relacionados con su uso. Todo ello ha de incorporarlo a su acervo de conocimientos y plan formativo integral, asumiendo un papel protagonista del cambio en esta nueva era quirúrgica digital.
ConclusionesEn la era del Big Data no hay un marco legal definido para la cirugía digital, existiendo un vacío en torno a la gobernanza del dato y los problemas éticos derivados.
Es necesaria la participación de todas las partes implicadas (cirujanos, empresas tecnológicas, gobiernos, pacientes, «científicos de datos»…) para dar respuesta a estos retos.
Los cirujanos modernos deberán preocuparse no solo de su aprendizaje académico y de las competencias técnicas, sino que deberán implicarse en el progreso tecnológico y digital, adoptando un papel protagonista en la gobernanza de los datos del proceso quirúrgico como verdaderos motores del cambio.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLa autora declara no tener ningún conflicto de intereses.