Aplicar un ciclo de evaluación y mejora del cumplimiento de diversos criterios de calidad en la indicación y manejo de la nutrición parenteral total (NPT) en un servicio quirúrgico.
Pacientes y métodoEstudio prospectivo en 72 pacientes tratados con NPT durante 2 años en el Servicio de Cirugía General del Hospital General Universitario Reina Sofía de Murcia. El ciclo de mejora se realizó en dos períodos: en el primero, de 1 año de duración, se analizó el cumplimiento (porcentaje e intervalo de confianza [IC] del 95%) de 19 criterios respecto a sus estándares internacionalmente aceptados (significación estadística según valor de z para el modelo de una cola) en todas las dietas de NPT prescritas en nuestro servicio de cirugía general. Dichos estándares estaban divididos en tres grupos, “ajustada” (indicación correcta de la nutrición), “segura” (ausencia de complicaciones) y “exacta” (correspondencia de la dieta administrada con la prescrita). Durante los 6 meses siguientes, tras analizar las posibles causas de los incumplimientos, se aplicaron las medidas oportunas para intentar solucionarlos. En un segundo periodo de 6 meses se recogieron nuevamente los datos de los 19 criterios y se evaluó la mejora tanto respecto al estándar como respecto al cumplimiento del primer período (mediante el valor de z para una cola).
ResultadosSiete criterios se encontraban significativamente por debajo del estándar: todos los del grupo “ajustada”, salvo los criterios “tipo de dieta” y “composición de la dieta”, y el criterio “ausencia de complicaciones” del grupo “segura”, que era además el que mayor número de incumplimientos agrupaba. En el segundo período, todos los criterios por debajo de su estándar mejoraron respecto al primero y en especial los criterios “tiempo de ayuno”, “concordancia” y “duración” mejoraron de forma estadísticamente significativa. Alcanzaron su estándar los criterios “tiempo de ayuno”, “duración” y “latencia”. El resto de los criterios, que alcanzaron su estándar en la primera evaluación, continuaban con los mismos resultados.
ConclusionesLas medidas correctoras introducidas fueron eficaces, ya que se mejoró en todos los criterios por debajo de sus estándares, incluidas las complicaciones metabólicas. A pesar de ello es necesario continuar en la línea de actuación para mejorar los criterios aún por debajo de su estándar.
To analyze the degree of compliance with a variety of internationally accepted standards defined for Total Parenteral Nutrition (TPN) quality control in our Surgery Department.
Patients and methodProspective study of patients treated with TPN over two years in the department of surgery of a university teaching hospital (n=72). Assessment of quality was performed by measurements of compliance using 19 criteria. The criteria were divided into three groups according to characteristics of TPN standardisation: this must be “appropriate” to the nutritional requirements of the patient, “safe” in order to prevent complications and “accurate” in its daily programming. Corrective measures aimed at resolving the quality problem were applied to the deficient criteria over six months, paying particular attention to those criteria which had the highest percentage of errors in the study carried out using a Pareto analysis. During a third period of six months the information on all 19 criteria was gathered again and the improvement with regard to the standard values and to the compliance in the first period (using the value of z) was evaluated.
ResultsThe compliance with seven criteria was significantly below standard values: all those of the “appropriate” group, except the criteria “type of diet” and “composition of the diet”, and the criteria “absence of complications” of the “safe” group, which was also the one with the highest numer of grouped non-complinces. In the second period all the below standard criteria improved with compared to the first period. The criteria “time of fasting”, “concordance” and “duration” were significantly improved. The criteria “time of fasting”, “duration” and “latency” reached the standard. The rest of criteria that reached their standard in the first evaluation maintained the same results.
ConclusionsCorrective measures introduced were effective since all the below standard criteria improved, including metabolic complications. Notwithstanding, it is necessary to continue in this line to improve the criteria still below standard.
Los programas de nutrición parenteral total (NPT) como tratamiento coadyuvante en pacientes quirúrgicos han adquirido importancia creciente hasta convertirse en la actualidad en un procedimiento usual en los servicios de cirugía general1. No obstante, un uso tan extenso de esta técnica corre el riesgo de ir asociado a un incremento paralelo de los problemas de calidad que reducen los beneficios esperados. En correspondencia, el interés surgido por controlar la calidad de la NPT –en aspectos como la indicación, el ajuste de los gastos, los errores cometidos en la administración o las complicaciones derivadas de una mala técnica– ha tenido reflejo en la literatura científica, que ofrece múltiples referencias a la metodología de medición de la calidad de la NPT, su gestión económica, la satisfacción del usuario, la seguridad y el control de las complicaciones, etc.2–6.
Este estudio nace con la idea de conocer la calidad del servicio que brinda la unidad de nutrición (UN) de nuestro hospital y, puesto que el servicio de cirugía general y aparato digestivo es el principal usuario de esta unidad, nos pareció adecuado comenzar estudiando el manejo de la NPT en dicho servicio. Además, ayudó a la UN a analizar los posibles defectos de calidad y su capacidad de mejorar. Los resultados han sido útiles para establecer un ciclo de mejora de la calidad asistencial aplicado a la indicación y la administración de la NTP en un servicio quirúrgico.
Pacientes y métodoEl estudio se realizó sobre los 72 pacientes ingresados y tratados con NTP durante 2 años en el Servicio de Cirugía General del Hospital General Universitario Reina Sofía de Murcia, hospital de distrito adscrito al Servicio Murciano de Salud.
Todo el estudio se realizó de forma prospectiva y se dividió en dos períodos: en el primer período, de 1 año de duración, se realizó un análisis de la situación (50 pacientes), seguido de un intervalo de 6 meses para la introducción de mejoras; en el segundo período, de 6 meses (22 pacientes), se reevaluaron las mejoras introducidas.
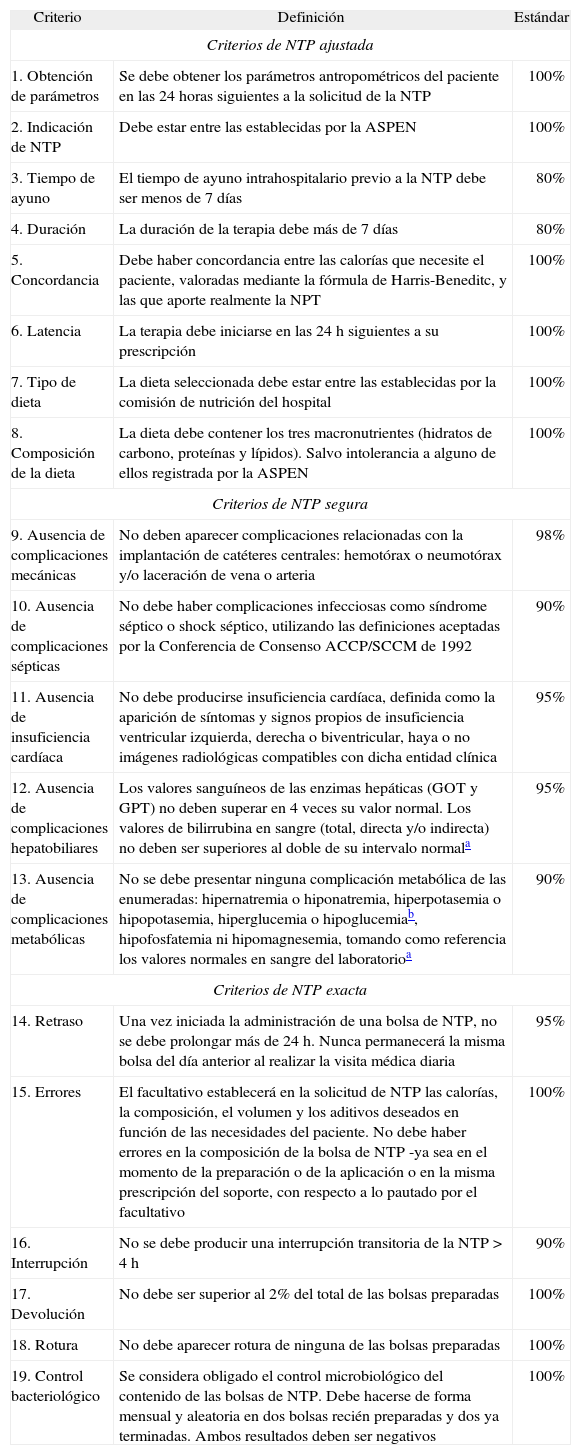
Atendiendo tanto a estudios publicados sobre esta materia7–11 como a las líneas de actuación recomendadas por diferentes sociedades de nutrición artificial12–15, se seleccionaron 19 criterios relativos a la calidad de la nutrición parenteral y sus respectivos estándares o grado de cumplimiento deseable. Siguiendo el esquema de Petros16, los criterios se clasificaron en tres grupos según las características de normalización de la NTP: ajustada, segura y exacta (tabla 1).
Criterios de calidad de la nutrición parentearl total (NTP)
| Criterio | Definición | Estándar |
| Criterios de NTP ajustada | ||
| 1. Obtención de parámetros | Se debe obtener los parámetros antropométricos del paciente en las 24 horas siguientes a la solicitud de la NTP | 100% |
| 2. Indicación de NTP | Debe estar entre las establecidas por la ASPEN | 100% |
| 3. Tiempo de ayuno | El tiempo de ayuno intrahospitalario previo a la NTP debe ser menos de 7 días | 80% |
| 4. Duración | La duración de la terapia debe más de 7 días | 80% |
| 5. Concordancia | Debe haber concordancia entre las calorías que necesite el paciente, valoradas mediante la fórmula de Harris-Beneditc, y las que aporte realmente la NPT | 100% |
| 6. Latencia | La terapia debe iniciarse en las 24h siguientes a su prescripción | 100% |
| 7. Tipo de dieta | La dieta seleccionada debe estar entre las establecidas por la comisión de nutrición del hospital | 100% |
| 8. Composición de la dieta | La dieta debe contener los tres macronutrientes (hidratos de carbono, proteínas y lípidos). Salvo intolerancia a alguno de ellos registrada por la ASPEN | 100% |
| Criterios de NTP segura | ||
| 9. Ausencia de complicaciones mecánicas | No deben aparecer complicaciones relacionadas con la implantación de catéteres centrales: hemotórax o neumotórax y/o laceración de vena o arteria | 98% |
| 10. Ausencia de complicaciones sépticas | No debe haber complicaciones infecciosas como síndrome séptico o shock séptico, utilizando las definiciones aceptadas por la Conferencia de Consenso ACCP/SCCM de 1992 | 90% |
| 11. Ausencia de insuficiencia cardíaca | No debe producirse insuficiencia cardíaca, definida como la aparición de síntomas y signos propios de insuficiencia ventricular izquierda, derecha o biventricular, haya o no imágenes radiológicas compatibles con dicha entidad clínica | 95% |
| 12. Ausencia de complicaciones hepatobiliares | Los valores sanguíneos de las enzimas hepáticas (GOT y GPT) no deben superar en 4 veces su valor normal. Los valores de bilirrubina en sangre (total, directa y/o indirecta) no deben ser superiores al doble de su intervalo normala | 95% |
| 13. Ausencia de complicaciones metabólicas | No se debe presentar ninguna complicación metabólica de las enumeradas: hipernatremia o hiponatremia, hiperpotasemia o hipopotasemia, hiperglucemia o hipoglucemiab, hipofosfatemia ni hipomagnesemia, tomando como referencia los valores normales en sangre del laboratorioa | 90% |
| Criterios de NTP exacta | ||
| 14. Retraso | Una vez iniciada la administración de una bolsa de NTP, no se debe prolongar más de 24h. Nunca permanecerá la misma bolsa del día anterior al realizar la visita médica diaria | 95% |
| 15. Errores | El facultativo establecerá en la solicitud de NTP las calorías, la composición, el volumen y los aditivos deseados en función de las necesidades del paciente. No debe haber errores en la composición de la bolsa de NTP -ya sea en el momento de la preparación o de la aplicación o en la misma prescripción del soporte, con respecto a lo pautado por el facultativo | 100% |
| 16. Interrupción | No se debe producir una interrupción transitoria de la NTP > 4h | 90% |
| 17. Devolución | No debe ser superior al 2% del total de las bolsas preparadas | 100% |
| 18. Rotura | No debe aparecer rotura de ninguna de las bolsas preparadas | 100% |
| 19. Control bacteriológico | Se considera obligado el control microbiológico del contenido de las bolsas de NTP. Debe hacerse de forma mensual y aleatoria en dos bolsas recién preparadas y dos ya terminadas. Ambos resultados deben ser negativos | 100% |
La dimensión estudiada en dichos criterios fue la calidad cientificotécnica de la nutrición parenteral en diferentes aspectos. Los datos recogidos, según el esquema estructura-proceso-resultado propuesto por Donabedian17, correspondían a datos de proceso (NPT ajustada), de resultados (NPT segura) y mixtos (NPT exacta). Los datos se recogieron prospectivamente en la historia clínica de los pacientes mediante un formulario diseñado para tal fin, de forma que todos los campos requeridos podían ser estudiados y se podía registrar los valores día a día. El programa de evaluación fue interno, y los propios profesionales responsables de este trabajo recogieron los datos.
Las medidas correctoras se centraron en dos aspectos:
Actividad docente. En este apartado se incluyó la realización de cursos y charlas sobre nutrición parenteral destinados al personal sanitario. Asimismo se elaboró un dossier sobre NTP básica disponible para los facultativos y los enfermeros del servicio de cirugía. Como tercera intervención docente, se facilitó una relación con los errores más frecuentes, apuntando las posibles soluciones de mejora.
Modificaciones organizativas y estructurales. Se realizaron modificaciones en las hojas de solicitud de NTP que permitieron especificar más detalladamente tanto la composición de las dietas estandarizadas como la petición de la dieta “libre”. Se creó un formulario específico para la UN que recogía datos de la afección del paciente, la duración de la NTP y la petición de determinaciones analíticas. Además se adquirió una grúa de movilización de pacientes encamados, a lo que se añadía una balanza y un buscapersonas para la UN.
A la aplicación de las medidas correctoras, siguió un período de reevaluación de 6 meses. Este nuevo análisis se realizó siguiendo el mismo tipo de evaluación, en el mismo contexto y sobre los mismos criterios e indicadores que en la primera evaluación. Los datos analizados presentaban las mismas dimensiones y se extraían de las mismas fuentes de datos. Las unidades de estudio fueron todos los pacientes que precisaron NPT durante los 6 meses de esta segunda evaluación.
En el análisis, los resultados de la evaluación de calidad de la NTP se expresaron como porcentaje de cumplimiento de los criterios, con intervalo de confianza (IC) del 95%. En ambos períodos, el tanto por ciento de cumplimientos se comparó con los estándares establecidos y se valoró la significación estadística de la diferencia mediante el valor de z (una cola) para la comparación de proporciones. En la segunda fase, además, se compararon con los porcentajes de cumplimiento en la primera evaluación y se determinó el incremento logrado en la segunda evaluación, de forma absoluta (P2 – P1) y de forma relativa: P2 – P1 / 100 – P1. En este período, el análisis se realizó con especial énfasis en los criterios que resultaron significativamente por debajo de la media en la primera evaluación.
Finalmente, se utilizó el diagrama de Pareto para analizar gráficamente la mejora conseguida. Los datos fueron recogidos y procesados mediante una base de datos del programa SPSS 10 para Windows 98®.
ResultadosDefectos de calidad en la utilización de NTP en la primera evaluaciónEn el grupo criterios de calidad para una NTP “ajustada”, se observó que todos se encontraban de forma estadísticamente significativa por debajo del estándar esta blecido (p < 0,001). Los criterios más incumplidos (con casi la mitad de los casos) fueron los relativos al tiempo de ayuno previo a la NTP y la duración de ésta. Sólo en el 17% (IC del 95%, ±7) de los casos se cumplieron todos los criterios.
En el grupo NTP “segura”, únicamente el criterio de calidad “ausencia de complicaciones metabólicas”, que aparecieron en la mitad de los pacientes, se encontraba de forma estadísticamente significativa por debajo de su estándar (p < 0,01). Los demás criterios igualaron o superaron el estándar, e incluso el criterio “ausencia de insuficiencia cardiaca” obtuvo valores por encima del estándar de forma estadísticamente significativa (p < 0,05). Se cumplieron todos los criterios de NTP segura en el 38% (IC del 95%, ±9) de los pacientes.
Respecto al cumplimiento de criterios en el grupo NPT “exacta”, todos los criterios se ajustaron al estándar establecido. En este grupo el cumplimiento de todos los criterios se dio en el 94% (IC del 95%, ±4).
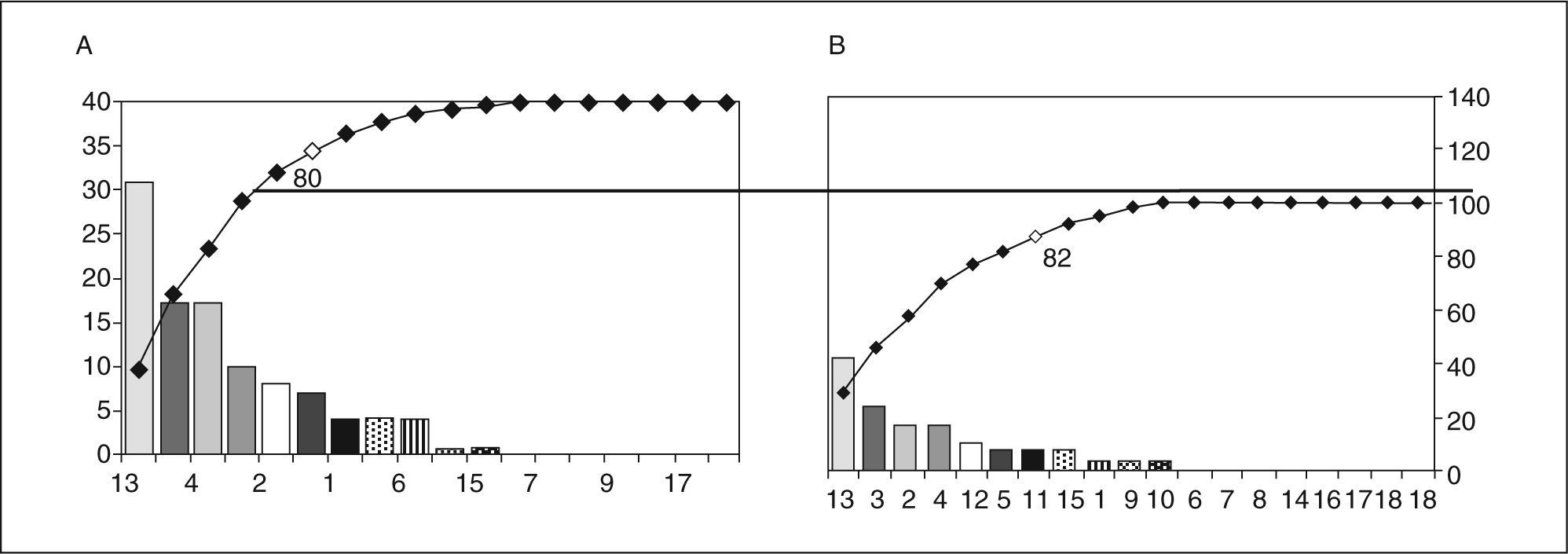
En el diagrama de Pareto (fig. 1A) de esta primera evaluación, se reflejó que el 80% de los incumplimientos se encontraba en 6 criterios, en los que se centraron específicamente las medidas correctoras. Los criterios “tiempo de duración”, “ausencia de complicaciones metabólicas” y “tiempo de ayuno previo” fueron los que mayor cantidad de defectos de calidad acumularon.
Diagrama de Pareto del ciclo de mejora (antes-después), en el que se reflejan gráficamente las mejoras obtenidas. A: en la gráfica “antes”, el 80% de los incumplimientos se encontraba en 6 criterios: 13, 3,4, 5, 2 y 12 (tabla 1), con un número de incumplimientos totales de 119. B: el diagrama de Pareto “después”mostró que el 80% de los incumplimientos se concentraba en 5 criterios: 13, 3, 2, 4 y 12, con un total de 41 incumplimientos.
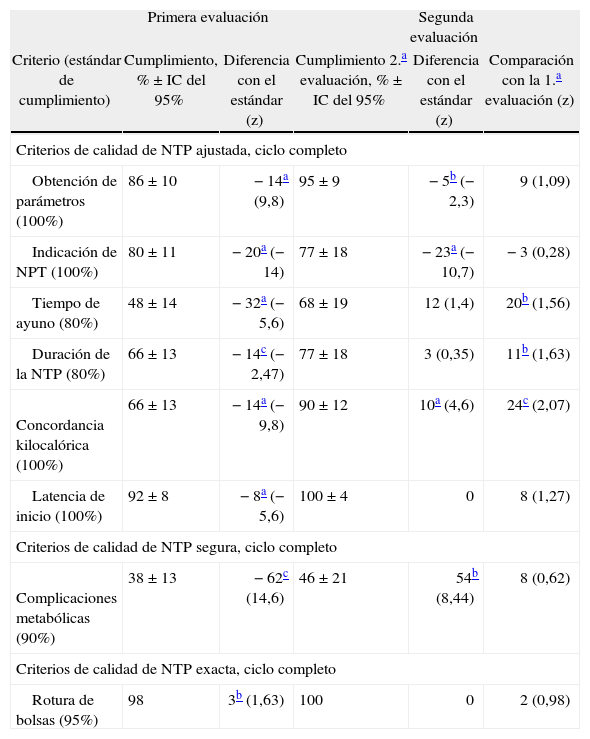
El análisis de los datos de esta evaluación respecto de la primera puso de manifiesto una mejora en 6 criterios, 5 del grupo NPT “ajustada” y uno del grupo NPT “segura” (Tabla 2), que se encontraban por debajo del estándar en la primera evaluación. En el grupo NTP “ajustada”, esta mejoría fue estadísticamente significativa en los criterios “tiempo de ayuno”, “duración NTP” (p < 0,05) y “concordancia kilocalórica” (p < 0,01). Los criterios “obtención de parámetros antropométricos” y “latencia de inicio” presentaban un cumplimiento del 95% (IC del 95%, ±10) y del 100% (IC del 95%, ±4) respectivamente, que supone una mejora estadísticamente no significativa respecto a la primera evaluación.
Resultados estadísticamente significativos (segunda evaluación)
| Primera evaluación | Segunda evaluación | ||||
| Criterio (estándar de cumplimiento) | Cumplimiento, % ± IC del 95% | Diferencia con el estándar (z) | Cumplimiento 2.a evaluación, % ± IC del 95% | Diferencia con el estándar (z) | Comparación con la 1.a evaluación (z) |
| Criterios de calidad de NTP ajustada, ciclo completo | |||||
| Obtención de parámetros (100%) | 86 ± 10 | −14a (9,8) | 95 ± 9 | −5b (−2,3) | 9 (1,09) |
| Indicación de NPT (100%) | 80 ± 11 | −20a (−14) | 77 ± 18 | −23a (−10,7) | −3 (0,28) |
| Tiempo de ayuno (80%) | 48 ± 14 | −32a (−5,6) | 68 ± 19 | 12 (1,4) | 20b (1,56) |
| Duración de la NTP (80%) | 66 ±13 | −14c (−2,47) | 77 ± 18 | 3 (0,35) | 11b (1,63) |
| Concordancia kilocalórica (100%) | 66 ±13 | −14a (−9,8) | 90 ± 12 | 10a (4,6) | 24c (2,07) |
| Latencia de inicio (100%) | 92 ± 8 | −8a (−5,6) | 100 ±4 | 0 | 8 (1,27) |
| Criterios de calidad de NTP segura, ciclo completo | |||||
| Complicaciones metabólicas (90%) | 38 ± 13 | −62c (14,6) | 46 ± 21 | 54b (8,44) | 8 (0,62) |
| Criterios de calidad de NTP exacta, ciclo completo | |||||
| Rotura de bolsas (95%) | 98 | 3b (1,63) | 100 | 0 | 2 (0,98) |
Con respecto al estándar, se alcanzó en los criterios “latencia de inicio”, “tipo de dieta” y “composición de la dieta”. El resto de los criterios continuó por debajo, y de forma estadísticamente significativa en los criterios “obtención de parámetros antropométricos”, “indicación de la NPT” y “concordancia kilocalórica”.
En el grupo “segura” (tabla 2), el cumplimiento en el criterio “ausencia de complicaciones metabólicas” fue del 46% (IC del 95%, ±21), resultado superior al de la primera evaluación, aunque la mejoría no fue estadísticamente significativa. Todos los demás criterios de este grupo mantuvieron cumplimientos sin diferencia significativa respecto a sus estándares. Por último, en el grupo NPT “exacta” todos los criterios continuaron ajustados a sus estándares.
El diagrama de Pareto tras las medidas correctoras (fig. 1B) mostró que el 80% de los incumplimientos se concentraba en 5 criterios y que, además, éstos presentaban una frecuencia absoluta de incumplimientos menor que en la primera evaluación. Se observó también que cambiaba el orden de criterios implicados, y el criterio “indicación de la NTP” superaba en incumplimientos a “duración de la NTP”.
DiscusiónLa evaluación de la calidad en el proceso asistencial de la nutrición parenteral en un hospital de segundo orden demuestra un adecuado control en la preparación y administración de la terapia, así como en muchos aspectos de su manejo, valorado a través de la aparición de complicaciones. Sin embargo, el método falla en el primer escalón, que son los criterios relacionados con la indicación correcta de la técnica, que hemos denominado grupo “ajustada”. El grupo de criterios de calidad de una NPT “ajustada” engloba 8 criterios relacionados con el acierto en la identificación de los pacientes subsidiarios de recibir NPT, con una adecuada composición y características temporales en su administración.
Respecto al cumplimiento de los criterios de los grupos “segura” y “exacta”, vemos que ninguno de ellos, con la excepción de la “ausencia de complicaciones metabólicas”, presenta diferencias con el estándar. Ambos grupos se encuentran relacionados con la manipulación de las bolsas de nutrición parenteral (grupo “exacta”) y con el cuidado del paciente (grupo “segura”). La administración de las bolsas de nutrición parenteral tiene un protocolo establecido que difiere poco del procedimiento empleado para cualquier medicación intravenosa. El manejo del paciente portador de vía central, en cuanto a la aparición de complicaciones, es el mismo reciba o no la NTP; es decir, en ambos casos se proporcionan los cuidados y se toman las precauciones previstas en los protocolos implantados en el servicio. El cumplimiento estricto de estos protocolos y pautas de comportamiento ante la NTP y el enfermo que la recibe benefician la correcta aplicación de la terapia y, por lo tanto, el cumplimiento de los criterios estudiados18. Dados los resultados de este grupo de criterios, no se consideró necesario insistir en el plan de formación al personal sanitario de planta, pero sí incluir todas las normas “verbales” en el dossier de NTP para la formación de futuros profesionales.
Mención aparte precisa el criterio “ausencia de complicaciones metabólicas”, en el que se concentra el mayor porcentaje de incumplimientos de todo el estudio. En la mayoría de los estudios consultados2,3,5,14, encontramos que este ítem constituye el mayor escollo en la calidad de la NPT. En el análisis de las posibles causas, la UN consideró que la ausencia de una pauta que dé uniformidad a la petición de analíticas (diarias, semanales, etc.) podía conllevar un mal manejo por defecto o por exceso; el mismo problema se planteaba ante el modelo de solicitud de la propia NTP, pues en el impreso previo la adición o no de sales, vitaminas y oligoelementos podría llevar a confusión. Por ello se modificó la hoja de solicitud de NTP y se estableció un impreso interno que se adjuntaba a la historia del paciente y que recogía las fechas de solicitud de las analíticas y sus resultados relevantes desde el punto de vista nutricional.
Los resultados muestran que en el grupo “ajustada” 6 de sus 8 criterios presentan cumplimientos significativamente por debajo del estándar establecido. Puesto que los criterios analizados en este bloque dan idea, directa o indirectamente, de la correcta indicación de la NTP, los malos resultados obtenidos son reflejo de un elevado número de prescripciones inadecuadas. En el análisis realizado por la UN, se advirtieron varias posibles causas: por un lado estaba el desconocimiento y, por lo tanto, el uso imprudente de las indicaciones, contraindicaciones y potenciales complicaciones de la NTP; además, la UN no gestionaba todas las NTP, sino que un porcentaje era solicitado directamente por los facultativos quirúrgicos. Como otras posibles causas se apuntaron la ausencia de báscula para pacientes encamados, tan frecuentes en los servicios de cirugía, o la demora en la recepción de la solicitud de valoración del paciente a la UN. Todos estos posibles factores influyentes nos llevaron a introducir los cambios docentes y organizativos descritos en el apartado “Pacientes y método”.
En la segunda evaluación, tras 6 meses de hacer hincapié en las medidas correctoras docentes y realizar los cambios organizativos y estructurales oportunos, se obtuvieron resultados muy esperanzadores. En los grupos “exacta” y “segura” se mantenían los buenos resultados obtenidos en el primer período, pero además había una mejora evidente, aunque no estadísticamente significativa, en el criterio “ausencia de complicaciones metabólicas”.
En el grupo “ajustada” había una mejora indiscutible, que era significativa en el indicador general “cumple todos ajustada” y en los criterios “tiempo de ayuno”, “duración de la NTP > 7 días” y “concordancia kilocalórica” y alcanzaba a cumplir el estándar en dos de ellos (“tiempo de ayuno” y “duración de la NTP”).
Estos resultados, aunque indudablemente positivos, indican la necesidad de continuar insistiendo en la formación y mayor integración del personal sanitario del área quirúrgica en el manejo de la NTP, sobre todo del criterio “tiempo de ayuno previo”, ya que sin su interconsulta a la UN no es posible iniciar la terapia y cumplir los estándares. Respecto a los demás criterios por debajo de los estándares, el personal de la UN debe ser riguroso en su indicación, por encima de creencias sobre el uso y abuso de la NTP entre los facultativos ajenos a la UN, y debe seleccionar adecuadamente la terapia que el paciente recibe para ajustarla a sus necesidades.
En cuanto al criterio “ausencia de complicaciones metabólicas”, la gran mejora, aunque no estadísticamente significativa, se sustenta por la intensificación en el control metabólico, desde el punto de vista analítico, del paciente. Este mejor control nos permite ajustar en el día la dosificación de iones, lípidos e incluso kilocalorías y no esperar a la manifestación de un exceso o defecto en los parámetros analizados.
Con todo, la aparición de complicaciones metabólicas en pacientes quirúrgicos tiene una etiología diversa y compleja que no se puede atribuir exclusivamente a la NTP19. En la aparición de cualquiera de estas complicaciones metabólicas pueden influir multitud de factores que dependen tanto de la enfermedad subyacente como del tratamiento farmacológico, la técnica quirúrgica o incluso el propio paciente. Autores como Font et al7 señalan que la causa de la acumulación de incumplimientos se encuentra en la propia definición: actualmente se considera como complicación metabólica cualquier alteración significativa de los parámetros bioquímicos en sangre; sin embargo, los efectos de estas alteraciones pueden perjudicar al paciente y manifestarse clínicamente obligando incluso a suspender la NPT. Font et al apuntan que se debería redefinir el concepto de complicación metabólica como la alteración del parámetro bioquímico asociado a la aparición de sintomatología clínica, y así ajustar más el concepto de complicación metabólica secundaria a la NPT.
En nuestro estudio, el mayor porcentaje de errores en el manejo de la NPT se encuentra en el grupo para una NPT “ajustada”; además, tras la instauración de medidas correctoras, continúa siendo el único grupo con criterios por debajo de su estándar (“indicación de la NPT”, “duración de la terapia” y “concordancia kilocalórica”). En el grupo “segura”, sólo el criterio “ausencia de complicaciones metabólicas” presenta malos resultados en la primera evaluación, con mejoría significativa, aunque sin alcanzar el cumplimiento del estándar, en la segunda, lo cual nos anima a continuar el control analítico y nutricional exhaustivo del paciente.
Los demás criterios del grupo “segura” y los resultados del grupo “exacta” nos permiten confiar en que el manejo de la terapia se realiza con garantías y en que el protocolo de actuación no permitirá errores que conlleven una mala administración de la NPT.
Nuestro estudio estableció una serie de parámetros muy específicos para valorar la calidad del servicio que ofertábamos, con el convencimiento de que la solución de los errores puntuales encontrados conllevaría una mejora de la NTP; sin embargo, una vez finalizado el estudio, hemos sido conscientes de que la mejora, si bien ha sido favorecida por la modificación de pequeños detalles, estuvo basada en actuaciones más generales sobre el proceso asistencial de la NPT. Esto es, el mayor éxito se obtuvo en una intensa y repetitiva campaña de formación a todos los participantes en el proceso, sobre todo entre los facultativos, para educar pero a la vez erradicar mitos y creencias de tiempos pasados. Por eso, ahora creemos que, además de incidir en los cambios mencionados, el nuevo plan de actuación debe ser más amplio y apoyado en las principales líneas de investigación en nutrición. Así, apuntamos a un próximo estudio que valore los beneficios de la informatización de las dietas sobre la calidad del proceso asistencial: primero, evitar el retraso en la solicitud y el envío de las dietas; segundo, despejar las dudas de prescripción al servicio de farmacia, y tercero, prevenir errores en su preparación, como han demostrados numerosos estudios tanto en NTP como en prescripción de medicación20,21.
Otro aspecto controvertido de la NTP es el establecimiento correcto de las necesidades calóricas del paciente, ya que es necesario conocer la composición corporal específica de cada paciente para ser lo más precisos posible. Sin embargo, en la práctica clínica la composición corporal se infiere con frecuencia de las pruebas analíticas más asequibles y de mediciones antropométricas, dejando los métodos más específicos, costosos y complejos para los estudios nutricionales. Entre estos métodos se incluye la impedancia bioeléctrica, que es una técnica utilizada para medir la composición corporal y basada en la capacidad del organismo para conducir una corriente eléctrica. En la última década, el empleo de esta técnica se ha extendido considerablemente, principalmente por su inocuidad y su sencillez y porque emplea unos instrumentos de medida relativamente asequibles. La mayoría de los autores consultados22–24 destacan su utilidad en pacientes no colaboradores, la sencillez de la técnica y la escasa variabilidad intraobservador y entre observadores. Estas dos últimas son las características que están imponiendo el uso de la impedancia como método de elección para la determinación de la composición corporal tanto en clínica como en epidemiología, en sustitución de la antropometría. Sin embargo, aún hay mucha controversia entre los autores sobre su precisión y su utilidad en el ejercicio clínico25,26. Por ello, y a pesar de ser un método teóricamente más preciso, son necesarios más estudios antes de poder recomendarlo abiertamente como método de valoración nutricional en la práctica diaria27.
Por último, un breve apunte sobre el gran caballo de batalla de la nutrición clínica, la desnutrición hospitalaria. Con cifras en torno al 50%28 de los pacientes ingresados, la prevención ha sido abordada desde diferentes ángulos29–37; en nuestra opinión, el más efectivo es la valoración nutricional de todos los pacientes que ingresen en un hospital. Aunque en principio parezca muy complejo, ya existen varios centros hospitalarios en España33,38 donde los datos analíticos básicos y algunos datos epidemiológicos de la historia clínica informatizada del paciente se vuelcan de forma automática a un programa de valoración nutricional básico de la UN, que criba a los pacientes con potencial desnutrición. Estos pacientes son valorados por los enfermeros de planta, que con un sencillo cuestionario seleccionan definitivamente a los pacientes desnutridos, que inmediatamente son valorados por la UN sin que sea necesaria la intervención de otro facultativo. Este tipo de herramientas facilita la selección de los pacientes candidatos a NTP y evitaría el retraso de inicio de la terapia y los efectos secundarios derivados de ello.
Como objetivos para la optimización de la terapia, y un consiguiente nuevo plan de mejora de la calidad, nos planteamos perfeccionar la indicación de la nutrición centrándonos en la formación de los facultativos, así como la reevaluación del concepto de complicación metabólica y la aplicación clínica de las técnicas empleadas en investigación. Los demás criterios serán subsidiarios de un plan de monitorización que nos permita mantenernos en el futuro dentro de límites de calidad satisfactorios. Por lo tanto, hay un campo amplio para la mejora en la calidad asistencial del proceso de la NTP y, aunque discreto, el nuestro es un paso hacia dicha mejora.