Introducción
El hepatocarcinoma es una complicación frecuente de la cirrosis, y se estima que la probabilidad de esta población de riesgo de desarrollar un hepatocarcinoma a los 5 años es del 20%1. Es una de las neoplasias sólidas más frecuentes en el ámbito mundial; España es una zona de incidencia intermedia, con 6-8 casos por 100.000 habitantes y año2. Durante décadas se ha considerado una situación clínica de muy mal pronóstico.
El trabajo del grupo de Milán3 estableció las bases de lo que han sido posteriormente las directrices generales de tratamiento mediante trasplante hepático de pacientes cirróticos con hepatocarcinoma, que identifica a los pacientes con tumor único inferior a 5 cm de diámetro o con hasta 3 nódulos cada uno de ellos menor de 3 cm, en cualquier caso en ausencia de invasión vascular mayor y de enfermedad extrahepática, como buenos candidatos a trasplante. Sin embargo, el limitado número de donantes, claramente insuficiente para atender la demanda de receptores de trasplante hepático, y el cada vez mayor número de enfermos diagnosticados de hepatocarcinoma gracias a los programas de vigilancia, obliga a establecer criterios estrictos de selección a la hora de asignar a un paciente con hepatocarcinoma al grupo de trasplante. Por todo ello, las pruebas de diagnóstico por imagen adquieren un total protagonismo, ya que permitirán poner de manifiesto la existencia de una tumoración en el paciente cirrótico, así como su estadio evolutivo (tamaño, número, relaciones vasculares...).
El objetivo principal del presente estudio es valorar la eficacia de las distintas pruebas de imagen en la detección y caracterización preoperatoria de lesiones neoplásicas en los pacientes cirróticos candidatos a trasplante hepático; se realiza un estudio de correlación radiopatológica en el que el patrón de referencia se determina por el estudio anatomopatológico de la pieza quirúrgica, y se establece la tasa de diagnósticos correctos e incorrectos mediante el análisis de la incidencia de casos en los que las pruebas radiológicas indujeron a un falso diagnóstico de tumor (falsos positivos), no detectaron lesiones existentes (neoplasias incidentales) o no estadificaron adecuadamente a los pacientes.
Pacientes y método
En el período comprendido entre marzo de 1997 y noviembre de 2005 hemos realizado un total de 380 trasplantes hepáticos en 363 pacientes. El presente estudio está basado en el análisis retrospectivo de los datos correspondientes a los primeros 250 pacientes trasplantados por cirrosis hepática. Se han considerado los siguientes grupos:
1. Pacientes con neoplasia diagnosticada preoperatoriamente por técnicas de imagen y confirmada por el examen anatomopatológico definitivo de la pieza de hepatectomía total (casos positivos verdaderos).
2. Pacientes con neoplasia diagnosticada en el estudio anatomopatológico y no identificada preoperatoriamente (falsos negativos o neoplasias incidentales).
3. Pacientes en los que la indicación de trasplante fue establecida por la identificación mediante técnicas de imagen de alguna lesión sólida hepática, y el estudio anatomopatológico descartó su existencia (casos falsos positivos).
Los métodos radiológicos evaluados fueron la ecografía, la tomografía computarizada (TC) helicoidal y la resonancia magnética (RM), si bien no se realizaron sistemáticamente en todos nuestros pacientes. Todas las lesiones focales sólidas fueron interpretadas como potenciales hepatocarcinomas y fueron descritas con respecto al número, el tamaño y su localización. Respecto al estudio anatomopatológico de la pieza de hepatectomía, además de la revisión macroscópica, se realizaron de forma seriada cortes transversales cada 7-10 mm.
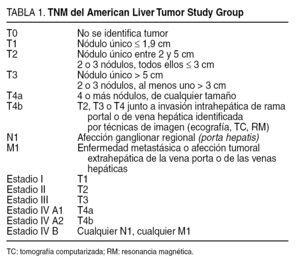
Uno de los objetivos principales de nuestro estudio es comparar la adecuada correlación entre la estadificación preoperatoria por imagen y la estadificación postoperatoria aportada por la anatomía patológica (estadio pTNM). Para ello los pacientes fueron estratificados siguiendo los criterios de la clasificación TNM modificada del American Liver Tumor Study Group4, en la que quedan incluidos los criterios de Milán (Mazzaferro et al)3 como estadios I y II (tabla 1).
Resultados
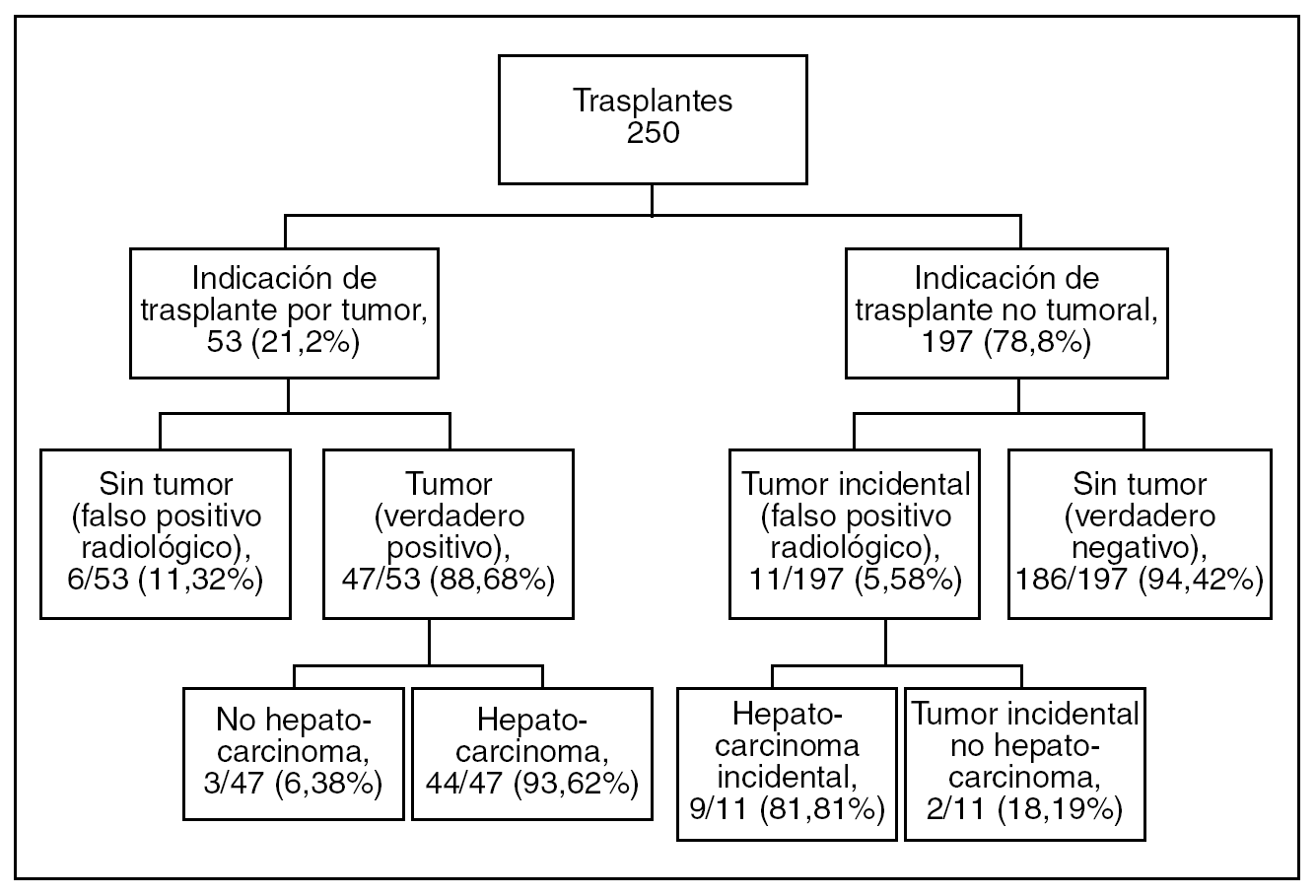
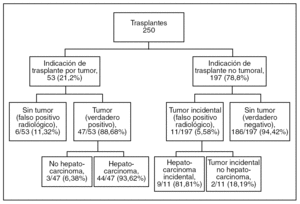
En el estudio de las 250 piezas de hepatectomía se identificó un total de 136 nódulos tumorales, correspondientes a 58 pacientes que presentaban verdaderas lesiones neoplásicas, lo que supone una media de 2,34 nódulos por paciente. El diagnóstico histológico tumoral correspondiente a estos 58 pacientes se presenta en la tabla 2, y se puede apreciar que en el 91% de los casos se trataba de hepatocarcinomas. En 53 pacientes (fig. 1), las pruebas de imagen preoperatoria habían diagnosticado un tumor hepático. Sin embargo, el análisis histológico de las piezas reveló 6 casos en los que no había tumor (falsos positivos radiológicos), así como 11 casos en los que se detectó un tumor no identificado radiológicamente pretrasplante (tumores incidentales).
Fig. 1. Indicación de trasplante en los pacientes de la serie.
De los 53 pacientes en quienes se indicó el trasplante según el resultado de las pruebas de imagen, 4 (7,55%) presentaban un tumor único mayor de 5 cm de diámetro y 6 (11,32%) tenían más de 3 nódulos tumorales. Los pacientes con hepatocarcinoma tenían lesiones múltiples en el 62,26% de los casos, con un rango entre 1 y 11 nódulos, mientras que en los demás tipos tumorales todas las lesiones fueron únicas. El tamaño tumoral medio fue de 2,25 cm (2,24 cm en los hepatocarcinomas y 2,5 cm en los que no eran hepatocarcinomas), con un rango entre 0,2 y 6,5 cm. Para el caso del hepatocarcinoma, el 34,35% de las lesiones eran de 1 cm de diámetro o menores, el 50,38% medía entre 1 y 3 cm, el 11,45% tenía entre 3 y 5 cm y el 3,82% fueron mayores de 5 cm.
El análisis de las piezas quirúrgicas ha permitido realizar una estadificación postoperatoria: el 17% de los pacientes se encontraba en estadio T1; el 40%, en estadio T2; el 20%, en estadio T3, y el 23%, en estadio T4a.
En cuanto a la valoración radiológica, en un análisis lesión por lesión, de los 136 nódulos encontrados en el estudio anatomopatológico, 55 (40,44%) fueron detectados por la ecografía; 46 (50%) de 92 lesiones, por la TC helicoidal, y 27 (60%) de 45, por la RM. Estos resultados indican que la resonancia magnética fue la técnica radiológica más sensible para la detección de nódulos neoplásicos de cualquier tipo tumoral.
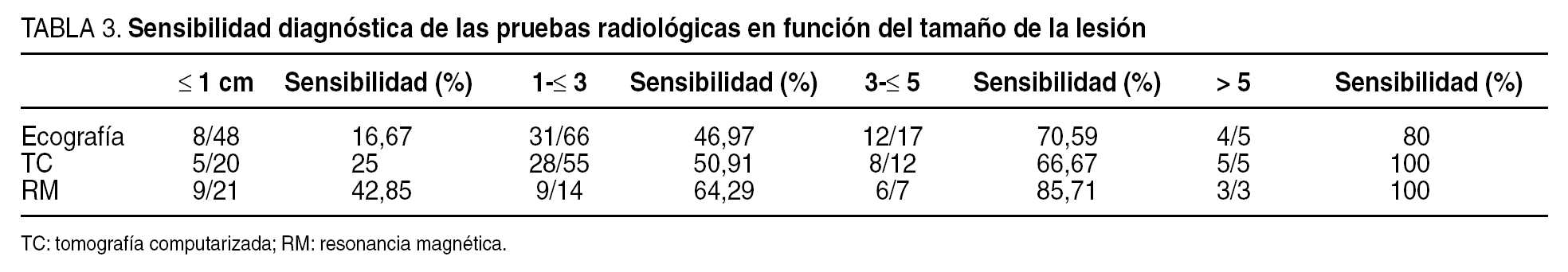
La sensibilidad diagnóstica de las diversas pruebas en función del tamaño de cada lesión se muestra en la tabla 3. Como se puede apreciar, todas las pruebas exhibieron una alta sensibilidad para el diagnóstico de las lesiones mayores de 5 cm. Para lesiones de 3 a 5 cm, la sensibilidad más baja fue la de la TC (60%), y para el diagnóstico de lesiones de 1 a 3 cm, las pruebas menos sensibles fueron la ecografía y la TC, con el 46,97 y el 50,91% de nódulos tumorales identificados, respectivamente. Para lesiones menores de 1 cm, la RM fue la prueba más sensible, con un 42,86% de lesiones detectadas, y la menos sensible, la ecografía (17,39%). De modo genérico se aprecia que la sensibilidad de cada método de imagen para el diagnóstico de una lesión disminuyó conforme disminuía el tamaño del tumor.
En un análisis paciente por paciente, de los 58 con tumores hepáticos, se realizó ecografía a 58 (100%), TC helicoidal a 51 y RM a 17. De los 53 pacientes con hepatocarcinoma, se realizó ecografía a 53 (100%), TC helicoidal a 47 y RM a 16. De los 53 hepatocarcinomas, 39 (73,58%) fueron detectados por la ecografía; 33 (70,21%) de 47, por la TC helicoidal, y 14 (87,5%) de 16 fueron detectados con RM. Para el diagnóstico de hepatocarcinoma multifocal (más de 3 nódulos) todas las pruebas de imagen presentaron una alta sensibilidad (ecografía, 83%; TC, 88%, y RM, 100%).
Hemos realizado un análisis con el objetivo de identificar cuál ha sido el error de estadificación que se ha cometido con las distintas pruebas de imagen. Para ello, de cada prueba y de cada paciente se ha comparado el estadio según la imagen y la histología correspondiente. Lógicamente sólo se ha considerado los casos en que la citada prueba diagnosticó la lesión (verdaderos positivos). De este modo se identifican 3 niveles de concordancia: la correcta estadificación (concordancia de estadios), la infraestadificación (cuando el estadio patológico es superior al radiológico) y la supraestadificación (estadio patológico inferior al radiológico). En la tabla 4 se muestra el estudio de concordancia entre la estadificación pretrasplante por paciente (sea cual fuere la combinación de pruebas empleada en cada caso) y la anatomía patológica. Este modelo es el que más se aproxima a la práctica diaria, ya que la decisión de incluir o no a un paciente con sospecha de hepatocarcinoma en la lista de candidatos a trasplante, descartadas contraindicaciones de índole general, se basa en las características morfológicas del diagnóstico por imagen. En 6 (11,32%) de los 53 casos de nuestro estudio en que se indicó el trasplante hepático por sospecha radiológica de lesión tumoral, el resultado histológico descartó neoplasia (falsos positivos radiológicos).
TABLA 4. Niveles de concordancia en la estadificación pretrasplante por paciente según la clasificación TNM
De los 58 pacientes con tumores identificados postoperatoriamente, en 47 casos la enfermedad fue detectada con al menos un método de imagen. En 11 casos, el patólogo estableció el diagnóstico al encontrar en la pieza de hepatectomía lesiones no identificadas preoperatoriamente por ninguna técnica de imagen (falsos negativos). Respecto a la causa de la enfermedad hepática en estos pacientes con tumores incidentales, hemos de resaltar una mayor incidencia de la etiología alcohólica (55,55%) respecto a otras. De estos 11 tumores hepáticos, 9 eran hepatocarcinomas y 2 eran de estirpe biliar (cistoadenoma mucinoso biliar y adenoma de conductos biliares). Las exploraciones que se había realizado a estos pacientes fueron: ecografía en todos los casos (11), y además TC helicoidal a 9 y RM a 1.
Discusión
El hecho de que el carcinoma hepatocelular sea la forma más prevalente del carcinoma hepático primario no excluye la posibilidad de encontrar en el hígado cirrótico otros tipos de neoplasias. En nuestro estudio, tras el examen de las 250 piezas de hepatectomía total, la prevalencia del hepatocarcinoma ha sido del 21,29%, 53 de 249 (excluido el paciente trasplantado por un colangiocarcinoma sin cirrosis asociada), inferior al 37,99% del estudio de Ruiz Guinaldo et al5, ya que éste se basa en autopsias y por tanto sin los criterios de selección de índole general para que un paciente cirrótico sea candidato a trasplante hepático (edad, ausencia de contraindicaciones, etc.). En relación con la identificación de otros tipos histológicos en el hígado cirrótico6, en nuestros pacientes hemos encontrado un adenoma hepatocelular (0,4%) y 4 tumores de estirpe biliar (1,6%), 2 de ellos malignos (colangiocarcinoma y cistoadenocarcinoma papilar) y 2 benignos (cistoadenoma mucinoso biliar y adenoma de conductos biliares).
De acuerdo con la clasificación TNM modificada, entre nuestros pacientes no hay estadios IV A2 ni IV B ya que son excluidos automáticamente de la indicación de trasplante. En el estudio histopatológico, 12 de nuestros pacientes, 2 de ellos con hepatocarcinoma incidental, presentaban 4 o más nódulos tumorales, lo que significa un 23% de estadios IV A1 (T4a). Once pacientes (20%) se encontraban en estadio III, lo que significa que hemos realizado trasplante a un 43% de pacientes que superaban los criterios de Milán.
En nuestro estudio de correlación entre la estadificación preoperatoria por imagen y la anatomopatológica, al analizar la concordancia por paciente (con las pruebas realizadas para cada uno de ellos), hemos obtenido la fiabilidad del protocolo de diagnóstico por imagen seguido hasta el momento presente en nuestro programa. Hubo una adecuada correlación de estadios en el 63,63%, con una infraestadificación del 15,90%.
La visión global de nuestros resultados muestra que, en el análisis por paciente, la RM presentó una alta sensibilidad para el diagnóstico de hepatocarcinoma (87,5%); llama la atención el hecho de que la sensibilidad de la ecografía (73,58%) fue mayor que la de la TC helicoidal (70,21%). En el análisis lesión por lesión, hubo un descenso en la sensibilidad de todas las pruebas. No obstante, la RM, con un 59,09% de detección de nódulos de hepatocarcinoma, fue la prueba más sensible.
Los hepatocarcinomas no detectados preoperatoriamente e identificados tras el estudio de la pieza de hepatectomía total, es decir, los hepatocarcinomas incidentales, suponen para las técnicas de imagen casos falsos negativos. Su incidencia, que es elevada, del 41% en el Registro Internacional de Tumores Hepáticos7, dependerá tanto del tipo de exploración radiológica empleada para la detección pretrasplante como de la minuciosidad del patólogo en la sección de la pieza quirúrgica8. En nuestra experiencia, con cortes de 10 mm de espesor máximo (entre 7 y 10 mm) se detectó un total de 136 lesiones neoplásicas en 250 pacientes cirróticos, de las cuales 17 correspondieron a 11 pacientes con neoplasias incidentales. Ello supuso una incidencia global de tumores incidentales del 5,58% y el hecho de que el 17% de los hepatocarcinomas (9 de 53) no fueran identificados en la valoración pretrasplante. La mayoría de los tumores incidentales son pequeños, en estadio temprano9, pero también se puede encontrar neoplasias mayores de 2 cm o en estadio avanzado, circunstancia que aconteció en 3 de nuestros pacientes con hepatocarcinomas incidentales. Uno de ellos presentaba una lesión única de 3,5 cm de diámetro, otro presentaba 4 lesiones (la mayor de ellas de 3 cm), y el tercero, 4 lesiones (la mayor de ellas de 1,5 cm).
Hay un aspecto poco valorado en la literatura médica: los casos falsos positivos de las técnicas de imagen. Se incluye a estos pacientes en lista de espera de trasplante por sospecha de enfermedad neoplásica injertada en su cirrosis, y ello conlleva al menos dos consecuencias: en primer lugar, el hecho de tener prioridad en la lista de espera, tal como ocurre en la actualidad en Andalucía, donde a los pacientes con nódulo único >= 3 cm o con lesiones multinodulares (hasta tres lesiones ¾ 3 cm) se les asigna una puntuación MELD de 18 y son incluidos en lista preferente local. En segundo lugar, está la posibilidad de que se realice al paciente procedimientos invasivos en un intento de conseguir la necrosis del tumor (quimioembolia, radiofrecuencia, alcoholización), y pueda sufrir alguna complicación por ello. En nuestra experiencia hubo 6 pacientes con diagnóstico falso positivo de tumor hepático, y sólo uno de ellos tenía una lesión que pudo inducir a confusión (un gran nódulo de regeneración).
Finalmente, hay que resaltar 2 conclusiones de nuestra experiencia: la primera, que la ecografía es una técnica de imagen poco sensible para la detección del carcinoma hepatocelular, especialmente para lesiones de pequeño tamaño, y no debe usarse como única modalidad diagnóstica en pacientes cirróticos, y la segunda que, dado que se selecciona a los pacientes cirróticos con indicación de trasplante por hepatocarcinoma por la información obtenida de las pruebas radiológicas, debemos tener en cuenta el porcentaje de incorrecta estadificación que presentan estas pruebas en cuanto a tamaño y número de lesiones.
Correspondencia: Dr. M.A. Suárez Muñoz.
Hilera n.o 8, edificio SCALA 2000, 1-7.o A. 29007 Málaga. España.
Correo electrónico: masuarez@nacom.es
Manuscrito recibido el 14-2-2006 y aceptado el 25-4-2006.