El ganglio centinela del melanoma de miembros inferiores aparece frecuentemente en la región inguinal. Sin embargo, puede aparecer de manera excepcional en la región poplítea1, lo que se conoce como ganglio «de intervalo» o «de tránsito»2. En estos casos es habitual que se acompañe de un ganglio centinela inguinal y, en caso de metástasis en el centinela poplíteo, también suele aparecer metástasis en el inguinal2,3. El hecho de que, en algunos casos, la presencia de un ganglio centinela poplíteo no se acompañe de uno inguinal, ha hecho que la región poplítea se conozca también como «cuenca menor»3,4. Además, aunque aún mas infrecuente, hay descritos casos con afectación del ganglio centinela poplíteo y no del centinela inguinal, inclinándose la mayoría de autores por no realizar linfadenectomía inguinal en esta situación4,5. Por otro lado, el tratamiento de los pacientes con metástasis del ganglio centinela poplíteo también ha sido discutido, siendo la linfadenectomía poplítea el tratamiento de elección por la mayoría de autores1,3,6, siguiendo las recomendaciones generales para el tratamiento del melanoma7.
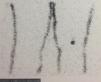
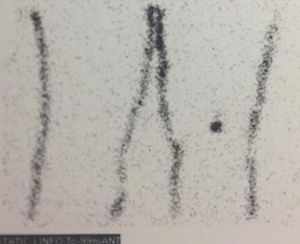
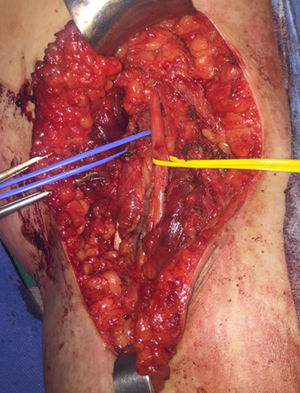
Se presenta el caso de una mujer de 17 años que consulta por lesión nodular ulcerada sobre nevus congénito en la región posterior del tobillo derecho de unos 2 meses de evolución. La histología de su biopsia escisional informó de melanoma de extensión superficial en fase de crecimiento vertical, ulcerado, Breslow 3,8mm y Clark IV. Se procedió a la ampliación de márgenes y la biopsia selectiva del ganglio centinela en una segunda intervención. La linfogammagrafía informó de 2 ganglios centinelas, uno poplíteo (fig. 1) y otro inguinal, decidiéndose la biopsia selectiva de ambos. El estudio histológico informó, en la pieza de resección cutánea, de un nevus melanocítico compuesto de predominio dérmico de patrón congénito con displasia leve, resecado íntegramente, y 2 nódulos hipodérmicos de melanoma, junto a un ganglio linfático poplíteo con metástasis de melanoma y signos de extensión extracapsular, y un ganglio linfático inguinal sin evidencia de células de melanoma. Posteriormente se realizó una tomografía por emisión de positrones con 18F-fluorodeoxiglucosa (FDG18-PET) con tomografía computarizada (TC) que fue informada como normal. Se indicó la linfadenectomía de la región poplítea derecha (fig. 2), no encontrándose más adenopatías en la histología. Sin embargo, en la FDG18PET-TC de control, realizada a los 3 meses de la cirugía se evidenció una adenopatía femoral derecha con un valor de captación estándar (SUV) de 7,4 sugestiva de malignidad. Ante dicho hallazgo se realizó una linfadenectomía inguinal derecha, confirmándose en el estudio histológico la metástasis ganglionar, junto a otros 3 ganglios también afectos.
La incidencia del ganglio centinela poplíteo en el caso del melanoma en miembros inferiores oscila entre un 1 y un 9,6%1, apareciendo fundamentalmente en lesiones distales a la rodilla y dorso-laterales2,8. De forma general se recomienda la linfadenectomía poplítea en los casos de afectación del ganglio centinela1,3,5,6 lo que, en algunas series, se ha descrito en torno al 1%3. En este caso, además, la edad de la paciente y la afectación extracapsular del ganglio centinela eran factores a favor de la realización de la linfadenectomía poplítea.
Por otro lado, no se recomienda la linfadenectomía inguinal en el caso de que el ganglio centinela en esta región sea negativo, como ocurrió en este caso, situación que, por otro lado, suele ser infrecuente3–5. Sin embargo, teniendo en cuenta la recidiva precoz de esta paciente, su evolución hace plantear la conveniencia de haber realizado la linfadenectomía inguinal de inicio9, de forma simultánea a la poplítea. Quizás se debería plantear en casos seleccionados como este, donde se observó invasión extracapsular del ganglio centinela poplíteo.
La técnica quirúrgica en la linfadenectomía poplítea fue descrita por Karakousis10. El paciente se coloca en decúbito prono con la rodilla ligeramente flexionada, realizándose una incisión en «S». El límite lateral lo comprende el músculo bíceps femoral proximalmente y la cabeza lateral del músculo gastrocnemio distalmente. El medial, el músculo semitendinoso y semimembranoso y la cabeza medial del gastrocnemio. La identificación del nervio peroneo y la disección hasta su origen permite identificar el tibial y los nervios cutáneos surales. Es importante la resección de todo el tejido adiposo hasta los vasos poplíteos. Es importante conocerla dada su infrecuencia en la práctica clínica y, además, porque es una técnica que no está exenta de complicaciones. Debe destacarse el linfedema, sobre todo en los casos en los que se acompaña de una linfadenectomía inguinal6. Además, hay que añadir que en los casos de metástasis del ganglio centinela poplíteo donde se ha realizado una linfadenectomía, no se suelen evidenciar otros ganglios afectos además del centinela2,3. De hecho, lo frecuente es no encontrar más adenopatías2, tal y como ocurrió en nuestro caso. Por ello, Kretschmer et al. recomiendan un seguimiento ecográfico de la fosa poplítea, considerando terapéutico la biopsia selectiva del ganglio centinela8.
Por el contrario, algunos estudios muestran una mayor recurrencia local en los casos de melanoma con drenaje poplíteo3, llegándose a considerar la metástasis del centinela poplíteo como un marcador de enfermedad más avanzada que causa patrones de drenaje alterados2, lo que concuerda con la evolución de esta paciente.
En conclusión, es preceptivo conocer la posibilidad de afectación ganglionar poplítea en el melanoma cutáneo; en relación con su importancia pronóstica y su manejo son necesarias series más amplias y con un mayor seguimiento para poder estandarizar su tratamiento.