Introducción. La mayoría de los cirujanos endocrinos utilizan una exploración cervical bilateral en los pacientes con hiperparatiroidismo primario, debido a la falta de un método preciso de localización preoperatoria. La experiencia reciente con los modernos radiotrazadores, junto con la detección intraoperatoria de un mapa nuclear y la determinación de hormona paratiroidea intacta (PTHi) durante la operación, nos ha permitido realizar una cirugía de mínimo acceso en los pacientes con sospecha de un adenoma único.
Pacientes y métodos. En 6 pacientes consecutivas con diagnóstico de hiperparatiroidismo primario realizamos un estudio gammagráfico con tecnecio 99m sestamibi, a las 3 h se realizó un mapa nuclear intraoperatorio con sonda gamma detectora de 10 mm; en el punto de máxima emisión se realizó una incisión de 2-3 cm. Ex vivo se midió la radiactividad de la glándula extirpada y del lecho de resección. En todas se realizó determinación de la PTHi antes y durante la cirugía. Las muestras fueron estudiadas por cortes en congelación.
Resultados. En las 6 pacientes fue posible localizar el adenoma a través de una pequeña incisión, aunque en un caso era doble y fue necesario realizar cervicotomía bilateral. La extirpación produjo una disminución de la radiactividad residual y un descenso de los valores de PTHi, a los 30 min, mayor del 75% respecto de los valores basales. La medición ex vivo determinó la mayor emisión de los adenomas. El diagnóstico anatomopatológico fue de adenoma único de paratiroides, excepto en una paciente con adenoma doble. Las pacientes fueron dadas de alta al día siguiente de la operación.
Conclusiones. La localización preoperatoria, junto con el mapa nuclear intraoperatorio y la medición de PTHi intraoperatoria, nos permite realizar un abordaje cervical unilateral mínimamente invasivo en pacientes seleccionados con sospecha de adenoma único de paratiroides.
Introduction. Most endocrine surgeons carry out bilateral neck examination in patients with primary hyperparathyroidism (HPT) due to the lack of a reliable method for preoperative localization. Recent experience with modern radionuclides, together with intraoperative nuclear mapping and determination of iPTH levels, has enabled us to perform minimal access surgery in patients in whom solitary adenoma is suspected.
Patients and methods. Tc99m-sestamibi scanning was performed in 6 consecutive patients diagnosed as having HPT. Three hours later, intraoperative nuclear mapping was carried out using a 10 mm gamma detector probe; at the point of maximum emission, a 2 to 3 cm incision was made. Radioactivity was measured in the excised gland and the resection bed. iPTH was determined before and after surgery in every case. Frozen sections of the resected tissue were studied.
Results. A small incision was sufficient for the localization of the adenoma in all 6 patients, although in one case, the lesion was bilateral and an incision had to be made on both sides of the neck. Thirty minutes after excision of the adenoma, the amount of residual radioactivity and the iPTH levels were reduced by over 75% with respect to basal values. The radioactivity in the adenoma was found to be greater when measured ex vivo. The pathological diagnosis was solitary parathyroid adenoma, except in the case of double adenoma. The patients were discharged from the hospital the day after surgery.
Conclusions. Preoperative localization and intraoperative nuclear mapping and determination of iPTH enables us to employ a unilateral minimally invasive approach to the neck in selected patients in whom the presence of a solitary parathyroid adenoma is suspected.
Introducción
El hiperparatiroidismo primario (HPT) es debido a un adenoma único en el 85-95% de las ocasiones, lográndose la curación con la extirpación solamente de dicho adenoma. La paratiroidectomía es uno de los procedimientos quirúrgicos endocrinos realizados con más frecuencia. Hasta el presente, la mayoría de los cirujanos endocrinos realizaban una exploración cervical bilateral completa en todos los pacientes con HPT, debido a la ausencia de un método preciso de localización preoperatoria. El propósito de esta técnica es evaluar todas las glándulas paratiroideas para identificar las claramente patológicas. La convicción de este método se basaba en la ausencia de un método fiable para diferenciar preoperatoriamente la enfermedad pluriglandular (15%), del adenoma único1,2. El desarrollo reciente de nuevas técnicas eficaces de localización gammagráfica de las glándulas paratiroides ha permitido plantear un abordaje quirúrgico menos agresivo para extirpar la enfermedad uniglandular localizada preoperatoriamente.
Nuestro objetivo ha sido realizar un programa de extirpación quirúrgica de adenomas paratiroideos, con cirugía de mínimo acceso radioguiada al lado del cuello donde se encuentra localizado el adenoma, con la ayuda de una sonda gamma detectora en el quirófano después de infundir un radiotrazador catiónico.
Otro objetivo fue realizar este procedimiento en régimen de corta estancia (CCE).
Pacientes y métodos
En nuestro servicio iniciamos el tratamiento del hiperparatiroidismo en 1991, y desde entonces hemos intervenido quirúrgicamente a 59 pacientes, 17 diagnosticados de hiperparatiroidismo secundario y 42 de hiperparatiroidismo primario. En todos ellos realizamos una exploración cervical bilateral.
Para iniciar nuestro estudio de cirugía radioguiada seleccionamos a los últimos pacientes diagnosticados de HPT sin criterios de exclusión. Las pacientes fueron operadas con anestesia general. El procedimiento se realizó a través de una pequeña incisión de 2-3 cm en el cuadrante del cuello donde se localizaba la mayor emisión de radiactividad. Previamente, este lugar había sido localizado en la sala de gammagrafía con 20 mCi de tecnecio-99m sestamibi i.v., obteniéndose imágenes planares a los 15 min y 2 h; a las 3 h en el quirófano se localizó de nuevo el cuadrante de máxima emisión con una sonda gamma detectora de 10 mm (Navigator) y se marcó con tinta indeleble. Se comparó esta localización con la previa obtenida en la gammagrafía.
En este punto de máxima emisión se realizó una mínima incisión de 2-3 cm de longitud (fig. 1). Después de liberar y seccionar el platisma coli, se preparon unos colgajos superior e inferior por debajo del platisma; a continuación puede ser necesario o no seccionar los músculos pretiroideos para acceder a la celda media del cuello; en este punto, y después de una disección cuidadosa y retracción medial del tiroides, buscamos las glándulas paratiroides.
Siempre intentamos visualizar las 2 glándulas de ese lado y extirpamos la patológica; se comprobó la radiactividad ex vivo para asegurar que se había extraído la glándula que más radiotrazador captaba. Se debe determinar la emisión de la glándula extirpada para comprobar la correcta disección, así como de todas las muestras que se extirpen. La radiactividad debe disminuir en el lecho de resección.
La glándula patológica se extirpa intacta (la rotura accidental puede provocar el implante de fragmentos de paratiroides paratireosis), y se debe intentar ver la otra glándula ipsolateral para asegurar que es de un tamaño normal y, en caso de que existan dudas, realizar una biopsia. Completamos la operación con un estudio anatomopatológico intraoperatorio del tejido extirpado. La localización de dos glándulas agrandadas significaría la reconversión a una exploración cervical bilateral.
En todos los casos realizamos determinaciones sanguíneas de hormona paratiroidea intacta (PTHi) preoperatoriamente, y a los 30 y 60 min de extirpar la lesión sospechosa. Después de pasadas varias horas de la operación se determinan el calcio y el fósforo en sangre.
En ninguna paciente dejamos drenajes. La tolerancia oral y la deambulación se iniciaron a las pocas horas del acto quirúrgico.
Resultados
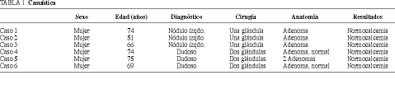
En los primeros 6 meses de 1999 hemos intervenido quirúrgicamente a 6 pacientes diagnosticadas de hiperparatiroidismo primario. Todas ellas fueron mujeres entre los 51 y 75 años de edad y con una historia de varios meses o años de evolución. El diagnóstico se basó en los síntomas compatibles con hiperparatiroidismo y en unos valores de calcio en sangre elevados, junto con concentraciones de PTHi también altas. En 3 pacientes el diagnóstico gammagráfico fue de probable adenoma en el lado inferior izquierdo y en las otras tres no fue totalmente concluyente. Todas las pacientes fueron operadas por el mismo cirujano (tabla 1).
En el quirófano se localizó el punto de máxima emisión de radiotrazador y sobre éste se realizó la incisión. La medida en el cuadrante donde se localizaba la paratiroides patológica, expresada en cuentas/10 s, fue aproximadamente el doble que en el resto de los cuadrantes del cuello. Se extirpó una sola glándula de aspecto patológico en los casos en los que existía concordancia entre la gammagrafía y máxima captación de radiotrazador en la glándula extirpada. En los casos dudosos se extirpó la glándula patológica y se realizó biopsia de la de aspecto normal del mismo lado. En el caso 5 encontramos 2 glándulas patológicas en el mismo lado, lo que nos obligó a realizar una exploración bilateral, siendo las glándulas contralaterales de aspecto normal (tabla 1).
Los adenomas fueron localizados en menos de 30 min y la duración total de la cirugía estuvo condicionada por el tiempo de espera de la biopsia intraoperatoria.
En todas las pacientes comprobamos la radiactividad residual, que decreció significativamente en el lecho quirúrgico después de extirpar la glándula patológica. La medición de la radiactividad ex vivo siempre fue mucho mayor para los adenomas que para otros tejidos, como grasa o adenopatías.
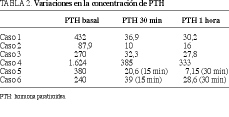
También realizamos siempre una curva de PTHi en el acto quirúrgico, demostrando un descenso significativo, mayor del 75%, entre los valores basales y los obtenidos a la media hora y una hora de extirpar la glándula patológica. En los dos últimos casos que hemos realizado (5 y 6) extrajimos muestras a los 15 y 30 min, obteniendo un descenso del valor de PTHi similar al de los casos previos. En cualquier caso, a los 30 min, siempre encontramos un descenso del valor de PTHi mayor o igual al 75% (tabla 2).
En todos los casos, el diagnóstico patológico intraoperatorio y el definitivo fueron compatibles con adenoma único de paratiroides, excepto en el caso 5, en el que se trató de un adenoma doble. En esta paciente encontramos 2 glándulas agrandadas en un lado del cuello, siendo normales las del otro lado (tabla 1).
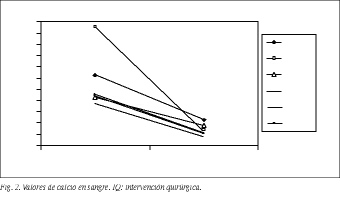
Por la tarde y al día siguiente de la operación realizamos determinaciones de calcio y fósforo, obteniendo en todos los casos valores de normocalcemia y observando una disminución significativa respecto de los valores de calcio preoperatorios (fig. 2). Si la paciente se encontraba bien, era dada de alta en 24 h.
La recuperación en todos los casos fue buena, con mínimo dolor y molestias, el resultado estético fue excelente y en ningún caso observamos seromas o colecciones en el lecho de resección. En la revisión realizada a los 3 meses los pacientes se mantienen normocalcémicas, con valores de PTHi en el límite de la normalidad.
Discusión
Hasta el desarrollo de las nuevas técnicas gammagráficas, los métodos radiológicos de detección de la enfermedad paratiroidea eran de poca ayuda, debido fundamentalmente a su baja sensibilidad y por la necesidad de un radiólogo muy experimentado en la detección de estos trastornos glandulares. Se han utilizado la ecografía, TAC y RMN, con resultados desiguales. Lo mismo podemos decir del uso de los primeros radiotrazadores, obteniéndose los mejores resultados con ambos métodos en hospitales de tercer nivel y con gran experiencia en el estudio del hiperparatiroidismo.
Solamente el desarrollo de modernos radiotrazadores catiónicos, como el 99mTc-sestamibi y el 99mTc-tetrofosmin, han permitido mejorar el estudio de localización anatómica y también la diferenciación de la enfermedad uniglandular de la pluriglandular. La sensibilidad de ambos métodos parece ser similar para la detección de los adenomas de paratiroides y la hiperplasia y mucho mayor que las técnicas radiológicas. Una ventaja añadida es que la imagen obtenida no depende tanto del explorador como en los estudios radiológicos3-5.
La mayoría de los autores están de acuerdo en que, cuando se usan dos estudios de imagen (p. ej., gammagrafía y ecografía), el porcentaje de adenomas identificados es mayor.
El uso de radionúclidos para la localización intraoperatoria de tumores se ha incrementado en los últimos años. La técnica requiere una concentración positiva de un radiofármaco adecuado, junto con el empleo de un sistema de detección de radiactividad eficaz y manejable que pueda esterilizarse para su uso intraoperatorio. Norman y Chheda6 postularon que la realización de un mapa intraoperatorio de la radiactividad en los cuatro cuadrantes del cuello con un contador gamma de mano, habiendo realizado una gammagrafía unas 3 h antes de llevar al paciente al quirófano, añadiría sensibilidad y especificidad a la gammagrafía, permitiendo dirigir al cirujano para que con una mínima incisión extirpara la glándula patológica. El punto de máxima emisión será donde se localice el supuesto adenoma. Posteriormente se comprueba la radiactividad ex vivo para asegurar que se ha extirpado la glándula que más radiotrazador captaba. Singer et al obtienen también muy buenos resultados con la misma técnica7. La validez de este método ha sido de mucha utilidad en operaciones por hiperparatiroidismo en pacientes previamente intervenidos en el cuello por enfermedad tiroidea o paratiroidea, reduciendo de manera significativa la morbilidad y aumentando la precisión en la localización de las glándulas patológicas8.
Otros autores realizan una exploración cervical unilateral, en el hiperparatiroidismo primario, cuando en la gammagrafía con 99mTc-sestamibi la localización del adenoma es muy evidente, realizando una biopsia intraoperatoria, sin otras pruebas complementarias. En su opinión se reducen el tiempo operatorio, la extensión de la disección y el riesgo operatorio9,10.
Algunos autores realizan sistemáticamente exploración cervical bilateral, ya que consideran que los estudios preoperatorios con radionúclidos no son efectivos para el coste que tienen, ni suficientemente sensibles para realizar una exploración cervical unilateral11.
Van Vroonhoven et al realizan una exploración cervical unilateral con cirugía mínimamente invasiva basándose en estudios gammagráficos y de eco-Doppler, y consideran que esto es posible en el 60-70% de los pacientes con hiperparatiroidismo primario12.
Costello y Norman13 llegan incluso a proponer la medición de la radiactividad en la glándula extirpada como única prueba, eliminando la necesidad de estudio histológico de cortes por congelación y medición de PTH intraoperatoria.
Autores como Chapuis et al realizan una determinación intraoperatoria de PTH y AMPc para comprobar su disminución después de extirpar satisfactoriamente el adenoma. Esto es posible gracias a que la vida media de la PTH es de pocos minutos, volviendo a valores normales a 10-30 min de la paratiroidectomía exitosa. La observación de un gradiente de descenso mayor del 50% entre la primera determinación y la última aseguraría el éxito de la intervención14,15.
En última instancia, el desarrollo de un programa de cirugía mínimamente invasiva en el HPT nos podría permitir el tratamiento de estos pacientes con anestesia local y en modalidad de corta estancia o cirugía mayor ambulatoria (CMA)13,14,16.
En nuestra opinión, este abordaje mínimamente invasivo realizado en modalidad de CCE/CMA produce evidentes ventajas, que rivalizan con el abordaje endoscópico cervical que, por otro lado, también puede asociarse con una importante morbilidad (enfisema subcutáneo, neumomediastino, etc.)17,18.
El riesgo de no detectar un tumor en el lado del cuello no explorado, cuando se realiza un abordaje unilateral, oscila entre el 6,8 y el 0,5% si se lleva a cabo preoperatoriamente un estudio de localización con alta sensibilidad19. La prevalencia de adenoma múltiple en el HPT varía desde el 1,9 hasta el 9,4%20, como ocurrió en nuestra paciente número 5. Encontrar 2 glándulas agrandadas en el lado explorado nos obliga a explorar también el otro lado.
El riesgo de radiación para el personal de quirófano o de laboratorio, cuando se realiza un mapa nuclear intraoperatorio, es relativamente insignificante. Se calcula que la radiación acumulada por un cirujano después de 15 casos es del 1% de la dosis total anual6-8.
Aunque nuestra experiencia aún es reducida creemos que con este procedimiento se produce una simplificación del procedimiento quirúrgico que genera unas ventajas evidentes:
1. Desaparece el riesgo de hipocalcemia al no explorar el lado contralateral del cuello.
2. Disminuye la agresión quirúrgica.
3. Disminuye la estancia hospitalaria, pudiendo realizarse probablemente en modalidad de CMA.
4. Evita la anestesia general convencional.
5. Produce un mejor resultado estético (mínima incisión).
6. La disminución de la estancia hospitalaria redundará en una reducción de costes del procedimiento.
Los criterios de exclusión de este procedimiento serían los siguientes:
1. Pacientes con sospecha de historia familiar de trastornos endocrinos (MEN).
2. Pacientes con imágenes no concordantes con el diagnóstico de sospecha de adenoma único o imposible de localizar en el mapa nuclear intraoperatorio.
3. Pacientes con enfermedad tiroidea asociada (bocio o nódulos); un nódulo único unilateral no excluye este procedimiento.
4. Pacientes con hiperparatiroidismo secundario, terciario o recurrente.
5. La enfermedad multiglandular en más frecuente en ancianos, y este hecho deberá ser tenido en cuenta.
Todos los autores están de acuerdo en afirmar que este procedimiento mínimamente invasivo debe ser realizado por cirujanos endocrinos experimentados3,4.