Los abscesos pancreáticos son complicaciones tardías (4 a 6 semanas) de la pancreatitis. Consisten en colecciones intraabdominales circunscritas de pus, próximas al páncreas. Contienen muy poco o ningún tejido necrótico, a diferencia de la necrosis pancreática infectada, donde predomina la destrucción y el material es pastoso. Surgen como consecuencia de una pancreatitis; aparece necrosis infectada hasta en el 10% de las pancreatitis agudas y en el 30–40% de las pancreatitis necrosantes. Debido a la existencia de dicho pus líquido son habitualmente susceptibles de drenaje a través de un catéter transcutáneo1,2, al que se suma la antibioterapia. Todo seudoquiste infectado debe considerarse como un absceso pancreático y los abscesos cuyo foco de origen se encuentra a distancia de la glándula son excepcionales.
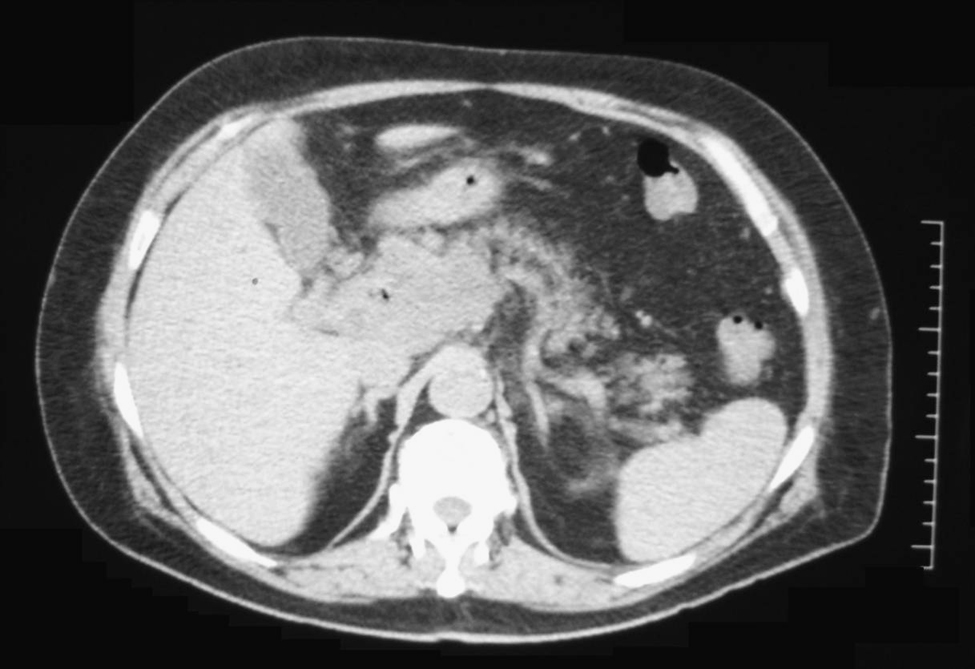
Presentamos un varón de 74 años que acude al servicio de urgencias por fiebre, dolor abdominal e ictericia. A la exploración destaca un dolor mesogástrico sin signos de irritación peritoneal y en la analítica, una colestasis extrahepática con bilirrubina total de 3,8mg/dl. El paciente requiere ingreso en UCI por shock séptico, y se inicia antibioterapia empírica. La TC abdominal mostraba afectación peripancreática con burbujas en su interior, sin poder marcar punto de drenaje ante la imposibilidad de acceso percutáneo a la zona, y una trombosis portal con aumento de la circulación colateral (figura 1). La colangiopancreatografía por resonancia magnética mostraba una lesión con contenido líquido en la cabeza pancreática. Ante la persistencia del cuadro séptico, se realiza una laparotomía exploradora por vía de acceso subcostal derecha, que confirma un absceso retropancreático que requirió desbridamiento y drenaje. En el postoperatorio inmediato en 4 frascos de hemocultivo crece Streptococcus milleri, germen de la flora habitual orofaríngea, del tubo digestivo y la vagina, con capacidad de migrar a otros parénquimas. Reexplorado el paciente, se confirma un absceso peridentario y en el sexto día postoperatorio se extrajo el tercer molar derecho. La TC de control mostró la resolución del absceso intraabdominal y el paciente evolucionó favorablemente.
Figura 1. Afectación peripancreática con burbujas aéreas en su interior, sin poderse marcar punto para drenaje percutáneo por la localización del absceso.
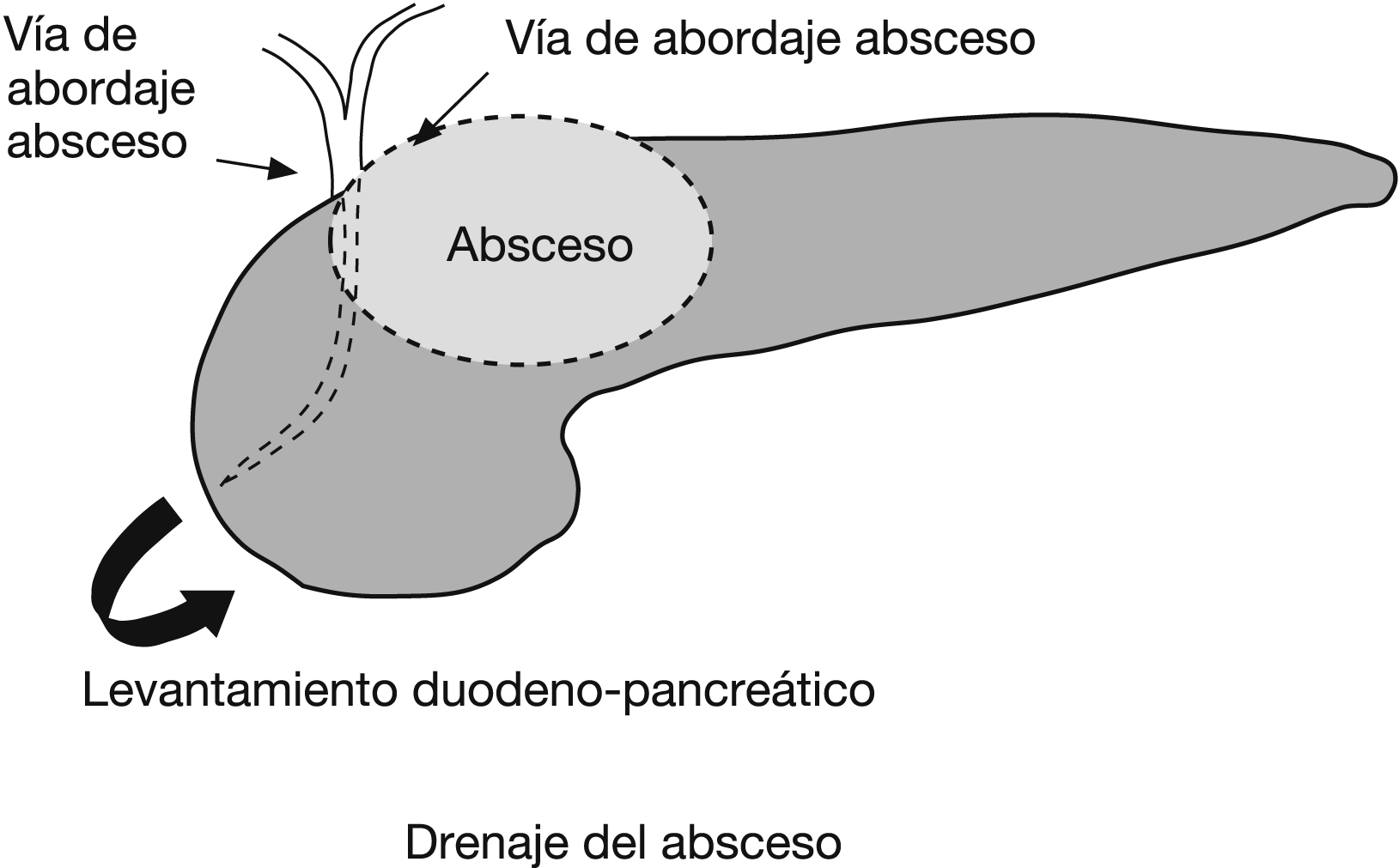
Aunque infrecuente, el origen extraglandular de los abscesos pancreáticos es una realidad. El tratamiento consiste en el drenaje; si bien el drenaje percutáneo puede ser útil y es menos agresivo cuando el acceso es factible3,4 con control de la TC; en casos como el nuestro se precisa un abordaje quirúrgico5 para levantar la cabeza pancreática, accediendo a la región retropancreática (figura 2). También se ha descrito la vía transgástrica6 en el drenaje percutáneo de los seudoquistes adyacentes al estómago, formando un tracto entre ambos. En los cultivos lo habitual es aislar gramnegativos7, principalmente Escherichia coli. S. milleri es un germen muy poco frecuente.
Figura 2. Esquema de la vía de abordaje para drenaje del absceso.