La hernia incisional sigue siendo una complicación común de las laparotomías. El propósito del estudio es analizar la recidiva de hernia en un año, después de varios métodos abiertos de plastia de la pared abdominal.
Material y métodosEstudio longitudinal prospectivo, en el que se incluyó a 142 pacientes. Se analizaron: los datos individuales, el grado de obesidad, las variaciones intraoperatorias de la presión abdominal, la intensidad del dolor postoperatorio, las complicaciones postoperatorias y los tipos de plastias de la pared abdominal: simple y con malla de polipropileno.
ResultadosEl análisis del grupo estudiado estableció una tasa general de reincidencia de 16.9% y, en los 4 procesos, del 40.74% en caso de plastias simples, del 16.07% después de plastias onlay, del 6.97% después de plastias retromusculares y del 6.25% después de la sustitución completa de la avería parietal. Mediante el análisis de los datos obtenidos, la recidiva de la hernia fue significativamente correlacionada con: el grado de obesidad, las variaciones de la presión intraabdominal, el dolor postoperatorio y el tipo de procedimiento realizado.
ConclusionesLa recurrencia de la hernia fue más frecuente en las plastias simples. Entre los procesos con malla, a la plastia onlay se le asignó una mayor tasa de recaídas y complicaciones postoperatorias. La recurrencia de la hernia fue más frecuente en las variaciones de la presión intraabdominal y con el dolor postoperatorio aumentado. La realización de la ecografía puede aumentar la precisión de la presencia de la hernia.
The incisional hernia continues to be a frequent complication of laparotomies. The purpose of study is the analysis of hernia disease relapse after one year after different open plasties methods of the abdominal wall.
Material and methodsA prospective longitudinal study was performed that included 142 patients. An analysis was performed on the individual data, the level of obesity, intra-surgical variations in intra-abdominal pressure, the intensity of post-surgical pain, the post-surgical complications, and the types of plasties of abdominal wall, simple and with polypropylene mesh.
ResultsThe analysis of studied group showed a general rate of relapse of 16.9%, and within the 4 procedures, 40.74% in the case of simple plasties, of 16.07% after the only plasties, 6.97% after the retro-muscular plasties, and 6.25% after the full substitution of parietal defect. On analysing the collected, hernia relapse was statistically significantly related to the level of obesity, variations in intra-abdominal pressure, post-surgical pain, and the type of procedure performed.
ConclusionsHernia is a frequent complication of laparotomies. Hernia relapse was more frequent in the case of simple plasties. Among the mesh procedures, the onlay plasty showed a higher rate of relapse and post-surgical complications. Hernia relapse was more frequent in the case of variations of intra-abdominal pressure, and with increased post-surgical pain. The use of an echography examination may increase the accuracy of the presence of hernia disease.
La hernia incisional es una de las complicaciones más frecuentes de la cirugía abdominal. Es citada en la literatura de especialidad, con una frecuencia de entre el 2 y el 11%, después de la laparotomía primaria1. La mayoría de ellas se desarrollan en un tiempo comprendido entre los primeros 6 meses2 y 3 años del postoperatorio3. Teniendo en cuenta que entre el 8 y el 29%4 son asintomáticas y, como tal, clínicamente indetectables, la verdadera incidencia de las hernias incisionales sigue siendo un tema de controversia. Los principales determinantes de la enfermedad están representados por la obesidad, factores que aumentan la presión intraabdominal (PIA), la infección postoperatoria de la herida y el tipo de sutura al cierre de la herida postoperatoria. El tratamiento quirúrgico de esta enfermedad ha cambiado grandemente en las últimas décadas con la aparición de los materiales protésicos y de la cirugía laparoscópica5. Sin embargo, ¿qué tipo de malla se debe utilizar?, ¿dónde debemos ponerla con relación a las capas de la pared abdominal?, ¿qué materiales de sutura para la fijación deben ser utilizados? siguen siendo preguntas que requieren respuestas más precisas y mejor argumentadas6.
El propósito de este estudio es analizar la tasa de la recurrencia clínica y ecográfica, en un año de seguimiento, y la correlación de la recaída con el tipo del proceso usado, las variaciones de la presión intraabdominal preoperatoria, la aparición de las complicaciones y el grado de dolor postoperatorio.
Material y métodosEstudio longitudinal, prospectivo de cohorte. Realizado entre el 23 de marzo de 2012 y el 30 de noviembre de 2013, que incluyó a 142 pacientes. Antes de comenzar el estudio, se obtuvo el consentimiento del Comité de Ética de la institución donde se realizó el estudio, el Hospital Clínico de Urgencia de Tirgu Mures (Condado Mures, Rumanía), firmado por el director del hospital y por el jefe de la clínica quirúrgica No. 2. El documento se ha registrado en el archivo del hospital con el No. 1225/2012. Para todos los pacientes incluidos en el estudio se obtuvo, antes de la cirugía, el consentimiento informado específico.
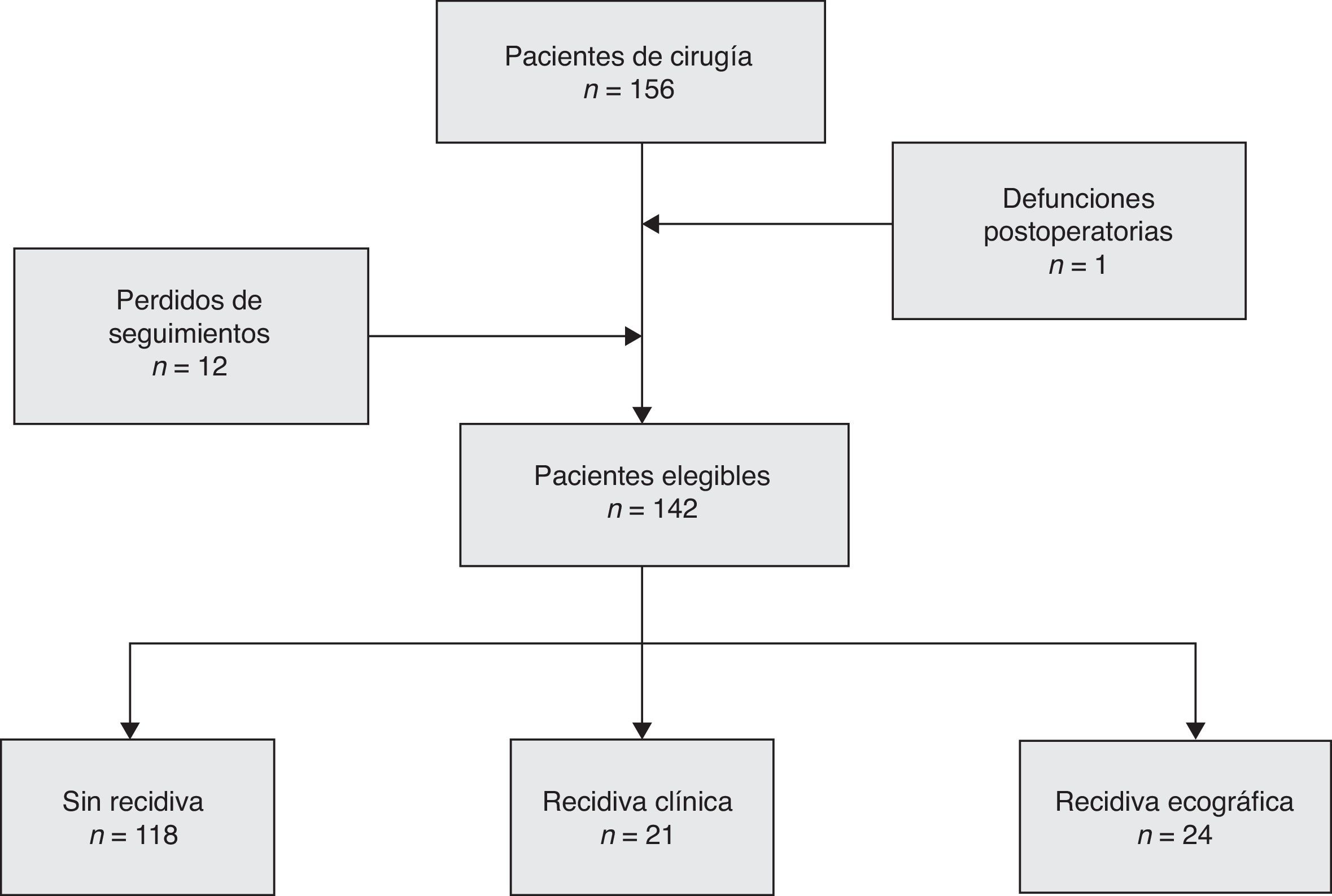
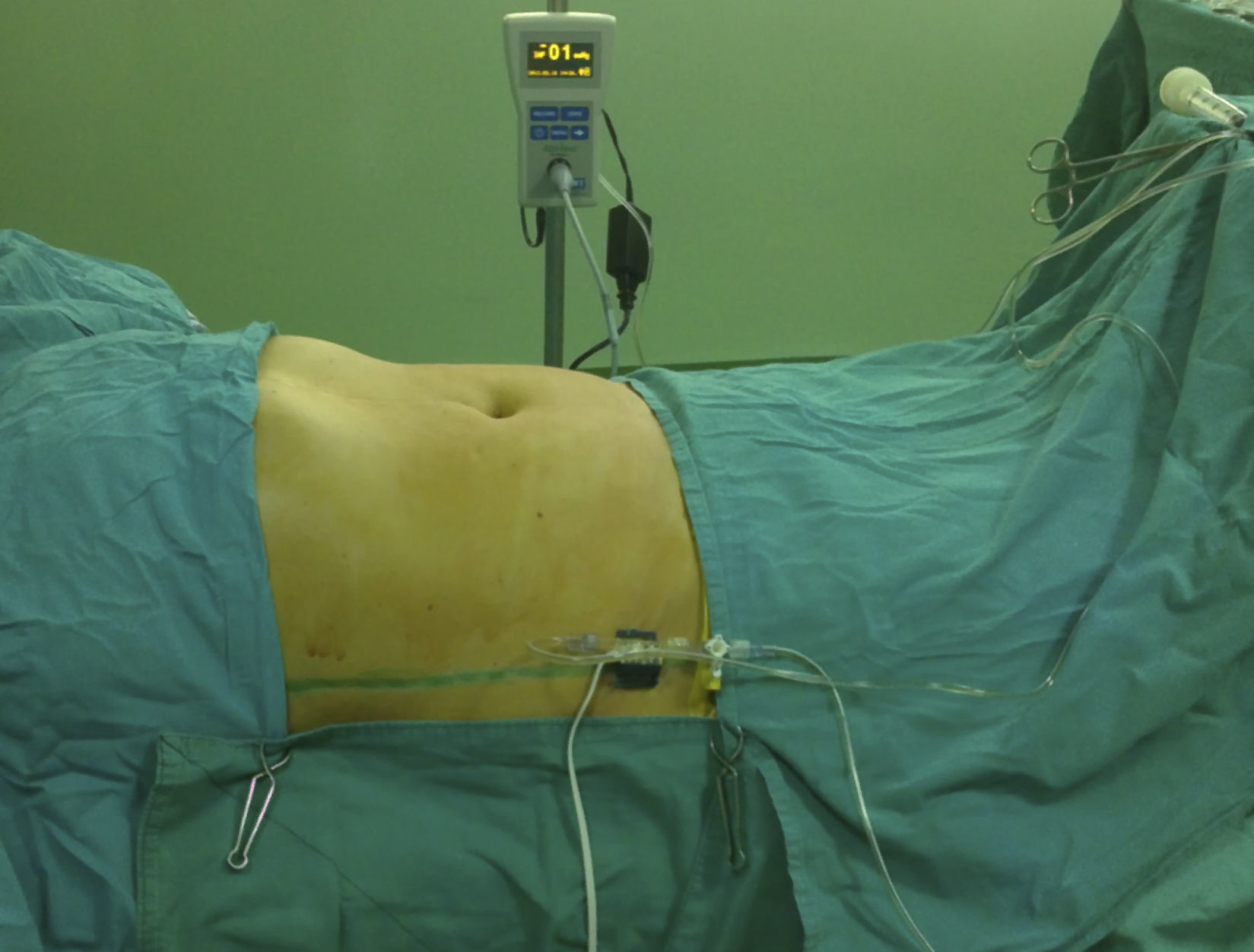
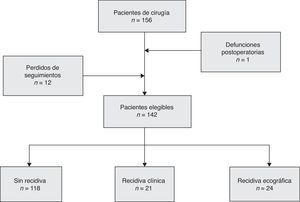
Los criterios de inclusión de los pacientes fueron: pacientes con eventración postoperatoria primaria o recurrente incluso con asociación de las comorbilidades generales (hipoproteinemia, tratamiento crónico con corticoides, leucemia) y abdominales (cáncer abdominal). Además, los casos con pérdidas en el seguimiento fueron eliminados (fig. 1). Se siguieron varios parámetros individuales, tales como: edad, sexo, grado de obesidad, índice de masa corporal (IMC) y comorbilidades asociadas. La PIA registrada indirecta, transvejiga, se midió en 2 momentos, al comienzo de la cirugía (PIA1) y al final de la cirugía, después de la plastia y el cierre de la piel, en condiciones de mantener la miorrelajación (PIA2). Las mediciones se realizaron con un kit dedicado ABV 611 (fig. 2).
Los tipos de cirugías se eligieron según el tamaño del defecto parietal, apreciado en el intraoperatorio. Para defectos menores de 3cm, en pacientes jóvenes o en pacientes con contraindicaciones para el uso de materiales protésicos, se han realizado plastias simples; para defectos entre 3 y 5cm se realizaron plastias onlay; para defectos de 5-9cm, plastias con malla en posición retromuscular, utilizando la bolsa de eventración para la protección visceral y, para los defectos de 10cm, se ha realizado la sustitución completa del defecto parietal. El dolor postoperatorio se evaluó con una escala subjetiva escala visual análoga (EVA) de 6 pasos.
Las complicaciones generales y locales postoperatorias de la herida fueron seguidas en todos los pacientes, tanto en el alta como en los controles postoperatorios. La recaída se evaluó 12 meses después de la cirugía, tanto clínica como ecográficamente, llamando de nuevo a los pacientes y efectuando un control estándar. Los antibióticos fueron administrados a todos los pacientes incluidos en el estudio en el día de la cirugía y 2 días después de la cirugía.
Descripción de las técnicas de cirugíaLa plastia simple de la pared abdominal se ha realizado mediante la sutura simple o la superposición de los bordes de la pared muscular abdominal.
La posición onlay de la malla de polipropileno se utilizó para proporcionar una plastia simple. Después de la sutura de los bordes musculares supraaponeurótica, para cerrar el defecto, con hilos de sutura monofilamento gruesos de grosor 1 o 2, montados de forma continua o por separado, siguió la aplicación supraaponeurótica de una malla de polipropileno. La dimensión varió entre 15–25cm de ancho y 25–35cm de largo. El modo de fijación de la lámina anterior de la vaina derecha del abdomen se realizó con hilos separados múltiples, usando monofilamento no reabsorbible prolene 2.0. Siempre los lados de la malla han cubierto al menos 4cm lateral de los músculos derechos abdominales. La fijación inferior incluyó obligatoriamente la sutura de la malla en la superficie de la sínfisis púbica. La técnica onlay siempre fue seguida por drenaje de succión activa supraaponeurótica.
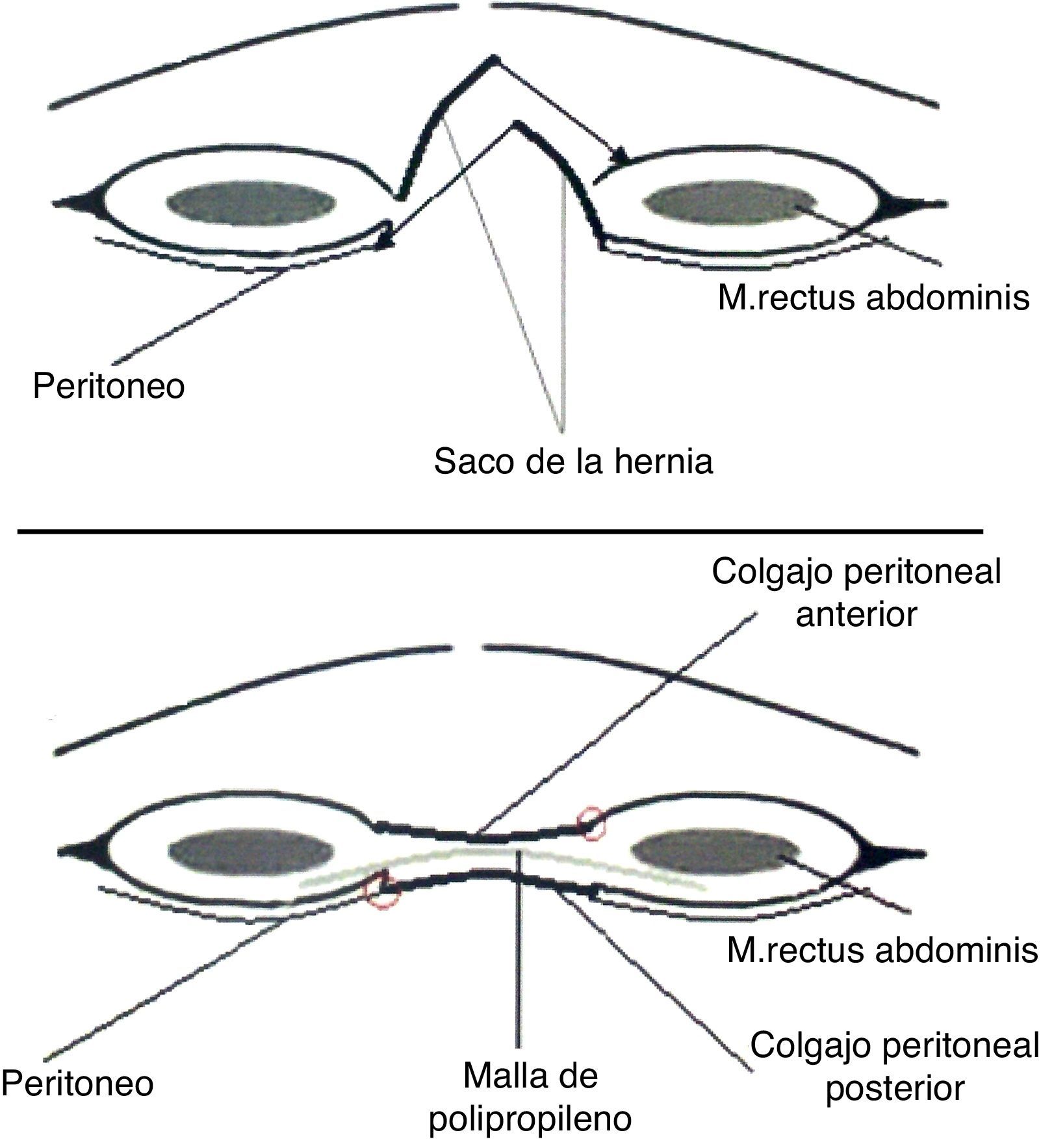
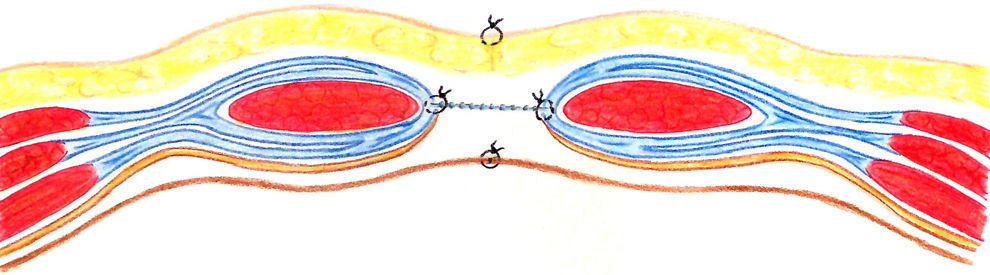
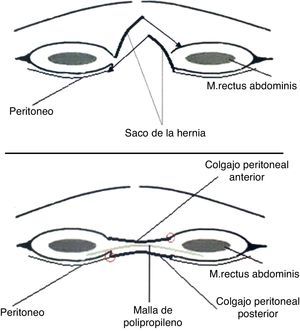
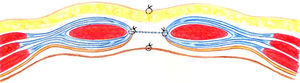
El tercer procedimiento consistió en colocar la malla en la vaina derecha abdominal, detrás de los músculos. Para la reconstrucción de las vainas derechas abdominales, tanto por la lámina anterior como por la posterior, también se utilizó el saco de la hernia, que permite una sutura sin tensión; por eso evitamos llamarlo proceso inlay y utilizamos el término «plastia retromuscular». A través de una disección mínima lateral de los bordes del defecto, se abren las vainas de los músculos rectos del abdomen de la siguiente manera: en un lado de la herida, se hace una incisión en la lámina anterior y se penetra luego en el plano retromuscular, manteniendo en posición inferior la lámina posterior y un fragmento de la bolsa de eventración. En el lado opuesto se hace una incisión en la lámina posterior, dejando la otra solapa peritoneal de la bolsa unida a la lámina anterior. En ambos casos, la disección retromuscular se efectuó con extremado cuidado para proteger los vasos epigástricos superiores e inferiores, y las ramas perforantes. Luego vino la restauración de la lámina posterior, usando también el colgajo peritoneal unido por sutura con hilo continuo monofilamento no reabsorbible (dimensión 1). Después de la hemostasia se inserta la malla retromuscular y se fija en algunos puntos con hilo monofilamento fino (prolene 4.0). Las dimensiones de la malla oscilaron entre 25–35cm de ancho y 35–45cm de largo. El punto de fijación superior fue el proceso xifoideo, y el inferior en la sínfisis púbica. Lateral, la malla fue introducida al menos 4cm retromuscularmente. Después del control de la hemostasia, se colocaron 2 tubos de drenaje durante 48 h. La lámina anterior fue reconstruida en la misma forma; la malla fue completamente introducida en una nueva vaina, altamente vascularizada, también protegida de la propagación de infecciones (fig. 3).
En el grupo de la plastia de sustitución fueron incluidos los pacientes con la sustitución completa del defecto parietal con la malla de polipropileno. El saco de la hernia fue preparado para ser insertado en los bordes musculoaponeuróticos, sin ser eliminado. Debido a que el defecto parietal era mayor de 10cm, era inútil tratar un proceso onlay o hacer la disección de las vainas derechas abdominales, por una tensión excesiva en las líneas de sutura. Las 2 solapas del saco peritoneal fueron suturadas de nuevo con hilo continuo de monofilamento (dimensión 2.0). La malla se aplicó en toda la superficie del defecto y se fijó en varios puntos separados a los bordes musculoaponeuróticos usando hilo monofilamento (dimensión 1). El drenaje supraaponeurótico fue efectuado de forma rutinaria (fig. 4).
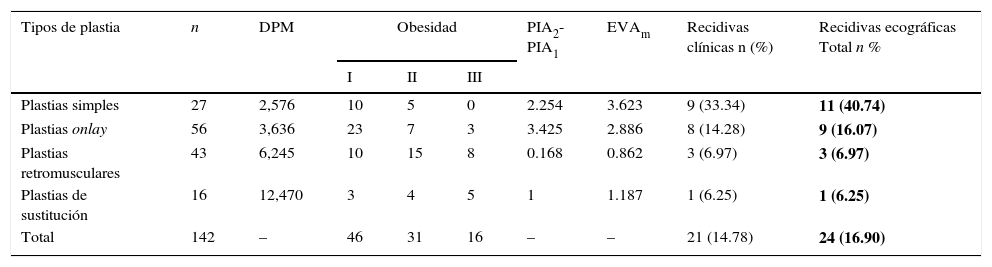
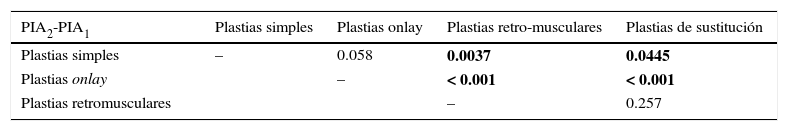
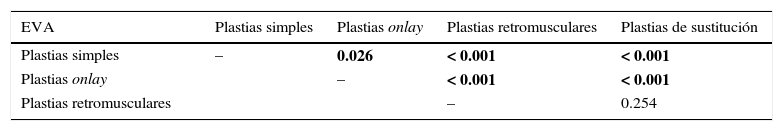
ResultadosEn la tabla 1 se presentan los principales procedimientos estadísticos en términos de los factores individuales, defecto parietal medio, los grados de obesidad, las variaciones en la PIA, la media de la EVA, la recaída clínica y ecográfica, en correlación con las técnicas quirúrgicas. La distribución por grupos de edad y sexo mostró la incidencia máxima de la enfermedad en las mujeres (68.21%) y por grupos de edad, en 60-70 años (32.95%). Un total de 18 pacientes se presentaron con comorbilidades asociadas: 8 neoplasias intraabdominales (estómago, colon, recto), 6 casos de enfermedades de tejido conectivo que requieren el tratamiento crónico con corticoides, 2 casos de síndrome nefrótico con hipoproteinemia y 2 casos de leucemia con evolución crónica. Entre los factores preoperatorios predisponentes, la obesidad mostró una asociación estadísticamente significativa con la recurrencia de la hernia en un año (p=0.009). La relación entre la recaída y la asociación de la hipoproteinemia con el tratamiento crónico con corticoides no registró diferencias estadísticamente significativas en comparación con el grupo sin comorbilidades (p=0.244). En cambio, la presencia de las neoplasias intraabdominales ha conducido a un aumento significativo de la reincidencia (p<0.001). Mediante el análisis de las variaciones de PIA al principio y al final de la operación se encontró que los procesos de plastia retromuscular y de sustitución, considerados tension free, se correlacionaron significativamente con los procedimientos de plastia simple y onlay. Por lo tanto, se comprobó que entre la plastia simple y la plastia onlay no existen diferencias estadísticamente significativas en la variación en la PIA (p=0.058), pero entre las plastias retromusculares y las de sustitución, por un lado, y las plastias simples y las onlay, por otro lado, la PIA ha variado de forma estadísticamente significativa (p<0.0445). En cambio, entre la plastia retromuscular y la de sustitución, las diferencias no fueron estadísticamente significativas (p=0.257) (tabla 2). Además, los 4 tipos de procesos podrían estar correlacionados significativamente con la recidiva de la hernia (p=0.01). El dolor postoperatorio resultó ser un predictor importante de la tensión postoperatoria y de la recidiva. Por lo tanto, al analizar el dolor de la recidiva de hernia, resultó una asociación estadísticamente significativa (p<0.001) (tabla 3).
Correlaciones entre el defecto parietal medio, la obesidad, la PIA, la evaluación del dolor y el número de recaídas en relación con las técnicas de cirugía
| Tipos de plastia | n | DPM | Obesidad | PIA2-PIA1 | EVAm | Recidivas clínicas n (%) | Recidivas ecográficas Total n % | ||
|---|---|---|---|---|---|---|---|---|---|
| I | II | III | |||||||
| Plastias simples | 27 | 2,576 | 10 | 5 | 0 | 2.254 | 3.623 | 9 (33.34) | 11 (40.74) |
| Plastias onlay | 56 | 3,636 | 23 | 7 | 3 | 3.425 | 2.886 | 8 (14.28) | 9 (16.07) |
| Plastias retromusculares | 43 | 6,245 | 10 | 15 | 8 | 0.168 | 0.862 | 3 (6.97) | 3 (6.97) |
| Plastias de sustitución | 16 | 12,470 | 3 | 4 | 5 | 1 | 1.187 | 1 (6.25) | 1 (6.25) |
| Total | 142 | – | 46 | 31 | 16 | – | – | 21 (14.78) | 24 (16.90) |
DPM: defecto parietal medio; EVA: escala visual análoga; PIA1: presión intraabdominal inicial; PIA2: presión intraabdominal final.
En negrita, los números totales de recidivas.
Comparaciones estadísticas entre los procedimientos de cirugía teniendo como variable PIA2-PIA1
| PIA2-PIA1 | Plastias simples | Plastias onlay | Plastias retro-musculares | Plastias de sustitución |
|---|---|---|---|---|
| Plastias simples | – | 0.058 | 0.0037 | 0.0445 |
| Plastias onlay | – | < 0.001 | < 0.001 | |
| Plastias retromusculares | – | 0.257 |
PIA1: presión intraabdominal inicial; PIA2: presión intraabdominal final.
En negrita, datos estadísticamente significativos.
Comparaciones de los procedimientos de cirugía que tienen como variable la evaluación del dolor en la escala visual análoga
| EVA | Plastias simples | Plastias onlay | Plastias retromusculares | Plastias de sustitución |
|---|---|---|---|---|
| Plastias simples | – | 0.026 | < 0.001 | < 0.001 |
| Plastias onlay | – | < 0.001 | < 0.001 | |
| Plastias retromusculares | – | 0.254 |
EVA: escala visual análoga.
En negrita, datos estadísticamente significativos.
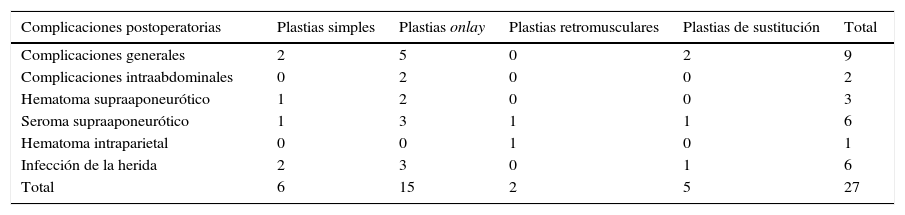
Las complicaciones postoperatorias totales se encontraron en una proporción de 19.01%. De estas, el 6.33% fueron complicaciones generales extraabdominales (bronconeumonías, accidentes cerebro-vasculares y embolia pulmonar que condujeron a una defunción) y el 1.40% fueron complicaciones intraabdominales (obstrucción intestinal y hemoperitoneo). En general, las complicaciones postoperatorias condujeron a un número significativamente mayor de recaídas (p=0.03). Analizando por separado la infección de la herida, esta aumentó significativamente la tasa de recurrencia en la enfermedad de hernia (p=0.01). Un factor importante que contribuyó a las complicaciones fue la enfermedad neoplásica, 1 caso de tromboembolismo y 2 infecciones de la herida (tabla 4).
Complicaciones postoperatorias
| Complicaciones postoperatorias | Plastias simples | Plastias onlay | Plastias retromusculares | Plastias de sustitución | Total |
|---|---|---|---|---|---|
| Complicaciones generales | 2 | 5 | 0 | 2 | 9 |
| Complicaciones intraabdominales | 0 | 2 | 0 | 0 | 2 |
| Hematoma supraaponeurótico | 1 | 2 | 0 | 0 | 3 |
| Seroma supraaponeurótico | 1 | 3 | 1 | 1 | 6 |
| Hematoma intraparietal | 0 | 0 | 1 | 0 | 1 |
| Infección de la herida | 2 | 3 | 0 | 1 | 6 |
| Total | 6 | 15 | 2 | 5 | 27 |
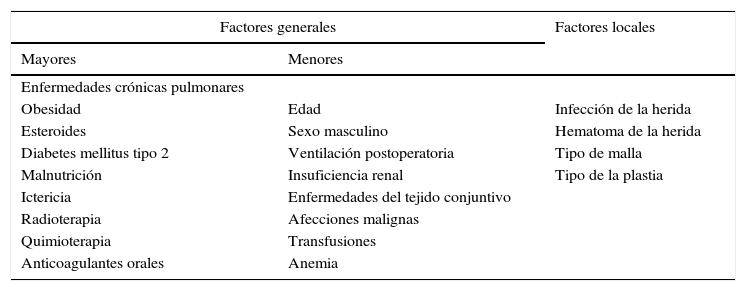
En la literatura de especialidad hay muchos estudios que ponen de relieve los factores comunes de la aparición de hernia incisional. Estos son generales7 y locales. La infección de la herida postoperatoria aumenta sustancialmente la incidencia de la enfermedad, considerándose el factor más importante (tabla 5). Carrel8 fue el primero que describió la relación entre la infección de la herida y la aparición de la hernia. Bucknall et al.9 mostraron que el 48% de los pacientes con infección de la herida postoperatoria desarrollaron hernia. En nuestro estudio, la infección de la herida fue un factor importante que contribuyó a la recidiva, estadísticamente significativa, de los 6 casos de infecciones de la herida, 5 presentaron recidiva de hernia. En la cirugía tradicional, la incisión mediana es la más fácil, al proporcionar una exposición adecuada, independientemente de la enfermedad, y al ser la menos sangrante, por lo que es la más utilizada10.
Factores generales y locales predisponentes a la recurrencia de la hernia
| Factores generales | Factores locales | |
|---|---|---|
| Mayores | Menores | |
| Enfermedades crónicas pulmonares | ||
| Obesidad | Edad | Infección de la herida |
| Esteroides | Sexo masculino | Hematoma de la herida |
| Diabetes mellitus tipo 2 | Ventilación postoperatoria | Tipo de malla |
| Malnutrición | Insuficiencia renal | Tipo de la plastia |
| Ictericia | Enfermedades del tejido conjuntivo | |
| Radioterapia | Afecciones malignas | |
| Quimioterapia | Transfusiones | |
| Anticoagulantes orales | Anemia | |
La restauración de la línea blanca fue, a su vez, sujeta a otras investigaciones. Tera y Aberg11 mostraron que las suturas colocadas ampliamente hasta los bordes de los músculos rectos abdominales fueron seguidas por un menor número de hernias incisionales que después de las suturas colocadas directamente a través de la línea blanca, una estructura débil que predispone a hernias espontáneas y diástasis. Las incisiones laterales paramedianas fueron seguidas por una menor morbilidad en comparación con las medianas, en un estudio realizado por Cahalane et al.12 sobre un total de 1,203 pacientes. Por las incisiones transversales o bien oblicuas, los resultados son controversiales en términos de la aparición de las hernias incisionales13. Sin embargo, en los últimos 3 casos de los pacientes incluidos en el estudio, la desventaja más importante fue la exposición de la parte inferior de la cavidad peritoneal y la denervación, seguida por el debilitamiento de los músculos14. En los pacientes incluidos en el estudio, ya que en casi todos los casos se realizaron incisiones medianas, solo dos siendo subcostales y una lateral, no podemos sacar conclusiones con significación estadística sobre la recidiva de hernia de acuerdo con el tipo de incisión.
La forma de cierre de la pared abdominal es otro de los factores que diferencia la morbilidad de hernia. El cierre con hilo continuo, doble loop, tiene como consecuencias un ligero aumento de la PIA. En un estudio realizado por Niggebrügge et al.15 en el que compararon la morbilidad después del cierre con hilo continuo con la morbilidad con hilos separados, la técnica con hilo continuo fue seguida por un número mayor de dehiscencia temprana de la herida, así como por una mayor incidencia de hernia. Sin embargo, si se elige el método de cierre continuo de la pared abdominal, se recomienda el uso de hilos monofilamento no absorbibles y, si se prefiere el cierre interrumpido, se deben elegir los hilos absorbibles16. Para las plastias simples efectuadas a pacientes del estudio, se utilizó la variante de hilo continuo, doble loop, monofilamento.
El tiempo de aparición de la hernia varía, según los autores, entre varios meses y varios años. Mudge y Hughes17 mostraron en su estudio que el 50% de las hernias aparecieron en el primer año de seguimiento y el 80% en los 3 primeros años. Otro estudio realizado por Akman18 reportó una aparición del 52% de las hernias en los primeros 6 meses, 68% en el primer año y 79% en los 2 primeros años. Langer y Christiansen19, y otros autores20,21, llegaron a la conclusión de que la mayoría de las recaídas se producen en los primeros 3 años, y la mayoría de ellas en el primer año.
En el presente estudio el propósito fue el seguimiento de recaída durante un año en el que se les dio seguimiento. Para aumentar la fidelidad del diagnóstico, además de con la exploración clínica también se sustentó con el examen ecográfico, que detectó 3 casos que no se diagnosticaron clínicamente.
La obesidad representa otro factor de riesgo importante en la cirugía abierta de hernia que, sin embargo, disminuyó significativamente este riesgo con la introducción en la práctica médica de las técnicas laparoscópicas. Así, en un estudio efectuado por Saureland et Korenkov en 200422, se demostró que, en un total de 160 pacientes seguidos por 2 años, la cuota general de recidiva fue de. 11%, siendo la obesidad un factor predisponente estadísticamente significativo (p=0.03). En nuestro estudio, la obesidad se correlacionó significativamente con la recurrencia de la hernia. Además, la obesidad en sus diversos grados se presentó en un buen número de los pacientes del estudio (69.27%).
La dificultad de encontrar la malla «ideal» ha llevado al desarrollo de las características de los agujeros de las mallas compuestas. Estas combinan varios materiales y se basan en los últimos modelos de malla. La principal ventaja de las mallas compuestas es que pueden ser utilizadas en el espacio intraperitoneal, con menor formación de adherencias. A pesar de una amplia disponibilidad de marcas, sigue utilizándose uno de los 3 materiales de base: polipropileno, poliéster y ePTFE23.
En los casos de plastias con malla, independientemente del método, se utilizó polipropileno fijado con hilos monofilamento, separados. Para la protección visceral, a fin de evitar fístulas y llagas, en las plastias retromusculares y en las de sustitución completa del defecto, se utilizó el peritoneo de la bolsa de eventración, o la sutura del omento al borde muscular-nervioso de la herida.
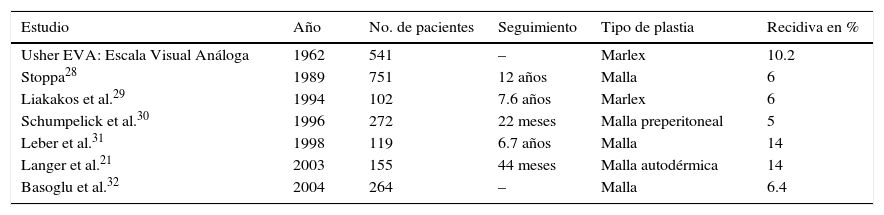
Por último, un factor muy importante que favorece la recaída es el tipo de plastia de la pared abdominal. Además de los defectos técnicos y los defectos postraumáticos, las técnicas quirúrgicas deberían incluir el uso rutinario de las mallas. La única excepción son, según Jenkins, los defectos menores de 3cm, que se recomienda cerrar por sutura continua24. La recurrencia de la hernia después de la recuperación simple de la pared abdominal se cita en la literatura en numerosos estudios, oscilando entre 35-50%. En nuestro estudio, la plastia simple realizada con hilo continuo monofilamento doble loop se tradujo en una mayor tasa de recaída (40.74%), pero también en una alta intensidad del dolor postoperatorio. Las complicaciones postoperatorias supraaponeuróticas, aunque presentes, eran menos que por las plastias onlay. El uso de las mallas redujo significativamente la tasa de recaída, pero atrajo la ocurrencia de complicaciones relacionadas con la presencia de esta malla y de la técnica quirúrgica utilizada en su instalación. La técnica onlay consta de la instalación de la malla supraaponeurótica con el propósito del fortalecimiento de una plastia simple. En un estudio realizado por Venclauskas et al.25 en 161 pacientes, se constató una recaída del 31% en el caso de suturas simples y del 11% en el caso del posicionamiento onlay (p<0.05). Sin embargo, en pacientes con la técnica onlay, las complicaciones postoperatorias (seroma, infección de la herida) fueron significativamente más altas, que prolongaron la hospitalización. Lo mismo encontraron Kingsnorth et al.26 en su estudio, en los que la recurrencia fue muy baja (3.4%), pero las complicaciones postoperatorias aumentaron (>10%). Los resultados de este estudio confirman los datos de la literatura de especialidad, en los que las complicaciones postoperatorias relacionadas con la herida se asocian a hematoma, seroma supraaponeurótica e infección de las heridas. También, el dolor postoperatorio se encuentra en un nivel alto. La recaída registrada después del proceso onlay fue de 16.07%, inferior a las plastias sin malla. En todos los casos, la recaída después de la plastia onlay se produjo en los márgenes de la malla, entre este y el xifoideo (un caso), entre la malla y la sínfisis del pubis (2 casos) y, el resto, en el lateral de la malla. En la literatura de especialidad, la tasa de recurencia depende del proceso utilizado y del material utilizado en la plastia y varía con el tiempo y de un autor a otro (tabla 6)21,27–32.
La tasa de la recurrencia reportada en varios estudios con seguimiento a largo plazo
| Estudio | Año | No. de pacientes | Seguimiento | Tipo de plastia | Recidiva en % |
|---|---|---|---|---|---|
| Usher EVA: Escala Visual Análoga | 1962 | 541 | – | Marlex | 10.2 |
| Stoppa28 | 1989 | 751 | 12 años | Malla | 6 |
| Liakakos et al.29 | 1994 | 102 | 7.6 años | Marlex | 6 |
| Schumpelick et al.30 | 1996 | 272 | 22 meses | Malla preperitoneal | 5 |
| Leber et al.31 | 1998 | 119 | 6.7 años | Malla | 14 |
| Langer et al.21 | 2003 | 155 | 44 meses | Malla autodérmica | 14 |
| Basoglu et al.32 | 2004 | 264 | – | Malla | 6.4 |
La colocación de la malla retromuscular y el uso de la bolsa de eventración protectora visceral demostraron tener mejores resultados gracias a un mejor suministro de sangre a la zona de inserción de la malla y, por lo tanto, se presentaron menos complicaciones postoperatorias23. Vries Reilingh et al.33 al comparar las 3 técnicas (onlay, inlay, sublay) concluyeron que el proceso sublay fue superior en términos de recurrencia y de complicaciones. La menor tasa de recaída en nuestro estudio se registró en el caso de la colocación retromuscular de la malla y del reemplazo completo con malla del defecto parietal. Además, las complicaciones postoperatorias fueron reducidas, y la intensidad del dolor postoperatorio fue inferior a las plastias simples y a las onlay.
Las variaciones de la PIA en los 4 tipos de plastias podrían estar correlacionadas con el grado de tensión creado por las suturas. Analizando los resultados y las correlaciones entre ellas, podemos decir que las variaciones de la PIA fueron un verdadero indicador del principio tension free, con diferencias estadísticamente significativas entre los procesos retromusculares y los de sustitución hacia los procesos realizados con mayor «tensión» en sutura plastias simples y onlay.
La asociación de las comorbilidades es, sin duda, un factor de riesgo en la recurencia de la hernia7. En nuestro estudio, la hipoalbuminemia, el tratamiento con corticoides, la leucemia no contribuyeron significativamente a aumentar el número de recaídas o de complicaciones postoperatorias, probablemente debido a la ayuda del tratamiento quirúrgico exclusivo con mallas (6 plastias onlay y 4 plastias retromusculares) con el tratamiento adyuvante apropiado a la enfermedad de base durante el seguimiento. A cambio, la enfermedad neoplásica contribuyó al número de recaídas, principalmente mediante la asociación del síndrome consuntivo1. También, la recaída puede ser explicada por las plastias realizadas. El factor que dictó la elección del tipo de plastia en el caso de las neoplasmas fue el tiempo séptico intraoperatorio, que contraindicó el uso de las mallas en 5 casos. Las complicaciones postoperatorias relacionadas con la herida también se asociaron con los tiempos sépticos y con la inmunosupresión característica a todas las neoplasias20.
ConclusionesLa hernia es una complicación común de las laparotomías. Entre los factores individuales que favorecen la aparición de las recaídas están la obesidad y la asociación de las neoplasias. La recurrencia de la hernia fue más frecuente en las plastias simples que en las con malla. Entre los procesos con malla, a la plastia se le asignó una mayor tasa de reincidencia. Las complicaciones postoperatorias fueron generadas y relacionadas con la herida, más comunes en plastias simples y onlay. La recurrencia de la hernia se correlacionó significativamente con las variaciones mayores de la PIA y con el dolor postoperatorio aumentado. La realización de la ecografía puede aumentar la precisión de la presencia de la hernia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEste artículo fue publicado con ayuda de los Fondos Sociales Europeos, dentro del Programa Operativo Sectorial de Desarrollo de los Recursos Humanos, 2007–2013, proyecto No. POSDRU/159/1.5/S/136893.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.