El tratamiento quirúrgico preventivo de los aneurismas de raíz de aorta fue posible gracias a la técnica descrita en la década de los sesenta por Bentall-Bono, que permitió una mejora de la supervivencia en este tipo de pacientes. La cirugía de preservación valvular aórtica surge para evitar los efectos adversos derivados de la anticoagulación crónica y de las prótesis valvulares relacionadas con este procedimiento. Los resultados de estas técnicas en centros de referencia son excelentes, estableciéndose como una herramienta fundamental en el arsenal terapéutico del cirujano cardiovascular en esta patología. Para obtener los mejores resultados, su uso debe quedar limitado a centros de experiencia en este tipo de patologías.
The development of the Bentall-Bono technique in the 1960s allowed the prophylactic treatment of the aortic root aneurysms, increasing the survival of these patients. Valve sparing techniques were developed later, in a response to the potential complications related to mechanical prosthesis and long-term anticoagulation associated to the Bentall-Bono procedure. The results of these techniques in the hands of experienced teams are excellent, and they have become an important tool in the therapeutic arsenal of the cardiovascular surgeon in this pathology. In order to achieve the best surgical results, these techniques should be performed in experienced centres.
La dilatación de la raíz de aorta o de la aorta ascendente (AA) es una patología con una prevalencia difícil de estimar en nuestro medio. Con frecuencia la encontramos asociada a conectivopatías, síndrome de Marfan (SM) principalmente y/o a la valvulopatía aórtica bicúspide (VAB). Determinar el momento oportuno de la cirugía es clave y el diámetro aórtico continúa siendo la principal variable que establece el riesgo de sufrir una disección o rotura aórtica (DAo). Se estima que, cuando el diámetro aórtico excede los 60mm, la probabilidad de padecer una DAo es superior al 15%/año1. Para evitar este desenlace, las guías de práctica clínica recomiendan la cirugía en población general si la AA supera los 55mm, rebajando este umbral a 45-50mm en pacientes con conectivopatías2,3.
La supervivencia de los pacientes con dilatación de raíz de aorta mejoró desde la introducción en la década de los sesenta del procedimiento descrito por Bentall-Bono. Esta técnica permite una resección completa del aneurisma, pero conlleva un remplazo de la válvula aórtica.
Para evitar las complicaciones relacionadas con las prótesis aórticas y la anticoagulación crónica, se desarrollaron diferentes técnicas que permiten la preservación de la válvula aórtica tras la resección del aneurisma. El Dr. Tyrone David4,5 y el Dr. Magdi Yacoub6 publican por primera vez las técnicas de reimplante valvular aórtico y remodelado para el tratamiento de los aneurismas de raíz aórtica. Desde entonces, ambas técnicas han ido evolucionando y sufriendo modificaciones, hasta convertirse en parte fundamental del arsenal terapéutico del cirujano cardiovascular.
En este artículo trataremos de exponer las particularidades de la cirugía de preservación valvular aórtica en los 2 subgrupos más importantes de pacientes, la VAB con dilatación de raíz de aorta y/o AA y las enfermedades del tejido conectivo, principalmente el SM. Finalmente, se hará una breve revisión de los resultados de las diferentes series publicadas.
VAB con aortopatía asociadaLa VAB es la patología congénita valvular más frecuente, estimándose presente en el 0,5-1,2% de la población general, y se considera un factor de riesgo importante para el desarrollo de enfermedad valvular aórtica, dilatación de la aorta y endocarditis infecciosa7.
El proceso a través del cual se produce la dilatación de la aorta en pacientes con VAB no está totalmente establecido hoy en día. Se han propuesto diferentes teorías para explicar la aortopatía en estos pacientes. Por un lado, la teoría genética, defiende la existencia de diversas mutaciones que estarían relacionadas con el desarrollo de una VAB y con la dilatación de aorta. La relación entre ambas no debe ser considerada extraña, ya que comparten un mismo origen embrionario7. Hoy día la VAB se considera un trastorno genético autosómico dominante, con baja penetrancia y expresividad variable. Sus bases genéticas no son del todo conocidas, pero sí sus relaciones con otros síndromes como pueden ser el SM o el síndrome de Turner. Mutaciones en genes como NOTCH1, involucrado en la formación de los cojinetes endocárdicos, o GATA 4, 5 o 6, involucrados en la embriogénesis cardiovascular, son algunas de las mutaciones conocidas que se relacionan con esta patología. Sin embargo, a pesar de que hay una gran lista de genes relacionados con VAB y aortopatía, aún hay muchas preguntas que quedan sin respuesta8.
Por otro lado, el patrón de flujo turbulento que se produce por el paso de la sangre a través de una válvula aórtica con una apertura patológica, puede ser el causante de la dilatación de aorta. Los defensores de esta teoría hemodinámica se basan en estudios de resonancia 4D en los que se observa cómo los flujos excéntricos que golpean las paredes de la AA pueden explicar los diferentes fenotipos de dilatación de aorta en las VAB9.
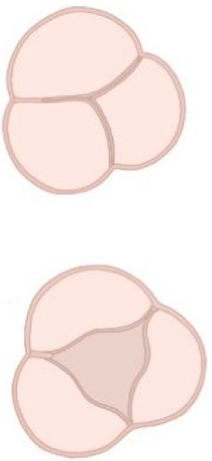
La clasificación de la VAB es compleja. Clásicamente, la más conocida y empleada ha sido la de Sievers10 que clasifica la válvula según el número de rafes. Sin embargo, aporta poca información relevante para la preservación de la válvula y ninguna sobre el AA.
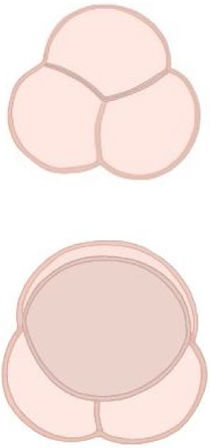
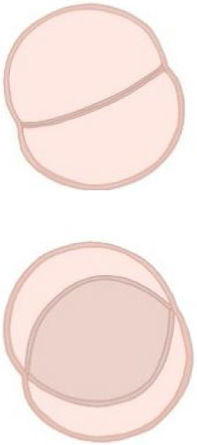
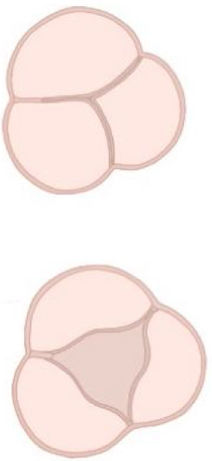
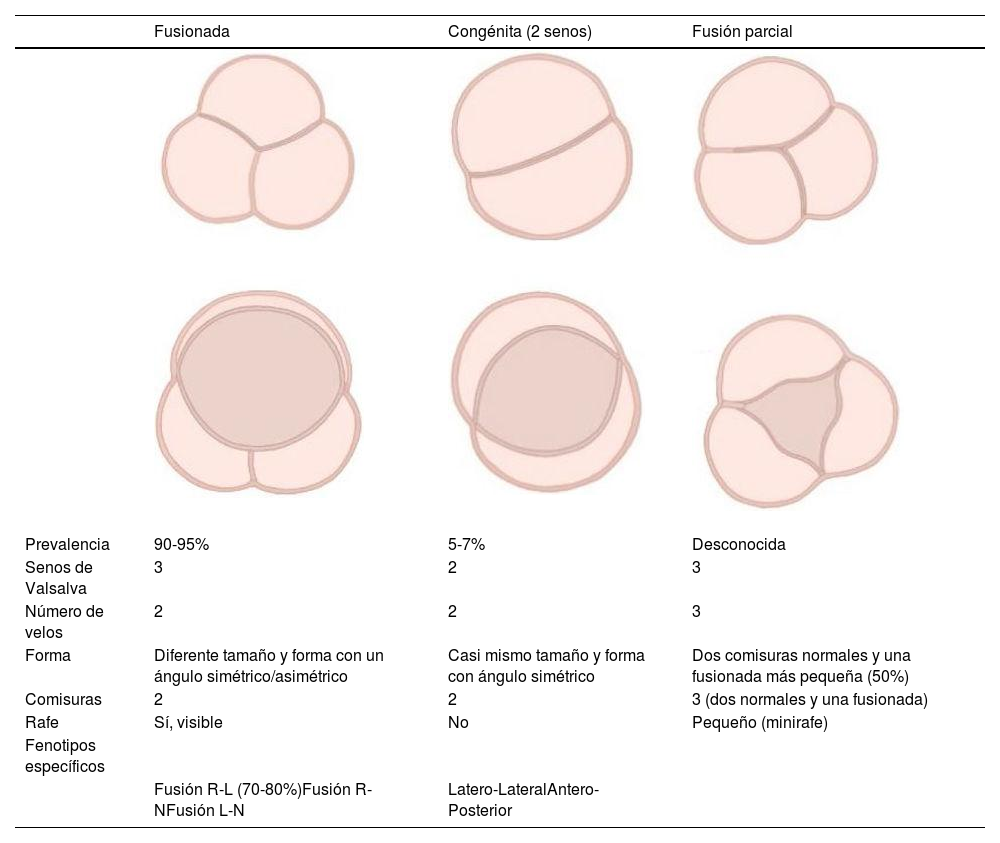
Con el objetivo de entender mejor los mecanismos que subyacen en la VAB y de facilitar el entendimiento y la comunicación entre los diferentes profesionales que se dedican al cuidado de estos pacientes, recientemente se ha realizado un esfuerzo por mejorar la nomenclatura en esta patología11,12. En esta nueva clasificación se proponen 3 tipos de VAB atendiendo a la morfología de sus cúspides, al número de senos y a las comisuras. Además, se exponen diferentes fenotipos dentro de cada grupo que ayudan a la identificación preoperatoria y que se relacionan con la preservación valvular en el quirófano11,12 (tabla 1).
Nueva clasificación en VAB
| Fusionada | Congénita (2 senos) | Fusión parcial | |
|---|---|---|---|
| Prevalencia | 90-95% | 5-7% | Desconocida |
| Senos de Valsalva | 3 | 2 | 3 |
| Número de velos | 2 | 2 | 3 |
| Forma | Diferente tamaño y forma con un ángulo simétrico/asimétrico | Casi mismo tamaño y forma con ángulo simétrico | Dos comisuras normales y una fusionada más pequeña (50%) |
| Comisuras | 2 | 2 | 3 (dos normales y una fusionada) |
| Rafe | Sí, visible | No | Pequeño (minirafe) |
| Fenotipos específicos | |||
| Fusión R-L (70-80%)Fusión R-NFusión L-N | Latero-LateralAntero-Posterior |
Resumen de la nueva nomenclatura de la VAB. Modificada de Michelena et al.11.
Pero tal vez lo importante de esta nueva nomenclatura es la inclusión de los diferentes tipos de aortopatía en la VAB. Se describen 2 fenotipos principales, por un lado, el fenotipo ascendente, que englobaría aquellas aortopatías en las que la dilatación se produce por encima de la unión sinotubular, y se las relaciona directamente con la estenosis aórtica y edades más avanzadas; y por otro, el fenotipo raíz, menos frecuente y relacionado con insuficiencia aórtica, pacientes más jóvenes y con mayor riesgo de DAo. En ambos casos la dilatación puede progresar con un borramiento de la unión sinotubular, englobando AA y arco. Cuando esto sucede, se habla de fenotipo extendido.
Preservación valvular aórtica en VAB con aortopatíaLas guías actuales recomiendan el mismo criterio y acción tanto para la AA como para la raíz de aorta. Se recomienda la cirugía cuando el diámetro supera los 55mm en pacientes sin factores de riesgo, si supera los 50mm en pacientes con factores de riesgo y si supera los 45mm en pacientes en los que se realiza una cirugía concomitante2,3,13. Estas indicaciones quirúrgicas, con diámetros prácticamente iguales a los de la población general, ha generado mucha controversia. El origen de esta modificación lo encontramos en los resultados del estudio publicado por el grupo de la clínica Mayo, en el que se siguieron a más de 400 pacientes con VAB durante 16 años. En este estudio se observó que, aunque el riesgo de sufrir una DAo era mayor que en la población general, continuaba siendo muy bajo 3,1 (IC 95%: 0,5-9,5) casos por cada 10.000 pacientes-año14. Sin embargo, otros autores, basándose en el mayor riesgo de sufrir una DAo que en la población general, y en series clínicas y de autopsias siguen recomendando realizar una cirugía aún más precoz, sin esperar a que la aorta alcance los 55mm15.
Para el manejo quirúrgico de la VAB es fundamental el papel de las técnicas de imagen, en especial la tomografía axial computarizada y el ecocardiograma transesofágico. El ecocardiograma transesofágico prequirúrgico dará información sobre el fenotipo valvular, la funcionalidad de la válvula, y permite la medición de la AA y de la raíz de aorta11,12. Con esta técnica, podremos medir el ángulo de las comisuras, establecer la presencia de calcificación en los velos y determinar la altura geométrica de los mismos para poder predecir la reparabilidad de la válvula. Con el ecocardiograma transesofágico intraoperatorio podemos hacer una comprobación in situ de la reparación antes de abandonar el quirófano, observando si persiste algún tipo de insuficiencia residual y permitiendo identificar el prolapso de algún velo, el nivel de la coaptación y realizar la medición de la altura efectiva, todos ellos parámetros en relación con la durabilidad de la válvula.
La tomografía axial computarizada permite establecer correctamente los diámetros de la aorta, al poder realizar cortes totalmente axiales y perpendiculares a la luz del vaso, así como poder estudiar la totalidad de la aorta del paciente. Además, desempeña un papel fundamental en la valoración de las arterias coronarias. La anatomía coronaria es un factor importante cuando se plantea una cirugía de preservación valvular. Las anomalías coronarias están presentes en el 1% de la población, pero pueden encontrarse en casi el 10% de los pacientes con VAB1. Estos trayectos anómalos, principalmente de la arteria circunfleja, pueden ocasionar una oclusión coronaria durante la técnica de reimplante valvular aórtico. Además, los pacientes con VAB presentan unos ostia coronarios más elevados, que pueden verse afectados durante la aortotomía. Establecer con exactitud la anatomía coronaria del paciente permite evitar complicaciones en quirófano.
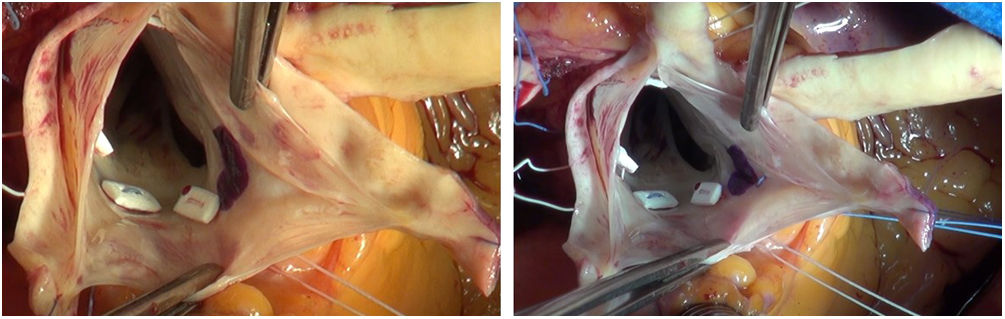
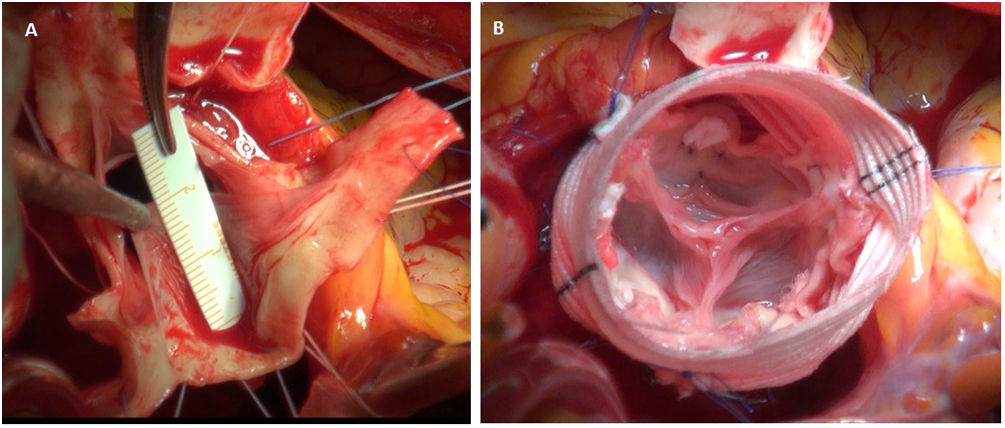
Técnicas quirúrgicasLa experiencia acumulada con las técnicas de preservación valvular en la aortopatía por VAB es extensa y el remodelado aórtico o el reimplante se utilizan indistintamente según la experiencia del grupo quirúrgico. En nuestro caso, abogamos más por el uso de la técnica de reimplante, en concreto, la técnica de David tipo V16. Por un lado, el empleo de un conducto en la raíz de aorta mayor permite un implante más cómodo de la válvula aórtica y un tratamiento más efectivo de los velos. Además, consigue recrear la anatomía de los senos de Valsalva, con las posibles ventajas funcionales que tiene mantener una anatomía lo más parecida a la natural.
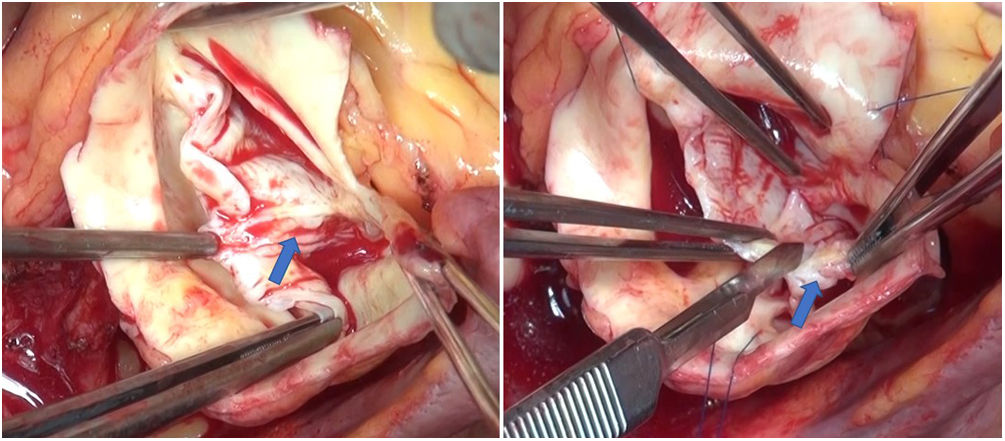
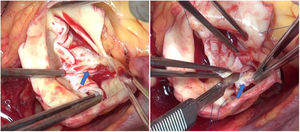
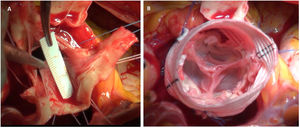
En la VAB con frecuencia hay que tratar el prolapso de los velos. En muchos pacientes el velo anterior está elongado e induce prolapso del mismo. En estos casos la plicatura del borde libre permite elevar e igualar ambos velos, consiguiendo una buena coaptación1. En otras ocasiones, encontramos velos rígidos, con calcificación y restricción a la apertura del velo. En esos casos se puede resecar el rafe que está produciendo esa retracción y decalcificar el velo, para poder ganar movilidad (figuras 1 y 2).
El SM es la conectivopatía más frecuente, con una incidencia de 2-3 casos por cada 10.000 habitantes17. Se caracteriza por alteraciones musculoesqueléticas, oftalmológicas y dilatación de la raíz de aorta. Otras conectivopatías, como el síndrome de Loeys-Dietz o el síndrome de Ehler Danlos tipo iv comparten un espectro clínico parecido, aunque la patología de aorta en estos casos se comporta de forma más agresiva (tabla 2). Por ello las indicaciones de cirugía según las guías de práctica clínica son diferentes, estableciéndose el límite en 50mm para el SM y en 42-43mm en el síndrome de Loeys-Dietz. Sin embargo, estas recomendaciones están hechas en su mayoría basándose en estudios formados por cohortes de pacientes con aneurismas de aorta de diferentes etiologías, en los que los pacientes con SM no exceden el 10%. Recientemente, nuestro grupo ha demostrado en más de 400 pacientes con SM seguidos durante más de 10 años que con diámetros superiores a 45mm se cuadriplica el riesgo de sufrir un evento aórtico. En base a estos datos y considerando que la mortalidad de estos pacientes en centros con experiencia es menor al 1%, se debería plantear realizar una cirugía más precoz en centros de referencia15,18.
Trastornos genéticos relacionados con dilatación de aorta
| Enfermedad | Manifestaciones clínicas | Defecto genético | Diagnóstico |
|---|---|---|---|
| Síndrome de Mafan | Alteraciones musculoesqueléticasEctasia duralSubluxacion del cristalino | FBN 1 | Criterios GentSecuenciación ADN |
| Síndrome de Loeys-Dietz | Úvula bífidaTortuosidad arterialHipertelorismoAneurisma y disección de otras arterias | TGFBR 1TGFBR 2SMAD | Secuenciación ADN |
| Síndrome de Ehler-Danlos Vascular | Piel fina y translucidaRotura de arterias de mediano y pequeño calibre | COL3A 1 | Secuenciación ADNAnálisis de colágeno tipo iii en fibroblastos |
| Síndrome de Turner | Estatura bajaAmenorrea primariaVABCoartación de aorta | 45,X | Cariotipo |
Hoy día, la cirugía de preservación valvular se ha convertido en la técnica de elección en estos pacientes jóvenes, ya que permite evitar la anticoagulación crónica y los riesgos derivados de una prótesis valvular. Los resultados son excelentes como se verá más adelante, con tasas de supervivencia superponibles a la población general y una tasa de eventos adversos menores que con la técnica de Bentall-Bono19.
Las guías actuales recomiendan el reimplante valvular aórtico o el remodelado con anuloplastia en pacientes jóvenes con aneurismas de aorta3. Sin embargo, en el SM y en otras enfermedades del tejido conectivo se ha cuestionado la durabilidad del remodelado, presentando esta técnica peores resultados que el reimplante valvular aórtico según varios autores17.
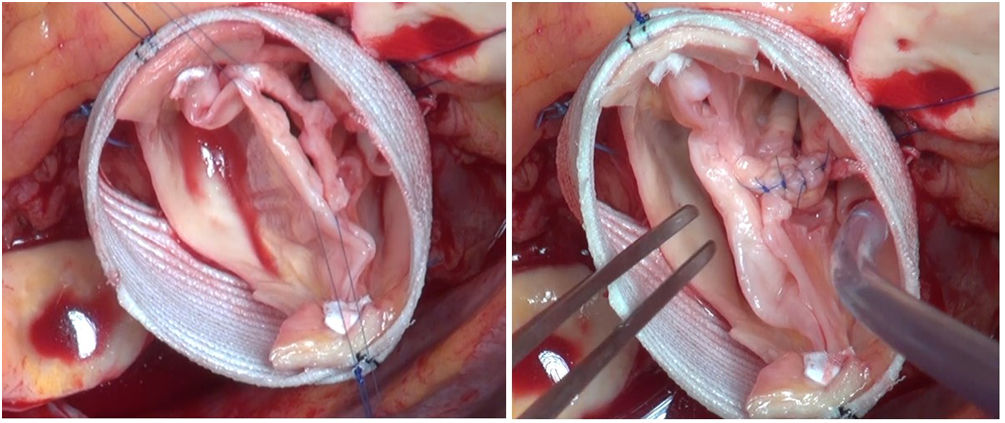
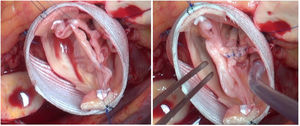
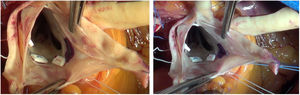
La laxitud y fragilidad de los tejidos hace que haya que prestar especial atención a algunos detalles técnicos durante la cirugía de preservación valvular aórtica en estos pacientes. En nuestra experiencia, para el reimplante usamos puntos de Ti-Cron 2/0 apoyados en teflón en el plano subvalvular. El uso del teflón sirve para evitar el desgarro de los tejidos. Asimismo, hay que recordar que el objeto de estas suturas es sujetar la prótesis al anillo dándole estabilidad, por lo que se debe anudar suavemente. En la porción membranosa del septo, el punto del anillo se da sin teflón y un poco más alto, para evitar dañar el velo y el sistema de conducción (figuras 3 y 4).
Inserción de los puntos de anillo en una válvula aórtica tricúspide en un paciente con síndrome de Marfan.
Se muestra en la imagen el anillo de una válvula aórtica tricúspide en un paciente con síndrome de Marfan. Marcamos con dermográfico la zona correspondiente al septo interventricular donde hay mayor riesgo de daño al tejido de conducción. Se observa cómo el punto de anillo a ese nivel se realiza más cerca de la comisura y sin parche.
Las fenestraciones en los velos son frecuentes, apareciendo habitualmente cerca de las comisuras. No se deben tratar a no ser que sean parte del mecanismo que genera la insuficiencia, ya que el cierre de estas con materiales sintéticos limita la movilidad y genera fibrosis y calcificación a medio plazo, siendo uno de los motivos de fracaso de la reparación1.
Resultados de las diferentes técnicasSon numerosos los estudios que muestran los beneficios de la cirugía profiláctica de la raíz de aorta. Recientemente Gaudino et al.20 reportan sus resultados tras analizar las cirugías de raíz de aorta realizadas desde mayo de 1997 a enero de 2014. Describen 1001 pacientes de los que excluyen 111 por DAo, analizando sus resultados en 890 pacientes. Trescientos cincuenta y uno (39,4%) tenían VAB, y de estos en 46 (25,6%) se realizó una técnica de preservación valvular. Ciento trece pacientes padecían algún tipo de conectivopatía, de los cuales en 46 (25,6%) se realizó una cirugía de preservación valvular. Comparan mediante un propensity score el remplazo de raíz con técnicas tipo Bentall-Bono vs. remplazo con técnicas de preservación valvular. Observan únicamente 2 exitus, que relacionan con la experiencia inicial, sin mortalidad en ninguno de los 2 grupos antes expuestos. Concluyen que el tipo de cirugía realizada sobre la raíz aórtica no afecta a la supervivencia.
Sin embargo, esta conclusión no es respaldada por otros grupos. En una revisión realizada por la Society of Thoracic Surgeons (STS) analizan la base de datos de cirugía de remplazo de raíz de aorta de 2004 a 2010. Localizan 13.743 pacientes y comparan los diferentes procedimientos realizados. Observan que la mortalidad fue mayor en los procedimientos combinados y que el grupo que tenía la menor mortalidad fue el grupo en el que se realiza cirugía de sustitución de raíz de aorta con preservación valvular21.
Otros autores avalan estos resultados. El grupo de Toronto publica sus resultados de 1990 a 2010 sobre un total de 616 pacientes con sustitución de la raíz de aorta y observan que la cirugía de preservación valvular tiene una menor mortalidad global y cardiovascular, así como una menor tasa de eventos adversos19.
Aunque los resultados puedan estar sesgados por una posible selección de los pacientes más favorables hacia el grupo de preservación valvular, y/o por la realización de estas técnicas en centros expertos en cirugía de aorta, es indudable que los resultados son muy favorables. Esto ha hecho que estas técnicas se extiendan hoy día a muchos grupos y hospitales y sean ya una parte fundamental del armamentario quirúrgico habitual.
Más difícil es establecer, dentro de la preservación valvular, la superioridad de una técnica frente a la otra. La principal ventaja del reimplante es conseguir una estabilización completa de todos los componentes de la raíz de aorta. Por este motivo es la técnica de elección en pacientes con conectivopatías. Sin embargo el tema es controvertido, y aunque varios grupos expertos en la técnica de remodelado reportan resultados similares asociando alguna técnica de anuloplastia, la población de pacientes con SM en sus series es muy escasa22–24.
Los resultados del remodelado, tras la incorporación a esta técnica de la anuloplastia, ya sea con anillo o con sutura han mejorado considerablemente. El grupo de Homburg22 describe en 357 pacientes una incidencia acumulada de reoperación del 12,3% a 10 años y del 22% a 15 años, aunque tan solo en el 29% de los pacientes la indicación quirúrgica fue por dilatación de aorta. Esta serie tiene la virtud de ampliar el espectro de la reparación a casos no tan seleccionados, preservando 52 válvulas con calcificación valvular que se extendía más allá del rafe e implantando en 39 pacientes parches de pericardio en los velos. Lansac et al.24 muestran los resultados asociando anuloplastia externa a la técnica de Yacoub, extrayendo información de la base de datos AVIATOR (Aortic Valve repair InternATiOnal Registry) en pacientes con remodelado y anillos aórticos mayores de 25mm en los que se realizó anuloplastia con anillo. En este trabajo en el que se incluyen a 28 pacientes (15,8%) con SM, los resultados muestran en 7 años una libertad de reintervención del 89,5% y una ausencia de IAo significativa (IA>III) del 90,5% (tabla 3).
Resultados de las principales series
| Autor | Técnica | N | Marfan | BAV | Seguimiento | Mortalidad | Supervivencia | No Redo | No IAo>II |
|---|---|---|---|---|---|---|---|---|---|
| Técnicas de reimplante | |||||||||
| David TE, et al.28(Toronto) | DAVID I (412)DAVID V (153) | 465 | 177 (38%) | 67 (14%) | 10±6 a. | 5 (1%) | 20a: 75,2% | 20a: 94% | 20a: 89,8% |
| Tamer S, et al.30(Bruselas) | DAVID I | 303 | 42 (14%) | - | 5,81 a. | 3 (1%) | 10a: 75% | 10a: 94% | 10a: 91% |
| Lau C, et al.31(Nueva York) | DAVID I | 327 | 63 (19%) | 66 | 51,6±40,8m. | 0 | 5a: 100% | 5a: 100% | 5a ∼92% |
| Bethancourt C-N, et al.32 (Lepizig) | DAVID V | 329 | 23 | - | 4,4 a. | 0,2% | 10a: 87% | 10a: 94,1% | - |
| Beckmann E, et al.33(Hannover) | DAVID I | 732 | 117 (16%) | 81 (11%) | 10±6,7 a. | 11 (1,9%)b | 10 a: 77%15 a: 65% | 10a: 88%20 a.: 85% | 98% |
| Martens A, et al.29(Hannover) | DAVID I | 104 | 104 | - | 12±5,4 a. | 0,96% | 10 a.: 77%20 a.: 65% | 10 a.: 86%20 a.: 80% | 98% |
| Martin CE, et al.34(Madrid) | DAVID V | 267 | 107 | 57 | 4,9±3,2 a. | 1 (0,37%) | 3a: 98%5a: 94% | 3a: 98%5a: 97% | 3a: 98%5a: 98% |
| Forteza A, et al.(Madrid)a | DAVID V | 157 | 157 | - | 7,3±1,2 a. | 2 (1,3%) | 5a: 99%10a: 98%15a: 98% | 5a: 96%10a: 96%15a: 96% | 5a: 95%10a: 92%15a: 90% |
| Técnicas de remodelado | |||||||||
| Schäfers, et al. 22,23(Homburg) | Yacoub | 357 | - | 357 | 57±51 m | 2 (0,6%) | 15a: 81% | 15a: 78,3% | 15a: 83% |
| Schäfers et al. 22,23(Homburg) | Yacoub (49)David (12) | 61 | 61 | 5 (8,2%) | - | 3 (4,9%) | 5a: 98,4%10a: 98,4%15a: 90,8% | 5a: 98%10a: 85%15a: 85% | 5a: 91%10a: 78%15a: 78% |
| Bilkhu R, et al.25(Reino Unido) | Yacoub | 98 | 66 (67,3%) | 2 (2%) | 7,1 a. | 0 | 5,6a: 93,5% | - | 7a: 97% |
| Lansac E, et al. 24(París) | Yacoub | 177 | 28 (15,8%) | 59 (33,3%) | 41,1±36,4 m. | 5 (2,9%) | 7a: 92,7% | 7a: 89,5% | 7a: 90,5% |
Sin embargo, hay trabajos que se cuestionan la necesidad de anuloplastia para diámetros menores de 25mm. Bilkhu et al.25 recogen su experiencia desde 2005 hasta 2018 con 98 pacientes que reciben remodelado en raíces de aorta dilatadas. En la muestra se incluyen 66 (67,8%) pacientes con SM. Con un seguimiento medio de aproximadamente 7 años solo un paciente necesitó remplazo valvular aórtico y la libertad de IAo significativa durante el seguimiento fue del 97% (tabla 3).
En cuanto al reimplante, en la tabla 3 se resumen los resultados de las principales series, observándose una libertad de IAo significativa y de reintervención mayor del 90%. En pacientes con conectivopatías los resultados son excelentes y en esta línea, nuestro grupo recientemente ha presentado una de las mayores experiencias en el mundo en pacientes con SM. En 157 pacientes afectos con algún tipo de conectivopatía, se obtuvieron una libertad de IAo significativa (IA>II) y reintervención sobre la válvula aórtica del 90% (IC 95%: 77-95%) y 96% (IC 95%: 91-99%) respectivamente. (Presentado en el 35th European Association of CardioThoracic Surgery; EJCTS 2022, en prensa). La importancia de preservar la anatomía de los SV sigue siendo un tema de controversia y cada vez aparecen más estudios analizando su papel en la durabilidad de la reparación. Varios autores han observado que la preservación de los senos de Valsalva disminuye el estrés en la pared aórtica y podría estar relacionado con una mejor función valvular26,27.Sin embargo, esos resultados in vitro no se ven apoyados por los resultados obtenidos en la experiencia clínica28,29.
ConclusionesLa cirugía de preservación valvular aórtica en pacientes con aneurismas de raíz de aorta mediante las técnicas de reimplante o remodelado muestra unos resultados excelentes a medio y largo plazo y se ha convertido en una herramienta terapéutica indispensable para el tratamiento de esta patología. Hoy en día, no hay evidencia definitiva que respalde el uso de una técnica u otra. Sin embargo, en nuestra experiencia, consideramos que la técnica de reimplante de la válvula aórtica presenta ciertas ventajas que la hacen ideal para pacientes con conectivopatías o anillos aórticos severamente dilatados.
Conflicto de interesesLos autores no tienen ningún conflicto de interés que declarar.