El abordaje quirúrgico adecuado es un aspecto esencial en la cirugía de aorta. Tras realizar múltiples accesos quirúrgicos en cadáveres en fresco para un curso de formación de residentes y revisar la literatura, se desarrolla de forma didáctica y práctica una visión anatómica y quirúrgica de las diferentes vías de acceso a la aorta.
Appropriate surgical access is an essential aspect in aortic surgery. After performing multiple surgical approaches in fresh frozen human cadavers for a training course, and reviewing the literature, an anatomical and surgical review of the different approaches to aorta was developed for didactic and practical purposes.
Con motivo de la celebración de la XIX Reunión Anual de Médicos Residentes de la Sociedad Española de Cirugía Torácica y Cardiovascular, se realizó un taller práctico de abordajes quirúrgicos de aorta en cadáveres en fresco. Esta herramienta didáctica está significativamente en alza en los últimos años a nivel internacional, por la visión tan aproximada a la realidad quirúrgica.
Este artículo pretende transmitir información práctica y sistematizada (por pasos) para el acceso quirúrgico de la aorta en cualquiera de sus áreas, basado en la experiencia de disección en múltiples cadáveres, la experiencia quirúrgica propia y la revisión de la literatura.
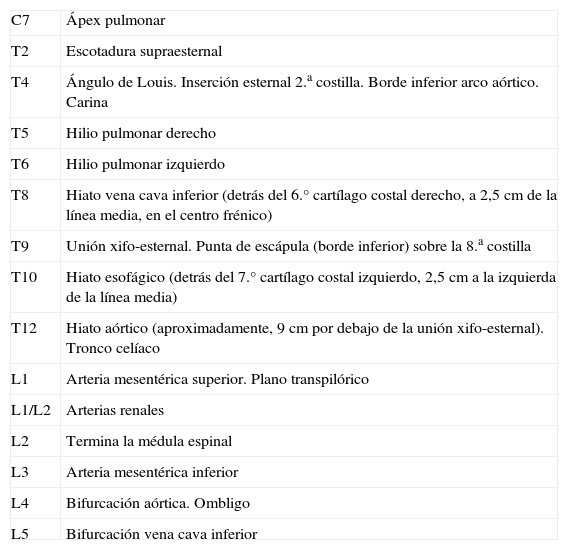
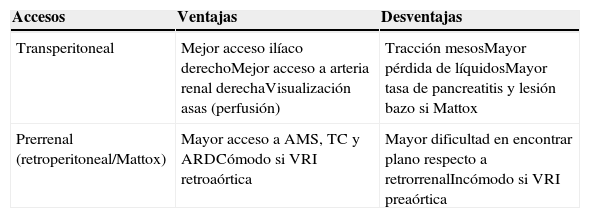
Referencias topográficasSe detallan algunas referencias topográficas anatómicas útiles de cara al acceso quirúrgico aórtico1 (tabla 1 y fig. 1).
- –
Confluencias yúgulo-subclavias: articulación esternoclavicular.
- –
Aorta ascendente: porción medial de 3.er cartílago costal izquierdo hasta la 2.a articulación condroesternal derecha.
- –
Tronco arterial braquiocefálico: porción central de manubrio hacia articulación esternoclavicular derecha.
- –
Arteria carótida común izquierda (ACCI): porción izquierda del manubrio buscando la articulación esternoclavicular izquierda.
- –
Mamilas de varón: 4.° espacio intercostal a nivel de línea medioclavicular.
- –
El borde inferior del pectoral mayor en varones es marcador del trayecto de la 5.a costilla hacia la axila.
- –
6.° cartílago costal: bifurcación arteria mamaria interna en ramas terminales.
- –
Cartílago costal 10.°: marcador del borde inferior del margen costal, estando a nivel de línea axilar media.
Referencias topográficas (nivel vertebral)
| C7 | Ápex pulmonar |
| T2 | Escotadura supraesternal |
| T4 | Ángulo de Louis. Inserción esternal 2.a costilla. Borde inferior arco aórtico. Carina |
| T5 | Hilio pulmonar derecho |
| T6 | Hilio pulmonar izquierdo |
| T8 | Hiato vena cava inferior (detrás del 6.° cartílago costal derecho, a 2,5cm de la línea media, en el centro frénico) |
| T9 | Unión xifo-esternal. Punta de escápula (borde inferior) sobre la 8.a costilla |
| T10 | Hiato esofágico (detrás del 7.° cartílago costal izquierdo, 2,5cm a la izquierda de la línea media) |
| T12 | Hiato aórtico (aproximadamente, 9cm por debajo de la unión xifo-esternal). Tronco celíaco |
| L1 | Arteria mesentérica superior. Plano transpilórico |
| L1/L2 | Arterias renales |
| L2 | Termina la médula espinal |
| L3 | Arteria mesentérica inferior |
| L4 | Bifurcación aórtica. Ombligo |
| L5 | Bifurcación vena cava inferior |
Nivel de cuerpo vertebral: C (cervical), L (lumbar), T (torácico).
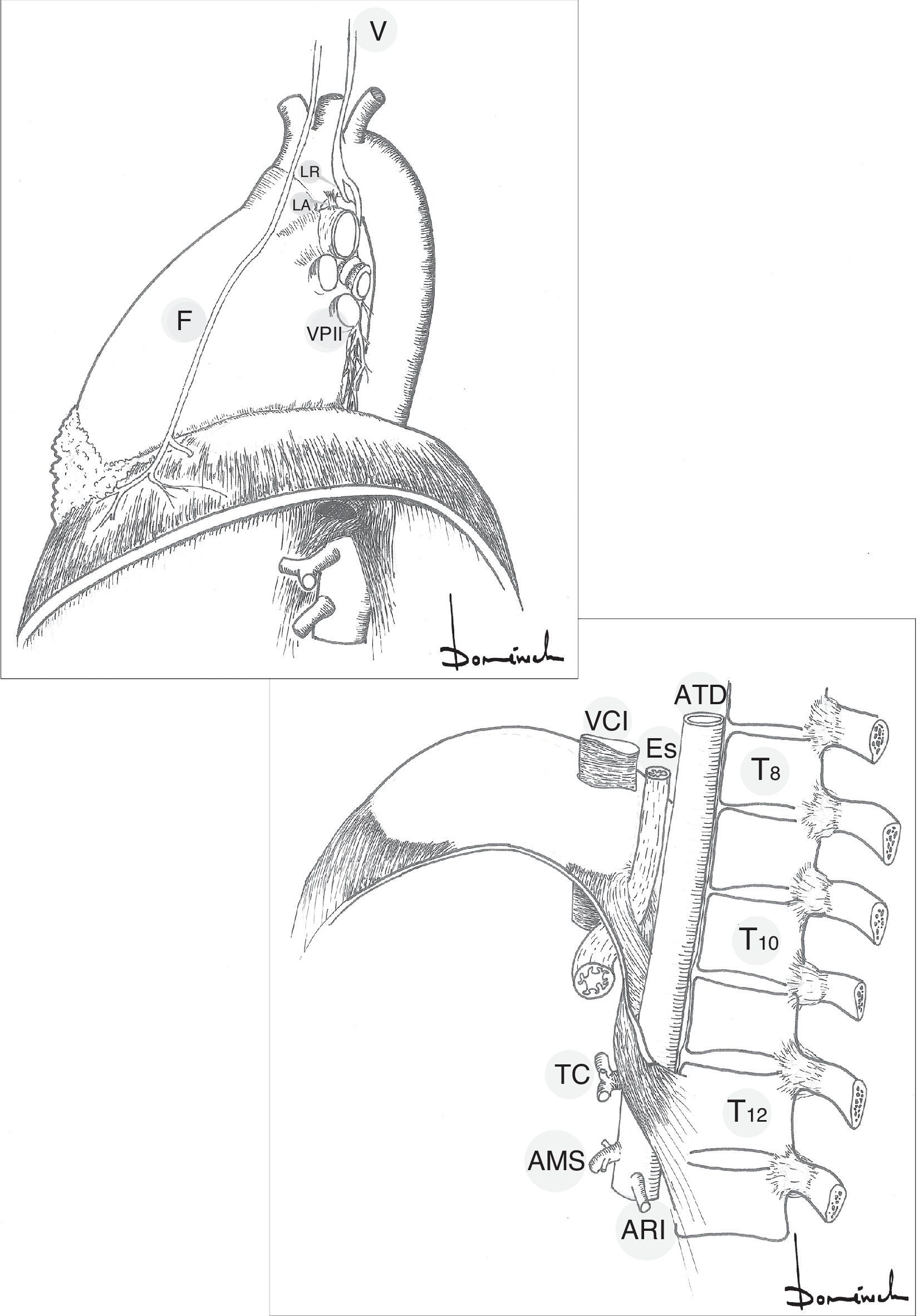
Visión de tórax izquierdo e hiatos diafragmáticos.
AMS: arteria mesentérica superior; ARI: arteria renal izquierda; ATD: aorta torácica descendente; Es: esófago; F: nervio frénico; LA: ligamento arterioso; LR: nervio laríngeo recurrente; T: cuerpo vertebral torácico; TC: tronco celíaco; V: nervio vago; VCI: vena cava inferior; VPII: vena pulmonar inferior izquierda.
- –
Vascularización: cara superior por arteria pericardiofrénica (rama proximal de mamaria interna, junto a nervio frénico) y musculofrénica (rama terminal de la mamaria interna, junto a la epigástrica); cara inferior por las 2 frénicas inferiores (ramas de aorta visceral o tronco celíaco).
- –
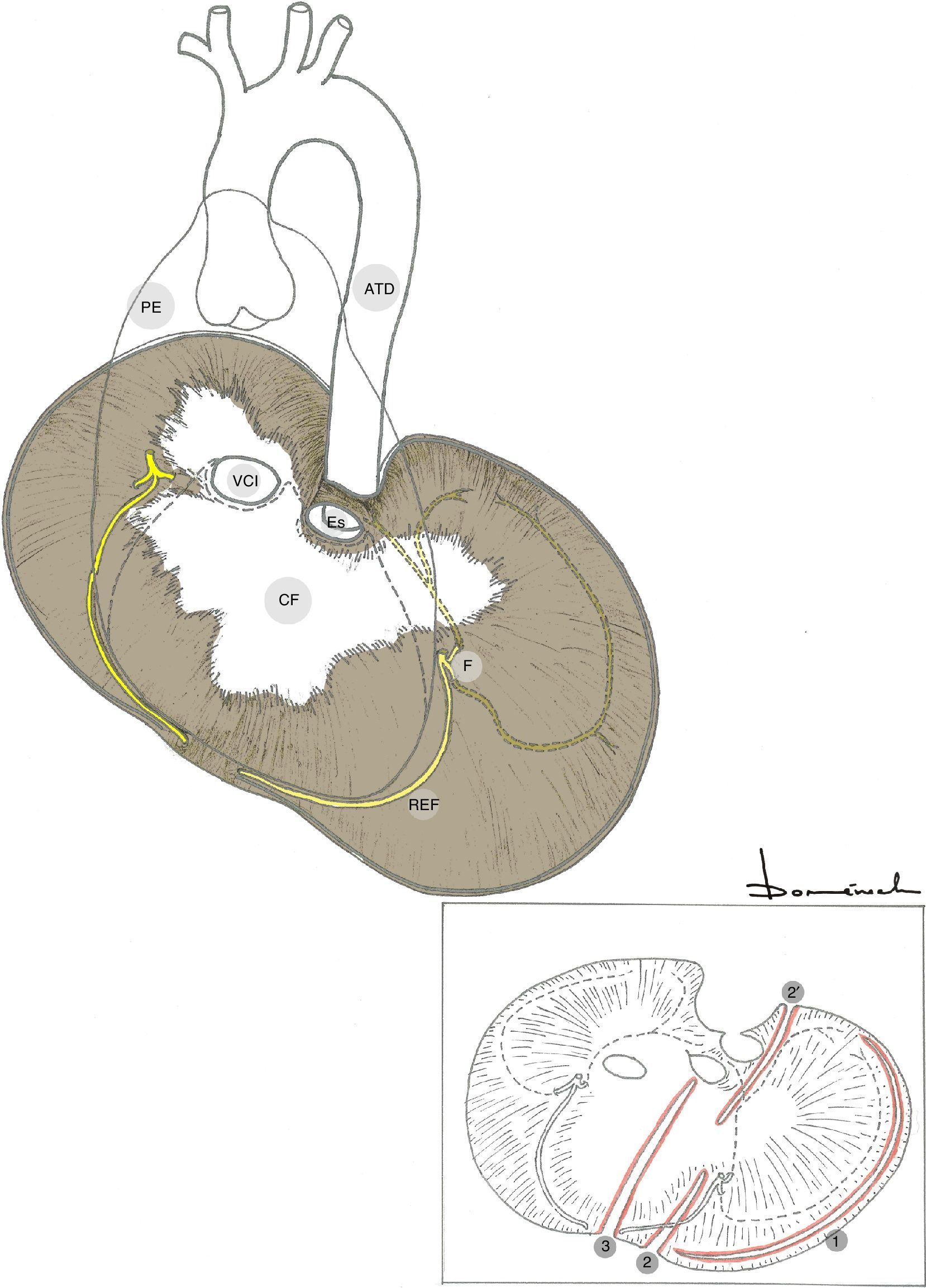
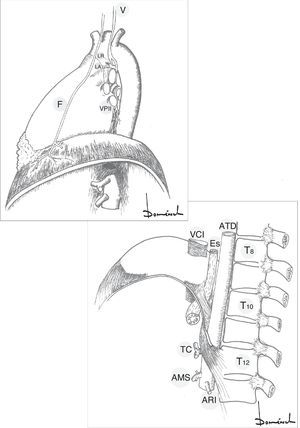
Hay 2 incisiones principales para preservar la función del diafragma izquierdo en el contexto de los abordajes toraco-abdominales de aorta: circunferencial (a 2cm de la pared torácica) o radial parcial (porción muscular entre el pericardio y la entrada del nervio frénico en diafragma, aproximadamente 10cm, solo lesionando la rama esternal del nervio frénico; así como apertura de crus diafragmática izquierda) (fig. 2).
Figura 2.Frenotomías preservadoras del nervio frénico.
ATD: aorta torácica descendente; CF: centro frénico; Es: esófago; F: nervio frénico; PE: pericardio; REF: rama esternal frénica; VCI: vena cava inferior; 1: frenotomía circunferencial; 2+2′: frenotomía radial parcial; 3: frenotomía línea media.
- –
La incisión del diafragma en la línea media no origina ninguna repercusión2, pero aplicable en casos excepcionales.
- –
Variantes anatómicas del arco aórtico más frecuentes: arco bovino (salida conjunta de tronco braquiocefálico y ACCI), nacimiento de arteria vertebral izquierda independiente (típicamente entre ACCI y arteria subclavia izquierda [ASI]), arteria subclavia derecha aberrante (desde el istmo aórtico y cruzando línea media, habitualmente retroesofágica)3. Menos frecuentes son: arco derecho, doble arco o arco cervical.
- –
El esófago está a la derecha de la aorta torácica descendente (ATD). La sonda nasogástrica o de ecografía transesofágica, facilitan su localización.
- –
Las variantes anatómicas a nivel de los troncos viscerales son múltiples:
- •
A nivel del tronco celíaco: origen de arteria frénica inferior del tronco celíaco (50%), arteria gástrica izquierda precoz desde tronco celíaco seguido de bifurcación hepatoesplénica (50%), trifurcación «clásica» (25%), tronco hepatoesplénico con salida independiente de la gástrica izquierda (5%)4…
- •
Puede existir una arteria hepática izquierda con nacimiento desde la gástrica izquierda (10-25%) que cruce el epiplón menor.
- •
La arteria renal a veces es doble o tiene una rama más pequeña (polar) adicional. Dado que la circulación es terminal, el sacrificio de alguna implica pérdida de parénquima.
- •
- –
El conocimiento de la existencia de variantes de la vena cava inferior (VCI) y la vena renal izquierda (VRI) es importante, de cara a evitar su lesión con riesgo de hemorragia severa. Entre ellas: VRI retro-aórtica, VRI-collar, VCI doble y VCI izquierda. Prevalencia en general < 3%, aunque la VRI-collar es aproximadamente 10%.
- –
La vena ilíaca común izquierda en su origen cruza la arteria ilíaca común derecha proximal.
- –
El uréter cruza los vasos ilíacos en su bifurcación.
- –
La aorta abdominal, el tronco celíaco y la mesentérica superior están envueltas por tejido denso (linfático y nervioso autonómico) que dificulta su disección.
- –
El plexo hipogástrico superior (simpático) frecuentemente es lesionado durante la exposición/cirugía de aorta abdominal infrarrenal e ilíaca común izquierda proximal. La consecuencia suele ser eyaculación retrógrada en el varón.
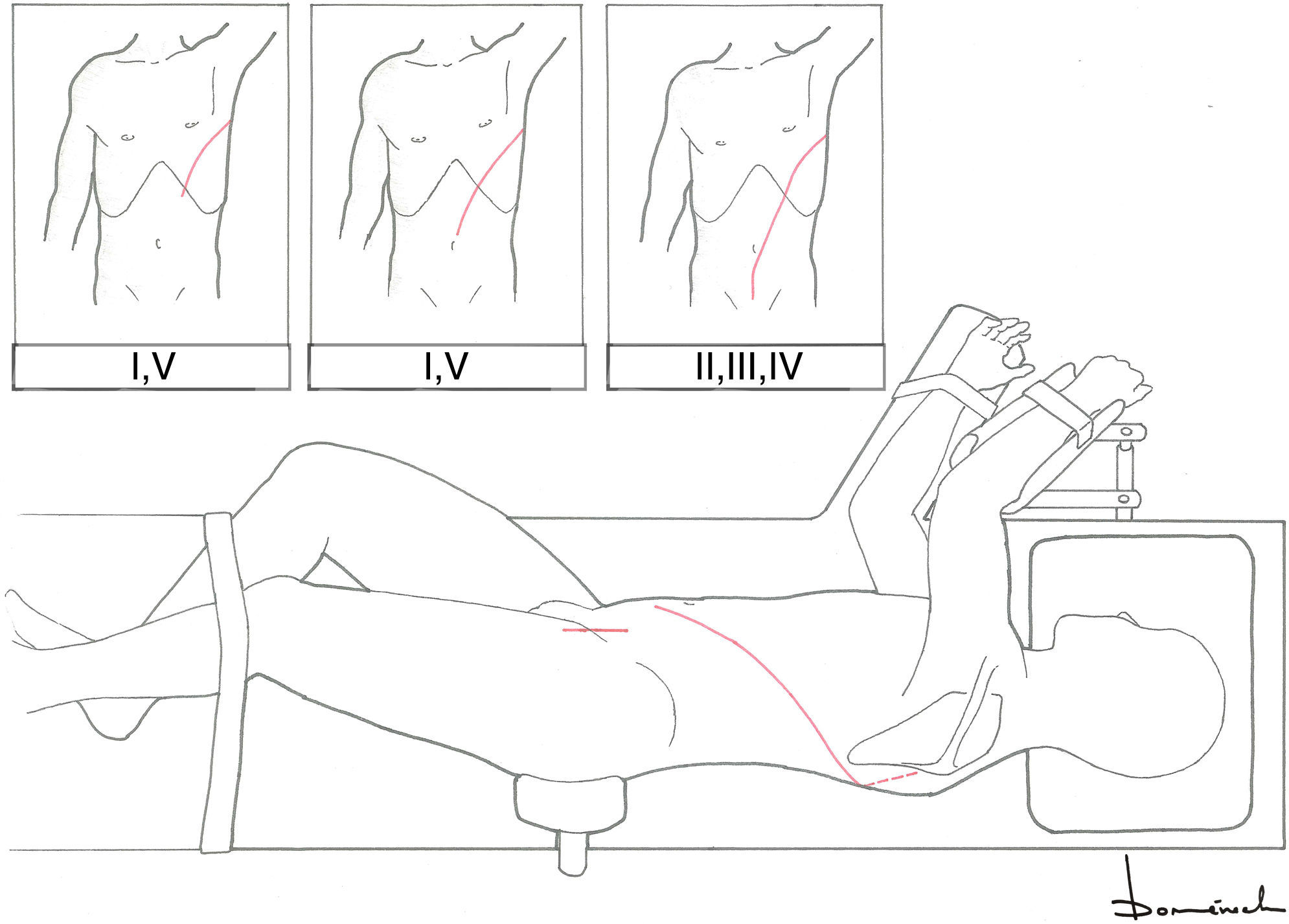
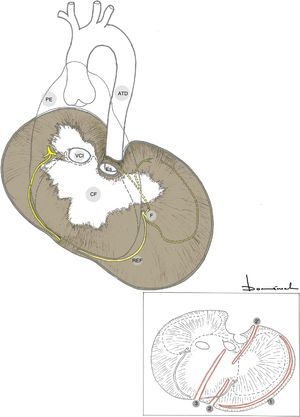
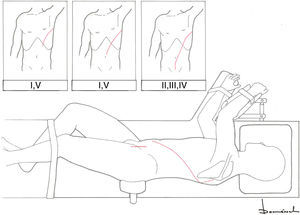
Los accesos anteriores facilitan las reconstrucciones a nivel cervical, así como la canulación de troncos supraaórticos (especialmente la arteria axilar derecha) (tabla 2 y fig. 3).
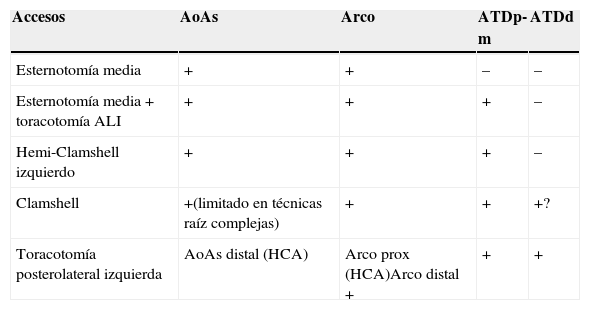
Abordajes quirúrgicos de aorta torácica (accesibilidad)
| Accesos | AoAs | Arco | ATDp-m | ATDd |
|---|---|---|---|---|
| Esternotomía media | + | + | – | – |
| Esternotomía media+toracotomía ALI | + | + | + | – |
| Hemi-Clamshell izquierdo | + | + | + | – |
| Clamshell | +(limitado en técnicas raíz complejas) | + | + | +? |
| Toracotomía posterolateral izquierda | AoAs distal (HCA) | Arco prox (HCA)Arco distal + | + | + |
ALI: anterolateral izquierda en «T»; AoAs: aorta ascendente; ATDd: aorta torácica descendente distal; ATDp-m: aorta torácica descendente proximal y media; HCA: hypothermic circulatory arrest; Prox: proximal.
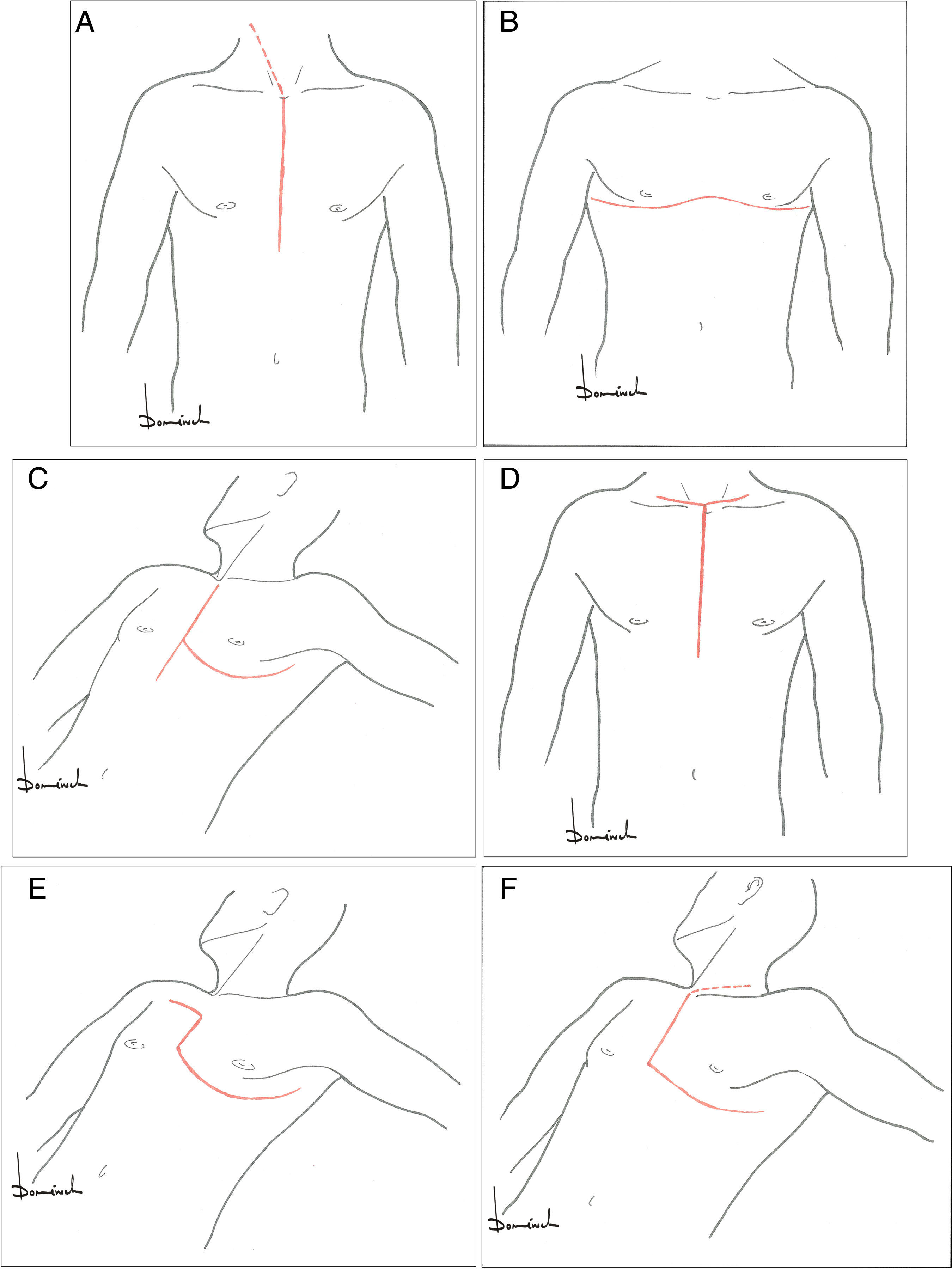
Abordajes quirúrgicos anteriores de aorta torácica.
A: esternotomía ± cervicotomía; B: Clamshell; C: esternotomía+toracotomía anterolateral izquierda en «T»; D: esternotomía+cervicotomía transversa en «T»; E: toracotomía bilateral+esternotomía oblicua; F: hemi-Clamshell ± cervicotomía supraclavicular o «trap-door».
Los principales abordajes a este nivel son los siguientes:
- –
Toraco-abdominal: toracofrenolaparotomía (transperitoneal/retroperitoneal) (fig. 4).
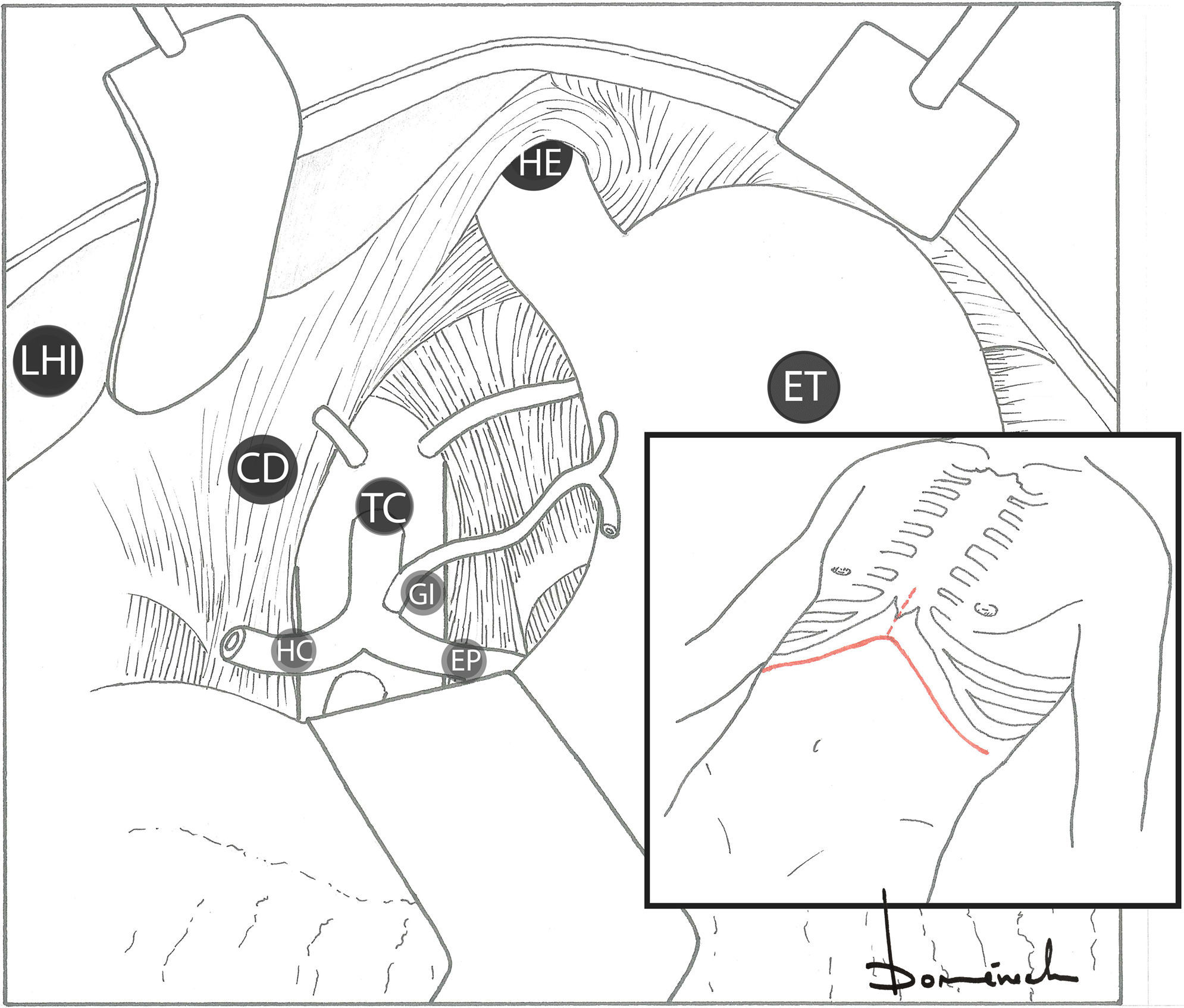
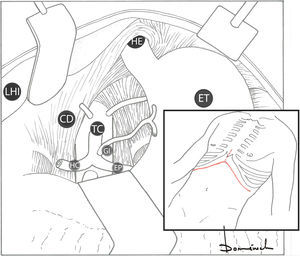
Figura 4.Abordaje subcostal bilateral±extensión vertical. Acceso aorta supracelíaca (por epiplón menor).
CD: crus diafragmática derecha; ET: estómago; EP: arteria esplénica; GI: arteria gástrica izquierda; HC: arteria hepática común; HE: hiato esofágico; LHI: lóbulo hepático izquierdo rechazado hacia derecha; TC: tronco celíaco.
- –
Abdominal Retroperitoneal:
- •
Lumbotomía.
- •
Pararrectal.
- •
- –
Abdominal transperitoneal:
- •
Laparotomía media.
- •
Laparotomía subcostal bilateral (Chevron).
- •
En general, a nivel abdominal, no hay demostrado un mejor resultado de retroperitoneal vs. transperitoneal. Existen situaciones donde la vía retroperitoneal puede ser más ventajosa: aneurisma inflamatorio, aneurisma yuxta/suprarrenal, abdomen hostil, ostomías, diálisis peritoneal, riñón en herradura, obesidad severa, cirugía aórtica previa transperitoneal5. La vía de elección es la izquierda, aunque en ciertas ocasiones la derecha es una alternativa (acceso más limitado). La disposición de la VCI puede dificultar más o menos el procedimiento (tabla 3).
Accesos quirúrgicos de aorta abdominal
| Accesos | Ventajas | Desventajas |
|---|---|---|
| Transperitoneal | Mejor acceso ilíaco derechoMejor acceso a arteria renal derechaVisualización asas (perfusión) | Tracción mesosMayor pérdida de líquidosMayor tasa de pancreatitis y lesión bazo si Mattox |
| Prerrenal (retroperitoneal/Mattox) | Mayor acceso a AMS, TC y ARDCómodo si VRI retroaórtica | Mayor dificultad en encontrar plano respecto a retrorrenalIncómodo si VRI preaórtica |
AMS: arteria mesentérica superior; ARD: arteria renal derecha; TC: tronco celíaco; VRI: vena renal izquierda.
Se explican de manera didáctica (por pasos), una serie de accesos quirúrgicos seleccionados que fueron realizados durante el taller práctico en diferentes cadáveres. Estos deben ser adaptados con modificaciones, como el nivel de entrada intercostal o incluso la necesidad de ampliación adicional en un paciente determinado.
Transperitoneal subcostal bilateralDisección por pasos- 1.
Posición: decúbito supino, brazos abiertos, Pillet lumbar.
- 2.
Incisión cutánea 2 dedos por debajo de arcada costal, incluso hasta línea axilar posterior bilateral.
- 3.
Aponeurosis anterior recto-oblicuo externo. Músculo recto/aponeurosis posterior recto/peritoneo y lateralmente oblicuo interno/transverso/peritoneo. Ligar/coagular ambas arterias epigástricas.
- 4.
Ligadura ligamento redondo±ligera liberación de ligamento falciforme. Punto de fijación (seda) de la aponeurosis en pubis.
- 1.
Colon transverso hacia arriba, paquete de asas de delgado hacia la derecha, sigma hacia la izquierda.
- 2.
Apertura del retroperitoneo sobre la aorta en su lado derecho (evitar arteria mesentérica inferior y sus ramas) y ligamento de Treitz. Se puede ampliar en caudal a lo largo de la arteria ilíaca común derecha. Valorar ligadura de vena mesentérica inferior en caso de necesidad de mayor campo.
- 3.
Control de cuello aórtico, arterias ilíacas comunes y origen de arteria mesentérica inferior.
- 4.
Si hace falta más disección proximal: movilización de VRI (ligadura de vena gonadal, adrenal±renolumbar izquierda) vs. sección de VRI cercana a VCI.
- 5.
Si hace falta llegar a la bifurcación ilíaca: control del uréter. En lado izquierdo, soltar el colon izquierdo del parietocólico izquierdo a nivel de fosa ilíaca y vacío izquierdo.
- 1.
Decolar colon derecho del parietocólico derecho.
- 2.
Maniobra Kocher (movilizar duodeno-cabeza de páncreas a la izquierda). Identificar hilio hepático. Retracción de todo el paquete intestinal hacia la izquierda.
- 3.
Exposición de VCI infrarrenal e infrahepática, así como arteria renal derecha tras cruzar por detrás de VCI (justo por encima de vena renal derecha). Aorta yuxta/infrarrenal. Si se precisa pinzar supraarteria mesentérica superior, suele ser necesario seccionar el pilar diafragmático derecho.
Si se combina con el acceso submesocólico, todo el paquete intestinal va hacia arriba, teniendo amplio acceso a ambas arterias renales además6.
Acceso hiato aórtico-pinzamiento supracelíaco (fig. 4)- 1.
Liberación del ligamento triangular izquierdo y ligamento coronario hepático (cuidado con vena suprahepática izquierda si realizamos mucha extensión hacia la derecha).
- 2.
Descartar la existencia de una arteria hepática izquierda desde gástrica izquierda (intentar respetarla).
- 3.
Tracción del estómago hacia abajo, lóbulo hepático izquierdo hacia la derecha. Apertura del epiplón menor, visualización del lóbulo caudado. Esófago a la izquierda del paciente (orientarse con sonda nasogástrica).
- 4.
Apertura de crus diafragmática (derecha±izquierda). Apertura accidental ocasional del cul-de-sac pleural (derecho, habitualmente). Liberación de ambos lados de aorta y pinzamiento contra columna.
- 1.
Maniobra de Cattell es útil en abdomen bloqueado para acceso submesocólico, así como un excelente acceso a la VCI.
- 2.
El Chevron, respecto a laparotomía media, mejora el campo a nivel del compartimento supramesocólico, así como las rotaciones viscerales mediales. Buen acceso a ilíacas. Demora más tiempo su realización (limitación para emergencias vitales).
- 3.
Capacidad de estimulación cardíaca y/o masaje cardíaco, abriendo el diafragma en su zona media de manera vertical (muy fácil), para situaciones de urgencia que sea preciso.
- 4.
Ampliable a incisión de «Mercedes-Benz» (con resección xifoidea) para optimizar el campo a nivel de aorta supracelíaca. Incluso se puede ampliar a esternotomía parcial inferior (hasta 4.° espacio) sin ser necesario abrir pericardio±apertura vertical del diafragma en la zona media y así ganar mayor acceso a ATD distal.
- 5.
En el caso de la laparotomía media, se puede realizar la misma ampliación, o hacia el 6.° espacio intercostal anterolateral izquierdo, convirtiéndolo en abordaje toraco-abdominal para más control de la ATD distal.
Es el acceso más frecuente por nuestra especialidad y que permite realizar de forma menos agresiva casi todo tipo de procedimientos en aorta ascendente y arco aórtico.
Acceso arco-istmo aórtico- 1.
Movilizar vena innominada (+/– sección). Puede ser útil ligar venas mamarias para mayor movilización. Control troncos supraaórticos proximales.
- 2.
El uso de intubación selectiva (pinzamiento pulmón izquierdo), si no se utiliza circulación extracorpórea, y la apertura de la pleura izquierda pueden mejorar la exposición distal.
- 3.
Control de nervio frénico (especialmente fácil de identificar al abrir pleura), vago y recurrente. Desde pericardio, visualización de ligamento arterioso (+/– sección).
- 1.
Sin circulación extracorpórea (uso de valva maleable en cara inferior cardíaca) o con circulación extracorpórea (+/– cardioplejía), según tolerancia hemodinámica y acceso.
- 2.
Apertura del pericardio posterior.
- 3.
Sonda nasogástrica puede ser útil (se deja en lado derecho). Disección de ATD distal.
- –
Laparotomía supraumbilical (para acceso aorta supracelíaca). Útil para el bypass desde la aorta ascendente hasta la aorta abdominal o los troncos viscerales, con tunelización transdiafragmática.
- –
Cervicotomía oblicua: mejora el campo en arco aórtico y el control de troncos supraaórticos más distal. A la vez que se amplía en la piel anterior al esternocleidomastoideo, se seccionan los músculos infrahiodeos (esternohioideo y esternotiroideo) del lado elegido, e incluso omohioideo si fuera preciso. Lado izquierdo es lo más habitual.
- –
Toracotomía anterolateral (en «T»). Si se necesita más acceso a la ATD, se puede ampliar por 3.er-6.° espacio (a decidir). Ligar arteria mamaria izquierda. Preferiblemente, brazo izquierdo no plegado.
- 1.
Posicionar: 45-60° pelvis, 70-90° tórax, rodillo.
- 2.
Incisión cutánea curvilínea (relación con escápula).
- 3.
Dorsal ancho y trapecio. Apertura fascia interserrata.
- 4.
Recuento costillas: descendente desde 2.a costilla o si se fuerza desde la primera; alternativamente ascendente, palpando desde el exterior (desde 12.a costilla).
- 5.
Serrato anterior y romboides.
- 6.
Apertura del espacio intercostal (abrir ampliamente más allá de incisión cutánea)± musculatura paraespinal. Valorar si proceden costotomías posteriores para mejorar apertura.
- 7.
Abrir ligamento pulmonar inferior si procede (para canulación de vena pulmonar inferior izquierda [VPII], o más acceso a la ATD distal).
- 8.
Apertura pleura mediastínica (puntos de tracción). Identificación de estructuras nerviosas (según necesidades):
- –
Nervio frénico proximal. Frénico distal se aprecia como una cuerda de inserción en el diafragma ventral.
- –
Nervio vago izquierdo entre ACCI y ASI, justo por detrás del ligamento arterioso, envía el nervio recurrente envolviendo el arco. La apertura del pericardio a dicho nivel y la sección del ligamento arterioso permiten una mayor movilización del recurrente y del arco. El vago posrecurrencial desciende anterior a la aorta (es seccionable).
- –
- 1.
Antes de abrir la parte más posterior de la toracotomía, verificar la posición de la aorta (riesgo lesión aórtica en aneurismas).
- 2.
Frecuentes adherencias del aneurisma al pulmón (habitualmente, procede despegar para visualizar adecuadamente las estructuras, intentando respetar la pleura visceral).
- 3.
Si se realizan costotomías, resecar una porción costal de 1cm.
- 4.
Riesgo de lesión del conducto torácico (quilotórax).
Si procede. Se realiza de forma longitudinal preservando nervio frénico, y de forma «orientativa» tenemos las siguientes opciones:
- 1.
Retrofrénico. A nivel superior, es útil para sección del ligamento arterioso. A nivel más inferior, para canulación de VPII intrapericárdica o de aurícula izquierda.
- 2.
Prefrénico. A nivel superior, para canulación de aorta ascendente o arteria pulmonar. A nivel inferior, para ápex del ventrículo izquierdo.
- 1.
El 6.° espacio es muy versátil para ATD completa, asociando costotomía/s posterior/es, e incluso apertura del margen costal en anterior (ampliando el campo quirúrgico significativamente)7. La costotomía anterior también puede ser un recurso útil.
- 2.
La exéresis de una de las costillas del espacio elegido mejora el campo (si es necesario).
- 3.
Es buena opción: 4.°/5.° espacio para arco distal y ATD proximal, o 7.°/8.° espacio para ATD distal.
- 1.
Extensión anterior a esternotomía transversa/oblicua con mayor o menor apertura de espacio intercostal derecho elegido. Permite mayor acceso a la aorta ascendente y el corazón. Evitar, si es posible, la sección de la mamaria derecha.
- 2.
Doble toracotomía (con una sola incisión cutánea): amplía el acceso a toda la ATD. Aplicable también en abordajes toraco-abdominales. Habitualmente, por 4.° y 7.° espacio.
Los comentarios de la toracotomía posterolateral son aplicables para la porción torácica de los abordajes toraco-abdominales.
- 1.
Posicionar. Incisión cutánea curvilínea (en relación con la escápula), con prolongación abdominal pararrectal.
- 2.
Porción torácica.
- 1.
En posición pararrectal: continuar seccionando el oblicuo externo. Oblicuo interno-transverso (sin abrir peritoneo).
- 2.
Búsqueda del plano extraperitoneal. Visualización del psoas. Mantener el plano hacia la cara posterolateral pegado a pared abdominal, dejando el riñón en medial, es decir, hacia adelante (abordaje retroperitoneal retrorrenal). Uréter izquierdo, en medial.
- 1.
Apertura margen costal (conviene resecar una porción para evitar que monten los extremos en el cierre).
- 2.
Frenotomía circunferencial desde anterior hacia posterior. A la vez, se va liberando progresivamente el retroperitoneo del diafragma, facilitando el cierre. Es útil marcar 3-5 zonas (con pinzas o suturas) en ambos lados del diafragma para orientar el posterior cierre. El pilar del diafragma frecuentemente no se cierra si es dificultoso.
- 1.
Colocación de separadores. Disección de estructuras relacionadas con la ATD.
- 2.
Inmediatamente inferior a la crus diafragmática izquierda, se controla la arteria renal izquierda, e inmediatamente inferior a la misma, se liga la vena renolumbar (si existe).
- 3.
Tras la apertura de la crus diafragmática izquierda, se tiene acceso al tronco celíaco y la mesentérica superior.
- 4.
Las ramas viscerales de la aorta se pueden controlar endoluminal o externamente.
- 5.
La cara lateral izquierda de la aorta se puede disecar con disector y bisturí eléctrico (conviene hacer adecuada hemostasia).
- 1.
Respecto a la posición en abordajes toraco-abdominales:
- –
Decúbito lateral derecho (tórax 60-90°, pelvis 30-60°). Cuanto más en perpendicular (buscando los 90°), más fácil de posicionar, pero el acceso femoral izquierdo es algo más incómodo, y sobre todo dificulta el acceso femoral y axilar derecho o de esternotomía media en caso de necesidad (fig. 5).
- –
Se coloca el rodillo hinchable o se pliega la mesa en transición toraco-lumbar (kidney rest position). Alternativamente, se puede utilizar un colchón de vacío (bean bag) que permite posicionar fácilmente al paciente donde queremos, colocando un rodillo fino (con una sábana) a nivel axilar derecho.
- –
El brazo izquierdo se coloca dependiendo de si queremos o no acceso a 3.a porción de la axilar izquierda para canulación. El brazo derecho se coloca a 90° respecto al cuerpo; si se quisiera disecar la arteria axilar derecha, se pondría a lo largo del cuerpo.
- –
- 2.
El uso de 2 separadores FastSystem® Vascular Retractor System VF400 (Omni-Tract® Surgical, St. Paul, EE. UU.) optimizan el campo significativamente.
- 3.
El espacio intercostal elegido es dependiente del nivel de la patología. En general, se suele tener un acceso bueno a toda la aorta descendente, con la exéresis de la 6.a costilla y costotomía posterior de 5.a.
- 4.
Si se accede bajo (8.° o 9.° espacio), solo identificaremos el dorsal ancho y el oblicuo externo sobre el tórax.
- 5.
Si se abre accidentalmente el peritoneo, puede ser útil, primero, liberarlo con tijeras más allá del orificio antes de intentar suturarlo. El monofilamento desgarra menos, aunque no es estrictamente necesario.
- 6.
A veces, la incisión abdominal va a nivel de los rectos. Si al llegar al abdomen se está a nivel de recto izquierdo, entonces se secciona la fascia anterior, se rechaza en medial el recto y se secciona la fascia posterior (sin abrir peritoneo). En esta zona, entrar al plano extraperitoneal es dificultoso porque está muy adherido el peritoneo a la pared, sin apenas grasa de separación; cuanto más cercano a línea media, más difícil respetar el peritoneo.
- 7.
Si hay dudas de rotura esplénica o isquemia intestinal, se puede abrir el peritoneo y revisar la cavidad intraperitoneal, cerrándolo posteriormente.
- 8.
Si se canula la arteria ilíaca común izquierda (generalmente, mediante injerto dacrón en «T»), disecar lo necesario solo para pinzas. Riesgo de lesión de la vena ilíaca izquierda al intentar control con loop, a veces con sangrados severos y con difícil reparación.
- 9.
Este abordaje «modificado» puede ser utilizado para la aorta abdominal con afectación yuxta y suprarrenal, a nivel del 10.°-11.° espacio, sin realizar frenotomía reglada, tan solo abrir el pilar diafragmático izquierdo. En ocasiones, se puede ir incluso extrapleural. No se necesita intubación traqueal selectiva.
- 10.
Se puede exponer la arteria ilíaca común derecha proximal. Si se precisa más exposición, se puede seccionar la arteria mesentérica inferior en origen. Es frecuente realizar control endoluminal de la arteria ilíaca común derecha al abrir el aneurisma (sonda Foley). Llegar a la bifurcación ilíaca derecha o más distal es complejo si no se cruza la línea media en la incisión o se realiza una contraincisión en la fosa ilíaca derecha.
Es laborioso y conviene hacerlo con paciencia tras una estricta hemostasia. Un orden que sistematiza el cierre puede ser:
- 1.
Cierre de diafragma desde posterior (excepto los últimos 10cm, situados en anterior): sutura continua o con puntos en «U» con monofilamento (n.° 1).
- 2.
Puntos en U en diafragma más ventral, referenciados. A veces, es útil dejar algunos para anudar por fuera de la pared torácica.
- 3.
Colocación de drenajes. Paso de puntos percostales y del margen costal (disponerlo para que no monten los bordes al cierre, la sutura metálica aquí es muy buena opción).
- 4.
Cierre abdominal de 1.a capa (transverso+oblicuo interno). Alternativamente: en monoplano.
- 5.
Aproximación ligera de percostales. Anudar los puntos diafragmáticos ventrales.
- 6.
Anudar percostales (insuflando pulmón). Cierre de 2.a capa abdominal (oblicuo externo) y musculatura torácica.
Este abordaje es similar al previo; se comentan algunas de las diferencias:
- 1.
La incisión cutánea abdominal cruza el margen costal a buscar el ombligo. Por tanto, se seccionará el recto anterior izquierdo hasta llegar a la línea alba, con posterior prolongación caudal por la misma (si necesidad de exponer aorta infrarrenal).
- 2.
Apertura parcial diafragma. En la porción anterior, se abren unos centímetros (aproximadamente, 8-10cm) de forma radial entre el pericardio y el nervio frénico, sin llegar a porción tendinosa.
- 3.
Tras la maniobra de Mattox, apertura de crus diafragmática izquierda. Paso de algún elemento para traccionar del diafragma preservado (tipo Penrose o gasa).
- 1.
Liberación parietocólica izquierda y ligamento frenocólico.
- 2.
Liberación de mesogastrio posterior, rechazando hacia la derecha el bazo, el páncreas y el estómago.
- 3.
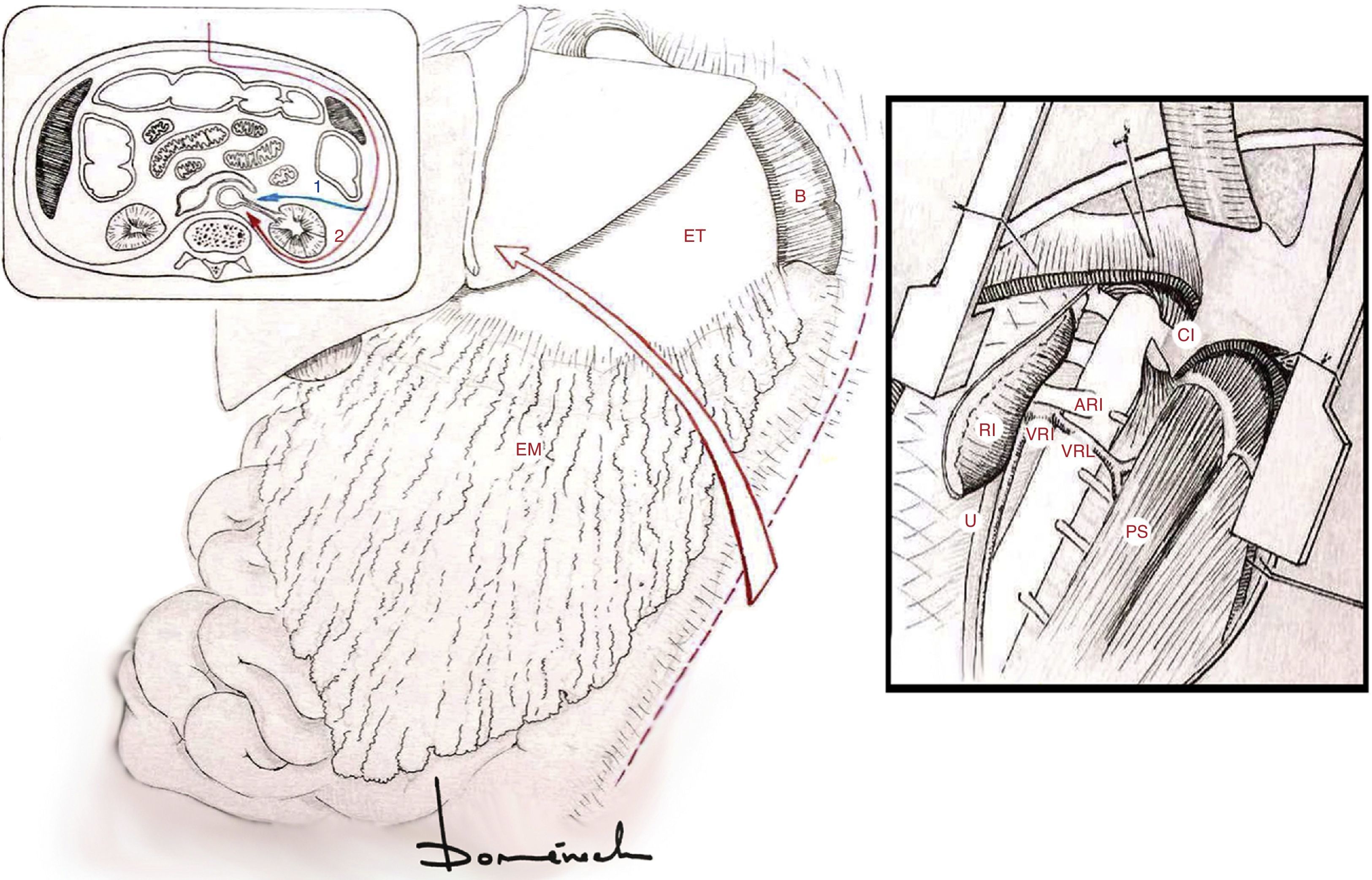
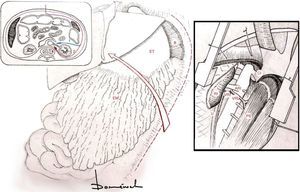
Entrada retroperitoneal prerrenal. Puede ser útil seguir el uréter izquierdo de abajo hacia arriba, dejándolo en posterior (maniobra útil para encontrar el plano que deja el riñón y la glándula adrenal «in situ»). Ahora es cuando ya rechazamos todo el contenido visceral hacia la derecha, excepto el riñón y la adrenal izquierda. Alternativamente, y más sencilla, es la vía retrorrenal (fig. 6).
Figura 6.Rotación visceral medial izquierda.
ARI: arteria renal izquierda; B: bazo; CI: crus diafragmática izquierda; EM: epiplón mayor; ET: estómago; PS: músculo psoas; RI: riñón izquierdo; U: uréter izquierdo; VRI: vena renal izquierda; VRL: vena reno-lumbar; 1: vía prerrenal; 2: vía retrorrenal.
- 1.
Posición: cadera/hombro izquierdo a 30°. Brazos a lo largo del tronco, de modo que permitan bajar las toracotomías lo suficiente, tener mejor acceso a la ATD y permitir la canulación axilar derecha; alternativamente, los 2 brazos en «arm-rest» o abiertos en cruz, o solo el izquierdo.
- 2.
Incisión cutánea: línea axilar anterior derecha hasta posterior izquierda. Pectoral mayor y serrato anterior. Entrada intercostal: 4.° o 5.° espacio bilateral.
- 3.
Ligadura de ambas mamarias internas y esternotomía transversa. Dos retractores torácicos.
- 4.
Liberar pleuras en la zona mediastínica anterior. Pericardiotomía y puntos de tracción.
- 1.
Morbilidad respiratoria significativa.
- 2.
Ampliable a esternotomía media parcial superior, si campo insuficiente.
El conocimiento de los diferentes abordajes quirúrgicos de la aorta, así como el análisis anatómico pormenorizado de las pruebas de imagen preoperatorias, son herramientas de gran utilidad para la cirugía de aorta.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Departamento de Anatomía de la Facultad Medicina de la Universidad de Valencia, los profesores (J. Alcocer, A. García-Granero, I. Sánchez, F. Valera, A. Vázquez, J. Margarit, M. Pérez, E. Bernabeu, S. Cánovas, M.A. Bruño, E.M. Borras), estudiantes de Medicina (A. Lázaro, I. Pellicer, J. Vaño, A. Muñoz, J. de Miguel, D. Gómez) y los residentes (D. Fletcher, J. Valencia), por el esfuerzo desinteresado en el desarrollo del Curso.