El avance en el intervencionismo en las cardiopatías congénitas ha sido tan importante en los últimos 30años que permite hoy día su sistematización. El objetivo de este artículo es el de intentar dicha sistematización. En esta primera parte abordaremos las obstrucciones al tracto de salida de ambos ventrículos. De entre las obstrucciones al tracto de salida de ventrículo izquierdo, la coartación de aorta es la más frecuente y el implante de stent para su reparación constituye hoy día el tratamiento de elección. En la estenosis supraaórtica el tratamiento actual es quirúrgico, pero en algunos casos particulares el tratamiento puede ser percutáneo mediante el implante de stent. La valvuloplastia percutánea para la estenosis aórtica congénita también resulta una opción terapéutica actual de valor. Igualmente, en casos seleccionados de estenosis subaórtica de membrana la rotura de la membrana con balón resulta una opción atractiva. Entre las obstrucciones al tracto de salida del ventrículo derecho, la estenosis valvular pulmonar puede ser tratada mediante valvuloplastia percutánea, siendo en la actualidad el tratamiento de elección. En los últimos años se ha introducido el implante de válvula pulmonar percutánea (Melody), aunque de momento su indicación queda reservada a los homoinjertos degenerados. El implante de stents para las estenosis de ramas pulmonares también se ha consolidado como el tratamiento ideal para esta patología congénita o posquirúrgica.
There have been significant advances in percutaneous interventions for congenital heart disease over the last 30years. In this first article we will focus on ventricular outflow obstructions. Among left ventricular outflow tract obstructions, stent repair of coarctation of aorta and supravalvular aortic stenosis offer percutaneous solutions. Balloon valvuloplasty for aortic valve stenosis and balloon tearing of a thin discrete subaortic stenosis are also alternatives to surgery. Among right ventricular outflow tract obstructions, balloon valvuloplasty for pulmonary stenosis is currently the gold standard for treatment. For homograft degeneration after surgery of the outflow tract, pulmonary valve implantation (Melody) may avoid further surgical interventions. Stent implantation for pulmonary branch stenosis is the treatment of choice for this congenital disease or post-surgical pathology.
En los últimos 30años se ha producido un avance extraordinario en el papel del intervencionismo percutáneo en las cardiopatías congénitas, y el proceso sigue su curso. Al igual que ocurrió en el desarrollo de la cirugía cardiovascular, el intervencionismo ha ido creciendo conforme evolucionaron los desarrollos tecnológicos de catéteres y dispositivos que fueron permitiendo tanto tratar obstrucciones como cerrar cortocircuitos. Los procedimientos que se han ido desarrollando siempre perseguían objetivos fisiopatológicos similares a los quirúrgicos. Se trataba de paliar o reparar por dentro, en vez de hacerlo desde fuera. Ambos métodos se hicieron complementarios e incluso se rediseñaron tratamientos híbridos para aumentar la seguridad y la eficacia de los tratamientos quirúrgicos. Y hoy, con ello, ha aumentado de manera importante el arsenal terapéutico del que disponemos para tratar las cardiopatías congénitas. El avance en el intervencionismo ha sido tan importante que permite hoy día su sistematización. El objetivo de este artículo es el de intentar plasmar dicha sistematización basándonos en nuestra experiencia a lo largo de estos 30 años que tuvimos la fortuna de vivir. La tabla 1 refleja la clasificación de las patologías congénitas susceptibles de tratamiento percutáneo. Al igual que los procedimientos quirúrgicos, podríamos considerarlos paliativos o correctores. El conocimiento de estos procedimientos, de sus indicaciones, de los resultados iniciales y tardíos, y el discernir sobre el efecto de estos tratamientos en la historia natural de la enfermedad, fueron siempre nuestros objetivos. En este primer artículo analizaremos el tratamiento percutáneo de las obstrucciones al tracto de salida de ambos ventrículos. En la segunda parte nos ocuparemos del cierre de defectos cardiacos.
Intervencionismo percutáneo en cardiopatías congénitas o en edad pediátrica
| Cardiopatía | Tratamiento |
| Obstrucciones al tracto de salida del ventrículo izquierdo | |
| Coartación de aorta (aorta a nivel del diafragma <12 mm) | Angioplastia con balón |
| Coartación de aorta (aorta a nivel del diafragma >12 mm) | Stent |
| Estenosis aórtica supravalvular | Stent |
| Estenosis aórtica valvular | Valvuloplastia |
| Estenosis subaórtica de membrana | Dilatación con balón |
| Miocardiopatía hipertrófica obstructiva | Embolización de ramas septales |
| Obstrucciones al tracto de salida del ventrículo derecho | |
| Estenosis pulmonar valvular | Valvuloplastia |
| Estenosis de injertos valvulados y homoinjertos pulmonares | Prótesis percutánea |
| Estenosis de ramas pulmonares | Stent |
| Cortocircuitos izquierda-derecha | |
| Comunicación interauricular | Oclusor percutáneo |
| Comunicación interventricular | Oclusor percutáneo |
| Ductus arterioso persistente | Oclusor percutáneo |
| Fístulas arterio-venosas o sistémico-pulmonares | Oclusor percutáneo, coils |
| Cortocircuitos derecha-izquierda | |
| Foramen oval permeable | Oclusor percutáneo |
| Fístulas con inversión del cortocircuito | Oclusor percutáneo, stent cubierto, coils |
| Fenestraciones quirúrgicas | Oclusor percutáneo |
| Disfunción ventricular izquierda | |
| De origen coronario (coronaria anómala, enfermedad de Kawasaki…) | Terapia celular |
| Miocardiopatía dilatada idiopática | Terapia celular |
La coartación aórtica tiene 2formas fundamentales de presentación clínica. En neonatos o lactantes pequeños suele manifestarse con insuficiencia cardiaca precoz, asociándose frecuentemente con otras malformaciones. Por otra parte, puede presentarse como lesión aislada a cualquier edad y ser diagnosticada durante la niñez, la juventud e incluso en la vida adulta. Aunque en muchos casos los pacientes permanecen asintomáticos durante años, a lo largo de la vida pueden presentar complicaciones severas que comprometen la historia natural de esta cardiopatía. En los casos en que la malformación no es corregida, con el paso de los años aparecen complicaciones severas derivadas de la hipertensión mantenida, como son deterioro de la función ventricular, aneurisma disecante y rotura aórtica, endocarditis infecciosa o endoarteritis y hemorragias cerebrales, complicaciones todas ellas graves que pueden acabar con la vida del paciente. Por lo tanto, desde hace años se viene recomendando la intervención en todos los casos tras el diagnóstico de la malformación.
Aunque el tratamiento de la coartación de aorta clásicamente ha sido considerado quirúrgico, desde 1982 un gran número de publicaciones han confirmado la eficacia de la dilatación con balón en la reducción del gradiente transcoartación y del porcentaje de estenosis angiográfica, tanto en caso de coartación nativa como en la reestenosis tras cirugía previa. Tras la angioplastia se consigue una reducción del gradiente transcoartación. Al mismo tiempo se observa un incremento del diámetro de la aorta por una rotura «controlada» de la íntima y parte de la media. Las complicaciones de la técnica se derivan de un daño incontrolado de la pared aórtica que, en los casos más graves, puede conducir a disección, a rotura aórtica y a la muerte del paciente en casos excepcionales. En el seguimiento es rara la reestenosis en los pacientes adultos, y la aparición de aneurismas es una complicación que puede aparecer en el 10% de los casos, según nuestra experiencia1. Desde la primera serie de pacientes con coartación «reparada» con stents en 19952 hasta la actualidad se ha mejorado claramente el tratamiento percutáneo de esta afección congénita, y hoy día parece ya mostrarse como el tratamiento de elección en adultos y niños por encima de 6años de edad. La angioplastia con balón queda reservada como medida paliativa a la edad neonatal y la lactancia, así como a niños menores de 6años con gradientes severos. La próxima llegada de los stents biodegradables se presenta como muy prometedora para esta primera edad en la que el implante de un stent definitivo impediría el crecimiento.
Implantación de stentLa técnica ha evolucionado desde las primeras descripciones2, coincidiendo con la disponibilidad de nuevas prótesis y mejoras en los balones. Inicialmente se utilizaba un stent de Palmaz montado manualmente sobre un balón de 40-60mm de longitud y de diferentes diámetros. Se pasa retrógradamente una vaina femoral entre 8 y 14French. Se realiza el implante y posteriormente se obtienen mediciones hemodinámicas y angiográficas. Se complementa el procedimiento con post-dilataciones adicionales según los requerimientos. Resulta útil la monitorización angiográfica durante la suelta con un catéter angiográfico 5F introducido por la femoral contralateral o por vía braquial. En relación con la medicación antitrombótica post-implante se utilizó la aspirina en los primeros casos. Sin embargo, actualmente no parece necesario el uso de medicación antitrombótica para prevenir la trombosis del stent debido a que la velocidad del flujo a nivel de la aorta hace tal prevención innecesaria. En la actualidad se dispone de stents más modernos, como es el caso del Numed Cheatham Platinum stent, que se monta sobre un ingenioso catéter compuesto por 2balones, uno interno más corto y de menor diámetro y otro externo más largo y de mayor diámetro. El inflado del balón interno fija el stent, puesto que es más corto que la longitud del mismo y permite la reubicación de este durante el implante. El balón externo suministra el diámetro final que hemos seleccionado. Este sistema tiene una serie de ventajas potenciales sobre el stent de Palmaz: a)superior radioopacidad secundaria a la composición de platino; b)menos rigidez debido a la maleabilidad de los componentes metálicos de esta prótesis; c)menor capacidad de producir traumas en la pared aórtica debido a lo redondeado de sus bordes; d)mayor rango de expansión, y e)una superior selección de longitud del stent para cubrir todo tipo de demandas.
ResultadosTenemos una experiencia amplia de 20años en el uso de la implantación de stents en la coartación de aorta3,4. Hemos tratado un total de 158pacientes. En 23, con una edad menor de 6años, el procedimiento fue paliativo, precisando ulterior re-expansión con el crecimiento del paciente. En los restantes 135, mayores de 6años, la reparación con stent fue definitiva. De ellos, 41fueron niños (entre 6 y 12años), 22 adolescentes (13-17años) y 72adultos >17años. Veintiuno habían sido intervenidos quirúrgica o percutáneamente (14 angioplastias con balón, 6 cirugías y uno con ambos procedimientos). En todos los casos se alcanzó una reducción significativa del gradiente transcoartación. En 53pacientes la coartación tratada con stent fue considerada compleja, por poseer alguna o más de una de las siguientes adversidades para recibir cualquier tipo de tratamiento: aneurisma relacionado con la coartación (n=12), interrupción completa de la aorta (n=8), coartación hipoplásica (n=7), coartación tortuosa desfavorable (n=17), coartación larga y difusa (longitud stentada >50mm; n=6), paliación previa con stent (tras cirugía o angioplastia fallidas) (n=10), localización poco usual (arco transverso, aorta abdominal; n=9), abordaje quirúrgico por arteria subclavia (n=3). Diecinueve pacientes presentaban más de una de estas condiciones adversas.
Todos los pacientes con coartación compleja recibieron el implante de un stent (desnudo o cubierto) con éxito. La figura 1 muestra un ejemplo de interrupción completa de la aorta tratada con stent. La figura 2, otro ejemplo con aneurisma asociado tratado con stent cubierto encargado a la medida. El gradiente pico transcoartación descendió de 42±18mmHg a 5±7mmHg. Un paciente de 55años que tenía una recoartación tras cirugía en su juventud presentó muerte súbita 3h después del implante de 3stents. Un paciente presentó un ictus talámico tras el tratamiento, del que se recuperó, dejando pocas secuelas. No hubo otras complicaciones. Tras un seguimiento medio de 10±6años en los 52supervivientes con coartación compleja, un paciente de 65años con interrupción completa al tratamiento presentó una muerte no cardiaca 4años después del tratamiento. Los restantes 51pacientes persisten vivos y asintomáticos, sin hipertensión basal, sin gradiente residual y sin formación de aneurismas.
Actualmente el tratamiento percutáneo de la coartación de aorta en niños mayores de 6años con aorta abdominal mayor de 12mm, adolescentes, jóvenes y adultos es la implantación de stents, habiéndose abandonado la simple angioplastia con balón debido a las complicaciones tardías anteriormente descritas. Dado el excelente resultado tardío que tiene la implantación de prótesis en esta malformación, pensamos que actualmente constituye el tratamiento de elección en pacientes con coartación aórtica4. Los stent cubiertos y los encargados a medida, según la anatomía de casos complejos, han supuesto avances importantes.
Stent en estenosis supravalvular aórticaEs la localización menos frecuente de la estenosis aórtica. Se han descrito 3tipos anatómicos. El más frecuente consiste en una estenosis localizada en forma de reloj de arena inmediatamente por encima de los senos aórticos. El segundo tipo consiste en una membrana fibrosa localizada y una aorta de tamaño normal. La tercera variedad está representada por una hipoplasia uniforme de la aorta ascendente, empezando justo por encima de los senos de Valsalva. En todos los casos los ostium coronarios preceden a la zona obstructiva y, por tanto, están expuestos a alta presión. De acuerdo con esto, las arterias coronarias llegan a dilatarse y hacerse tortuosas, lo que facilita la aparición precoz de arterioesclerosis. Es una enfermedad progresiva y el pronóstico sin tratamiento es nefasto. La corrección quirúrgica ha cambiado el pronóstico y el resultado a largo plazo de estos pacientes. Sin embargo, en algunos casos puede aparecer reestenosis y necesidad de nueva reoperación, especialmente en las formas hipoplásicas.
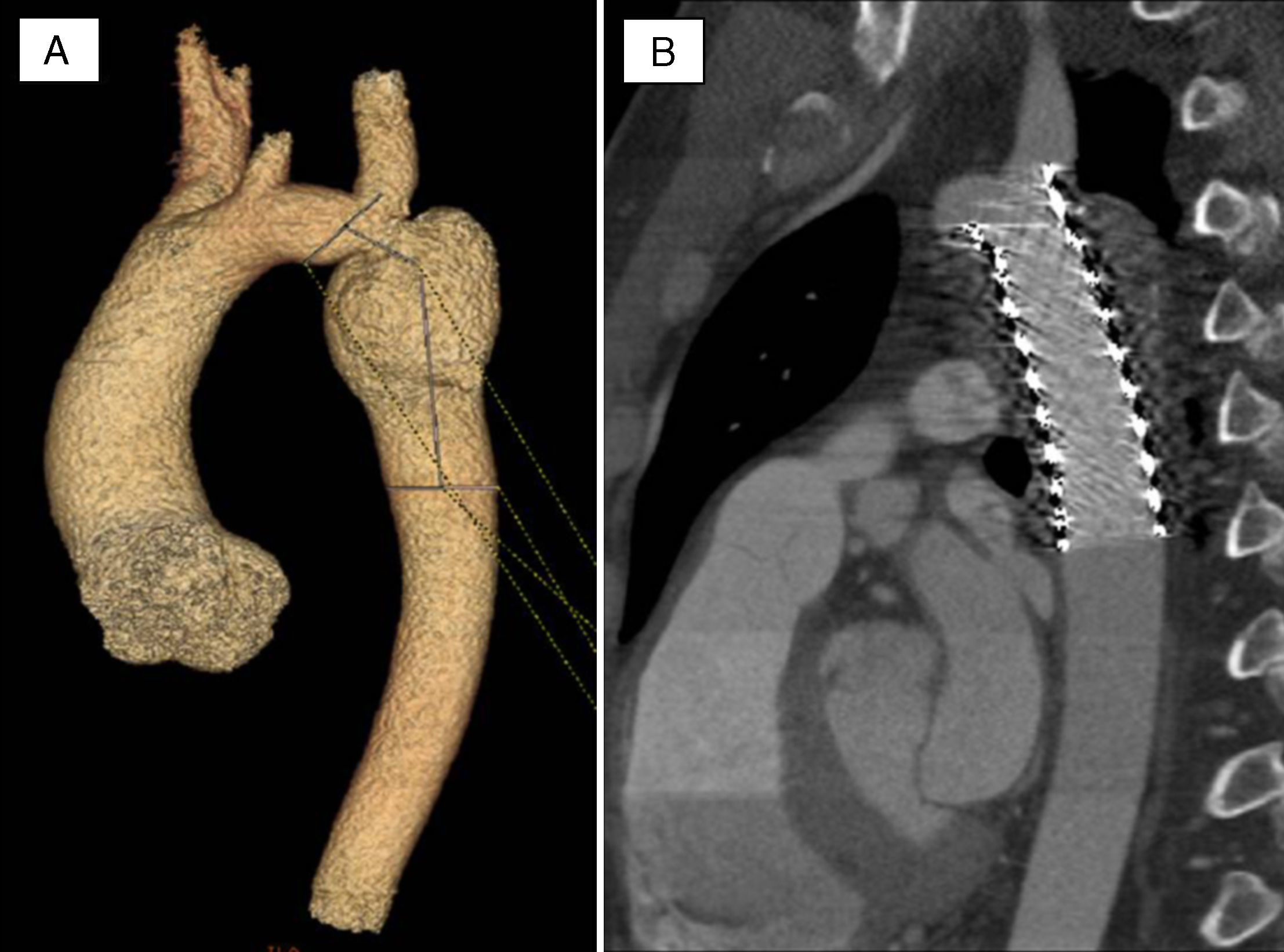
Tratamiento percutáneoLa dilatación con balón puede ser un procedimiento útil en la forma diafragmática, aunque en las formas con cierto grado de hipoplasia la simple dilatación falla en alcanzar la descompresión efectiva. Los grupos con amplia experiencia en la implantación de stents en coartación de aorta podrían extender esta modalidad a esta otra localización de estenosis en la aorta. Nosotros tenemos tratados 3pacientes con estenosis supraaórtica mediante implantación de stent5,6. La figura 3 muestra un ejemplo de implante de stent en un paciente con estenosis supraaórtica hipoplásica previamente operada y con reestenosis difusa con adecuada descompresión tras el implante. Los resultados iniciales son prometedores, aunque es un procedimiento no exento de posibles complicaciones. Solo grupos expertos debieran progresar en esta terapia. La técnica es muy similar a la descrita en la coartación de aorta, con mayor dificultad en el implante debido a que se necesita mucha precisión en el momento de la suelta por la proximidad de los ostium coronarios y de las valvas aórticas que accidentalmente pueden ser atrapadas por el stent6. Por tanto, si se decide abordar este tipo de patologías se precisa la utilización de adenosina o marcapasos a alta frecuencia para producir una asistolia transitoria y evitar los movimientos de vaivén del stent con el ciclo cardiaco.
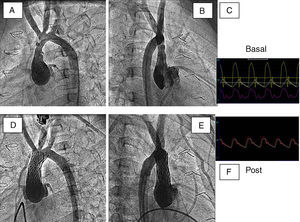
Aortografías (proyecciones oblicua-izquierda y oblicua-derecha) antes (A y B) y después (D y E) del implante de un stent en un paciente con estenosis supraaórtica operada que presentó reestenosis y requirió tratamiento percutáneo. C y F muestran los cambios observados tras el implante en las presiones simultáneas de aorta ascendente y descendente.
El tratamiento de elección en este tipo de patologías es quirúrgico, aunque en pacientes seleccionados el tratamiento con stents puede ser una alternativa eficaz a la cirugía.
Valvuloplastia aórticaEn la estenosis aórtica la válvula suele estar malformada y puede ser unicúspide, bicúspide o tricúspide. Las válvulas unicúspides suelen producir una obstrucción severa en las primeras etapas de la vida, y son malformaciones que se presentan en el neonato o el lactante. Las válvulas bicúspides pueden ser estenóticas con fusión comisural desde el nacimiento pero más comúnmente no son responsables de estenosis severa hasta la niñez; sin embargo, su arquitectura anormal genera un flujo turbulento que traumatiza las valvas y produce fibrosis, aumento de la rigidez y calcificación, con el consiguiente estrechamiento del orificio aórtico. Una tercera forma es la válvula tricúspide con fusión comisural de las mismas. Aunque muchas de estas válvulas pueden tener una función aceptable a lo largo de la vida, el flujo turbulento puede favorecer la progresión de la severidad. En los adultos este tipo de estenosis es muy similar a la de origen reumático o degenerativo.
Técnica de dilataciónLa valvuloplastia percutánea con catéter-balón en el tratamiento de la estenosis aórtica valvular congénita fue introducida por primera vez por Lababidi en 19847. La selección del catéter-balón se hace en base a la medida del anillo aórtico y la estabilización del mismo puede facilitarse con adenosina i.v. o marcapasos a frecuencias elevadas. La heparinización a 1mg/kg de peso es recomendable durante el procedimiento.
ResultadosEn la mayoría de los casos se obtiene una descompresión ventricular efectiva, produciéndose en ocasiones algún grado de progresión de insuficiencia aórtica. Sin embargo, la insuficiencia aórtica severa es una complicación poco frecuente (5-6% de los casos). Las complicaciones en la vía de acceso femoral se han reducido en los últimos años, coincidiendo con la mejoría en el perfil de los catéteres-balón que actualmente están disponibles. En el seguimiento, los pacientes tratados con catéter-balón no suelen presentar reestenosis en los primeros años. La probabilidad libre de episodios a 8años llega a ser del 56%8. El grado de insuficiencia aórtica y un mayor gradiente transvalvular post-procedimiento fueron los mejores predictores de reintervención tardía8.
IndicacionesSon buenos candidatos para esta modalidad terapéutica los pacientes con estenosis aórtica severa, válvula flexible y ausencia de regurgitación que presentan síntomas de disnea, angina o síncope. En pacientes asintomáticos, en general se acepta que los casos con válvula favorable y estenosis con un grado de obstrucción >70mmHg deben ser tratados. Los pacientes con válvula calcificada o con insuficiencia significativa serían candidatos a cirugía, por el momento.
Dilatación con balón de estenosis subaórtica de membranaBajo el término de estenosis subaórtica de membrana subyace un amplio espectro de patologías relacionadas con la existencia de estructuras subaórticas fijas y localizadas. A diferencia de la estenosis subaórtica hipertrófica idiopática, se pueden distinguir 3tipos: a)el llamado «tipo membranoso», un delgado diafragma de tejido fibroso que se encuentra en el tracto de salida del ventrículo izquierdo en forma de media luna o anillo, situado a unos 0,5-2cm bajo la válvula aórtica y que puede implicar también a la valva anterior de la válvula mitral; b)el segundo tipo se trata de una cresta fibromuscular más gruesa que puede tener base muscular y constituir una obstrucción «tipo collar», y c)el tercer tipo es un túnel fibromuscular que estenosa el tracto de salida ventricular izquierdo a lo largo de varios centímetros de extensión. Algunos autores han propuesto que estos 3tipos podrían estar interrelacionados, siendo el tipo membranoso el extremo más leve del espectro. En cualquier caso, la presentación clínica más común corresponde al tipo membranoso (85%), y es sobre la única forma en la que se puede actuar percutáneamente de forma eficaz9.
Técnica de dilataciónEs muy parecida a la de la valvuloplastia aórtica, con la diferencia fundamental de la elección del tamaño del balón, que debería ser ligeramente superior al diámetro del anillo. Es recomendable la realización de una ventriculografía izquierda en oblicua anterior derecha a 30° y axial longitudinal, así como una aortografía en oblicua izquierda. Tras la fase diagnóstica se administra un bolo intravenoso de heparina (1mg/kg de peso) y se avanza una guía hasta ubicarla en el ápex ventricular izquierdo. Sobre esta guía se introduce un catéter-balón hasta la cavidad ventricular izquierda, y una vez ubicado correctamente a nivel de la membrana se infla hasta ver la desaparición de la muesca. Esta maniobra se facilita mediante la inyección intravenosa de adenosina a dosis altas para producir una asistolia transitoria o mediante la utilización de un marcapasos a frecuencias muy elevadas que reduzcan marcadamente el gasto cardiaco y permitan una estabilización más fácil del balón.
ResultadosLa dilatación con balón es un método efectivo en la reducción de la obstrucción subaórtica9. Se observan mejores resultados en los pacientes con gradientes basales inferiores, mayor tamaño del anillo aórtico y una membrana más distante de la válvula. El seguimiento a largo plazo10,11 demuestra la efectividad del tratamiento en la mayor parte de los pacientes si la selección de pacientes es adecuada. Sin embargo, alrededor del 15% de los pacientes más jóvenes pueden desarrollar reestenosis10. Se puede intentar una nueva dilatación y obtenerse beneficios similares en el grado de descompresión ventricular si las características anatómicas son favorables. Estos resultados iniciales se mantienen hasta 17años en una amplia serie de 76pacientes12.
IndicacionesResulta fundamental la selección de candidatos a la dilatación con balón. Los casos con membrana fina (<3mm) y distante de la válvula que provoca una obstrucción con gradiente mayor de 40-50mmHg son los candidatos ideales para este tipo de tratamiento. No deben incluirse los pacientes con membranas que poseen en su base un rodete fibromuscular. Dado que esta enfermedad es progresiva, el tratamiento percutáneo y la cirugía pueden ser métodos complementarios a lo largo de la vida del paciente11-13.
Obstrucciones al tracto de salida de ventrículo derechoValvuloplastia pulmonarLa estenosis pulmonar valvular aislada es una anomalía relativamente común, con una prevalencia estimada de hasta el 10% de las cardiopatías congénitas. Con septo íntegro, se produce una sobrecarga tipo barrera que puede llegar a ser muy severa, incluso a edades iniciales. Estos pacientes, con foramen oval permeable, pueden presentarse con insuficiencia cardiaca e hipoxemia. La anatomía de la estenosis pulmonar valvular presenta un gran espectro de severidad: desde la forma crítica de estenosis pulmonar (mínimo orificio puntiforme), habitualmente acompañada de hipoplasia del ventrículo derecho y presente en neonatos críticamente enfermos, a la estenosis pulmonar severa con ventrículo derecho de tamaño normal o dilatado, hasta la estenosis leve que permanece estable a lo largo de toda la vida. En las formas moderadas existen entre 2 y 3valvas, incluso en algunas ocasiones 4, y se encuentran relativamente bien formadas con solo una fusión comisural parcial y con engrosamiento de los bordes libres. En la forma severa, la válvula habitualmente es como un cono fibroso uniforme con un orificio estenótico central y circular con 2 o 3crestas en el lado arterial. La válvula raramente se encuentra calcificada, salvo en caso de pacientes mayores, ya que muchos de ellos han sufrido una endocarditis de la válvula. En niños y adultos jóvenes el tejido de las valvas puede tener una apariencia mixomatosa, y ocasionalmente en pacientes adultos pueden estar engrosadas y deformadas. La válvula pulmonar displásica se debe a la existencia de un tejido retraído, engrosado y rígido situado en el lugar de la válvula pulmonar donde no existe fusión comisural. El anillo pulmonar suele ser pequeño y pueden aparecer bandas fibrosas en los senos. Este tipo de anatomía ocurre en el 5-10% de los pacientes con septo interventricular íntegro, y en general son malos candidatos para el tratamiento percutáneo.
TécnicaKan, en 198214, fue la primera en describir un caso de un paciente de 8años de edad al que le fue realizada una valvuloplastia con catéter-balón. Desde entonces la técnica ha quedado estandarizada, con pocas modificaciones a lo largo de los años. Básicamente consiste en cruzar la válvula estenótica con un catéter de agujero terminal. A través del catéter se introduce una guía que sirve de soporte para el catéter-balón, que se introduce por vía venosa femoral y se ubica a nivel de la válvula estenótica. Una vez inflado el balón se retira y de nuevo se determinan parámetros hemodinámicos y angiográficos para valorar el resultado del procedimiento. En relación con otro tipo de valvuloplastia existen algunas diferencias técnicas que merece la pena resaltar. En primer lugar la valvuloplastia pulmonar es más sencilla que la valvuloplastia en la obstrucción al tracto de salida ventricular izquierdo. En general, no se necesita disminución del gasto cardiaco con adenosina o con marcapasos y el tamaño del balón puede ser ligeramente superior al anillo pulmonar. La tolerancia durante el inflado depende de la presencia o no de foramen oval o comunicación interauricular. En presencia de estas situaciones se produce un cortocircuito masivo derecha-izquierda que evita la caída del gasto cardiaco y de la presión arterial. En pacientes con septo interauricular íntegro se produce una hipotensión severa, como en el caso de la valvuloplastia aórtica que precisa rapidez en el inflado y desinflado del balón.
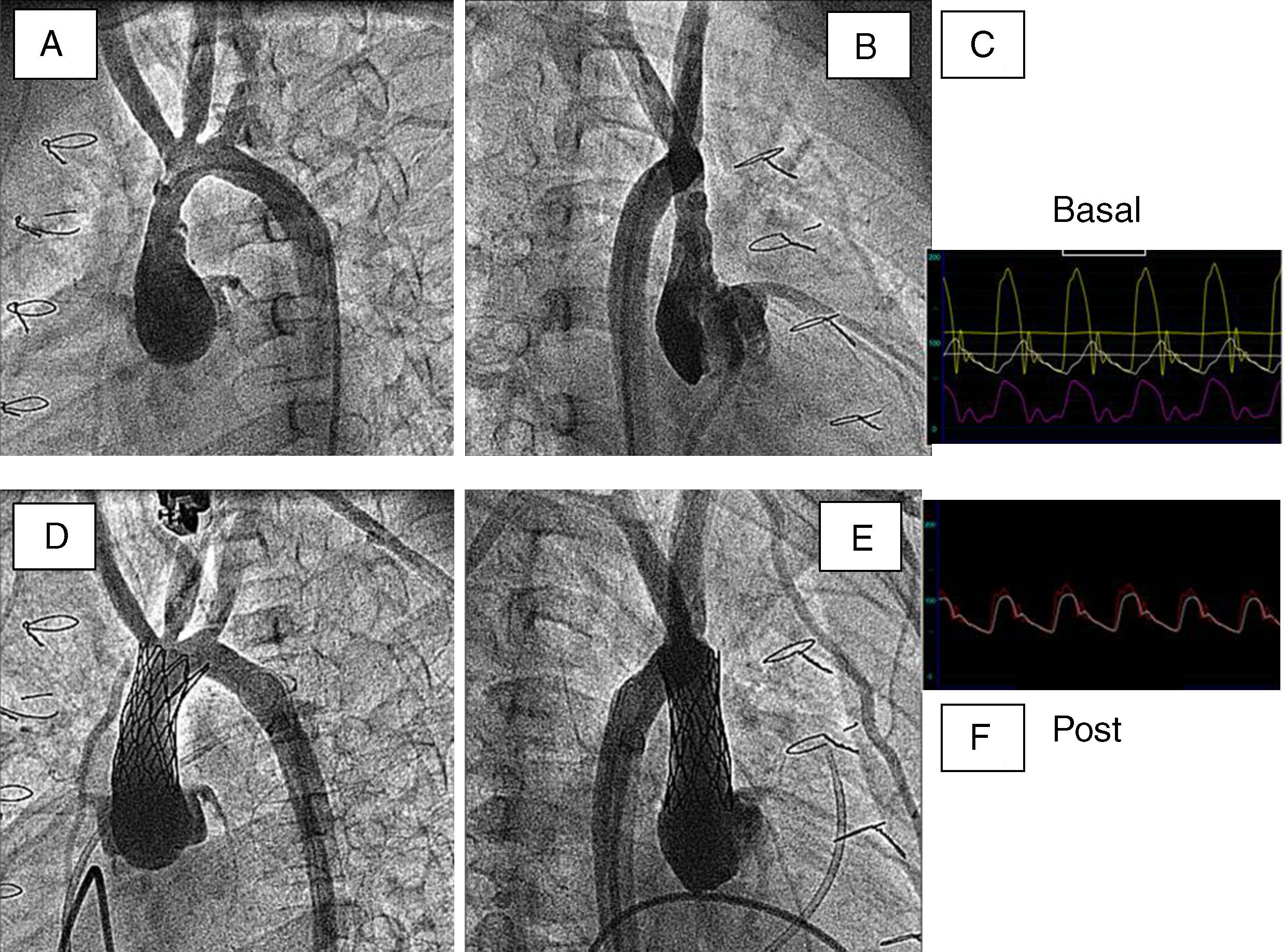
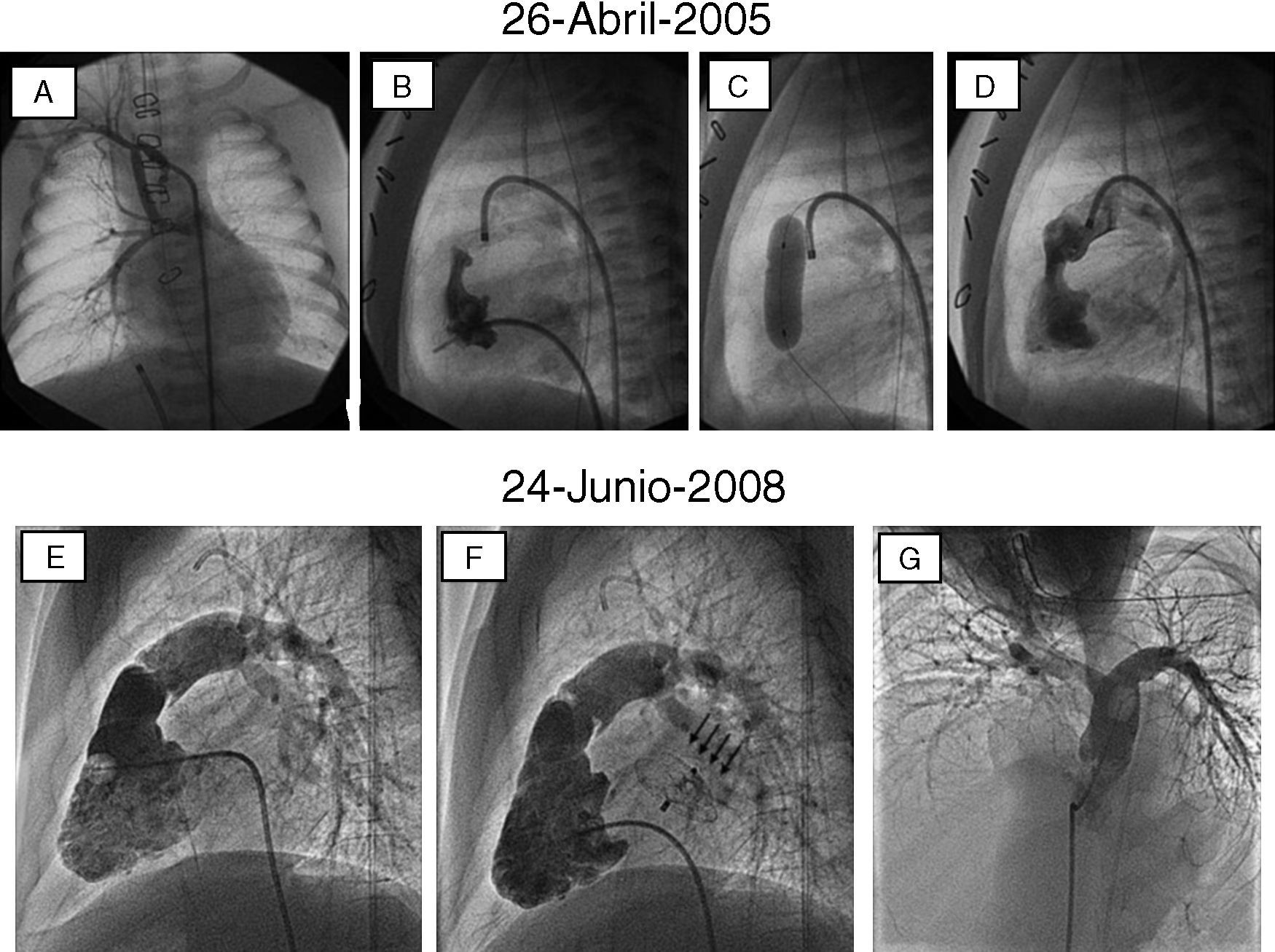
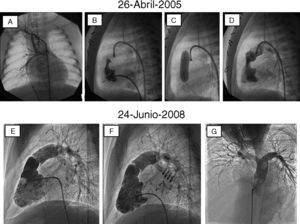
ResultadosLa valvuloplastia pulmonar ofrece resultados inmediatos superponibles a los obtenidos mediante cirugía. Inmediatamente tras la dilatación se consigue un importante descenso de la presión sistólica del ventrículo derecho así como del gradiente pico a través de la válvula pulmonar. Igualmente, se consigue un aumento del tamaño del jet a través de la válvula pulmonar, lo que traduce un aumento del área valvular. Por otro lado, la reducción del gradiente obtenido inmediatamente post-procedimiento puede acentuarse a los pocos días en los pacientes con reacción infundibular post-dilatación, que cede espontáneamente en breve plazo. Además, en los pacientes con disfunción ventricular se observa una mejoría inmediata tras la dilatación. Por tanto, en la mayoría de los pacientes se consigue una descompresión efectiva del ventrículo derecho, con una mínima incidencia de complicaciones y con un tiempo reducido de hospitalización (24-48h tras el procedimiento). A la descompresión ventricular derecha se unen otros beneficios, como la desaparición o disminución de la insuficiencia tricuspídea, la disfunción ventricular derecha en aquellos pacientes en los que existía previamente, y la disminución o desaparición del cortocircuito que en mayor o menor grado pudiera existir a través del foramen oval. Los estudios de seguimiento mediante control de eco-doppler demuestran el mantenimiento a largo plazo del beneficio alcanzado tras la dilatación en términos de descompresión ventricular15. Aunque la reestenosis ha sido descrita tras la valvuloplastia pulmonar, cabe destacar que en la literatura se incluyen poblaciones muy dispares de diferentes edades, incluyendo neonatos y válvulas displásicas y experiencias muy iniciales con diferentes técnicas que pudieran explicar estos resultados. En presencia de una válvula flexible que abre en cúpula y en niños mayores de un año con una técnica adecuada, la reestenosis resulta una rareza y puede ser considerada como un resultado inicial inadecuado. En casos de atresia pulmonar no infundibular, la perforación de la membrana atrésica permite la apertura con balón y el establecimiento de un flujo anterógrado, generalmente con insuficiencia pulmonar, que hace crecer al ventrículo derecho. Con el tiempo, el corazón se hace biventricular y el tejido valvar se reconfigura, completándose un remodelado ventricular derecho favorable, que puede permitir el cierre percutáneo de la comunicación interauricular, como demuestra el caso descrito en la figura 4.
Evolución del corazón derecho en un paciente con atresia pulmonar con septo íntegro que inicialmente requirió fístula sistémico-pulmonar de Blalock-Taussig (A) que resultó insuficiente, por lo que se procedió a la apertura de la membrana atrésica (B-D). Al cabo de casi 3años, el ventrículo derecho, que era hipoplásico, mostró un desarrollo adecuado en tamaño y función, lo que permitió el cierre de la comunicación interauricular con dispositivo de Amplatz (flechas) (E y F). La angiografía en arteria pulmonar (G) mostró también un adecuado desarrollo del sexto arco con competencia adecuada del remanente valvular.
En general se acepta que no debe realizarse una valvuloplastia pulmonar en pacientes con gradiente transpulmonar <50mmHg, aconsejando seguimiento ecocardiográfico-doppler en estos pacientes en espera de un posible aumento de la severidad. Algunos autores defienden que las estenosis pulmonares con válvulas displásicas son una contraindicación relativa para la realización de valvuloplastia con balón. Por el contrario, otros piensan que es el tratamiento inicial de elección, incluso en pacientes con síndrome de Noonan, aunque en el futuro se precise otra intervención; en estos casos se recomienda empleo de balones mayores hasta conseguir una relación anillo/balón de 1,4-1,5. En resumen, consideramos indicación de valvuloplastia transluminal pulmonar las estenosis pulmonares moderadas-severas (gradiente >50mmHg), independientemente de las características de la válvula (displásica o no) y del tratamiento previo (cirugía o valvuloplastia). En el primer caso se buscará una acción paliativa, y en presencia de una válvula flexible se perseguirá una descompresión ventricular más definitiva.
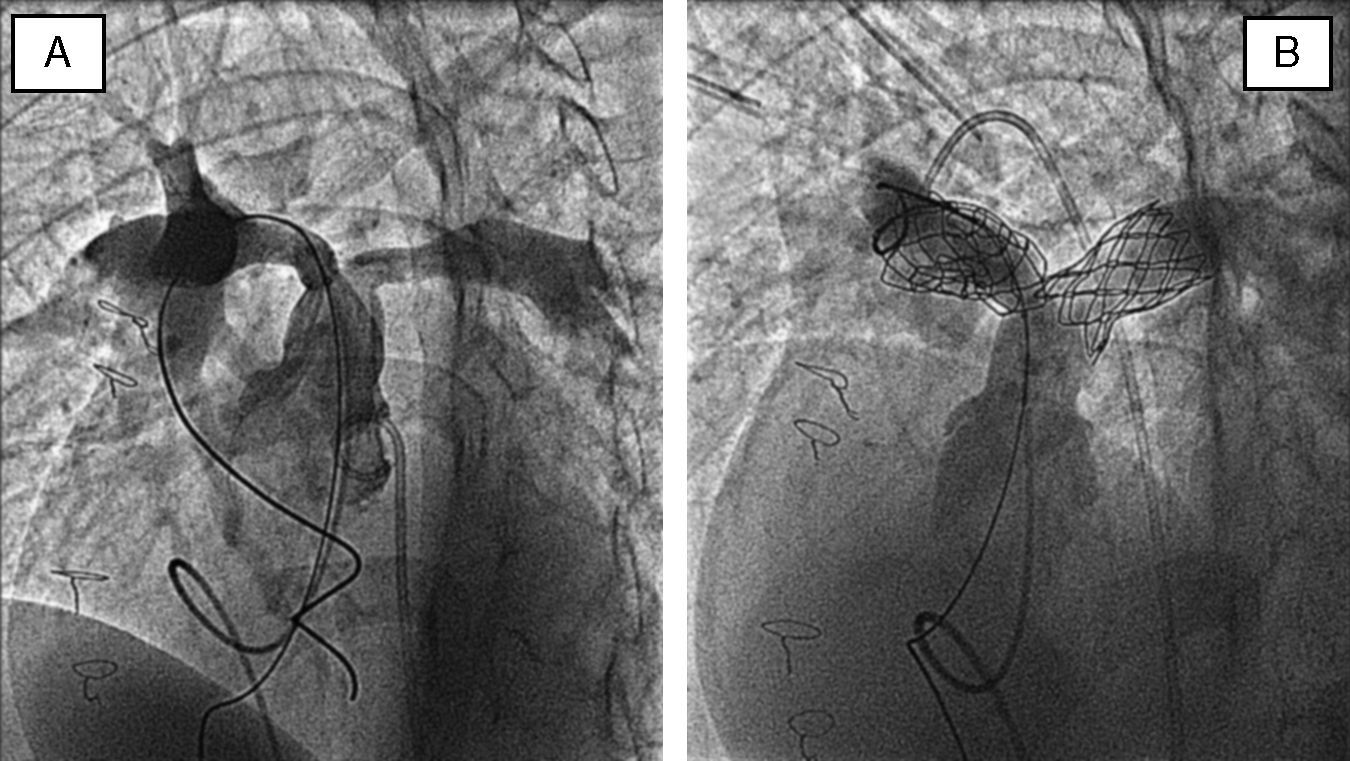
Implante de válvula pulmonarEl implante percutáneo de válvulas cardiacas continúa en progreso. Por el momento, en el tracto de salida de ventrículo derecho el único dispositivo disponible es la válvula biológica Melody (Medtronic) construida de yugular de bovino e implantable con stent. La experiencia mundial es aún corta, pero no deja dudas de su seguridad y de su eficacia en el tratamiento de ciertas obstrucciones al tracto de salida de ventrículo derecho. La primera implantación en seres humanos fue publicada por el mismo autor en el año 200016, y desde entonces se han implantado en el mundo unas 4.250 válvulas; en nuestro país unas 80, y en nuestro servicio, 15 desde el año 2008.
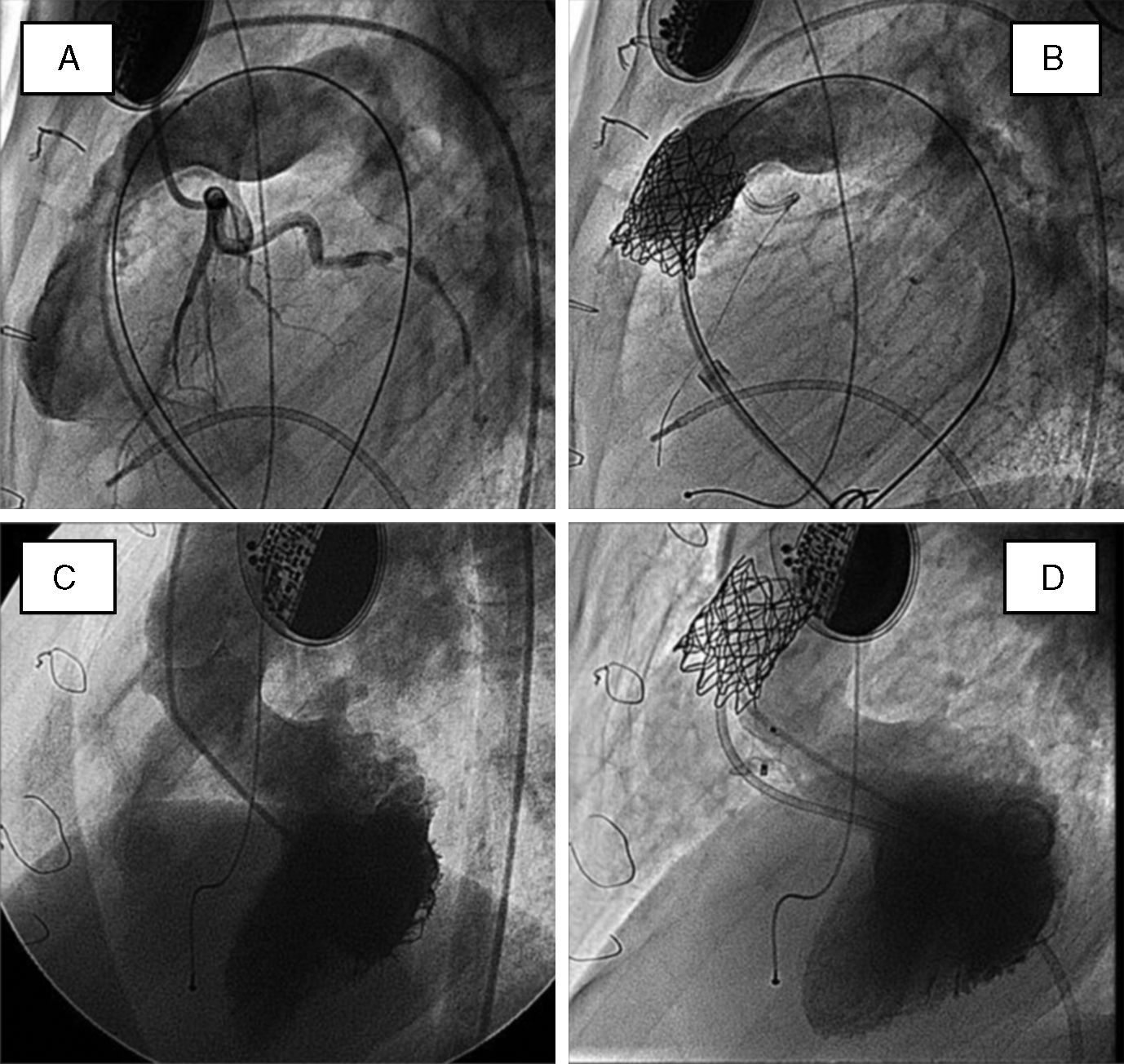
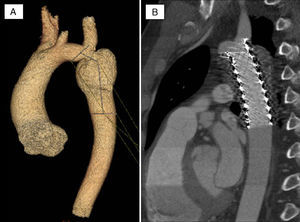
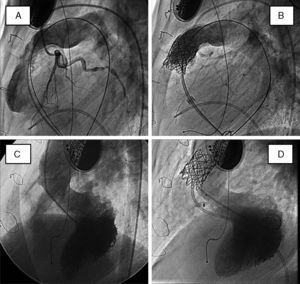
Técnica y resultadosAntes de la implantación se recomienda un estudio no invasivo completo con ecocardiografía y TAC multicorte para objetivar las relaciones entre el conducto degenerado y las arterias coronarias. En ocasiones, cuando existe insuficiencia pulmonar, la resonancia magnética también tiene utilidad diagnóstica. Antes del implante se realiza un cateterismo diagnóstico derecha-izquierda con registro de presiones pulmonares y varias angiografías en diferentes proyecciones en el tracto de salida de ventrículo derecho. Se pasa una guía de alto soporte a la arteria pulmonar distal y sobre la misma se implanta un primer stent de Numed que facilita la implantación de la válvula y refuerza la pared disminuyendo la posibilidad de fracturas. Se dispone de un modelo único que se monta sobre un sistema bibalón con 3diámetros diferentes: 18, 20, 22mm. El diámetro se selecciona de acuerdo con el tamaño del conducto previamente implantado. Una vez montada la válvula manualmente, se avanza todo el sistema hasta el tracto de salida del ventrículo derecho y se implanta en el mismo segmento que el stent previo. Se completa el procedimiento mediante registro de gradientes en el tracto de salida ventricular derecho y angiografía pulmonar. El procedimiento ofrece muy buenos resultados, con una reducción inmediata del gradiente entre ventrículo derecho y pulmonar. Al mismo tiempo suprime la insuficiencia pulmonar en el caso de que existiera (fig. 5A,B). Las complicaciones que se han descrito son bajas si se toman todas las precauciones. En muy bajos porcentajes se han descrito la rotura del conducto (en casos muy degenerados), la embolización del dispositivo, la oclusión de una de las ramas pulmonares y la compresión coronaria. Esta última complicación puede evitarse si se realiza una TAC multicorte previa en la que se analiza la distancia entre el conducto y el árbol coronario nativo. A medio plazo esta técnica presenta buenos resultados, estando el 60% de los pacientes libre de reintervención sobre el tracto de salida ventricular derecho a los 4años del implante17.
Angiografías basales (A y C) y post-tratamiento combinado (B y D) de un paciente con pseudotruncus que fue operado en la infancia y en la adolescencia. Se implantó un homoinjerto que degeneró, presentando a los 16años una comunicación interventricular residual. En el mismo procedimiento percutáneo se implantó una válvula Melody y se cerró la comunicación residual con dispositivo de Amplatz. A)Arteriografía pulmonar en proyección lateral, con inyección simultánea en arteria coronaria izquierda. B)Idéntica inyección tras el implante valvular; obsérvese la guía coronaria en la descendente anterior, como medida de protección. C)Inyección en ventrículo izquierdo (proyección oblicua-izquierda) basal, que muestra el chorro de contraste a través de la comunicación interventricular. D)Idéntica inyección tras el cierre percutáneo.
Las indicaciones de la válvula son fundamentalmente en pacientes con injerto pulmonar degenerado. En caso de reestenosis se requiere un gradiente transpulmonar severo, y en caso de insuficiencia, de presencia de síntomas o de demostración en estudios no invasivos, de una dilatación de ventrículo derecho o un empeoramiento de la función.
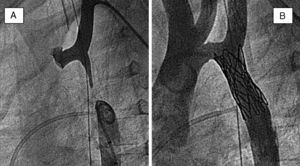
Stent en estenosis de ramas pulmonaresSe estima que la incidencia de esta malformación oscila entre el 2 y el 3% de todas las malformaciones congénitas. Existe una fuerte asociación con la tetralogía de Fallot y con la atresia pulmonar. La historia natural es variable y depende de la severidad y de la extensión de las estenosis dentro de las ramas pulmonares, y en algunos casos se puede dar una hipoplasia severa de todo el árbol pulmonar. En casos severos los pacientes evolucionan a disfunción ventricular derecha y puede complicarse con tromboembolismos y hemoptisis durante los primeros 5años de vida. La posibilidad de intervención mecánica depende de la localización y de la extensión de las estenosis.
La angioplastia con balón constituyó el primer abordaje transluminal de estos pacientes. La técnica es similar a la angioplastia en otras localizaciones, con la diferencia de que en estos casos se recomendaba utilizar balones de alta presión y una sobredimensión del diámetro del balón en relación con el tamaño del vaso. El registro VACA18 reportó 156pacientes, en los que se consiguió un incremento del diámetro del vaso de 4,5±2 a 6,8±3. Hubo complicaciones en 21pacientes, con 6muertes durante el procedimiento. El éxito primario no superó el 60%, por lo que en la actualidad se prefiere tratar estas malformaciones mediante la implantación de stents, siendo la modalidad terapéutica de elección en este tipo de pacientes.
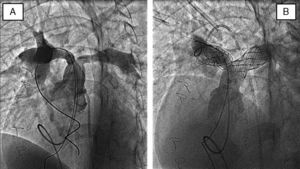
TécnicaSe recomienda realizar un cateterismo derecho-izquierdo, pasar una guía rígida a través de la estenosis, anticoagular con heparina intravenosa y pasar sobre la guía una vaina distal a la estenosis. Una vez conseguido avanzar el extremo de la vaina distal a la estenosis se introduce a su través el stent montado sobre el balón. Se retira la vaina, se expone el stent montado y se realiza la suelta bajo control angiográfico con otro catéter venoso. El diámetro del balón se selecciona en relación al diámetro del vaso de referencia (fig. 6).
ResultadosEn una serie de pacientes procedentes de Houston y Boston, O’Laughlin et al.19 publicaron 58pacientes tratados con stents. Se obtuvieron buenos resultados inmediatos, pasando el gradiente transestenosis de 55±33 a 14±13mmHg, con un aumento del diámetro del vaso de 4,6±2 a 11,3±3mm. Hubo un solo caso de mortalidad por embolismo pulmonar masivo debido al desprendimiento de un trombo auricular. Se precisó redilatación en 14pacientes en un tiempo medio de seguimiento de 10meses.
IndicacionesEl tratamiento con stents ha sido particularmente efectivo en el tratamiento de las estenosis de arteria pulmonar postoperatoria, para las cuales un nuevo procedimiento quirúrgico tiene resultados limitados. También resulta de sumo interés en pacientes con corazón univentricular y estenosis de ramas posquirúrgicas tras intervención de Norwood seguida de Glenn. Por lo tanto, el tratamiento con stents resulta de elección en pacientes con estenosis de rama pulmonar severa y ha demostrado una baja tasa de reestenosis (3%). Si la implantación se realiza en un sujeto en crecimiento, se puede requerir una redilatación del stent cuando se precise, lo que puede ser realizado con seguridad y eficacia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.