La hipertensión pulmonar (HTP) es una enfermedad de baja prevalencia que puede afectar a mujeres en edad fértil. Según las distintas series, en estas pacientes la mortalidad materna durante el embarazo oscila entre el 30 y el 50%. La mayoría de las muertes maternas ocurren hacia el 7.°-9.° día del puerperio. En algunas series se ha encontrado que la HTP es la enfermedad cardiovascular que mayor mortalidad materna conlleva. Si bien la supervivencia fetal es mayor, la hipoxia materna supone un factor de riesgo para el desarrollo de crecimiento intrauterino retardado y parto pretérmino.
Aunque en la última década el tratamiento con los nuevos fármacos vasodilatadores ha mejorado la supervivencia de los pacientes que padecen esta enfermedad, no hay ensayos cínicos que hayan valorado su utilización durante el embarazo.
En esta revisión se abordarán aspectos de la circulación pulmonar y cambios hormonales que ocurren en la gestación, la evidencia clínica-experiencia disponible y, por último, aspectos prácticos del manejo en el embarazo, el parto y el puerperio de estas pacientes.
Pulmonary hypertension is a disease of low prevalence, which can affect women of childbearing age. According to different series, maternal mortality in these patients during pregnancy ranges from 30-50%. Most maternal deaths occur around day 7-9 of puerperium. Some series have found that pulmonary hypertension is the cardiovascular disease that leads to the highest maternal mortality. Although foetal mortality is lower, maternal hypoxia is a risk factor for the development of intrauterine growth delay and preterm delivery.
Although new treatment with vasodilator drugs in the last decade has improved survival of patients with this disease, there are no trials that have evaluated their clinical use during pregnancy.
In this article we will review the different issues on pulmonary circulation and hormonal changes during pregnancy, the available clinical evidence and experience, and finally management of these patients during pregnancy, childbirth and puerperium.
La hipertensión pulmonar (HTP) es una enfermedad de mal pronóstico, y aunque es de baja prevalencia puede afectar a mujeres en edad fértil, ocasionando una mortalidad materna del 30 al 50%1-3.
Los objetivos de la presente revisión son abordar aspectos de la circulación pulmonar y cambios hormonales que ocurren en la gestación, la evidencia clínica-experiencia disponible y, por último, aspectos prácticos del manejo en el embarazo, el parto y el puerperio de estas pacientes.
Gestación y sistema cardiovascularCambios fisiológicos en la paciente embarazadaDurante el embarazo ocurren una serie de cambios fisiológicos que se inician ya en el primer trimestre, alcanzan su máximo al final del segundo y se extienden hasta los 2 meses después del parto. Entre ellos se encuentran los siguientes4:
- •
Aumento del volumen plasmático (10, 30 y 45% en el primer, segundo y tercer trimestre, respectivamente). El volumen de glóbulos rojos aumenta en menor proporción, lo que explica la anemia relativa de la embarazada.
- •
Aumento del gasto cardíaco, del 40% aproximadamente, que alcanza su máximo a finales del segundo trimestre. Este incremento se debe principalmente a un aumento del volumen sistólico (30%) y, en menor medida, al aumento de la frecuencia cardiaca (10-15 latidos/min). El gasto cardiaco varía en forma importante de acuerdo con la posición debido a que, en posición supina, el útero grávido comprime la vena cava inferior, reduciendo así el retorno venoso.
- •
Disminución de las resistencias vasculares sistémicas desde el primer trimestre, lo que provoca una reducción de la presión arterial media.
- •
Hipercoagulabilidad sanguínea, como resultado del incremento de los niveles de fibrina, reducción de la actividad fibrinolítica y aumento de la actividad procoagulante.
- •
Durante el parto, las contracciones uterinas agregan 500ml de sangre a la circulación. El estrés y el esfuerzo del periodo expulsivo incrementan el tono simpático, aumentando la presión de la aurícula derecha, la presión arterial, el gasto cardiaco y el consumo miocárdico de oxígeno.
- •
En el puerperio inmediato existe un aumento brusco de las resistencias vasculares pulmonares.
- •
A pesar de la rápida normalización del volumen sanguíneo en el puerperio, el retorno completo del sistema cardiovascular al estado previo al embarazo es un proceso lento, que puede tardar meses.
En las pacientes con HTP, caracterizadas por tener las resistencias vasculares pulmonares fijas y elevadas, existe una gran dificultad para el manejo del gasto cardiaco elevado durante el embarazo y su incremento durante el parto5. Esto se debe a que la obliteración de las arteriolas pulmonares reduce el lecho vascular pulmonar efectivo y a que las arteriolas de paredes gruesas no tienen capacidad de vasodilatación, lo que produce un incremento agudo de la presión pulmonar que puede precipitar el fracaso y la claudicación del ventrículo derecho.
El deterioro clínico aparece con mayor frecuencia en el segundo trimestre de embarazo, correspondiente a un aumento del 40% en el gasto cardiaco.
En las pacientes con síndrome de Eisenmenger el cortocircuito derecha-izquierda se incrementa debido a la reducción de las resistencias vasculares sistémicas, lo que disminuye el flujo pulmonar y provoca mayor cianosis.
Situaciones especiales con hipertensión pulmonar en la gestación6CoriocarcinomaPuede aparecer tras una mola hidatiforme (hasta el 50% de los casos), una gestación interrumpida o un embarazo a término. Este tumor puede producir embolias múltiples que en ocasiones provocan HTP aguda. Clínicamente se caracteriza por sangrado vaginal irregular tras un periodo de amenorrea variable. El test de embarazo suele ser positivo por la elevación de la hormona gonadotropina coriónica humana.
Embolia de fluido amnióticoPuede producir descompensación cardiaca aguda durante el parto o en el puerperio inmediato. Se produce una intensa vasoconstricción pulmonar, con una elevación severa de las resistencias vasculares pulmonares y un fracaso agudo del ventrículo derecho, junto a una coagulopatía severa, lo que puede determinar la aparición de coagulación intravascular diseminada.
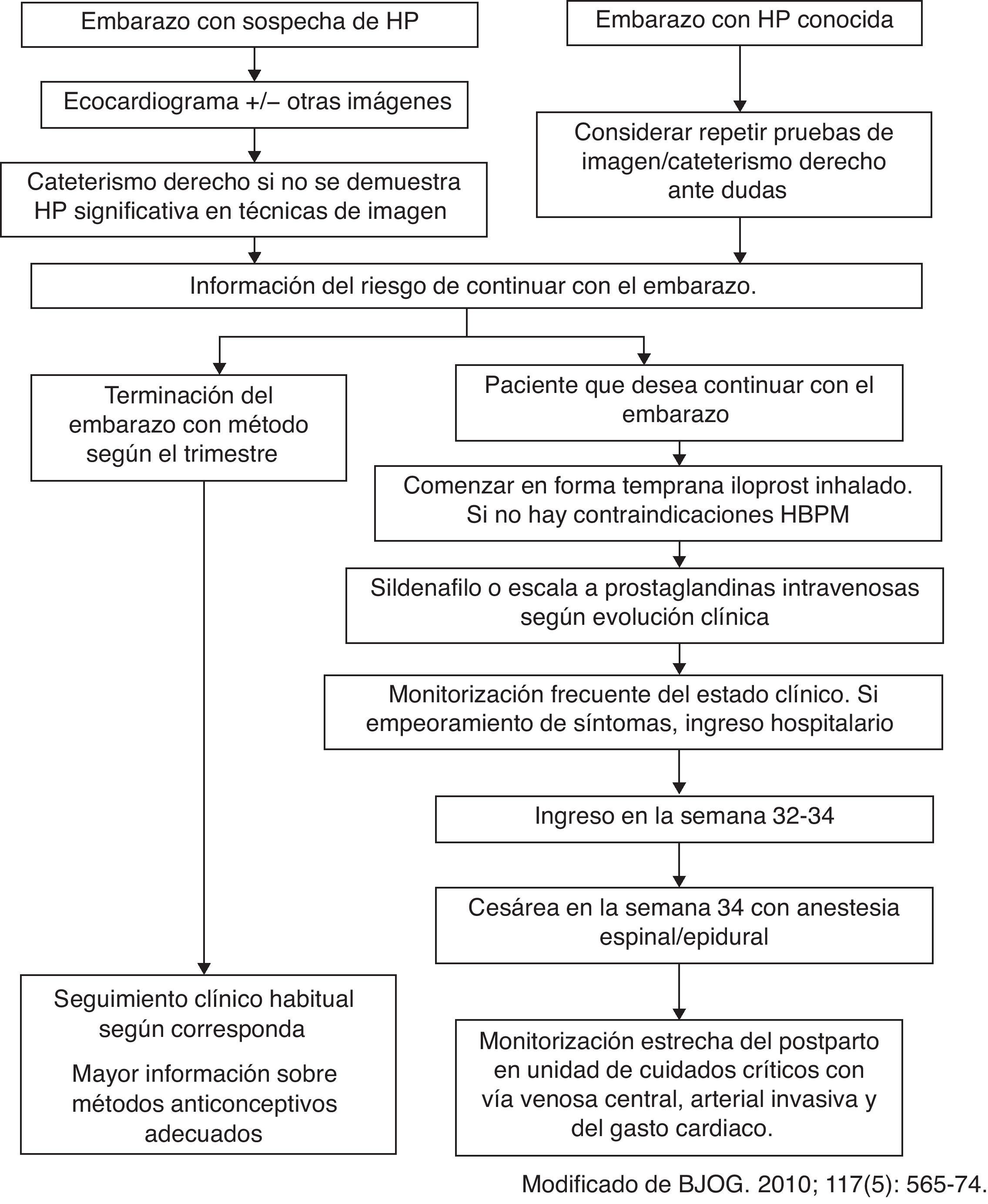
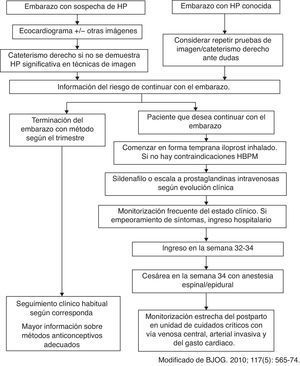
Consideraciones para el diagnóstico de la hipertensión pulmonar durante el embarazoDebido al estrés producido por la gestación y a los cambios hemodinámicos comentados, durante el embarazo puede manifestarse una HTP previamente asintomática. En todos los casos debe investigarse la presencia de disnea progresiva, síncope y angor. La embolia pulmonar debe ser el primer diagnóstico de exclusión.
La utilización del ecocardiograma para el diagnóstico de hipertensión arterial pulmonar (HAP) en el embarazo ha sido evaluada en 2 series que reúnen 52 pacientes7,8. En el 30% de las pacientes el diagnóstico de HTP establecido en el ecocardiograma no se confirmó con un cateterismo, y en el 25% de los casos las presiones pulmonares fueron infraestimadas en el ecocardiograma. Algunas explicaciones posibles para dichas discrepancias son la incapacidad de evaluar correctamente el colapso de la vena cava inferior para estimar la presión de la aurícula derecha, y el incremento del chorro regurgitante de la insuficiencia tricúspide producida por la anemia relativa del embarazo o el alto gasto cardiaco.
Dada la trascendencia del diagnóstico de HAP en el embarazo, se recomienda realizar un cateterismo derecho completo con determinación cuidadosa de la presión capilar pulmonar, gasto cardiaco y resistencias vasculares pulmonares7. En general, debe evitarse en lo posible el uso de escopia radiológica por los posibles riesgos derivados de la irradiación del embrión o el feto.
Prevención del embarazo en la paciente con hipertensión pulmonarToda paciente con HTP en edad fértil debe ser adecuadamente informada sobre los riesgos del embarazo, especialmente en cuanto a mortalidad materna. Este consejo debe realizarse y repetirse en forma sistemática en cada consulta, haciendo hincapié en que el embarazo en esta enfermedad es una situación fatal y por tanto constituye una contraindicación. En la recomendación de la utilización de un método anticonceptivo eficaz, existen las siguientes opciones:
- •
Fármacos. No hay consenso sobre el método anticonceptivo más adecuado. Los métodos de barrera son seguros, pero pueden no ser efectivos. Los anticonceptivos hormonales que contienen estrógenos aumentan el riesgo de trombosis, motivo por el cual están contraindicados. Los preparados que contienen solamente derivados de la progesterona, como acetato de medroxiprogesterona o etonogestrel, son los más adecuados. Se debe tener en cuenta que el bosentán puede reducir la eficacia de los anticonceptivos orales. Una opción útil puede ser la utilización de 2 métodos anticonceptivos diferentes8.
- •
Dispositivos. Una opción recomendable es el dispositivo intrauterino liberador de levonorgestrel de duración prolongada, que mantiene la acción hormonal durante 5 años. Se debe tener precaución durante la implantación por el riesgo de reacciones vagales.
- •
Quirúrgicos. La esterilización quirúrgica es una opción que ha sido realizada en forma exitosa, aunque con una mortalidad que puede llegar al 6% en casos de cirugía abierta9. Los métodos actuales de oclusión tubárica por vía endoscópica (laparoscopia o histeroscopia) conllevan menos riesgos. En cualquier caso, se recomienda que este tipo de intervenciones se lleven a cabo bajo vigilancia estricta en centros con experiencia en el manejo de la HTP, y que se tomen las precauciones necesarias. En paciente con síndrome de Eisenmenger con hipoxemia crónica y coagulopatía asociada a poliglobulia puede ser necesario realizar flebotomía preoperatoria para reducir estas anomalías.
Se han publicado algunas series de pacientes con HTP y embarazo, que se describen a continuación. La mayoría reúnen pacientes con HTP arterial pulmonar, correspondiente a la clase i de Dana Point (tabla 1). La información disponible sobre las clases ii (HTP con enfermedad del corazón izquierdo), iii (HTP con enfermedad pulmonar) y iv (HTP tromboembólica crónica) es menor, debido en parte a que estas patologías ocurren a edad más avanzada y, por lo tanto, afectan con menor frecuencia a mujeres en edad fértil. Una excepción es la enfermedad reumática, que provoca estenosis mitral y puede ocasionar HTP pulmonar que afecta a mujeres jóvenes.
- •
La primera serie que analizó la evolución de la HTP de las diferentes etiologías por separado reunió a 125 pacientes entre los años 1978 y 1996. Las etiologías eran: 73 casos de síndrome de Eisemenger, 27 mujeres con HAP idiopática y 25 pacientes con HAP asociada a otras entidades, como ingesta de anorexígenos, conectivopatía o HTP portopulmonar. La mortalidad materna fue del 36, del 30 y del 56%, respectivamente. Excepto 3 muertes antes del parto en pacientes con Eisenmenger, el resto se produjeron en el primer mes tras el parto por muerte súbita o insuficiencia cardiaca refractaria, relacionadas principalmente con un diagnóstico e ingreso hospitalario tardíos. El uso de vasodilatadores pulmonares específicos no estaba estandarizado10.
- •
La segunda serie extensa analizó la evolución de 73 pacientes entre 1997 y 2007 con HAP idiopática, síndrome de Eisemenger o HTP asociada a conectivopatía y VIH. La mortalidad fue de 17, 28 y 33%, respectivamente. La disminución de la mortalidad materna respecto a series previas se relaciona principalmente con el uso de vasodilatadores pulmonares específicos. La mayor parte de las muertes se produjeron en el primer mes posterior al parto. Se observó que la utilización de anestesia general durante el parto cuadriplicaba el riesgo respecto de la anestesia regional1.
- •
La tercera serie, publicada recientemente, reunió a 10 pacientes entre 2002 y 2009. Cuatro de los casos de HTP eran de origen idiopático, 3 se asociaron a cardiopatías congénitas, una era HTP tromboembólica, una conectivopatía y otra asociada a consumo de anfetaminas. Cuatro de estas pacientes fueron diagnosticadas de HTP en el embarazo; 5 estaban en CF ii, 3 en CF iii, 2 en CF iv. Solo 2 recibían tratamiento oral (una sildenafilo y bosentán, y otra solamente bosentán). Todas comenzaron con terapia con iloprost inhalado entre la semana 8 y 34 de gestación. Las pacientes en CF II iniciaban tratamiento en el segundo trimestre, y las que se encontraban en CF III lo hacían inmediatamente. Cuatro requirieron terapia adicional o conversión a prostaglandinas intravenosas. Las visitas se realizaban cada 4 semanas hasta la semana 28, cada 2 semanas hasta la 32, y posteriormente en forma semanal hasta el ingreso. A las 10 pacientes se les realizó una cesárea programada entre la semana 26 y la 37 con anestesia regional, resultando en 10 neonatos sin patología añadida. El ingreso se realizaba 24h antes de la cesárea en la UCI y la monitorización continuaba durante la primera semana del puerperio. Una paciente falleció al mes del parto en relación a la discontinuación del tratamiento. El resto de pacientes y bebés continuaban vivos después de una mediana de seguimiento de 3,2 años (0,8-6,5)11. En esta serie, en cuyo manejo clínico pudieron utilizarse los modernos vasodilatadores pulmonares, los resultados son notablemente mejores que en las experiencias anteriores, por lo que la estrategia de manejo propuesta por estos autores debe ser considerada como de elección en ausencia de evidencias más sólidas.
Clasificación de la hipertensión pulmonar
| I. Hipertensión arterial pulmonar |
| Idiopática |
| Familiar |
| Asociada a: |
| Enfermedades del tejido conectivo |
| Cortocircuitos congénitos |
| Hipertensión portal |
| Infección por VIH |
| Fármacos o tóxicos |
| Otros (trastornos tiroideos, enfermedades de depósito del glucogéno, enfermedad de Gaucher, telangiectasia hemorrágica hereditaria, hemoglobinopatías, trastornos mieloproliferativos, esplenectomía) |
| Asociada con alteración capilar o venosa significativa: |
| Enfermedad venooclusiva pulmonar |
| Hemangiomatosis capilar pulmonar |
| Hipertensión pulmonar persistente del recién nacido |
| II. Hipertensión pulmonar con enfermedad cardiaca izquierda |
| Enfermedad auricular o ventricular del lado izquierdo del corazón |
| Enfermedad valvular del lado izquierdo del corazón |
| III. Hipertensión pulmonar asociada a enfermedades respiratorias y/o hipoxemia |
| Enfermedad pulmonar obstructiva crónica |
| Neuropatías intersticiales |
| Trastornos respiratorios durante el sueño |
| Hipoventilación alveolar |
| Exposición crónica a grandes alturas |
| Anomalías del desarrollo |
| IV. Hipertensión pulmonar debida a enfermedad tromboembólica crónica |
| Obstrucción tromoboembólica de las arterias pulmonares proximales |
| Obstrucción tromoboembólica de las arterias pulmonares distales |
| Embolia pulmonar no trombótica (tumor, parásitos, material extraño) |
| V. Miscelánea |
| Sarcoidosis |
| Histiocitosis X |
| Linfangiomiomatosis |
| Compresión de vasos pulmonares (adenopatía, tumor, mediastinitis fibrosante) |
Modificada de Galie et al.8
Si pese a la adecuada información y consejo prenatal la paciente se queda embarazada, se le debe informar sobre los riesgos que implica continuar con la gestación. Las pacientes deben conocer la posibilidad de dar a luz un recién nacido vivo y sano, pero a expensas de una mortalidad materna muy elevada, que ocurre generalmente en el puerperio (día 7-9)12.
Interrupción del embarazoTeniendo en cuenta la edad gestacional, la viabilidad fetal, el deterioro clínico, la decisión y las creencias individuales, debe ofrecerse a la mujer embarazada con HTP la posibilidad de realizar una interrupción legal del embarazo por causa médica. Esta se debe realizar de la forma más precoz posible y siempre antes de las 22 semanas. Se recomienda utilizar anestesia regional (espinal o epidural). La mortalidad asociada no ha sido determinada, pero es mayor cuando más tarde se realiza y, en cualquier caso, inferior a la mortalidad materna que implica el embarazo.
ProgresiónSi pese a todo lo descrito la paciente decide continuar su embarazo, o se diagnostica HTP de novo en una paciente embarazada, hay que derivarla a centros de referencia en el tratamiento de la HTP. Es de suma importancia que se realice un seguimiento multidisciplinar que incluya anestesistas, obstetras y médicos expertos en el área. En general, las pacientes deben seguir revisiones mensuales si están asintomáticas, o una monitorización más estrecha, con umbral bajo para el ingreso hospitalario ante la aparición y/o empeoramiento de los síntomas. Se recomienda seguimiento ecocardiográfico materno pera evaluar la evolución del ventrículo derecho durante la gestación. Desde el punto de vista obstétrico es importante el control del crecimiento y del bienestar fetal mediante ecografía-doppler y registro cardiotocográfico externo.
TratamientoMedidas generales y tratamiento médicoLas pacientes durante la gestación deben reducir su actividad física y evitar la hipoxemia, con aporte de oxigenoterapia suplementaria si es preciso4. No es aconsejable la inmovilización por el riesgo de enfermedad tromboembólica.
Las pacientes crónicamente respondedoras a los antagonistas del calcio con normalización de las presiones pulmonares y en clase funcional I son el único subgrupo en la que el embarazo es asumible con un riesgo aceptable. El nifedipino y el diltiazem se pueden usar con seguridad durante la gestación.
La anticoagulación durante el embarazo es controvertida, especialmente en los pacientes con síndrome de Eisenmenger por el riesgo de hemorragia. La anticoagulación con dicumarínicos no es recomendable por su capacidad teratogénica y están contraindicados en el primer trimestre, siendo preferible el uso de heparina de bajo peso molecular (HBPM). En la medida en que se aproxime la fecha de parto, puede cambiarse por heparina no fraccionada, debido a que es más fácil revertir sus efectos en casos de hemorragia. Si se planea una cesárea o la inducción del parto, puede continuarse la HBPM hasta el día anterior13.
Situaciones especialesCoriocarcinoma. Es un tumor muy sensible a la quimioterapia y su pronóstico es bueno en los casos de enfermedad no diseminada.
Embolia de líquido amniótico. El tratamiento establecido es ventilación mecánica, inotrópicos y transfusión de hemoderivados. El oxido nítrico y la prostaciclina inhalada pueden utilizarse en algunos casos para disminuir las resistencias vasculares pulmonares y mejorar la oxigenación.
Experiencia con fármacos vasodilatadores pulmonaresEl tratamiento está indicado de forma precoz tras el diagnóstico de HTP durante el embarazo. En las pacientes con HTP ya tratada previamente, el tratamiento debe amoldarse a la nueva situación. El objetivo es evitar el fracaso del ventrículo derecho y controlar los síntomas.
No hay ensayos clínicos aleatorizados realizados con ningún fármaco vasodilatador. En la literatura se recogen casos clínicos publicados de evolución favorable con la utilización de análogos de la prostaciclina (epoprostenol, treprostinil e iloprost14), sildenafilo15 y antagonistas del calcio16-18. La utilización de antagonistas de los receptores de la endotelina (ARE) no se recomienda, ya que se ha objetivado su poder teratogénico en animales, aunque se han publicado casos aislados de mujeres que recibieron ARE durante toda la gestación sin que se produjeran malformaciones fetales17. En general, se recomienda comenzar con epoprostenol en perfusión intravenosa continua, tan pronto como sea posible, en las pacientes en CF III-IV. En las pacientes en situación clínica más estable, el iloprost inhalado o el sildenafilo son de elección14.
PartoEl objetivo durante el parto es evitar los incrementos bruscos de las resistencias vasculares pulmonares y mantener adecuados niveles de precarga del ventrículo derecho. Además, deben preservarse la contractilidad del ventrículo derecho y una poscarga adecuada en el izquierdo18.
No existe consenso acerca de si debe realizarse cesárea o parto vaginal en estas pacientes, por lo que la decisión debe ser individualizada y acordada por el equipo multidisciplinar implicado19.
Si bien el parto vaginal se asocia con menor riesgo de hemorragia, tromboembolismo (se puede controlar con trombo-profilaxis) e infección, un parto vaginal prolongado y laborioso puede tener efectos deletéreos en la circulación pulmonar.
En general, la cesárea programada se utiliza con más frecuencia, con lo que se evitan las situaciones urgentes que favorecen o precipitan la inestabilidad hemodinámica. Se suele programar a alrededor de las 34 semanas, siempre y cuando lo permita la situación materna y fetal. Si el embarazo tiene que finalizarse antes, es necesario administrar corticoides a la madre (betametasona o dexametasona) para acelerar la maduración pulmonar fetal. El parto se debe monitorizar con ECG, pulsioxímetro, presión venosa central y tensión arterial en forma invasiva. La monitorización de las presiones pulmonares es controvertida, ya que no está exenta de riesgos, y no está claro el beneficio que aporta. Se recomienda también canalizar una vía venosa central que permita la perfusión rápida de volumen.
En el momento del parto debe suspenderse temporalmente la anticoagulación.
La oxitocina se administra mediante una bomba de perfusión continua a la mínima dosis que mantenga una dinámica uterina efectiva y no origine sobrecargas de volumen.
AnestesiaSe recomienda la anestesia regional sobre la general. La anestesia general deprime la contractilidad cardiaca, aumenta las resistencias vasculares pulmonares (ventilación con presión positiva) y puede ocasionar un aumento en las presiones pulmonares durante la intubación1. Las dosis progresivas de anestesia epidural son las más recomendadas20, y una opción alternativa es utilizar una combinación de anestesia espinal y epidural.
PuerperioEs el momento más crítico para la exacerbación de la HTP. La paciente debe permanecer al menos 72h en la UCI. Deben monitorizarse estrictamente signos vitales (en general, con vía arterial invasiva), diuresis, balance y presión venosa central. La utilización de monitorización invasiva con catéter de Swan Ganz en todos los casos es controvertida.
La aparición de hipoxemia o de hipotensión sugiere disfunción del ventrículo derecho relacionada con el incremento de volumen (aporte extra de sangre por involución uterina, efecto antidiurético de la oxitocina) o con la existencia de anemia.
En las crisis de HTP con igualación de presiones pulmonares y sistémicas es fundamental disminuir las resistencias vasculares pulmonares. Para esto pueden utilizarse oxido nítrico, iloprost inhalado o epoprostenol.
En la mayoría de los casos publicados se han utilizado prostaglandinas intravenosas durante el posparto con buenos resultados21.
Generalmente, el soporte inotrópico también es necesario, siendo la dobutamina el fármaco de elección. Si existe hipotensión arterial sistémica pueden utilizarse dosis bajas noradrenalina. En ausencia de hemorragia, debe iniciarse anticoagulación con heparina de bajo peso molecular después de 12h tras el parto.
Se debe evitar y tratar precozmente la anemia.
ConclusionesEl embarazo en una paciente con HTP conlleva una alta mortalidad, y debe considerarse una situación de muy alto riesgo. La mayoría de las muertes ocurren en el puerperio precoz, y en su mayoría se deben a un incremento brusco en las resistencias vasculares pulmonares. Se debe ofrecer información adecuada sobre los riesgos del embarazo y utilizar un método anticonceptivo eficaz, con un enfoque multidisciplinar. En caso de embarazo se debe aportar información adecuada del pronóstico materno y fetal, así como de la posibilidad de realizar una interrupción legal del embarazo por causa médica. En gestaciones evolutivas, si existen dudas diagnósticas de HTP, se recomienda realizar las maniobras diagnósticas necesarias, incluido un cateterismo derecho, para su confirmación. El embarazo debe finalizarse alrededor de la semana 34, o antes en caso de que la situación materna o fetal así lo requiera. Habitualmente se hace de forma programada mediante cesárea programada o inducción de parto si las condiciones obstétricas son favorables. En ambos casos debe mantenerse siempre monitorización estricta, con el objetivo de disminuir la incidencia de insuficiencia ventricular derecha y la hemorragia obstétrica debida a la anticoagulación.
Fármacos como las prostaglandinas, el óxido nítrico y el sildenafilo pueden tener un papel en la estabilización de las pacientes, pero con escasas evidencias en cuanto a mejoría en la supervivencia. No se recomienda el uso de antagonistas de la endotelina por su efecto teratogénico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.