Paciente femenino de 13 años de edad que se presenta por tos productiva, pérdida de peso y lesiones en la piel.
1.1Antecedente heredofamiliaresMadre de 50 años, padre de 51 años y siete hermanos, seis aparentemente sanos. Uno recibió tratamiento para tuberculosis durante un año. Su última baciloscopia fue negativa.
1.2Antecedentes personales no patológicosVivienda con todos los servicios, con una habitación en la que conviven cuatro personas. Cocina con leña. Negaron convivencia con animales.
Inmunizaciones: una dosis de BCG a los dos meses de edad, seis dosis de Sabin, tres dosis de pentavalente, dos dosis de DPT, una dosis de triple viral.
1.3Antecedentes perinatales y patológicosProducto de la séptima gestación, sin control prenatal, sin ingesta de ácido fólico ni hierro durante el embarazo, asistido en casa por partera; lloró y respiró al nacer. No se reportan complicaciones perinatales.
1.4Padecimiento actualInició en diciembre de 2012 con tos productiva y expectoración amarillo verdosa sin sangre. Se agregaron disfonía (de mes y medio antes de su ingreso), disfagia (primero a sólidos y después a líquidos) y pérdida de peso no cuantificada (de un mes de evolución). Además, presentó lesiones dérmicas en piel seca con huellas de rascado (de una semana de evolución).
Exploración física. Peso de 29.3kg, talla de 147cm, FC 110/min, FR 28/min, TA 81/48mmHg, temperatura 35.5°C, PC 54cm, PA 65cm.
Inspección general. Adecuado grado de hidratación, caquéctico, con palidez de tegumentos, piel seca generalizada, con descamación y huellas de rascado.
Cabeza y cuello. Adenomegalia en cadena anterior y posterior de cuello de consistencia dura, de 1 a 1.5cm.
Tórax. Con movimientos de amplexión y amplexación conservados, campos pulmonares con hipoventilación bibasal y estertores crepitantes.
Abdomen. Blando, no doloroso, sin organomegalias.
Genitales externos. Sin alteraciones.
Extremidades. Hipotróficas; adenomegalias de 0.5 a 1cm en axilas e ingles.
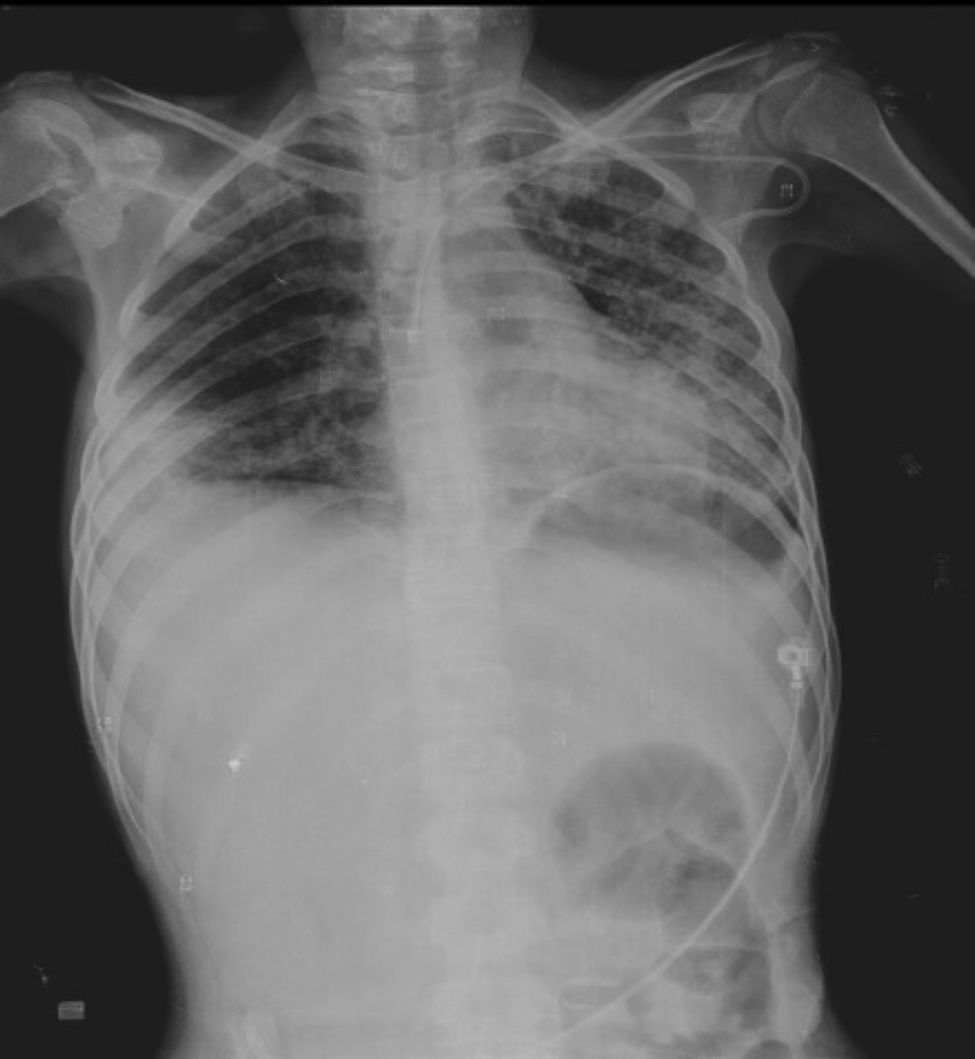
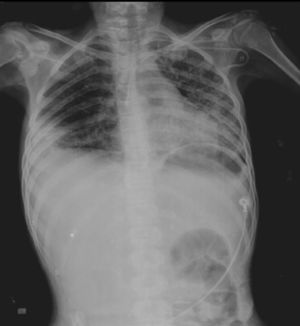
15 de febrero de 2013. Algunas horas después de su ingreso presentó dolor abdominal en flanco derecho y mesogastrio. La radiografía simple de tórax mostró parénquima pulmonar con infiltrado micronodular bilateral de predominio basal izquierdo, con imagen redonda a nivel apical de 3.6cm de paredes delgadas, con presencia de aire, así como aire libre subdiafragmático.
Se practicó laparotomía exploradora por diagnóstico de perforación intestinal. Se encontró abundante líquido intraperitoneal con escaso material biliar y perforación de válvula ileocecal a 55cm, que fue cerrada. Se observaron lesiones isquémicas, aproximadamente cada 10cm, en todo el trayecto del intestino delgado, a partir de los 140cm del ángulo de Treitz. Se resecó el intestino desde este punto y se hizo ileostomía de dos bocas. Se dio cobertura antibiótica con amikacina, ampicilina y metronidazol. Presentó inestabilidad hemodinámica y sangrado por sitios de estoma y por sonda orogástrica. Se inició infusión de norepinefrina y se transfundieron plaquetas.
18 de febrero de 2013. El diagnóstico dermatológico fue de dermatosis carencial y probable pelagra.
19 de febrero de 2013. Inició rifampicina, isoniazida, pirazinamida y etambutol.
21 de febrero de 2013. Presentó taquipnea e hipoventilación bibasal. La radiografía mostró derrame pleural derecho, por lo que se indicaron esteroides y se colocó sonda pleural.
26 de febrero de 2013. Tuvo epistaxis y dehiscencia de herida quirúrgica, con salida de material purulento. Presentó choque séptico, por lo que se inició ventilación mecánica. Se complicó con neumotórax e ingresó a la Unidad de Terapia Intensiva.
3 de marzo de 2013. Se logró retirar el apoyo ventilatorio. Persistió con líquido purulento intrabodminal observado en los drenajes y en la tomografía. Se manejó de forma conservadora.
8 de marzo de 2013. Presentó choque séptico y derrame pleural, por lo que reinició ventilación mecánica. Se realizó toracocentesis diagnóstica con salida de 390ml de material herrumbroso. Presentó paro cardiorrespiratorio que no respondió a maniobras de reanimación.
Laboratorios. Biometría hemática: Hb 11.6g/dl, Hto 33.8%, leucocitos 4,100, bandas 8%, segmentados 58%, monocitos 11%, plaquetas 99,000.
Tiempos de coagulación: TP 15.7″, TTP 31.4″.
Química sanguínea: glucosa 100mg/dl, BUN 34mg/dl, creatinina 1.1mg/dl, ácido úrico 4.3mg/dl, Na 133 mEq/l, K 3.7mEq/l, Cl 100 mEq/l, Ca 6.9mg/dl, P 4.3mg/dl. Bilirrubinas: BD 0.6mg/dl, BI 0.26mg/dl, BT 0.32mg/dl, FA 501 U, ALT 38 U, AST 26 U, DHL 503 U, albúmina 4.4g/dl.
2Presentación del caso2.1Pediatría médica (Dra. Ana Victoria Villareal)Se discute el caso de una adolescente de 13 años de edad, procedente de una comunidad rural del Estado de México. Habitaba en hacinamiento y tenía un hermano con tuberculosis, tratado durante un año; estaba desnutrida, con aporte nutricional inadecuado, y con esquema de vacunación incompleto. Se integraron los siguientes diagnósticos sindromáticos:
- 1.
Síndrome de infección respiratoria. Por la presencia de tos, disfonía y taquipnea.
- 2.
Síndrome constitucional. Caracterizado por pérdida de peso no cuantificada, con déficit de peso para la edad del 40%, anemia, anorexia y caquexia con índice de masa corporal de 13.5, talla para la edad del 90%, y peso para la talla del 76%.
- 3.
Síndrome de abdomen agudo. Por la presencia de dolor abdominal y hallazgo de aire subdiafragmático bilateral en radiografía de tórax.
- 4.
Síndrome de respuesta inflamatoria sistémica. Por la presencia de hipotermia, taquicardia, taquipnea y leucopenia.
Con apoyo en los diagnósticos sindromáticos y en la evolución de la paciente se integraron los siguientes diagnósticos nosológicos:
- 1.
Tuberculosis miliar. Con base en el antecedente epidemiológico y la presencia de síndrome de infección respiratoria, síndrome constitucional, síndrome nefrítico, síndrome de respuesta inflamatoria sistémica, hallazgos radiológicos pulmonares, linfadenopatía, síndrome de abdomen agudo con perforación intestinal y granulomas positivos para la tinción de Ziehl-Neelsen.
- 2.
Choque séptico. Basado en la presencia de síndrome de respuesta inflamatoria sistémica, hipotensión (con presión arterial media de 56mmHg), y disfunción hematológica.
- 3.
Desnutrición crónica agudizada grave. Basada en síndrome constitucional, con peso para la edad del 60%.
La paciente presentaba a su ingreso más de un factor de riesgo para el desarrollo de tuberculosis (TB). Uno de los de mayor relevancia es el antecedente de contacto con hermano, aparentemente bacilífero, quien recibió tratamiento no especificado. La Guía para la Atención de Tuberculosis en Niños y Adolescentes en México, publicada en el 2012 y perteneciente al Programa Nacional de Tuberculosis, recomienda el estricto seguimiento de los contactos de pacientes diagnosticados con TB, así como la aplicación del Derivado Proteínico Purificado o la prueba cutánea de la tuberculina para la detección de TB latente en los contactos de los pacientes en tratamiento. En este caso no se realizó. La paciente presentaba inmunocompromiso y hacinamiento, factores que, de la misma manera, son indicación de seguimiento estricto.
La TB es un Problema de Salud Pública a escala mundial. La Organización Mundial de la Salud (OMS) estima que un tercio de la población mundial se encuentra infectada por Mycobacterium tuberculosis. Entre el 5 y el 10% de las personas infectadas presentarán síntomas a lo largo de su vida. En México, la prevalencia reportada de TB es de 3.7 casos por cada 100,000 habitantes, de los cuales el 10% pertenece a la población pediátrica.
Dentro de los antecedentes de la paciente se refiere la vacunación con BCG dos meses posteriores a lo indicado por el Sistema Nacional de Vacunación. La efectividad de esta vacuna de bacilos vivos atenuados de Mycobacterium bovis, en las formas graves (TB miliar y meníngea) varía en niños entre el 60 y el 80%. En un metanálisis de estudios aleatorizados y controlados, publicado en el 2006, se demostró que la eficacia promedio contra la meningitis tuberculosa y la TB diseminada fue del 86%. La cifra correspondiente obtenida en estudios de casos y testigos fue del 75%. En Arabia Saudita se realizó un seguimiento durante 20 años de personas vacunadas con el BCG en el periodo neonatal, y se determinó que la eficacia protectora contra la TB pulmonar, meníngea o diseminada de la vacunación era del 82% en niños menores de 15 años, del 67% en el grupo de edad de 15 a 24 años y del 20% en personas de 25 a 34 años.
Sobre el estado nutricional de la paciente, se sabe que se encontraba en desnutrición crónica agudizada grave que propició un estado de inmunocompromiso importante y favoreció la multiplicación bacilar mediante la alteración del funcionamiento de la inmunidad celular, la cual es indispensable para la protección contra micobacterias. En México, en el 2005, el 11.1% de los casos de TB se asocian con la presencia de algún grado de desnutrición, con el 47% de mortalidad en pacientes con ambos padecimientos. Los pacientes inmunocomprometidos tienen mayor predisposición a manifestar formas extratorácicas y diseminadas, como en este caso.
El tratamiento debe iniciarse una vez realizada la sospecha diagnóstica, aun sin contar con pruebas confirmatorias. En esta paciente se presentó un retraso en la administración del mismo de 5 días; el retraso en el tratamiento se encuentra asociado con mayor mortalidad. El esquema recomendado por la OMS y el Comité de Enfermedades Infecciosas para el tratamiento de TB diseminada es el mismo que la meningitis tuberculosa, debido a la alta probabilidad de diseminación hematógena. Se recomienda iniciar con un tratamiento de dos meses de isoniazida, rifampicina, pirazinamida y estreptomicina durante la fase intensiva, y un periodo de 4 a 10 meses de isoniazida y rifampicina en la fase de consolidación. Se debe incluir estreptomicina por su mayor capacidad de penetrar la barrera hematoencefálica en comparación con el etambutol, incluso sin que se presente afección meníngea.
No existen estudios que demuestren la eficacia el tratamiento con esteroides en casos de TB diseminada en niños. La OMS recomienda su uso solamente en casos de TB meníngea confirmada, a una dosis de 2mg/kg/d por cuatro semanas.
La TB miliar puede presentar diseminación hematógena al sistema nervioso central hasta en el 70% de los casos. En caso de sospecha diagnóstica se indica la realización de tomografía axial computarizada (TAC) de cráneo, con la finalidad de descartar precozmente la presencia de lesiones características como hidrocefalia por obstrucción basal del sistema ventricular, engrosamiento leptomeníngeo y aracnoiditis.
La afección del lóbulo pulmonar apical izquierdo que se observó en la paciente al ingreso permite la sospecha de diseminación linfática mediante el conducto torácico proveniente del transporte linfático del tronco intestinal, sugiriendo como foco primario de infección la vía digestiva.
En un inicio, la paciente debió recibir líquidos por la deshidratación con alteración hemodinámica, así como el inicio temprano de antibióticos por la presencia de sepsis grave. La administración oportuna de cristaloides y el inicio temprano de antibióticos logra una disminución en la mortalidad absoluta de entre el 15.9 y el 17.7% a 28 días.
Después de la resección intestinal se inició un esquema antimicrobiano con cobertura para Gram negativos, enterococos, enterobacterias y anaerobios, adecuado con la flora habitual en una perforación intestinal. La guía de profilaxis en procedimientos quirúrgicos en esta institución reporta una tasa de infección en cirugías contaminadas por perforación de vísceras del 30 al 40%.
La paciente persistió con datos de respuesta inflamatoria sistémica. Se sospechó de infección por gérmenes oportunistas, además de la infección de la herida quirúrgica. No presentó mejoría a pesar de recibir esquema antimicrobiano de amplio espectro. En cuanto a lo hemodinámico y ventilatorio se logró el pronto retiro de la ventilación no invasiva, el retiro del apoyo aminérgico y el inicio de la vía enteral.
La paciente presentó deterioro ventilatorio y hemodinámico con alta probabilidad de muerte, debido a la presencia de factores como leucopenia al ingreso menor a 5,000, desnutrición grave, sobreinfección por gérmenes oportunistas, inicio tardío de tratamiento antituberculoso y el grado de afección sistémica por Mycobacterium, septicemia que condicionó el desarrollo del síndrome de dificultad respiratoria aguda, y que finalmente llevó a una disfunción orgánica múltiple con mortalidad informada hasta del 100%.
Los diagnósticos clínicos finales son los que se enlistan a continuación:
- 1.
Tuberculosis miliar, con afección pulmonar, intestinal y renal, con lesión granulomatosa y necrosis que afectó, además, sistema nervioso central, hígado y corazón.
- 2.
Desnutrición crónica grave
- 3.
Estado postoperatorio de resección intestinal por perforación
- 4.
Infección de herida quirúrgica
- 5.
Choque séptico
- 6.
Síndrome de dificultad respiratoria aguda
- 7.
Disfunción orgánica múltiple
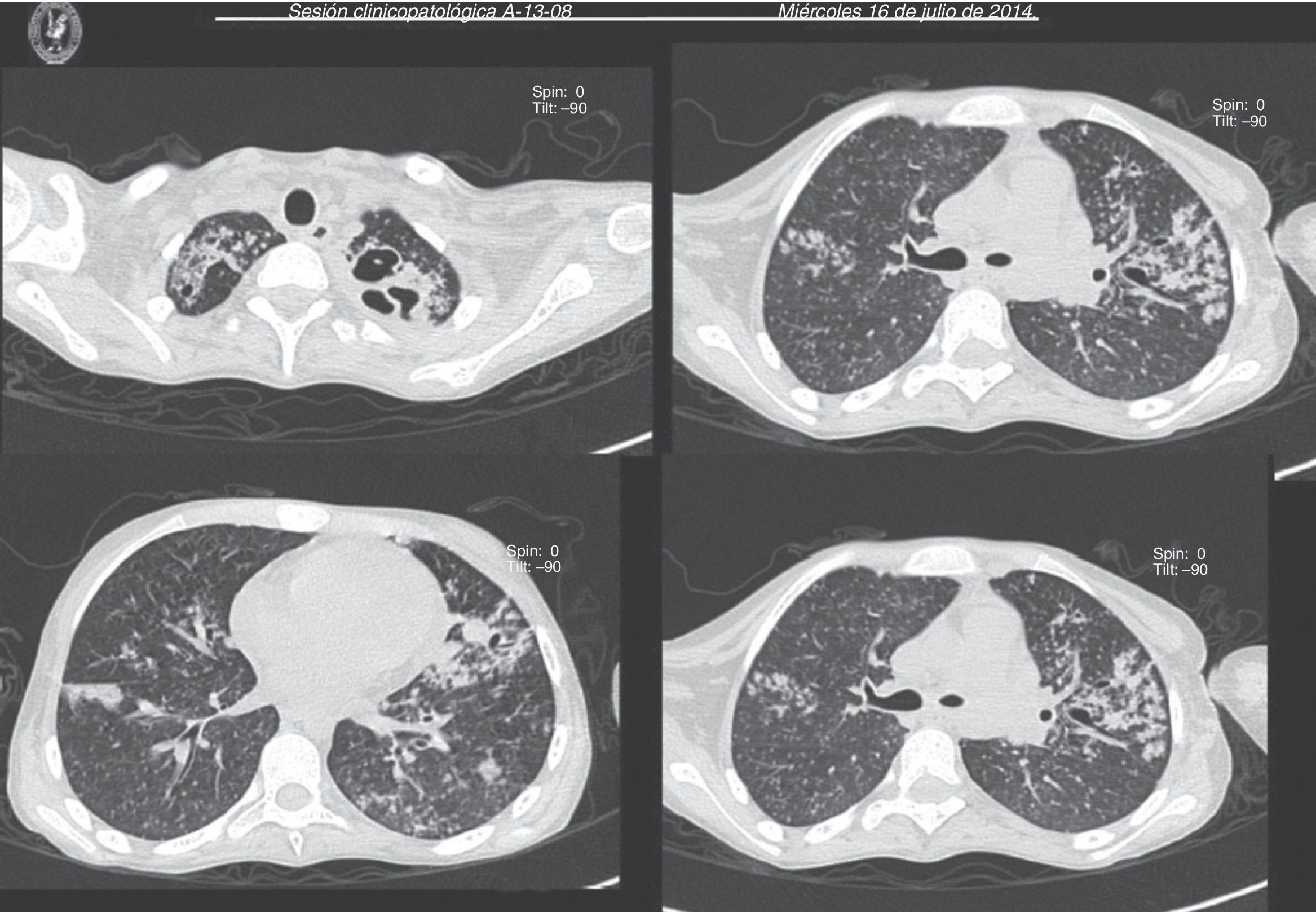
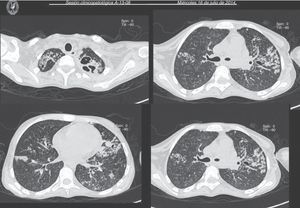
La placa de tórax muestra imágenes radiolúcidas, predominantemente hacia el ápice izquierdo (fig. 1). En la tomografía con ventana para pulmón se observan cavernas en los segmentos I y II, y áreas de consolidación y cavernas predominantemente en los segmentos posteriores. Hay un área de consolidación pulmonar con áreas de discreto engrosamiento de los bronquios y opacidad acinar (fig. 2).
Imágenes de tomografía de tórax de cortes axiales de las regiones apicales y parahiliares que muestra patrón nodular difuso bilateral en ambos campos pulmonares, con engrosamiento peribronquial y alveolar (imagen de árbol en gemación), con bronquiectasia parahiliar izquierda y zonas de cavitación apical de predominio izquierdo.
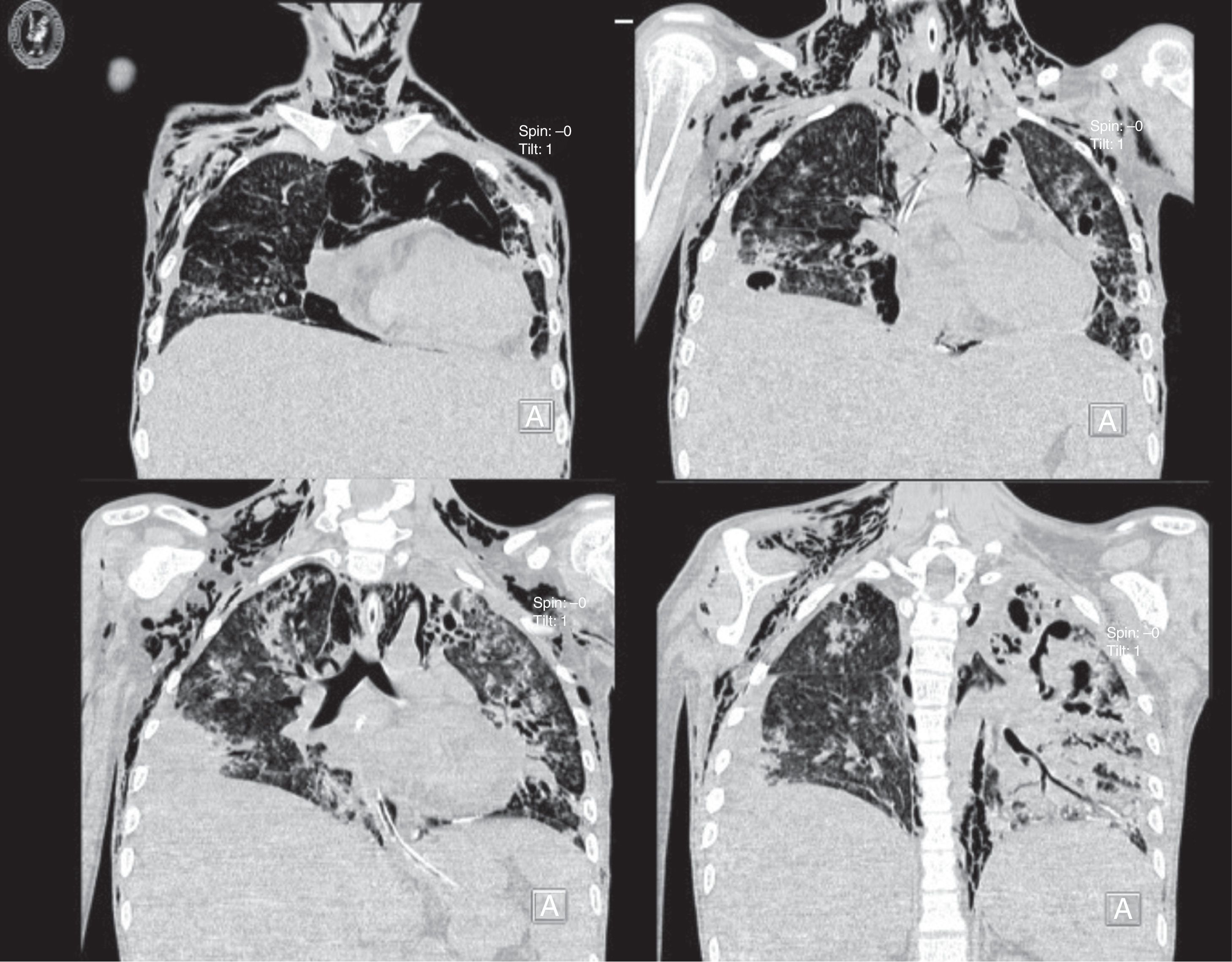
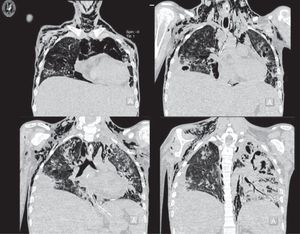
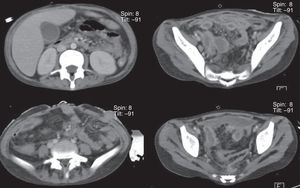
La tomografía de mediastino muestra disección por gas a través de las masas musculares, predominantemente en la región cervical, a nivel del tórax y de predominio axilar. En los segmentos inferiores se observa cómo el aire está prácticamente dibujando todo el trayecto de la aorta. Hay derrame pleural, predominantemente en el lado derecho, y el hígado se encuentra aumentado de tamaño (fig. 3). En la región media hay una diástasis de los rectos y cambios por la ileostomía realizada (fig. 4).
Imágenes de tomografía computada de ventana para parénquima pulmonar que muestra evolución de las lesiones nodulares, con aumento del engrosamiento alveolar y peribronquial con ruptura de estructuras alveolares que condicionan enfisema subcutáneo en la pared torácica y región cervical en forma bilateral.
Se utilizó la técnica de la reacción en cadena de la polimerasa en tiempo real (PCR-TR) para confirmar la presencia de Mycobacterium tuberculosis y la ausencia de genes de resistencia a rifampicina. La tecnología con la que se realiza esta prueba tiene una sensibilidad y especificidad mayor del 97%. Es una metodología que ha sido recomendada por la OMS desde el 2013 para países como México, ya que no se requiere de un laboratorio de nivel 3 para identificar de forma rápida este tipo de microorganismos. Entre las ventajas de este equipo se encuentra la rapidez con que se realiza el procedimiento y que la muestra se puede obtener de expectoración, de ganglio linfático o de líquido cefalorraquídeo. La PCR-TR reduce sustantivamente el tiempo para el reporte de resultados (3-4h), comparado con las seis semanas que toma llevar a cabo un cultivo.
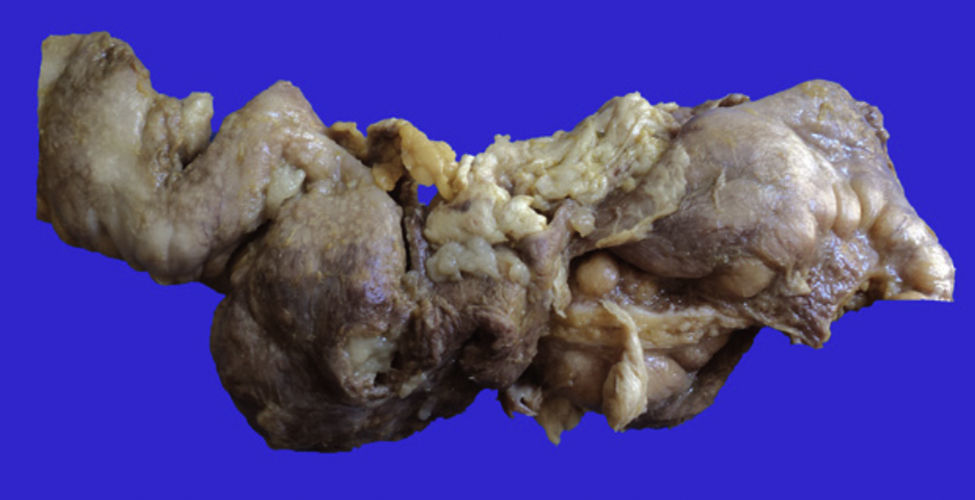
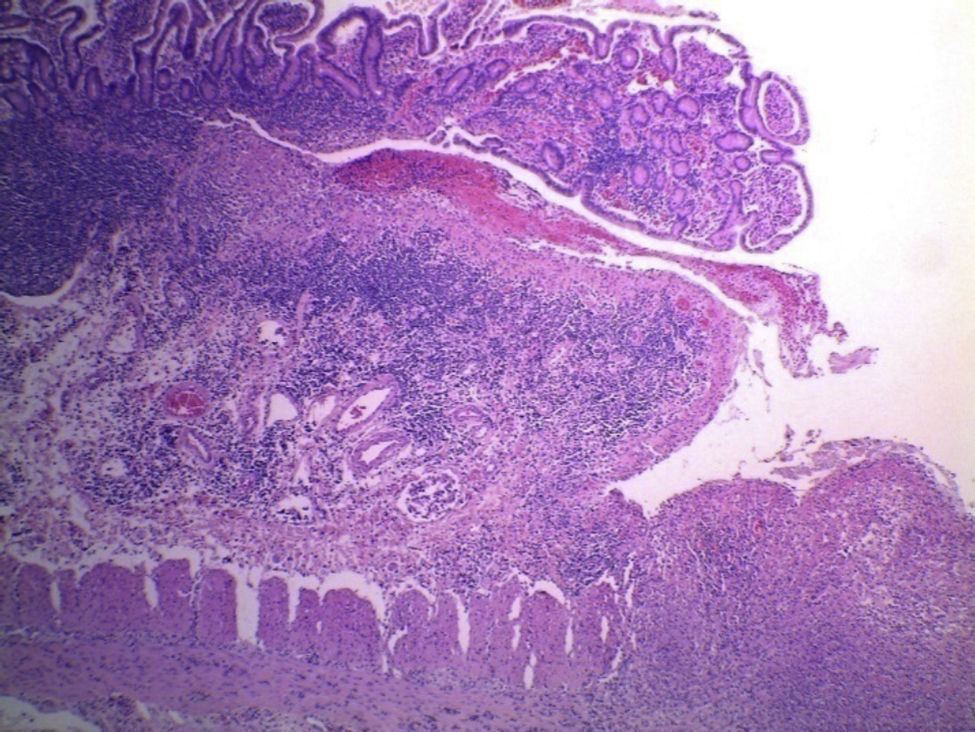
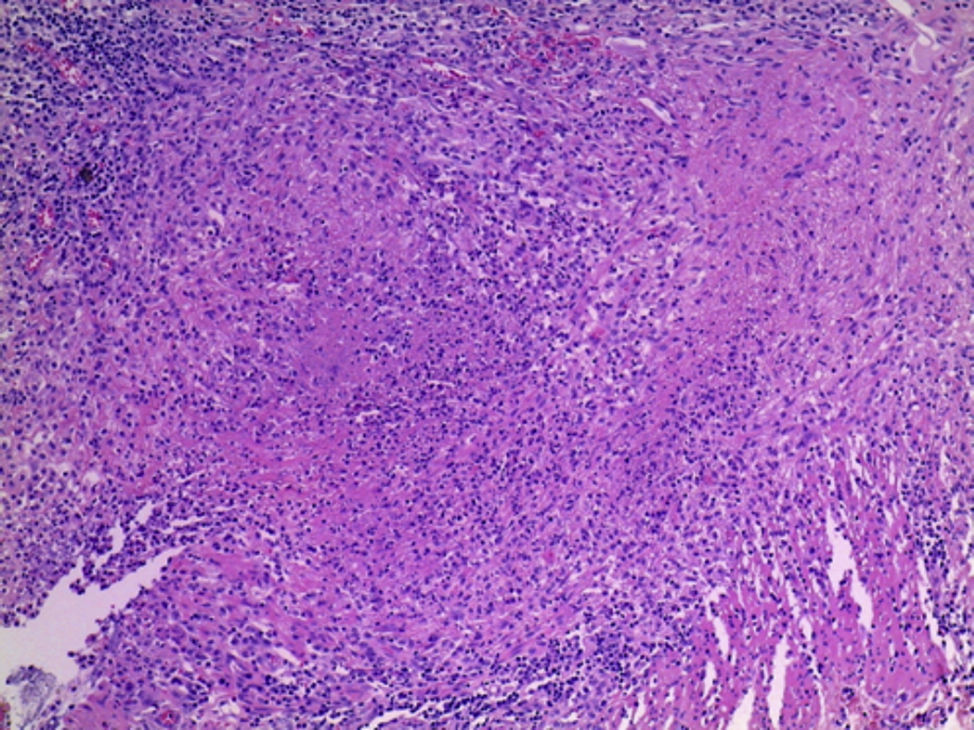
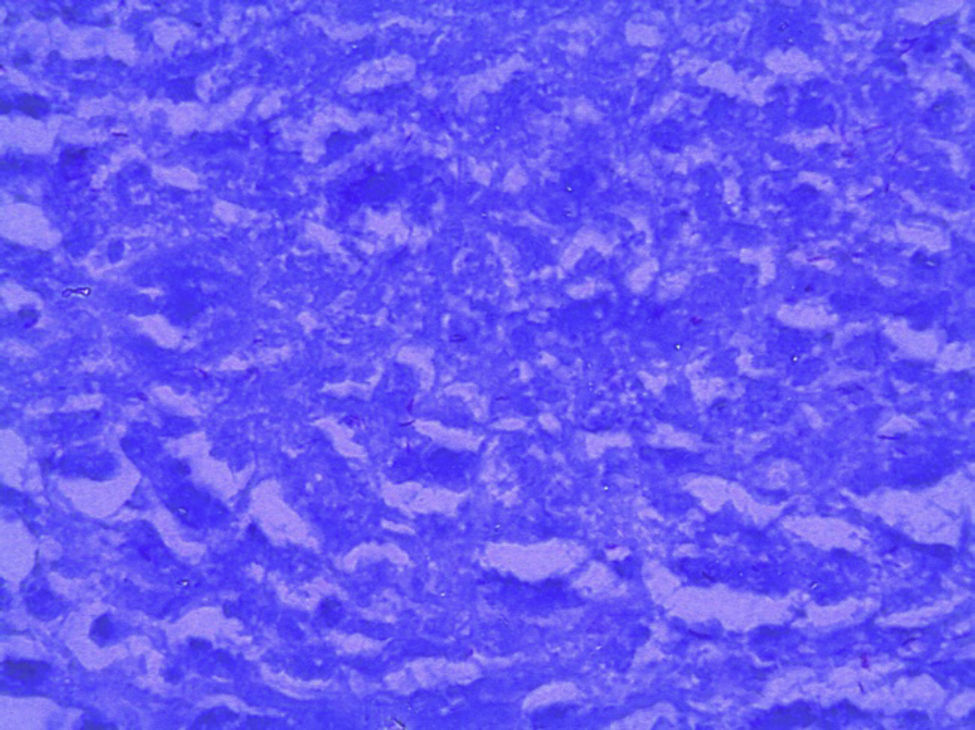
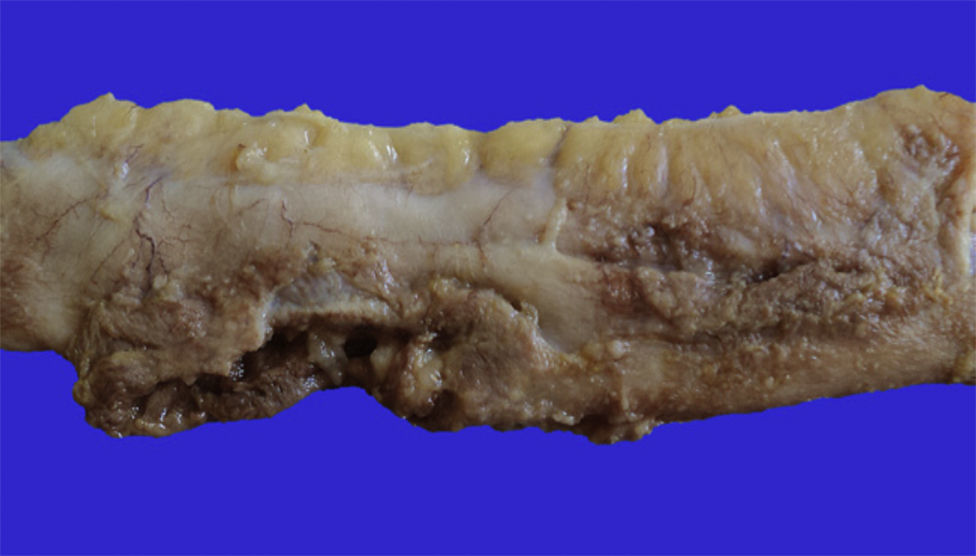
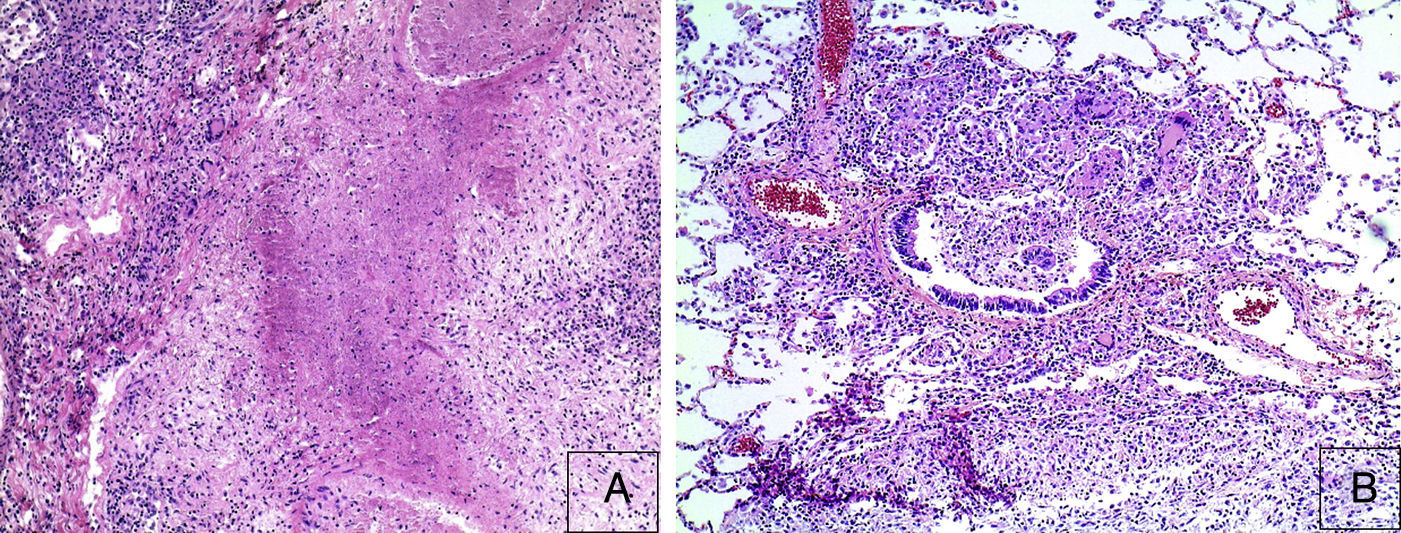
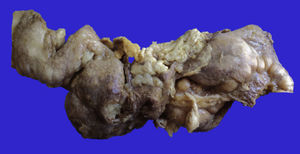
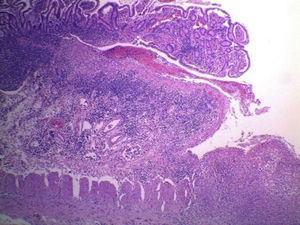
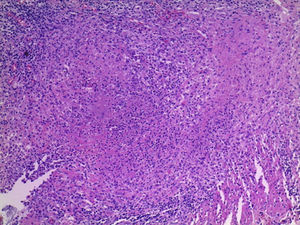
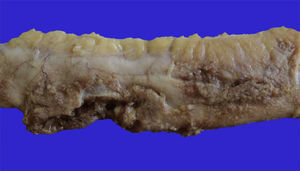
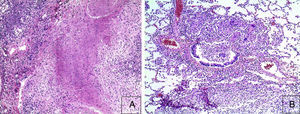
4Patología (Dr. Guillermo Ramón García)En primer lugar se muestra la pieza quirúrgica de un segmento de íleon, donde se puede observar la serosa despulida, con una perforación de 2cm de diámetro, de bordes irregulares, que histológicamente corresponde a una úlcera cubierta por fibrina con denso infiltrado inflamatorio (fig. 5). La úlcera es profunda y se extiende hacia la pared muscular y la serosa (fig. 6). En el espesor de la pared se observa necrosis, la cual no presenta las características clásicas de TB —que son de una zona de necrosis caseosa rodeada por una palizada de histiocitos epitelioides— sino que se observa la zona de necrosis y los histiocitos epitelioides (fig. 7). Con la tinción de Ziehl-Neelsen se identificaron los bacilos ácido-alcohol resistentes (BAAR) (fig. 8). El espécimen quirúrgico fue diagnosticado como inflamación crónica granulomatosa por micobacterias, compatible con TB intestinal.
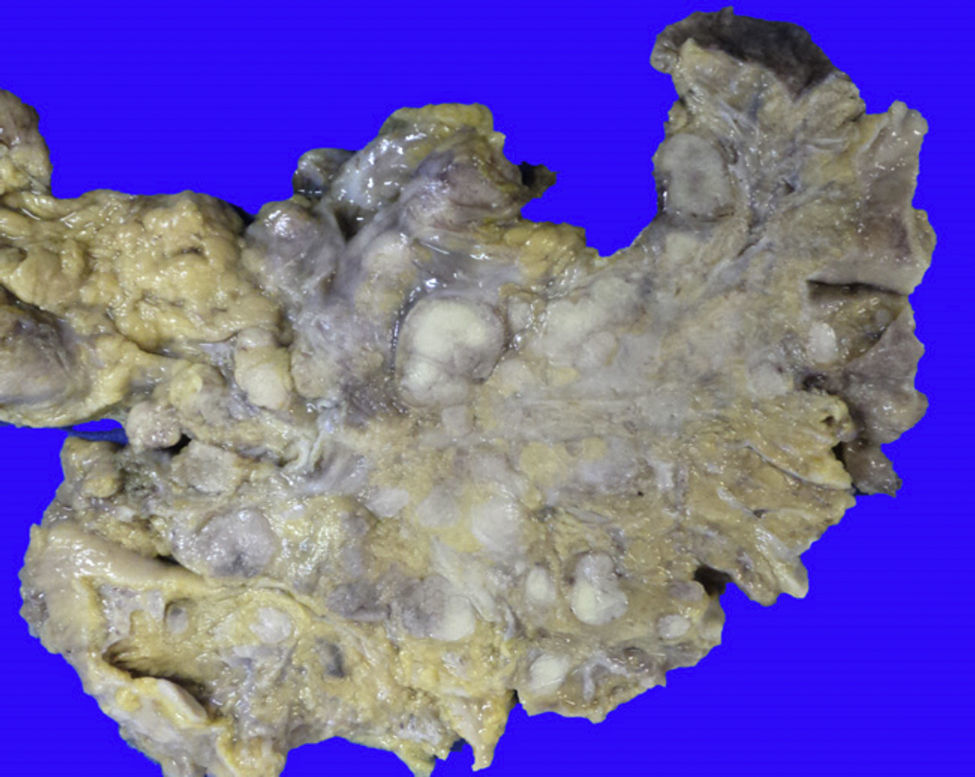
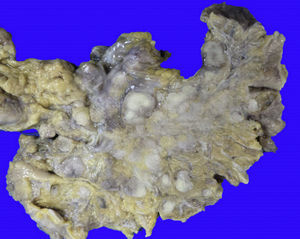
En la autopsia, el aspecto externo mostró datos de desnutrición crónica, con piel seca, delgada y con descamación; además, mala higiene dental. Las heridas quirúrgicas estaban en proceso de granulación. Los hallazgos más importantes fueron a nivel intestinal. El intestino delgado persistió con las lesiones de perforación y adherencias entre las asas (fig. 9). Se encontraron 100ml de líquido purulento y numerosos nódulos pequeños blancos en todo el peritoneo, que corresponden a TB de aspecto miliar que involucró el mesenterio y la serosa de ambos intestinos. Histológicamente, las úlceras presentan tejido de granulación e inflamación granulomatosa, con necrosis central y con involucro de vasos en forma de una vasculitis con necrosis y células gigantes multinucleadas, características de los granulomas tuberculosos. Había lesiones de TB en otros órganos, como glándulas salivales, ganglios linfáticos cervicales, mediastinales, mesentéricos (fig. 10) y retroperitoneales. En el esófago y el estómago no se encontraron granulomas, sino esofagitis y gastritis agudas ulceradas. En el mediastino había numerosas adenomegalias peritraqueales y peribronquiales.
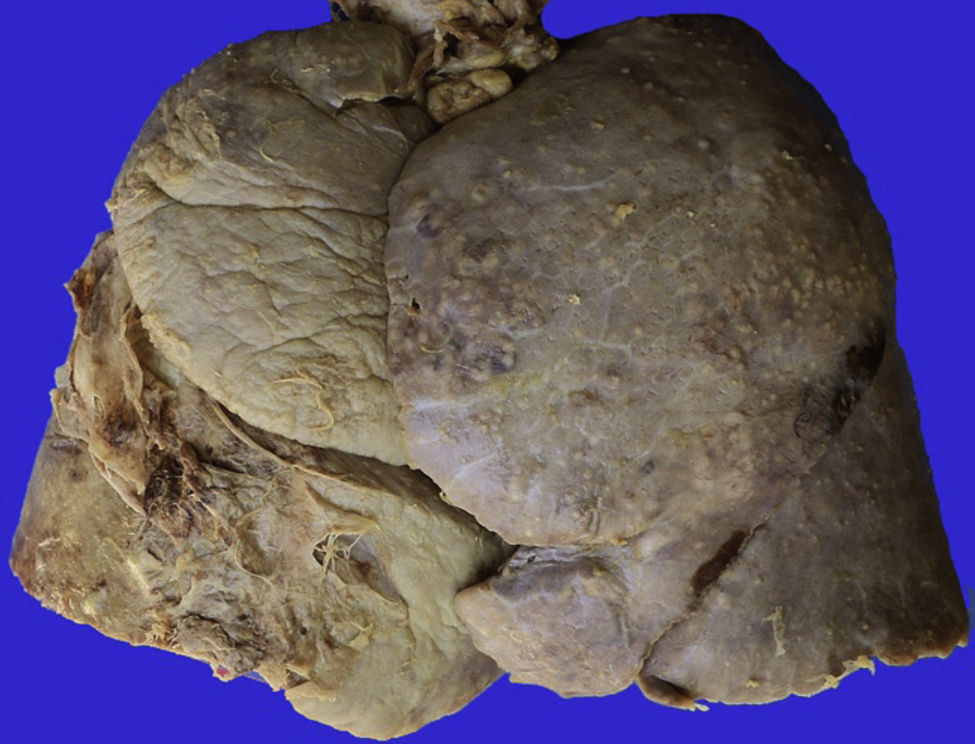
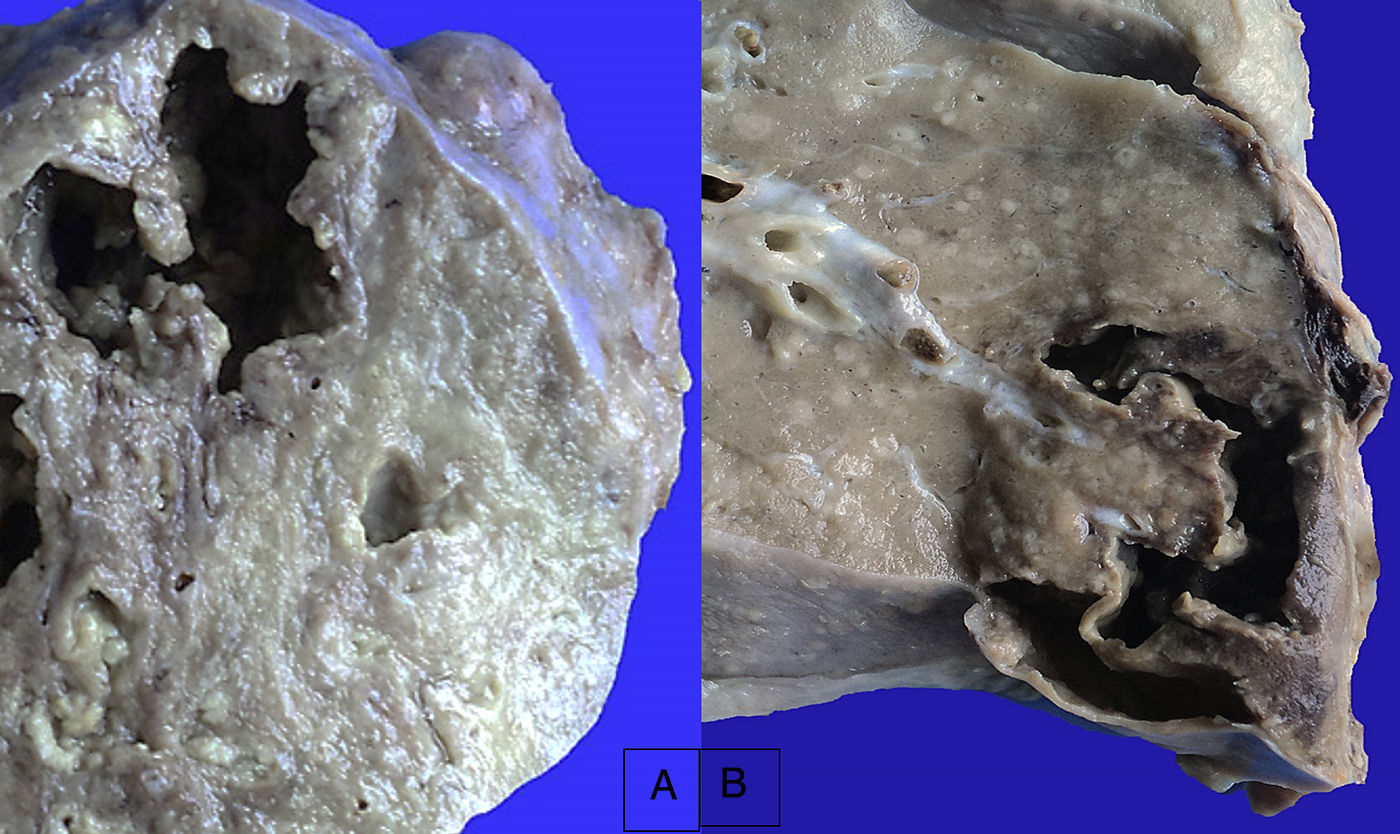
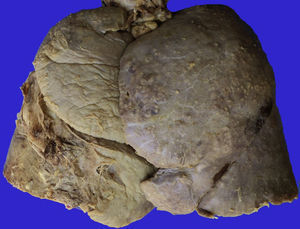
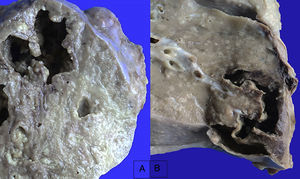
En los pulmones, la pleura se observaba despulida, con numerosos nódulos blanquecinos que también corresponden a granulomas, y adherencias pleurales (fig. 11). Histológicamente, se observaron granulomas con necrosis. Al corte se evidenciaron lesiones cavitadas en el lóbulo superior izquierdo, como lo habían referido en la tomografía, otras lesiones mayores en el pulmón derecho y en el lóbulo inferior (fig. 12); además de eso, se observaron múltiples nódulos blanquecinos en todo el parénquima, que corresponden a TB miliar y nódulo-caseosa con cavitación. En el aspecto histológico, los nódulos blanquecinos corresponden a granulomas con células gigantes multinucleadas. La afección alrededor de los bronquios y en los vasos muestra necrosis. Hay dos vasos mayores con vasculitis y zonas de infarto alrededor, que son los que evolucionarán a la formación de las cavernas (fig. 13). Había algunas calcificaciones; la tinción de Ziehl-Neelsen fue positiva para BAAR.
Se encontró un exudado inflamatorio con fibrina y algunos pequeños granulomas en el espesor del pericardio. El hígado era grande, nodular, con acentuación de su patrón lobulillar. Al corte presentaba aspecto micronodular con numerosos nódulos de color café blanquecino que corresponden a granulomas. Estos se observaron tanto en el parénquima como en los espacios porta; además, había esteatosis difusa, colestasis y depósitos de hierro. La vesícula biliar, que por imagen se describió con pared gruesa, mostró la serosa engrosada como parte de la diseminación de la TB en el mesenterio y en el peritoneo. En el interior se observó la mucosa despulida, brillante, con pequeños cálculos. Los riñones estaban levemente aumentados de tamaño, congestivos en la porción medular y también mostraron nódulos blancos que correspondieron a la diseminación de la TB con granulomas caseosos. También había datos de necrosis tubular aguda con desprendimiento del epitelio y cilindros granulares. Las glándulas suprarrenales mostraron granulomas sobre la superficie y en el interior, en la porción profunda de la corteza, hemorragia. En el útero se observó abundante depósito de material caseoso en la superficie y en su interior. La vejiga urinaria también tenía pared gruesa con presencia de granulomas. Había diseminación miliar de TB en el diafragma, la glándula tiroides y el páncreas. El timo era pequeño, atrófico, con infiltración adiposa. En el SNC se observaron datos de atrofia con las meninges despulidas, opacas y con diseminación miliar. Curiosamente, aunque la TB tiende a afectar más la porción basal, aquí se presentó más sobre los hemisferios. Al corte se observó dilatación de los ventrículos, las circunvoluciones pequeñas y congestión muy intensa de las meninges y de los vasos. También se observó el cuarto ventrículo dilatado y necrosis de las folias cerebelosas. En la médula espinal, alrededor de la cavidad se encontró también involucro por la TB miliar.
Los diagnósticos anatomopatológicos finales fueron los siguientes:
Enfermedad principal
- •
Tuberculosis diseminada en pulmones, ganglios linfáticos (cervicales, torácicos, mediastinales, mesentéricos), laringe, bronquios, pericardio, glándulas salivales, intestino delgado y grueso, mesenterio, hígado, bazo, páncreas, riñones, vejiga, útero, médula ósea, meninges, canal vertebral.
Alteraciones concomitantes
- •
Perforación intestinal
- •
Laparotomía exploratoria con resección intestinal (10cm)
- •
Peritonitis aguda y crónica granulomatosa
- •
Pericarditis aguda y crónica granulomatosa
- •
Derrame pericárdico (150ml)
- •
Derrame pleural (200ml, hematopurulento)
- •
Ascitis purulenta (100ml)
- •
Datos anatómicos de choque
- •
Miopatía visceral hipóxico-isquémica
- •
Necrosis tubular aguda
- •
Necrosis de corteza cerebelosa
- •
Desnutrición crónica
- •
Peso 29.5kg, talla 1.47 m
- •
Dermatitis crónica con atrofia
- •
Esteatosis hepática
- •
Atrofia cerebral
Alteraciones independientes
- •
Colecistitis crónica litiásica
Causa de la muerte
Choque séptico
El diagnóstico de TB continúa siendo un problema, especialmente en niños, ya que las manifestaciones son inespecíficas, los niños son poco bacilíferos y existe una alta frecuencia de presentación extrapulmonar con síntomas aún menos precisos. Existen factores importantes de riesgo, como los socioeconómicos, la desnutrición y las alteraciones de la inmunidad. La presentación extrapulmonar varía desde el 4-6% de todos los casos de TB hasta el 60% en los lugares con alta prevalencia1–3. En el Instituto Nacional de Pediatría, en un estudio de 153 autopsias con diagnóstico de TB, se encontraron 17 casos (15%) con afectación intestinal y/o peritoneal, como el presente caso; de estos, 14 eran casos con formas diseminadas miliares. La causa de la muerte también fue atribuida a la actividad y diseminación de la enfermedad4,5.
5Comentarios finales5.1Infectología (Dr. Sarbelio Moreno)Habitualmente, la TB se conoce como la gran imitadora que puede ocasionar cualquier síndrome. En este caso, el diagnóstico se debió sospechar fuertemente ya que la paciente era Combe positivo, evidenciado por el hermano con tuberculosis. Las condiciones para que la TB sea altamente prevalente en México son las de privación y de maltrato; aunque no se refiere maltrato familiar, la desnutrición es la máxima manifestación de maltrato. También ha colaborado la epidemia del SIDA, pero mucho es por la falta de conocimiento (de la población y por parte del sector salud) de cómo tratar a los contactos.6 Este caso puede explicarse por el nivel socioeconómico bajo. Es muy importante dar un tratamiento adecuado, y conocer la sensibilidad previa a los antifímicos.
Con los antecedentes, el cuadro clínico, las manifestaciones y el estado de gravedad era indiscutible que la paciente fuera estudiada pensando en TB. Se mencionó un origen intestinal. Esto es transcendental, ya que si la bacteria era Mycobacterium bovis, no sería útil el tratamiento con pirazinamida. La paciente debió tratarse con un esquema antifímico e incluir rifampicina, etambutol y pirazinamida. Una ventaja del GeneXpert MTB/RIF® es que identifica la sensibilidad primaria a la rifampicina. Sin embargo, había una alta probabilidad de que la paciente, por ser contacto de alguien que ya había sido tratado por TB, pudiera haber presentado multirresistencia. El manejo de terapia intensiva para soporte ventilatorio es muy importante, así como el control de líquidos y electrolitos.
5.2Cirugía (Dr. Eduardo Bracho)A lo largo de 25 años se han atendido varios pacientes con TB en la institución. Actualmente muchos menos, ya que antes llegaban de 5 a 7 pacientes por año. Este paciente es el primero con diagnóstico de TB al que se le realizó una cirugía en los últimos 2 o 3 años. Existen algunos hallazgos que debe tener en cuenta el cirujano para sospechar de TB, aunque no son patognomónicos. Como ya se mencionó, se ha catalogado la TB como la gran simuladora y eso también se puede decir desde el punto de vista abdominal. Se ha confundido la TB abdominal con tumores de ovario, problemas inflamatorios, problemas de bridas, problemas infecciosos o parasitosis. Se ha catalogado como otros padecimientos, y al final, después de mucho tiempo, se confirma que es TB. Sin embargo, el hecho de encontrar granulomas, los “granos de mijo”, tanto en el peritoneo como en el intestino, aunado al hecho de encontrar los ganglios aumentados de tamaño en un paciente que tiene historia, habitualmente crónica, de algún problema intestinal más la desnutrición, debe guiar a pensar en la posibilidad de TB.
5.3Comentario finalEl presente caso es el vehículo para llamar fuertemente la atención, y estar alerta de las infecciones reemergentes, particularmente de TB, que se presenta con mucha mayor frecuencia de la que se cree, y que se asocia con pacientes inmunosuprimidos y con cuadros más graves.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.