Presentamos el caso de un paciente de 37 años de edad que acude al centro de salud con lesiones cutáneas de 3 días de evolución que se iniciaron en los miembros inferiores, y se extendieron a zona de extensión de antebrazos y a axilas. Había presentado un pico febril 36h antes. Las lesiones no eran pruriginosas ni dolorosas, pero habían ido aumentando en número.
Refería haber estado una semana antes en un Jacuzzi® habiendo permanecido en el 3 o 4h al día durante 3 días.
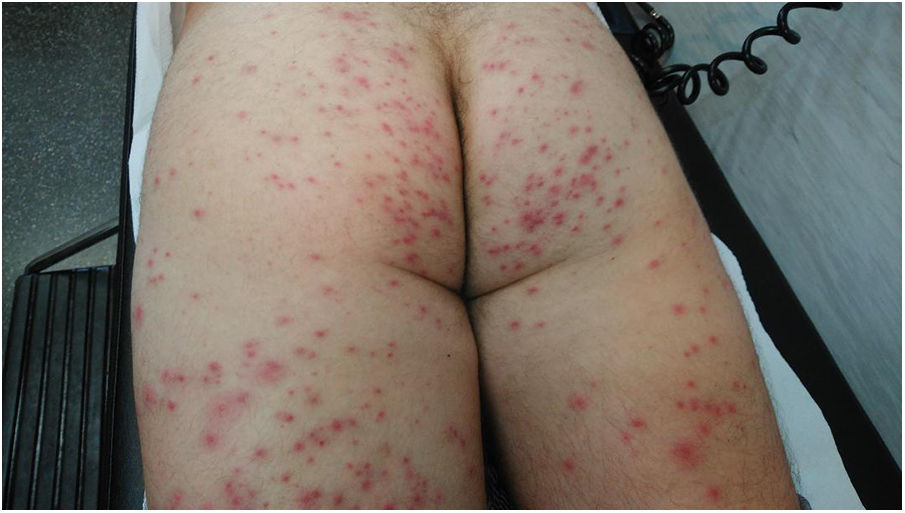
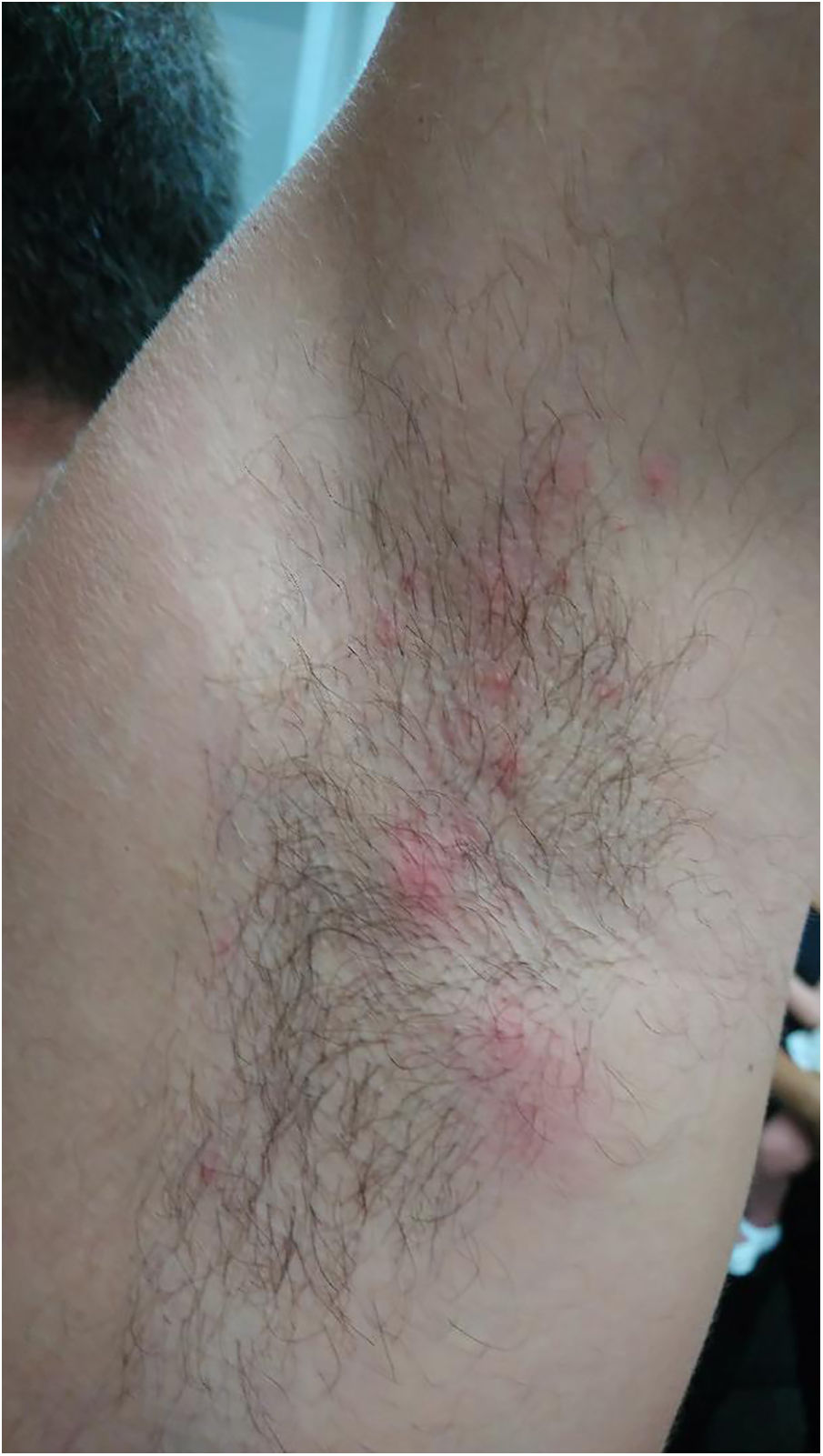
En la exploración física presentaba lesiones pápulo-pustulosas, no ampollosas, sobre fondo eritematoso centradas en los folículos de 2-3mm de diámetro. Se observaba afectación extensa en cara anterior y posterior de miembros inferiores incluidos glúteos (fig. 1), y había algunas lesiones en codos y en axilas (fig. 2). En las manos y la cabeza no había lesiones.
El cuadro clínicamente es compatible con foliculitis en relación al uso de Jacuzzi® producida habitualmente por Pseudomonas aeruginosa, por lo que se decidió iniciar empíricamente tratamiento con ciprofloxacino 500mg/12h durante 7 días.
En 2 semanas tuvo una evolución favorable con desaparición casi completa de las lesiones. No volvió a presentar fiebre.
La foliculitis es la inflamación de uno o más folículos pilosos. El principal causante es el Estafilococo aureus sobre un folículo ya dañado en la mayoría de los casos. La Pseudomonas aeruginosa es un bacilo gramnegativo, aerobio obligatorio, no fermentativo. Puede producir una foliculitis debido a la utilización de Jacuzzi®, balnearios y ocasionalmente de piscinas. El cuadro se caracteriza por lesiones foliculares, maculosas y pápulo-pustulosas inflamatorias localizadas en la mayoría de las ocasiones en la zona lateral del tronco, muslos, huecos axilares y área suprapúbica. Aparecen tras un período de incubación de 2 a 4 días, y duran de 7-14 días1. Ya en 1975, McCausland y Cox2 describieron un exantema pruriginoso autolimitado que recordaba a picaduras de insectos en 42 niños tras bañarse en una piscina pública. En los cultivos de las lesiones cutáneas y del agua se aisló Pseudomonas aeruginosa. En 1982 se describieron los casos de 33 pacientes con foliculitis por esta, sin exposición a actividades recreativas o relacionadas con el agua, pero sí con otras circunstancias, como depilación de las extremidades inferiores y contacto con el medio hospitalario3. En ocasiones, se puede acompañar de síntomas generales como fiebre (como sucedió en el caso expuesto), malestar general, náuseas y vómitos, dolor ocular, faríngeo, de oídos, mamas inflamadas y dolorosas, y linfadenopatías. Pero la aparición de estos síntomas no implica diseminación. En pacientes con granulocitopenia, las lesiones se diseminan rápidamente y progresan a vesículas que, sin tratamiento con antibiótico sistémico inmediato, desarrollan necrosis (de tipo ectima gangrenoso)4.
El diagnóstico es clínico y se confirma con estudio microbiológico.
El proceso se autolimita de 2-4 semanas y el tratamiento no es necesario en individuos inmunocompetentes.
En los casos de erupción generalizada, recidivas, inmunosupresión o síntomas generales asociados como fiebre, se puede utilizar gentamicina tópica o quinolona por vía oral5.