Introducción
La vacunación antigripal (VAG) en pacientes de riesgo, especialmente en ancianos, puede evitar un 50-60% de las hospitalizaciones y hasta el 80% de los fallecimientos, así como reducir costes sociosanitarios1. Organismos como la semFYC recomiendan la VAG en sus programas de actividades preventivas (PAPPS), incluidos los grupos de alto riesgo médico: > 65 años, mujeres embarazadas, niños de 6 meses a 18 años en tratamiento crónico con ácido acetilsalicílico en épocas de epidemia, viajeros a zonas epidémicas y la población general que lo desee2. La mayoría de países europeos tiene guías para la VAG, pero sus tasas continúan siendo bajas (en ancianos, en un 40-60%), a pesar de que el uso de programas organizados de vacunación han podido incrementarlas hasta el 80%.
La VAG es coste-beneficiosa, especialmente en ancianos, como se ha demostrado desde hace ya unos 20 años en múltiples estudios (tabla 1)3-5.
También es eficiente vacunar a grupos no considerados clásicamente de riesgo, tales como adultos trabajadores sanos y niños en edad escolar. Hay opiniones que encuentran justificable una vacunación generalizada, dada la alta eficacia protectora de la VAG frente a la gripe y la repercusión sociosanitaria de la enfermedad. Sin embargo, su aceptación por la población y los profesionales sanitarios se produce con lentitud.
En Estados Unidos, las tasas de vacunación se han incrementado desde un 33% en 1989 hasta un 64% en la campaña 2000-2001. Sólo se vacunó el 21% de los enfermos de alto riesgo < 50 años6. En los países europeos, las tasas de vacunación tienen una tendencia similar. En ancianos, en los que la información es más abundante y comparable, diversas regiones tienen tasas del 50-60%. En España se alcanzó el 51% de cobertura en todo el territorio en 19977.
Factores relacionados con la vacunación
Pueden agruparse en:
1. Inherentes a las características de los participantes en el proceso. En un estudio de ámbito nacional español realizado en la población anciana, el riesgo para no vacunarse fue mayor en personas de 65-69 años, mujeres, fumadores, residentes en ciudades de más de 1 millón de habitantes, con factores de riesgo y que no visitaron a su médico en los 6 meses previos; esta última fue la variable que obtuvo una mayor odds ratio (OR = 2,13; intervalo de confianza [IC] del 95%, 1,52-2,98). No se encontraron efectos derivados del nivel socioeconómico7. Entre todas las características de los médicos y sus cupos en un estudio realizado en la Comunidad Valenciana, sólo la mayor frecuentación de los centros y el menor porcentaje de ancianos asignados se relacionaron con mayores tasas de vacunación8.
La mayoría de estos aspectos no son abordables desde un punto de vista preventivo.
2. Derivadas de las creencias o actitudes de los pacientes. Las creencias que se asocian a la no vacunación son que la gripe no les atacará (es decir, que no necesitan la vacunación, lo que explica hasta un 65% de los casos), tener buena salud y la edad < 75 años en caso de pacientes ancianos. La razón más mencionada para no vacunarse es el miedo a los efectos secundarios de la vacunación. Como factor relacionado positivamente con la VAG aparece la ratio de cobertura vacunal previa en la población7,9-11.
Es llamativo que la principal causa de rechazo sea el miedo a la reacción de la vacuna, puesto que está bien establecido que las reacciones locales de la VAG son escasas y leves, y raras las reacciones sistémicas (primovacunaciones, alergia a componentes de la vacuna). El supuesto de que la VAG produce una «seudogripe» ha sido desmentido en estudios controlados en ancianos y adultos sanos12.
La aparición de complicaciones tardías, como el síndrome de Guillain-Barré, es muy infrecuente y seguramente no forma parte de las creencias populares sobre el rechazo a la vacunación.
Encontramos aquí un tema sujeto a creencias erróneas que se encuentran tanto en los pacientes como en los trabajadores sanitarios.
3. Derivadas de las actitudes o creencias del personal sanitario. Ambas pueden influir en la VAG, tanto de ellos mismos como de sus pacientes. En general, las tasas de VAG son muy bajas, menos del tercio del personal13. En cualquier caso, son peores que las coberturas de los pacientes incluidos en otros grupos de riesgo, lo cual es una cuestión de ética que se debe resaltar. Es llamativo que cuestiones respaldadas por evidencias científicas no sean compartidas por un importante volumen de trabajadores sanitarios. Ello influye en sus propias tasas de vacunación14 y obstaculiza la correcta educación sanitaria de los pacientes.
La recomendación de los profesionales es uno de los determinantes fundamentales para que el paciente se vacune e influye como un factor independiente15. Sin embargo, las actividades que se desarrollan en atención primaria para promocionar la VAG son con frecuencia orales, sin registro y con poca definición de los grupos diana.
Conociendo estos preceptos, no cabe duda de que se puede mejorar la estrategia de consejo vacunal.
Objetivos del programa: el proceso de vacunación antigripal
Exponer los motivos clinicoepidemiológicos que justifican la programación del proceso en los centros de atención primaria.
Definir las características generales de la actividad clínica en la campaña vacunal.
Proponer estrategias de implementación de la cobertura vacunal en función de las evidencias clínicas disponibles y aplicar criterios de eficiencia.
Componentes: características generales del proceso de vacunación antigripal
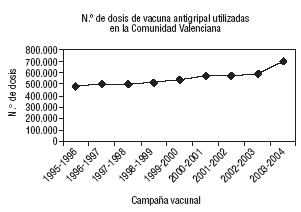
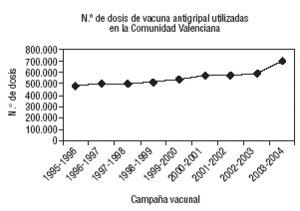
El volumen de vacunas que se aplican cada año es creciente, y es previsible que se amplíen o se definan nuevos grupos de riesgo (fig. 1).
Figura 1. Evolución de las vacunas utilizadas en la Comunidad Valenciana.
Hay una oferta de vacunación por parte del sistema sanitario que a veces no se acompaña de la organización necesaria para atender la afluencia masiva de los pacientes en los primeros días de campaña.
La mayoría de los pacientes son conocidos por ser crónicos o revacunados. Sin embargo, carecemos en la práctica de registros útiles para analizar los resultados de su vacunación.
Gran parte de los pacientes acude de forma voluntaria a la vacunación y son revacunados con mucha frecuencia.
La campaña se desarrolla temporalmente en dos tramos: uno de afluencia masiva y otro de inactividad casi absoluta.
Se realizan pocas intervenciones para la implementación de la tasa vacunal en grupos de riesgo.
Es aconsejable e incluso necesario que el programa de VAG se base en un registro automatizado (informatizado) de vacunación.
Actividades
Facilitación del acceso a la vacunación antigripal. Es necesario que el equipo de enfermería dé prioridad a la vacunación durante el primer mes de campaña, para vacunar al grupo de pacientes que acude espontáneamente. Para ello, se debe eliminar cualquier barrera de accesibilidad a la vacuna (número de vacunas diarias que se debe administrar, horario de inyectables, obtención del impreso de vacunación o revacunación, etc.) y reorganizar las tareas de enfermería en ese período alrededor de la vacunación.
En segundo lugar, es necesario intervenir en los pacientes diagnosticados de enfermedades crónicas u otros grupos de riesgo que acuden al centro para su control.
Definir grupos diana para una vacunación programada. Las intervenciones para implementar la vacunación deben ir dirigidas en primer lugar a los grupos de riesgo que resulten más accesibles o numerosos.
Las estrategias para vacunar basadas en la edad son más exitosas para incrementar los ratios de vacunación que las estrategias de selección de pacientes que se basen en sus condiciones clínicas6. Además, en este último caso no es suficiente obtener los indicadores de cobertura vacunal (número de vacunados respecto a los diagnosticados), sino que es preciso alcanzar con anterioridad unos valores de detección de esas enfermedades adecuados respecto a su prevalencia, ya que nuestro enfoque en atención primaria es poblacional. Por tanto, el objetivo debe ser disminuir la morbimortalidad de la población de riesgo, no sólo de la población diagnosticada o de la que acude para el control de enfermedades crónicas.
Intervención: principales grupos de riesgo abordables de forma programada
Ancianos (>= 65 años). La VAG tiene una buena aceptación en este grupo, por lo que acude espontáneamente cada campaña para vacunarse. Por eso, habría que diseñar intervenciones para captar sólo a los que no acuden al centro asistencial durante la primera fase de la campaña de vacunación:
Grupo de edad de 50 a 65 años. En nuestro medio todavía no es oficial la recomendación de vacunar a este grupo por la edad, pero sabemos que aumenta la prevalencia de las enfermedades de riesgo para la VAG, por lo que debemos mejorar la tasa de diagnósticos de éstas para posteriormente implementar su VAG. Aunque sería más sencillo aplicar el criterio de edad, en las condiciones actuales de suministro de VAG se podría poner en peligro la administración a los grupos de riesgo clásicos ya aceptados.
Pacientes con enfermedades de riesgo en programas de salud. Encontramos que a estos pacientes que nosotros citamos y conocemos no se les vacuna aunque acudan durante la campaña vacunal para el control de sus enfermedades y que alrededor de la mitad de ellos se queda sin vacunar16.
Mujeres embarazadas. Su control por las matronas y ginecólogos es excelente. Sin embargo, las tasas de VAG son muy bajas y se repite la circunstancia de que las actitudes de los sanitarios influyen en la vacunación de las mujeres, y que hay una alta proporción de ginecólogos/obstetras que no recomiendan la VAG17.
Otros grupos de riesgo. Algunas enfermedades de riesgo no tienen un registro de pacientes accesible, como los casos de infección por el virus de la inmunodeficiencia humana (VIH) o los niños en tratamiento con salicilatos, o bien no hay registros adecuados en nuestros centros, como la bronquitis crónica y el asma. El primer paso para mejorar su VAG consiste en crear un registro adecuado de ellos.
Adhesión del paciente a la VAG. Respecto a su comportamiento en sucesivas campañas, se puede definir grupos de pacientes que se revacunan todos los años, así como a otros irregulares u ocasionales.
Discusión: implementación de la vacuna antigripal
En general, no hay bases sólidas para asumir que una intervención particular o un paquete de intervenciones funcionarán. Se considera que las intervenciones multifactoriales pueden ser más efectivas que las intervenciones simples. En atención primaria hay intervenciones efectivas para aumentar las actividades preventivas, pero hay una variación considerable en el nivel de cambio conseguido con medidas efectivas, por lo general, pequeñas o moderadas. Lo importante probablemente sea diseñar intervenciones para identificar las barreras específicas que se deben cambiar en una localización determinada18. A pesar de ello, es evidente que es necesario realizar este tipo de intervenciones.
La base para introducir mejoras es analizar lo que tenemos. Realizar intervenciones a ciegas para aumentar la tasa de VAG puede resultar adecuado, porque responde a resultados demostrados en la bibliografía. Pero lo idóneo es disponer de un sistema de información que evalúe con el mínimo esfuerzo y permita aplicar el círculo de la calidad asistencial. Para hacerlo de manera eficiente, deberíamos intervenir inicialmente vacunando a las poblaciones diana ya conocidas y en el momento en que nos produzca menor dificultad.
Organización temporal de la campaña de vacunación
Cuando observamos la evolución temporal histórica de las epidemias anuales, se constata que los picos de actividad gripal más frecuentes se han producido en enero y febrero; en España, durante las últimas 5 temporadas el pico ha sido en enero, en su cuarta semana las dos últimas6. Esto permite plantear estrategias para incrementar las ratios de vacunación antes de la máxima incidencia gripal, pero respetando las primeras semanas de campaña, en las que se concentra la mayor demanda y su consecuente carga asistencial.
Las intervenciones en el primer mes (octubre) deben centrarse en vacunar con criterio de accesibilidad. Pasado el mes de noviembre, aún hay personas que deberían ser vacunadas o que lo solicitan. Además, quedan dosis de vacuna sin utilizar6. El retraso en la vacunación no debe hacernos pensar que los pacientes cambian su opinión sobre la vacuna o sus efectos protectores, ni tampoco debemos dar por terminada la campaña de vacunación cuando dejen de acudir espontáneamente. Durante la campaña 2000-2001 en Estados Unidos (en la que hubo un importante retraso en la distribución de vacunas) no cambiaron las ratios de vacunación en los centros donde hubo retraso respecto a los que recibieron las vacunas de forma adecuada19. En relación con estos datos, la programación debería posibilitar:
1. La vacunación voluntaria espontánea, para lo que se deben minimizar barreras de accesibilidad en las primeras
4-6 semanas de campaña vacunal.
2. La vacunación oportunista y sistemática en consultas de crónicos desde el inicio de campaña, si bien en las primeras semanas de campaña interesaría disminuir las citaciones programadas de crónicos para reforzar la vacunación voluntaria y masiva que ocurre en ese período.
3. Tras el período de inicio de la campaña (4 a 6 semanas), se realizarán intervenciones para vacunar a los crónicos que no hayan acudido a las consultas programadas o no se hubiesen vacunado hasta ese momento y a los ancianos no vacunados.
4. Puesta en práctica de otras intervenciones dirigidas a grupos de riesgo preferentemente antes de las semanas
12-14 de la campaña.
5. Persistencia de vacunación oportunista a grupos de riesgo hasta el final de la campaña si quedan vacunas disponibles.
Implementación masiva para pacientes de riesgo
Diversas intervenciones han tenido éxito a la hora de incrementar las tasas de vacunación en general, tales como las cartas a los pacientes, los carteles informativos, los artículos en boletines de divulgación profesional, la educación al personal sanitario, las órdenes a la enfermería y la mejora del acceso a la vacunación. Las experiencias de incremento de las tasas de cobertura vacunal se repiten en distintos países con similares estrategias. Para pacientes ambulatorios ancianos ha resultado útil el recuerdo informativo por correo, las instrucciones a la enfermería para vacunar, los recordatorios en el listado diario de citas de pacientes y la posibilidad de vacunar a los pacientes que visitasen el centro20. En una reciente revisión sobre este tipo de intervenciones, los sistemas de recuerdo o de llamadas a los pacientes fueron efectivos en 33 de los 41 estudios incluidos, y los incrementos atribuibles a estos recordatorios se situaron en el 5-20%21.
Parece poco discutible que los programas de vacunación deben basarse en listados de pacientes que incluyan a todos los que deberían recibir la vacunación. En el caso de > 65 años, está accesible en los listados de afiliados a los médicos o en los sistemas de información poblacional. Ya se han comentado las dificultades en cuanto a los pacientes crónicos. La informatización de la historia clínica puede solucionar muchos de estos aspectos, pero hasta su total implantación podemos suplirlo con registros propios que en la actualidad son accesibles mediante sencillos programas informáticos. Estos métodos ya han sido ensayados en países europeos como Holanda, que desde 1996 ha obtenido con ello incrementos en las ratios de vacunación a ancianos15, donde eran < 50% en 1997, y coinciden en la opinión de que es necesario basarse en registros automatizados de pacientes de riesgo, utilizar recordatorios personales y controlar la obediencia del paciente para la vacunación22.
Pueden diseñarse estrategias para captar a los pacientes de adhesión a la vacunación irregular u ocasional en el período de la campaña vacunal más aconsejable, que es tras la sexta semana.
En Estados Unidos, tras 10 años de experiencia con este tipo de programas se demuestra que la política de instrucciones basadas en evidencias clínicas ha sido más exitosa que la política de educación a los provisores. El programa utilizado, con intervenciones multifactoriales, ha sido capaz de incrementar las ratios de vacunación para todo tipo de riesgo desde el 58% en 1987-1988 hasta el 84% en 1996-1997 (p = 0,001), llegando para ancianos hasta 89%. Aseguran que al ser un programa simple y multifactorial, en general podría ser incorporado en cualquier otro lugar23.
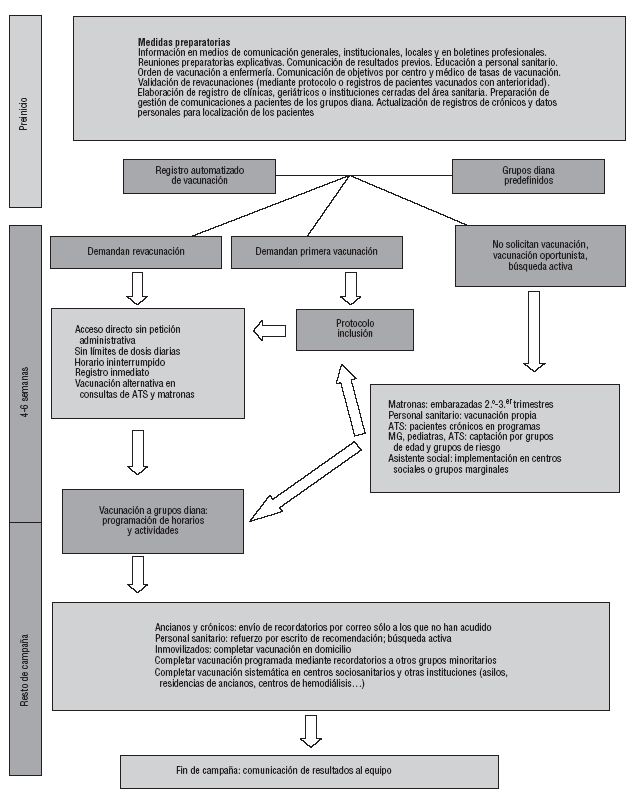
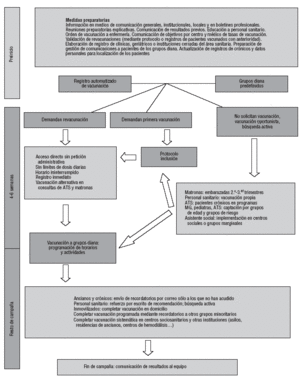
En la figura 2 se expone un cuadro-resumen de las propuestas de organización e intervenciones posibles en la campaña de VAG. El equipo del centro de salud debería definir un protocolo para permitir el acceso a la vacuna de los pacientes detectados de riesgo lo más directamente posible, con las debidas garantías.
Figura 2. Propuestas de organización e intervenciones posibles en la campaña de vacunación antigripal.
La recomendación médica (o de otros profesionales sanitarios) es uno de los determinantes fundamentales para que los pacientes se vacunen. Es preciso aplicar intervenciones que cambien la actitud o el comportamiento de los profesionales ante la vacunación. Mediante programas de mejora de la calidad asistencial se pueden obtener resultados efectivos.
Probablemente, el cambio será lento y paulatino, pero debemos considerar que pequeños incrementos de la cobertura vacunal pueden tener grandes efectos positivos en la salud de nuestra población y en el funcionamiento de nuestras propias instituciones sanitarias. Es muy conveniente que los participantes en el proceso conozcan bien estos datos, como primer paso para mejorar sus actitudes ante la vacunación antigripal.